 Le funzioni cognitive sono l’insieme di caratteristiche e processi consci ed inconsci che permettono all’essere umano di identificare, elaborare, memorizzare, Continua a leggere
Le funzioni cognitive sono l’insieme di caratteristiche e processi consci ed inconsci che permettono all’essere umano di identificare, elaborare, memorizzare, Continua a leggere
Archivi tag: diagnostica per immagini
Ictus cerebrale: diagnosi in emergenza, esami e diagnostica per immagini
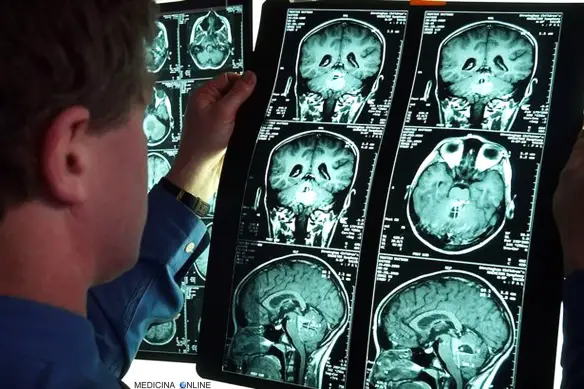 L’ictus cerebrale è una grave condizione medica in cui una improvvisa chiusura o Continua a leggere
L’ictus cerebrale è una grave condizione medica in cui una improvvisa chiusura o Continua a leggere
Differenza tra elettroencefalogramma e risonanza magnetica
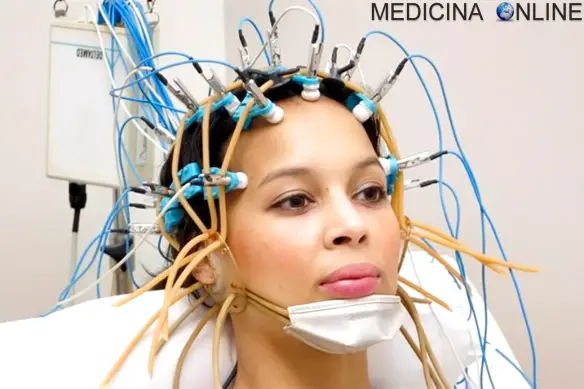 L’elettroencefalogramma (abbreviato “EEG“) è il risultato di un esame diagnostico chiamato elettroencefalografia, effettuato da un apparecchio chiamato elettroencefalografo il quale, attraverso alcuni elettrodi che vengono posizionati sul cuoio capelluto del paziente, misura la Continua a leggere
L’elettroencefalogramma (abbreviato “EEG“) è il risultato di un esame diagnostico chiamato elettroencefalografia, effettuato da un apparecchio chiamato elettroencefalografo il quale, attraverso alcuni elettrodi che vengono posizionati sul cuoio capelluto del paziente, misura la Continua a leggere
Differenza tra PET e SPECT
 La Tomografia ad emissione di positroni (anche chiamata “PET” acronimo dall’inglese “Positron Emission Tomography”) è una metodica di diagnostica per immagini che consente di individuare precocemente i tumori e di valutarne la dimensione e la localizzazione. L’esame si basa sulla somministrazione di radiofarmaci, caratterizzati dall’emissione di particelle chiamate positroni. Le indagini di Medicina Nucleare, come la PET, prevedono la somministrazione di una piccola quantità di una sostanza radioattiva (radiofarmaco), al fine di indagare le caratteristiche funzionali degli organi e degli apparati nei quali il radiofarmaco si localizza. La procedura inizia con l’iniezione di un radiofarmaco formato da un radio-isotopo tracciante con emivita breve, legato chimicamente a una molecola attiva a livello metabolico (vettore), ad esempio il fluorodesossiglucosio (18F-FDG). Dopo essere stato somministrato per via endovenosa, il radiofarmaco si distribuisce in particolari modi nel corpo del paziente permettendo di ottenere delle immagini diagnostiche.
La Tomografia ad emissione di positroni (anche chiamata “PET” acronimo dall’inglese “Positron Emission Tomography”) è una metodica di diagnostica per immagini che consente di individuare precocemente i tumori e di valutarne la dimensione e la localizzazione. L’esame si basa sulla somministrazione di radiofarmaci, caratterizzati dall’emissione di particelle chiamate positroni. Le indagini di Medicina Nucleare, come la PET, prevedono la somministrazione di una piccola quantità di una sostanza radioattiva (radiofarmaco), al fine di indagare le caratteristiche funzionali degli organi e degli apparati nei quali il radiofarmaco si localizza. La procedura inizia con l’iniezione di un radiofarmaco formato da un radio-isotopo tracciante con emivita breve, legato chimicamente a una molecola attiva a livello metabolico (vettore), ad esempio il fluorodesossiglucosio (18F-FDG). Dopo essere stato somministrato per via endovenosa, il radiofarmaco si distribuisce in particolari modi nel corpo del paziente permettendo di ottenere delle immagini diagnostiche.
In contrapposizione alla costosa PET è ora disponibile la meno costosa SPECT (Single Photon Emission Computed Tomography) la tomografia per emissione con fotoni singoli. Una apparecchiatura PET costa circa 10 volte più di una SPECT (0.5-1 ml euro) e non richiede la contemporanea presenza di un ciclotone; per questa ragione le prime sono molto meno presenti sul territorio Esistono differenze tra le tecnologie di acquisizione SPECT e PET. La diagnostica si esegue sempre con radiazioni gamma, però i metodi e le apparecchiature sono diverse a seconda del tipo di emissione. Nella SPECT, dopo iniezione di sostanze radioattive, un apparecchio in grado di rilevare le radiazioni gamma ruota attorno al paziente acquisendo immagini che vengono elaborate al computer. La SPECT è spesso impiegata per la diagnosi di malattie cerebrali e del sistema neuroendocrino.
Nella SPECT – basata su una tecnologia più semplice – si registrano solo le radiazioni dirette perpendicolarmente al rivelatore, nella PET due rivelatori colpiti contemporaneamente da fotoni con direzione obliqua rispetto all’asse del cilindro possono ugualmente registrare la radiazione. Questo complesso di condizioni rende la PET più veloce della SPECT e con una maggior risoluzione. La velocità di esecuzione è un requisito essenziale perché i radioisotopi usati in PET hanno generalmente emivita più breve di quelli usati in SPECT.
Analogamente alla PET, la SPECT (diversamente da TAC, ecografia e risonanza magnetica) permette di ottenere delle informazioni funzionali sull’intero corpo del paziente o su uno specifico organo. La radiazione interna è ottenuta per mezzo di un farmaco marcato con un isotopo radioattivo (tipicamente il tecnezio) che può essere iniettato, ingerito, o inalato. L’isotopo radioattivo decade mediante emissione dei raggi gamma che, in seguito alla rivelazione, forniscono un’immagine di ciò che avviene all’interno del corpo del paziente.
Leggi anche:
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- La colonscopia: cos’è, quando si fa, che rischi comporta, come ci si prepara ad affrontarla
- Colonscopia tradizionale o colonscopia virtuale?
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- Cistoscopia maschile e femminile: preparazione, rischi, anestesia, prezzo
- L’ecografia transvaginale esplora gli organi genitali interni femminili
- Cos’è una ecografia, a che serve e quali organi può indagare?
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- Differenza tra cistoscopia e cistografia: vantaggi e svantaggi
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
- Differenza tra gastroscopia e esofagogastroduodenoscopia
- Differenza tra colonscopia e pancolonscopia
- Differenza tra colonscopia e clisma opaco: preparazione e a cosa servono?
- Differenza tra cistoscopia e uretroscopia
- Video di una cistoscopia maschile
- Video di una cistoscopia femminile
- Resezione vescicale transuretrale (TURB): quando si fa ed effetti collaterali
- Differenza tra cistoscopia e TURB
- Uro-TAC: indicazioni, preparazione, è dolorosa, costo
- Differenza tra uro-TAC e cistoscopia: vantaggi e svantaggi
- Che significa malattia terminale?
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Quanto tempo mi rimane da vivere?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Cure palliative: cosa sono ed a che servono?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?;
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure;
- Emoglobina glicata alta, valori normali, IFCC e diabete;
- L’obesità è una malattia;
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Uro-TAC: indicazioni, preparazione, è dolorosa, costo
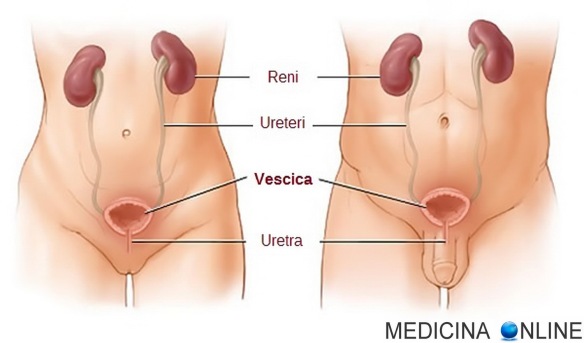 La uro-TAC (o “uroTAC” o “uro-TC” o “uroTC“) è un esame diagnostico che permette di visualizzare le vie urinarie del paziente eseguendo una TAC (una indagine radiologica che usa radiazioni ionizzanti) all’addome con mezzo di contrasto iodato, unendo i vantaggi di questa tecnica a quelli dell’urografia.
La uro-TAC (o “uroTAC” o “uro-TC” o “uroTC“) è un esame diagnostico che permette di visualizzare le vie urinarie del paziente eseguendo una TAC (una indagine radiologica che usa radiazioni ionizzanti) all’addome con mezzo di contrasto iodato, unendo i vantaggi di questa tecnica a quelli dell’urografia.
Uro-TAC: perché si esegue?
La uro-TAC consente di effettuare un’analisi morfologica delle vie urinarie e funzionale. L’opacizzazione delle vie escretrici (i calici e la pelvi del rene, gli ureteri e la vescica) permette di ottenere informazioni sulla sede, le dimensioni e la struttura dei reni, sul loro funzionamento e sulla morfologia e l’integrità delle vie escretrici. Il medico può richiederla per indagare, ad esempio, le cause della presenza di sangue nelle urine, oppure in caso di calcoli renali o di un tumore alla vescica. L’indagine viene anche richiesta per la diagnosi dei tumori del rene e la progettazione dell’intervento chirurgico.
Come si svolge l’esame di uro-TAC?
L’esame prevede di rimanere sdraiati a pancia in su (supini) sul lettino radiologico. In alcuni casi può essere utilizzata una fascia di compressione a livello dell’addome. Il primo passaggio consiste nell’iniezione del mezzo di contrasto iodato, cui seguono una serie di radiografie eseguite a intervalli regolari. Tutto ciò che deve fare il paziente è rimanere immobile e trattenere il respiro durante l’esecuzione delle radiografie. Nelle fasi tardive, ovvero dopo che è passato un certo tempo dalla somministrazione del mezzo di contrasto, sarà possibile visualizzare anche la vescica.
Uro-TAC: quali le controindicazioni?
Non esistono particolari controindicazioni alla uro-TAC, ma è bene informare il medico di un eventuale stato di gravidanza. È inoltre importante comunicare se si soffre di fenomeni allergici, inclusi asma, eczemi e orticaria.
L’uro-TAC è un esame doloroso?
L’uro-TAC non è un esame doloroso. Durante l’esecuzione è possibile avere a che fare solo con leggeri fastidi, ad esempio una sensazione di calore in tutto il corpo che tende a svanire rapidamente. Viene comunque sempre eseguita in presenza di un medico.
L’uro-TAC è un esame rischioso o pericoloso?
Se eseguito da profissionisti esperti, l’uro-TAC non è un esame rischioso né pericoloso.
Uro-TAC: come ci si prepara all’esame?
Il giorno dell’esame è necessario rimanere a digiuno a partire da almeno 8 ore prima. È inoltre richiesto di portare con sé la richiesta medica in cui sono specificate le indicazioni dell’esame, i risultati di esami del sangue che includano la valutazione di glicemia, AST – ALT, creatinina, IgM, rapporto kappa/lambda (o, in alternativa, elettroforesi delle proteine) e quelli di esami radiologici precedenti. È consentita l’assunzione dei farmaci prescritti nell’ambito di terapie croniche.
Uro-TAC: quali sono i prezzi?
Il prezzo di una uro-TAC effettuata privatamente varia molto a seconda dello studio medico e del professionista che la esegue. Generalmente i prezzi di una uro-TAC oscillano tra 100 ed i 300 euro.
Leggi anche:
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Uroflussometria: indicazioni, preparazione, come si esegue
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Rene: anatomia, funzioni e patologie in sintesi
- Differenze tra apparato urinario maschile e femminile
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Collicolo seminale, uretra e sindrome del verumontanum
- Sangue nelle urine (ematuria): iniziale, terminale, microscopica e macroscopica asintomatica
- Ematuria da sforzo e da esercizio fisico: cause e terapia
- Resezione vescicale transuretrale (TURB): quando si fa ed effetti collaterali
- Differenza tra cistoscopia e TURB
- Differenza tra TURV, TURB, TURBT e TURBC
- Differenza tra TURP e TURB
- Differenza tra uro-TAC e cistoscopia: vantaggi e svantaggi
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Urodinamica: cos’è, a che serve e come funziona
- Minzione: come funziona l’emissione di urina e come si controlla
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Vescica neurogena disinibita, riflessa, autonoma, atonica
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Spasmi muscolari e mioclonie: come si fa la diagnosi?
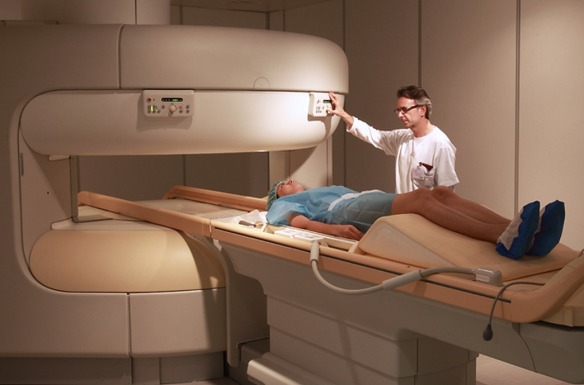 Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere: Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere: Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
Le mioclonie costituiscono un problema molto complesso e variegato per cui la diagnosi – ossia l’individuazione dell’esatta causa a monte che le scatena – può risultare cosa non facile e talvolta addirittura impossibile, come nel caso delle mioclonie idiopatiche, dove la causa resta sconosciuta ed il trattamento diventa solamente sintomatico. Il protocollo diagnostico per individuare la causa delle mioclonie, procede per esclusione ed è solitamente il seguente:
- Esame obiettivo ed anamnesi: il medico procederà con una visita medica generale e vi chiederà una serie di informazioni riguardo le patologie di cui avete sofferto e le modalità di insorgenza del sintomo.
- Elettroencefalografia. La sua rappresentazione grafica è l’elettroencefalogramma che una registrazione delle attività elettriche cerebrali. Il tutto viene realizzato con una speciale attrezzatura nota come elettroencefalografo. Anomalie del tracciato dell’elettroencefalogramma sono indicative di compromissioni neurali .
- Risonanza magnetica: essa fornisce una immagine dei tessuti molli contenuti nella scatola cranica e serve ad escludere presenza di tumori e compromissioni delle aree che possono indurre il mioclone.
- Elettromiografia. Serve a fornire dettagli sulla corretta funzionalità sia dei muscoli scheletrici che dei nervi periferici (ossia al di fuori del cervello e midollo spinale).
- Test di funzionalità epatica, renali, e tossicologici. Per escludere eventuali insufficienze o abuso di sostanze.
Leggi anche:
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Parkinson: sintomi motori e non motori, iniziali e tardivi
- Diagnosi e diagnosi differenziale del morbo di Parkinson
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra catabolismo, anabolismo, metabolismo basale e totale
- Muscoli respiratori volontari ed involontari
- Stiramento muscolare: sintomi, rimedi e prevenzione
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Demenza senile: cause, sintomi, decorso e cure
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Perché vengono i crampi? Cosa sono, come prevenirli e come farli passare?
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
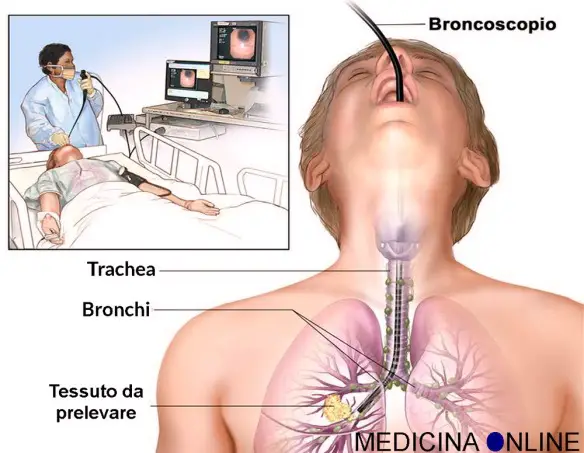 La broncoscopia (o videobroncoscopia o fibrobroncoscopia) è un esame mediamente invasivo con cui è possibile osservare direttamente le vie aeree – cioè laringe, trachea e bronchi – attraverso uno strumento, detto fibrobroncoscopio di forma tubolare flessibile composto da fibre ottiche e da un canale operativo, introdotto nel corpo tramite il naso o la bocca del paziente. La prima broncoscopia è stata eseguita da Gustav Killian nel 1887 utilizzando uno strumento rigido.
La broncoscopia (o videobroncoscopia o fibrobroncoscopia) è un esame mediamente invasivo con cui è possibile osservare direttamente le vie aeree – cioè laringe, trachea e bronchi – attraverso uno strumento, detto fibrobroncoscopio di forma tubolare flessibile composto da fibre ottiche e da un canale operativo, introdotto nel corpo tramite il naso o la bocca del paziente. La prima broncoscopia è stata eseguita da Gustav Killian nel 1887 utilizzando uno strumento rigido.
La broncoscopia si effettua in genere in anestesia locale mediante inalazione di anestetico polverizzato da appositi nebulizzatori (quasi sempre viene usata la lidocaina). La broncoscopia rigida invece viene eseguita in anestesia generale e trova indicazione prevalentemente nella broncoscopia pediatrica o nella broncoscopia operativa. Le due metodiche, broncoscopia rigida e flessibile, possono essere eseguite anche in combinata, in alcune situazioni.
Leggi anche: Intubazione: rischi, anestesia, rianimazione, dolore alla gola
Cosa si intende con “broncoscopia operativa”?
La broncoscopia operativa permette di eseguire biopsie trans bronchiali di linfonodi anche con ausilio ecografico (EBUS TBNA) o di lesioni polmonari (TBLB). In casi selezionati vi è la necessità di utilizzare anche broncoscopi rigidi per manovre operative particolari (ad esempio laserterapia a scopo distruttivo, asportazione di corpi estranei, posizionamento di protesi). Queste procedure vengono eseguite in sala operatoria con il paziente in sedazione o anestesia generale e ricoverato in regime di day surgery.
Leggi anche: Parametri della spirometria: capacità, volumi, rapporti e flussi
Cos’è un broncoscopio?
Il fibrobroncoscopio (o più comunemente broncoscopio) è utilizzato quotidianamente dagli pneumologi ed è uno strumento cavo flessibile in cui nell’estremità rivolta verso l’operatore vi è applicata un’ottica o una telecamera, mentre l’altra estremità viene introdotta attraverso il naso o la bocca e successivamente, valicate le corde vocali consente di osservare la trachea e i bronchi principali e segmentari. Per casi selezionati vi è la possibilità di utilizzare anche broncoscopi rigidi per manovre operative particolari (es. laserterapia) in pazienti sottoposti ad anestesia totale in sala operatoria.
Leggi anche: Apparato respiratorio: anatomia in sintesi, struttura e funzioni
Broncoscopia: a cosa serve?
Mediante la broncoscopia è possibile riconoscere irregolarità o lesioni della trachea e dei bronchi e se necessario si possono anche eseguire biopsie, cioè prelevare piccole parti di tessuto da sottoporre a esami di laboratorio. Può essere utile inoltre in caso di patologie infiammatorie e/o infettive per eseguire un bronco aspirato da sottoporre a indagini microbiologiche. La broncoscopia ha le finalità principali di:
- Diagnosi eziologica (individuare il germe responsabile) delle infezioni delle basse vie respiratorie (polmoniti, TBC, germi opportunisti, ecc.)
- Diagnosi e stadiazione del tumore del polmone effettuando biopsie all’interno dei bronchi patologici, ma anche attraverso biopsie trans bronchiali;
- Valutazione delle cause di sanguinamento di origine polmonare o bronchiale.
- Studio delle cellule e di molecole provenienti dal “polmone profondo”, tramite lavaggio bronchioloalveolare (BAL).
- Ausilio alla diagnosi di malattie rare quali fibrosi polmonari, vasculiti, sarcoidosi, etc..
- Drenaggio secrezioni bronchiali altrimenti non rimuovibili nelle malattie croniche (BPCO, bronchiettasie, malattie neuromuscolari, ecc.)
- Rimozione di corpi estranei
- Trattamento di tumori del polmone che determinano compressione dei bronchi principali e o tracheale mediante esecuzione di brachiterapia (irradiazioni di raggi ionizzanti atti a diminuire e/o eliminare la massa neoplastica).
La broncoscopia è dolorosa?
La broncoscopia non è, in genere, dolorosa, ma può certamente provocare molta ansia prima dell’esame ed un certo fastidio durante il suo svolgimento. Per rendere l’esame più confortevole in genere viene somministrato al paziente – come accennato all’inizio dell’articolo – un farmaco sedativo e rilassante e praticata un’anestesia locale (con un spray attraverso il naso e la bocca). A seconda della sensibilità delle vie respiratorie, si potrebbe avere uno stimolo alla tosse che può essere ridotto con la deglutizione e con l’instillazione di ulteriori farmaci anestetici ad azione locale. Solo in casi particolari è necessaria un’anestesia profonda generale completa come quella attuata nelle sale operatorie.
Leggi anche: Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
Broncoscopia: come ci si prepara all’esame?
A tal proposito leggi: Broncoscopia: come ci si prepara all’esame?
Broncoscopia: cosa succede durante l’esame?
Prima di cominciare l’esame è necessario togliere eventuali occhiali e apparecchi dentari mobili. Per eseguire l’esame il paziente viene invitato a stare steso o seduto su un lettino per fare l’anestesia locale attraverso il naso e alla bocca con xylocaina (dal sapore amaro) e somministrato ossigeno attraverso delle cannule nasali o maschere facciali. Si procederà dunque, attraverso il naso o la bocca ad introdurre delicatamente il broncoscopio nei bronchi. Nel corso dell’esame il paziente sarà costantemente assistito dal medico e dal personale sanitario e tenuti sotto controllo la pressione arteriosa, il contenuto di ossigeno nel sangue e la frequenza cardiaca/tracciato elettrocardiografico. Il broncoscopio non ostruisce le vie respiratorie e, pertanto, il paziente nel corso dell’esame continua a respirare normalmente. L’esame dura, in genere, 15 minuti.
Leggi anche: Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
Quando posso avere il risultato di una broncoscopia?
Il referto dell’esplorazione broncoscopica è disponibile in tempo reale e consegnato al termine della procedura al paziente, mentre ovviamente – in caso di biopsia o prelievi – bisogna attendere qualche giorno per gli esiti degli esami citoistologici e microbiologici.
Broncoscopia: quali sono gli effetti collaterali, i rischi e le complicanze?
Come tutti gli esami invasivi, la broncoscopia non è purtroppo completamente immune da rischi, a tal proposito leggi anche: Broncoscopia polmonare con biopsia: rischi e complicazioni gravi
Broncoscopia: come devo comportarmi dopo aver fatto l’esame? Cosa può succedere e quando chiamare il medico?
A tal proposito leggi: Dopo una broncoscopia: cosa può succedermi? Quando chiamare il medico?
Leggi anche:
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Enfisema polmonare: sintomi, tipi, cause, diagnosi, terapia e complicazioni
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Differenza tra risonanza magnetica aperta e chiusa
 La risonanza magnetica nucleare (RMN) – in inglese Nuclear Magnetic Resonance – anche chiamata semplicemente “risonanza magnetica” è una tecnica che appartiene al campo della “diagnostica per immagini”, utilizzata in campo medico dalla metà degli anni ’70 del secolo scorso, ed utilissima per poter indagare con precisione e specificità moltissime patologie, inizialmente specie quelle legate all’encefalo e al midollo spinale e successivamente anche quelle di altri distretti del corpo. Attualmente viene usata in svariati ambiti della medicina come quello neurologico, neurochirurgico, traumatologico, oncologico, ortopedico, cardiologico, gastroenterologico.
La risonanza magnetica nucleare (RMN) – in inglese Nuclear Magnetic Resonance – anche chiamata semplicemente “risonanza magnetica” è una tecnica che appartiene al campo della “diagnostica per immagini”, utilizzata in campo medico dalla metà degli anni ’70 del secolo scorso, ed utilissima per poter indagare con precisione e specificità moltissime patologie, inizialmente specie quelle legate all’encefalo e al midollo spinale e successivamente anche quelle di altri distretti del corpo. Attualmente viene usata in svariati ambiti della medicina come quello neurologico, neurochirurgico, traumatologico, oncologico, ortopedico, cardiologico, gastroenterologico.
Vantaggi e svantaggi della risonanza magnetica
La risonanza magnetica, pur non essendo l’esame di prima scelta per indagare alcune specifiche malattie, ha molti vantaggi rispetto ad altre tecniche diagnostiche; ad esempio rispetto alla TAC non si usano raggi X e le sostanze di contrasto usate hanno minor rischio di reazioni allergiche. Tuttavia vi sono importanti controindicazioni all’uso della risonanza magnetica: in gravidanza deve essere preferita l’ecografia, inoltre non può essere praticata in soggetti portatori di pacemaker o con clip metalliche o schegge metalliche nel corpo. Fino ad alcuni anni fa, una controindicazione relativa valeva per i soggetti claustrofobici: il paziente per sottoporsi all’esame (che dura circa 30 minuti) deve essere completamente immobilizzato, e di fatto rinchiuso all’interno di un’apparecchiatura molto grande e meccanica, ciò può creare qualche problema di adattamento ai soggetti più claustrofobici. Questo limito è superato appunto dalla risonanza magnetica APERTA.
La risonanza magnetica aperta indicata anche per claustrofobici
La risonanza magnetica aperta e quella chiusa sono tecnicamente la medesima cosa, differiscono solo nella struttura del macchinario: nella risonanza magnetica chiusa la struttura è a forma di tunnel mentre in quella aperta la struttura è appunto aperta. In questo modo è possibile ridurre gli stati di paura e di ansia, consentendo inoltre l’assistenza diretta di un accompagnatore nell’ipotesi in cui sia necessario, per alcuni soggetti particolari piuttosto a disagio con l’uso della risonanza tradizionale, come ad esempio gli anziani, i bambini, le persone in sovrappeso/obese, i disabili e le persone claustrofobiche.
Leggi anche:
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Risonanza magnetica con e senza contrasto: come funziona ed effetti collaterali
- Differenza tra elettroencefalogramma e risonanza magnetica
- Elettromiografia: cos’è, quanto dura, costo, è dolorosa?
- La colonscopia: cos’è, quando si fa, che rischi comporta, come ci si prepara ad affrontarla
- Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Cos’è una ecografia, a che serve e quali organi può indagare?
- Colonscopia tradizionale o colonscopia virtuale?
- Ecografia della tiroide: a cosa serve, come si svolge e come ci si prepara all’esame
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia terminale?
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Quanto tempo mi rimane da vivere?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Cure palliative: cosa sono ed a che servono?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?;
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure;
- Emoglobina glicata alta, valori normali, IFCC e diabete;
- L’obesità è una malattia;
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Un oggetto che tocchi 150 volte al giorno ha più batteri della tavoletta del wc. Di cosa si tratta e come difendersi
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Differenza tra organismi aerobi ed anaerobi con esempi
- Ciclo di Krebs e respirazione cellulare: spiegazione facile e schema
- Differenza tra organismi aerobi obbligati e facoltativi con esempi
- Differenza tra organismi anaerobi obbligati, facoltativi, microaerofili ed aerotolleranti
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
