 Il diabete insipido (DIN) è una malattia rara che – a causa del nome – viene spesso confusa con il diabete “più famoso”, cioè il diabete mellito. Il diabete mellito (di tipo 1 e 2) ed il diabete insipido, hanno effettivamente dei tratti in comune; entrambi sono caratterizzati da:
Il diabete insipido (DIN) è una malattia rara che – a causa del nome – viene spesso confusa con il diabete “più famoso”, cioè il diabete mellito. Il diabete mellito (di tipo 1 e 2) ed il diabete insipido, hanno effettivamente dei tratti in comune; entrambi sono caratterizzati da:
- Poliuria: cioè urinare molto; la diuresi è maggiore di 2500-3000 ml nelle 24 ore e si associa nicturia (necessità, anche molto frequente, di eliminazione dell’urina durante il riposo notturno);
- polidipsia: cioè una sete insaziabile.
Fatta eccezione per questi sintomi, il diabete insipido è molto diverso dal più diffuso diabete mellito e non esiste nessun tipo di correlazione accertata tra i due, che portano ai prima citati sintomi corrispondenti, tramite due meccanismi eziologici completamente diversi.
La glicemia nel diabete insipido è normale
Nel diabete insipido non si riscontrano alterazioni nella concentrazione di glucosio nel sangue e nelle urine, che dagli esami risultano quindi nella norma, al contrario di quello che accade nel mellito. Nel caso del diabete insipido, infatti, l’eccessiva quantità di urina non è la conseguenza di valori troppo alti di glucosio nel sangue dovuti ad un mancato o cattivo funzionamento dell’insulina, bensì è causata da un’alterazione della produzione, della secrezione o dei meccanismi di funzionamento dell’ormone vasopressina (l’ormone antidiuretico) da parte dell’ipotalamo e dell’ipofisi posteriore, o dalla sua mancata attività a livello renale.
Leggi anche:
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
Ormone antidiuretico
Nel caso di mancata produzione di vasopressina si tratta di diabete insipido centrale, ADH-sensibile o neurogenico, nel secondo caso di diabete insipido nefrogenico o ADH-insensibile (perché non si può correggere con la somministrazione di vasopressina). Il diabete insipido può essere completo o parziale, permanente o temporaneo. La vasopressina agisce a livello renale stimolando il riassorbimento di acqua ed opponendosi alla diuresi, per questo il sintomo principale del diabete insipido è la produzione di grandi quantità di urine diluite associate a sete intensa.
Diverse cause
Il diabete mellito è causato principalmente da patologie genetiche, l’insulinoresistenza di tipo A, il leprecaunismo, la Sindrome di Rabson-Mendenhall, le sindromi lipodistrofiche, il sovrappeso e l’obesità, la pancreatite, la fibrosi cistica, l’emocromatosi e il tumore del pancreas.
Il diabete insipido riconosce invece come cause altre patologie, come tumori ipofisari o per metastasi, traumatismi, operazioni neurochirurgiche, encefalite, meningite, patologie ereditarie o genetiche (alterazione dei recettori di tipo 2 della vasopressina, o deficit di acquaporina 2 a livello dei tubuli collettori renali).
Leggi anche:
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Shirataki, la pasta senza carboidrati e senza glutine che non fa ingrassare e può essere consumata anche da celiaci e diabetici
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Stevia: tutta la dolcezza che vuoi a “calorie zero” e senza alterare la glicemia
Diagnosi differenziale
La diagnosi differenziale del diabete insipido si effettua escludendo la polidipsia psicogena, il diabete mellito e l’abuso di diuretici. La determinazione dell’osmolarità urinaria dopo prova di assetamento o dopo amministrazione di arginina-vasopressina è diagnostica.
- Prova di assetamento. In un soggetto sano comporta un aumento dell’osmolarità. Nel diabete insipido questa resta <300mOsm/L, mentre l’osmolarità plasmatica è superiore a 295. Non bere per lungo tempo può provocare una disidratazione ipertonica senza perdita di elettroliti.
- Test secondo Hickey-Hare. Se si sospetta un’assunzione di liquidi durante la prova di assetamento, si somministrano soluzioni ipertoniche che procurano risultati fisiologici e patologici identici alla prova da assetamento.
- Test alla desmopressina. Controindicata in caso di insufficienza coronarica per i suoi effetti vasospastici. Dopo questa somministrazione l’osmolarità urinaria aumenta in caso di diabete insipido centrale, ma non nel nefrogenico.
La determinazione dell’ADH è raramente necessaria. In caso di polidipsia psicogena sia l’ADH che l’osmolarità urinaria si elevano. Occorre escludere un tumore ipofisario o ipotalamico mediante tomografia computerizzata o imaging a risonanza magnetica.
Leggi anche:
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
- Polifenoli, erbe medicinali e staminali: funzionano realmente contro il diabete?
- Con la dieta mediterranea ti difendi dal diabete
- Zucchero o aspartame: quali sono le differenze?
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Il diabetico può mangiare il riso?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Diabete mellito: diffusione, sintomi, classificazione e diagnosi differenziale
- Diabete mellito: cause e fattori di rischio del tipo 1 e 2
- Diabete mellito: come si forma la malattia?
- Diabete mellito: conseguenze e complicanze a lungo termine
- Prevenzione del diabete mellito
- Trattamento del diabete mellito: esercizio fisico e follow up
- Trattamento farmacologico del diabete mellito
- Trattamento chirurgico del diabete mellito
- Neuropatia diabetica: sintomi e diagnosi di una complicanza del diabete
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Ulcera diabetica: cause e tipi
- Diabete: tutte le diverse tipologie
- Diabete insipido: cause, diagnosi e trattamento
- Diabete mellito gestazionale: cause, diagnosi e trattamento
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
- Alga bruna o fucus per dimagrire: proprietà e controindicazioni
- Zucchine per dimagrire: proprietà, calorie, e controindicazioni
- Se hai il diabete puoi andare in pensione anticipata
- “Può causare cancro”: procura di Torino avvia inchiesta su farmaco anti-diabete
- Diabete e gengive infiammate: i diabetici rischiano di perdere il sorriso
- Farmaco per diabete ritirato dalle farmacie: ecco i lotti interessati
- Inverti il primo piatto con il secondo: il segreto della dieta anti-diabete
- Contenitori in plastica per il cibo e rischio diabete: studio su mamme e bimbi
- Diabete e dolci di Natale: il diabetico può mangiare il pandoro?
- Pandoro e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il panettone?
- Panettone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il torrone?
- Torrone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Pasqua: il diabetico può mangiare la colomba?
- Colomba e dieta: calorie, carboidrati e valori nutrizionali
- Ecco perché il kiwi è un’ottima scelta per chi soffre di diabete
- I 5 sintomi poco conosciuti del diabete
- Calore sul duodeno: una possibile cura per sconfiggere il diabete
- Diabete: impiantato in Italia nuovo sensore che monitora glicemia
- Pancreas artificiale: monitora e fornisce insulina per il paziente diabetico
- Diabete a Natale: le 10 regole da seguire per tenere sotto controllo la glicemia
- Nuova insulina rapida ‘”2×1″, iniezione più soft e più facile da trasportare
- Il cioccolato fondente protegge il cuore e previene il diabete
- Diabete: 5 regole per gestire la glicemia durante le vacanze estive
- 422 milioni di adulti con diabete nel mondo: quadruplicati dal 1980
- Punture sul dito addio, per i bimbi diabetici arriva la tecnica ‘flash’
- Chili di troppo per 27 milioni di italiani, 100 mila nuovi obesi l’anno
- Attenti agli energy drink: “Potrebbero portare al diabete”
- Troppo macho per la dieta, sempre più uomini muoiono di diabete
- I bambini italiani sono i più grassi d’Europa
- Attenti al pisolino: oltre i 40 minuti aumenta rischio diabete
- In Italia 4 milioni di diabetici, cura precoce abbatte le complicanze
- Farmaci al posto di corsa e palestra, arriva lo sport in pillole contro il diabete
- Diabete: un nuovo cerotto analizza sudore e misura glicemia
Articoli sul prediabete:
- Differenza tra prediabete, intolleranza glucidica e diabete
- Come faccio a sapere se sono in prediabete senza saperlo?
- Il prediabete porta sempre al diabete di tipo 2?
- Ho scoperto di avere il prediabete: cosa posso fare per evitare il diabete conclamato?
- Prediabete (intolleranza glucidica): sintomi, dieta e valori ematici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Per diabete gestazionale si intende un aumento dei livelli di glucosio che si manifesta o viene rilevato per la prima volta nel periodo della gravidanza.
Per diabete gestazionale si intende un aumento dei livelli di glucosio che si manifesta o viene rilevato per la prima volta nel periodo della gravidanza.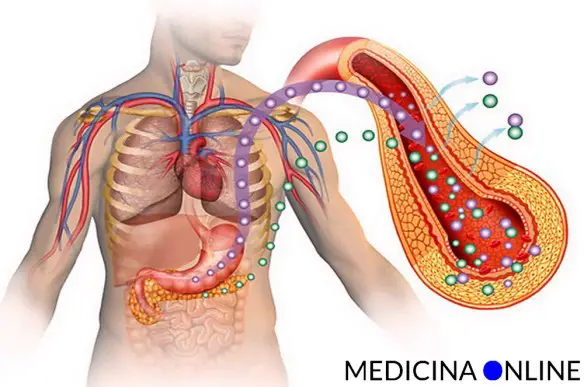 Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze.
Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze. Qualche tempo fa il sito
Qualche tempo fa il sito  I fattori di rischio cardiovascolare sono condizioni che risultano statisticamente correlate ad una patologia cardiovascolare (come infarto del miocardio ed ictus cerebrale). I fattori di rischio cardiovascolare si dividono tradizionalmente in fattori di rischio non modificabili e fattori di rischio modificabili. Per capire meglio cos’è con precisione un “fattore di rischio“, leggi questo articolo:
I fattori di rischio cardiovascolare sono condizioni che risultano statisticamente correlate ad una patologia cardiovascolare (come infarto del miocardio ed ictus cerebrale). I fattori di rischio cardiovascolare si dividono tradizionalmente in fattori di rischio non modificabili e fattori di rischio modificabili. Per capire meglio cos’è con precisione un “fattore di rischio“, leggi questo articolo: 
 Digiunare significa astenersi dal consumo di alcuni o di tutti gli alimenti, delle bevande o di entrambi, per un periodo di tempo più o meno lungo che può essere determinato o indeterminato. Il digiuno assoluto è definito come la mancata assunzione di qualunque cibo solido o liquido per un certo periodo, di solito compreso tra le 24 ore ed alcuni giorni. Fin dalla preistoria, poiché il cibo non è sempre stato disponibile, il digiuno intermittente è sempre esistito e qualsiasi organismo animale è in grado di sopportarlo grazie alle scorte di grasso ed alla straordinaria capacità del nostro sistema endocrino. Per l’uomo moderno industrializzato, la carenza di cibo non è più un problema, anzi è un problema l’eccesso di cibo! A tal proposito molti individui si auto-impongono il digiuno per dimagrire. Ma serve davvero? E soprattutto: fa bene o fa male alla salute?
Digiunare significa astenersi dal consumo di alcuni o di tutti gli alimenti, delle bevande o di entrambi, per un periodo di tempo più o meno lungo che può essere determinato o indeterminato. Il digiuno assoluto è definito come la mancata assunzione di qualunque cibo solido o liquido per un certo periodo, di solito compreso tra le 24 ore ed alcuni giorni. Fin dalla preistoria, poiché il cibo non è sempre stato disponibile, il digiuno intermittente è sempre esistito e qualsiasi organismo animale è in grado di sopportarlo grazie alle scorte di grasso ed alla straordinaria capacità del nostro sistema endocrino. Per l’uomo moderno industrializzato, la carenza di cibo non è più un problema, anzi è un problema l’eccesso di cibo! A tal proposito molti individui si auto-impongono il digiuno per dimagrire. Ma serve davvero? E soprattutto: fa bene o fa male alla salute?