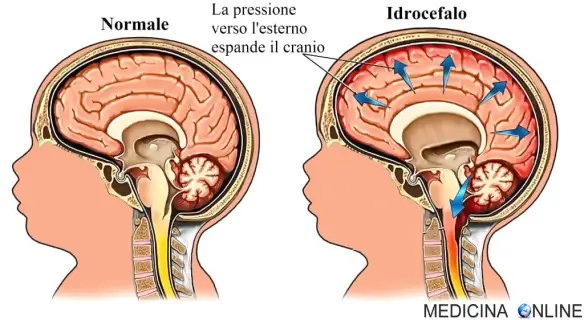
 Con “idrocefalo” in medicina ci si riferisce ad una condizione in cui si ha un accumulo di liquido cefalorachidiano (anche chiamato “liquor”) a livello dei ventricoli cerebrali che si dilatano. La conseguenza della presenza anomala di tale liquido in un comparto inestensibile com’è il cranio dell’adulto è un Continua a leggere
Con “idrocefalo” in medicina ci si riferisce ad una condizione in cui si ha un accumulo di liquido cefalorachidiano (anche chiamato “liquor”) a livello dei ventricoli cerebrali che si dilatano. La conseguenza della presenza anomala di tale liquido in un comparto inestensibile com’è il cranio dell’adulto è un Continua a leggere
Archivi categoria: Pediatria e malattie dell’infanzia
Aorta e arteria polmonare invertite: bimba salva dopo tre interventi al cuore
 Intervento salvavita a Torino: una bimba di 6 anni è stata operata all’ospedale Regina Margherita di Torino. La bambina è nata con una grave cardiopatia congenita, in cui aorta e arteria polmonare erano invertite rispetto ai ventricoli cardiaci, ed a ciò si è associato il funzionamento di un solo polmone. La bimba era già stata precedentemente Continua a leggere
Intervento salvavita a Torino: una bimba di 6 anni è stata operata all’ospedale Regina Margherita di Torino. La bambina è nata con una grave cardiopatia congenita, in cui aorta e arteria polmonare erano invertite rispetto ai ventricoli cardiaci, ed a ciò si è associato il funzionamento di un solo polmone. La bimba era già stata precedentemente Continua a leggere
Orecchie a sventola: rimedi naturali per adulti e bimbi senza intervento
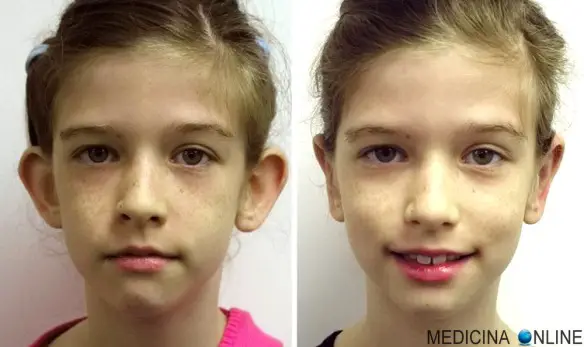 Trasmesse dai genitori ai figli, le orecchie sporgenti – comunemente chiamate “a sventola” o in inglese “protruding ears” – sono molto diffuse e, pur non essendo un problema di salute, rappresenta un inestetismo fastidioso specie per chi sceglie di portare i capelli corti che – al contrario di quelli lunghi – tendono non solo a far vedere il difetto, ma addirittura ad enfatizzarlo. Quali sono le soluzioni possibili? Tralasciando le tecniche che vedono i capelli lunghi coprire l’inestetismo (non sempre applicabile) ed il rimedio “della nonna” di fasciare la testa al bambino per “comprimere” le orecchie – del Continua a leggere
Trasmesse dai genitori ai figli, le orecchie sporgenti – comunemente chiamate “a sventola” o in inglese “protruding ears” – sono molto diffuse e, pur non essendo un problema di salute, rappresenta un inestetismo fastidioso specie per chi sceglie di portare i capelli corti che – al contrario di quelli lunghi – tendono non solo a far vedere il difetto, ma addirittura ad enfatizzarlo. Quali sono le soluzioni possibili? Tralasciando le tecniche che vedono i capelli lunghi coprire l’inestetismo (non sempre applicabile) ed il rimedio “della nonna” di fasciare la testa al bambino per “comprimere” le orecchie – del Continua a leggere
Differenza tra retinoblastoma ereditario e sporadico
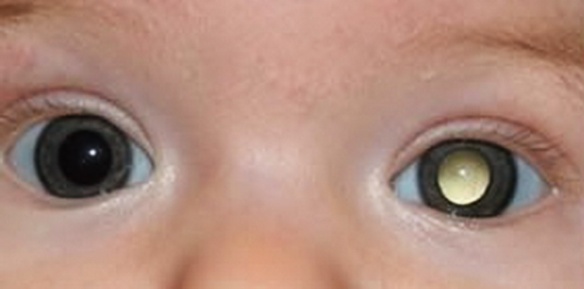
 Con “retinoblastoma” si indica il tumore maligno (cancro) oculare più frequente in età pediatrica: colpisce annualmente la retina di un bambino ogni ventimila nati vivi. I primi segni e sintomi sono riscontrati in bambini di età inferiore ai 3 anni. Nel 40% dei casi ha un’origine ereditaria. Può svilupparsi sia ad entrambi gli occhi che – più spesso – ad un occhio soltanto (forma sporadica di retonoblastoma). Il retinoblastoma è causato da una mutazione del gene oncosoppressore del retinoblastoma (RB) che codifica per una specifica proteina. L’alterata funzione di tale proteina comporta la proliferazione incontrollata di cellule e lo sviluppo del tumore all’interno dell’occhio. La mutazione può essere trasmessa per via ereditaria o insorgere spontaneamente (mutazione sporadica) dando luogo a due tipi di patologia:
Con “retinoblastoma” si indica il tumore maligno (cancro) oculare più frequente in età pediatrica: colpisce annualmente la retina di un bambino ogni ventimila nati vivi. I primi segni e sintomi sono riscontrati in bambini di età inferiore ai 3 anni. Nel 40% dei casi ha un’origine ereditaria. Può svilupparsi sia ad entrambi gli occhi che – più spesso – ad un occhio soltanto (forma sporadica di retonoblastoma). Il retinoblastoma è causato da una mutazione del gene oncosoppressore del retinoblastoma (RB) che codifica per una specifica proteina. L’alterata funzione di tale proteina comporta la proliferazione incontrollata di cellule e lo sviluppo del tumore all’interno dell’occhio. La mutazione può essere trasmessa per via ereditaria o insorgere spontaneamente (mutazione sporadica) dando luogo a due tipi di patologia:
- retinoblastoma ereditario (o “famigliare”);
- retinoblastoma sporadico.
Differenza nella diffusione
Il retinoblastoma ereditario rappresenta il 40% circa dei casi totali di retinoblastoma, mentre il retinoblastoma sporadico rappresenta il 60% dei casi totali. La forma ereditaria è quindi la più diffusa.
Differenza nella localizzazione
Il retinoblastoma ereditario è più frequentemente bilaterale (colpisce entrambi gli occhi), mentre il retinoblastoma sporadico è più frequentemente monolaterale (interessa un occhio soltanto).
Leggi anche:
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Differenza diottrie, gradi e decimi
Differenza nella velocità di progressione
Il retinoblastoma ereditario ha generalmente una diffusione più rapida, mentre il retinoblastoma sporadico ha di solito una diffusione più lenta. La forma ereditaria può determinare metastasi in tempi più brevi rispetto alla forma sporadica.
Retinoblastoma: età di insorgenza
Il retinoblastoma ereditario tende a manifestarsi tra i 2 e i 6 mesi di vita; il retinoblastoma sporadico tende invece a manifestarsi tra i 2 e i 4 anni dopo la nascita. La forma ereditaria è quindi più precoce.
Retinoblastoma ereditario
Il retinoblastoma ereditario è determinato dall’eredità di un allele mutato del gene oncosoppressore RB1, 13q14 (alterazione genetica ereditata da un genitore di tipo autosomica dominante), per cui gli individui colpiti hanno una forte predisposizione genetica e sono maggiormente a rischio di sviluppare la patologia in tempi più brevi e nella forma bilaterale (cioè a entrambi gli occhi): in altre parole è loro necessaria e sufficiente una ulteriore unica mutazione per sviluppare la malattia. Evidentemente nel corso della vita di ogni individuo è altamente probabile che avvengano molteplici mutazioni somatiche indipendenti in cellule diverse; se il background in cui si verificano è già alterato, ognuna di queste darà luogo ad un tumore. È un esempio di penetranza incompleta: si è calcolata per un valore di circa 90%; 9 individui su 10 portatori del gene manifestano questa malattia.
Retinoblastoma sporadico
Il retinoblastoma sporadico non è influenzato da alcuna componente genetica famigliare. Colpisce solitamente un solo occhio e il suo decorso è generalmente più lento rispetto al retinoblastoma ereditario. In quest’ultimo, occorre che in un’unica cellula entrambi gli alleli siano mutati: in altre parole occorrono due mutazioni, che statisticamente richiedono un tempo molto maggiore.
Sintomi di retinoblastoma
In entrambe le forme il retinoblastoma può essere asintomatico, cioè non determina alcun sintomo, né “premonitore” né “precoce” e proprio per questo motivo viene purtroppo diagnosticato tardivamente. La sintomatologia si presenta generalmente entro i primi 5 anni di vita. Il segno più frequente è la leucocoria , ovvero, un riflesso bianco nella pupilla simile a una piccola macchia, dovuto alla massa tumorale che si sviluppa all’interno della camera vitrea. Frequente è anche il verificarsi di strabismo (la deviazione di uno o entrambi gli occhi verso l’interno o verso l’esterno dovuta a perdita di fissazione dell’occhio affetto).
Leggi anche:
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Strabismo nell’adulto: risultati dell’intervento
- Differenza tra strabismo e diplopia
- Differenza tra strabismo ed occhio pigro
Diagnosi di retinoblastoma
In entrambe le forme, la diagnosi si fa inizialmente attraverso l’esame del fondo oculare, mentre in seconda battuta è fondamentale che i bambini siano sottoposti ad ecografia oculare. Talvolta, nei centri ad alta specializzazione vengono sottoposti anche a fluorangiografia. È importante sempre che gli esami siano eseguiti in tutti e due gli occhi, in quanto anche le forme inizialmente unilaterali possono poi determinare interessamento dell’altro occhio. Il bambino deve essere sottoposto, se possibile, a TAC e risonanza magnetica per valutare il coinvolgimento del nervo ottico o la presenza di eventuali metastasi.
Leggi anche:
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
Cura del retinoblastoma
In entrambe le forme, attualmente esistono dei protocolli terapeutici stabiliti dalla comunità scientifica che impongono determinati trattamenti a seconda dello stadio di malattia. I trattamenti locali includono:
- laser fotocoagulazione;
- crioterapia;
- termoterapia transpupillare;
- brachiterapia (applicazione di placche radioattive).
A questi trattamenti viene associata attualmente una chemioterapia per via sistemica. Negli ultimi tempi si sta affermando l’utilizzo di chemioterapia per via arteriosa, attraverso l’arteria oftalmica. Purtroppo nelle forme più avanzate di malattia è necessario rimuovere chirurgicamente il bulbo oculare malato.
Leggi anche:
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- Fotorecettori: differenza tra coni e bastoncelli
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Come cambiare in maniera permanente il colore degli occhi
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
- Come difendere la salute dei nostri occhi al mare e cosa fare se si irritano?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Occhi rossi, forse è congiuntivite
- Bruciore agli occhi: cause e rimedi naturali
- Esoftalmo bi- e monolaterale: cause, gravità, conseguenze e cure
- Differenza tra esoftalmo e proptosi
- Enoftalmo bi- e monolaterale: cause, gravità, cure e rimedi
- Differenza esoftalmo ed enoftalmo
- Cataratta primaria, secondaria, congenita: sintomi e terapie
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Lacrime: di che sono fatte, a che servono e cosa le produce?
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza tra maculopatia secca ed umida
- Differenza tra maculopatia e glaucoma
- Differenza tra maculopatia e retinopatia
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra glaucoma angolo aperto e chiuso
- Se uso gli occhiali per la presbiopia poi non ne potrò più fare a meno?
- Che vuol dire “occhio dominante”?
- Come vediamo i colori e cos’è lo spettro visibile?
- Da che dipende il colore degli occhi?
- L’occhio quando fissa è fermo? Cosa sono i movimenti saccadici?
- Nei bambini non usare gli occhiali porta ad un aggravamento della miopia?
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
 Con “retinoblastoma” si indica il tumore maligno (cancro) oculare più frequente in età pediatrica: colpisce annualmente la retina di un bambino ogni ventimila Continua a leggere
Con “retinoblastoma” si indica il tumore maligno (cancro) oculare più frequente in età pediatrica: colpisce annualmente la retina di un bambino ogni ventimila Continua a leggere
Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
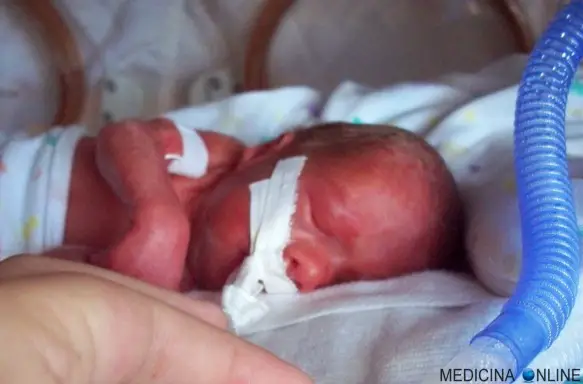 Comunemente viene chiamata “morte in culla” ma il suo nome più preciso è “sindrome della morte improvvisa del lattante” nota anche come “sindrome della morte improvvisa infantile” o “morte inaspettata del lattante” (in inglese Sudden Infant Death Syndrome o SIDS) è un fenomeno che non trova ancora una spiegazione precisa dai ricercatori. La SIDS si manifesta con il decesso improvviso ed inaspettato di un lattante apparentemente sano, spesso in totale assenza di segni premonitori e di cause plausibili. Quasi sempre la morte resta inspiegata anche dopo l’effettuazione di esami post-mortem. Il supporto al dolore per le famiglie affette da SIDS è importante, in quanto la morte dell’infante è improvvisa ed apparentemente senza cause, determinando una tragedia imprevedibile ed inspiegabile, che lascia i genitori in un dolore inconsolabile, resistente anche a lunghe sedute di psicoterapia ed al supporto farmacologico antidepressivo. Essendo la morte in culla senza testimoni, è spesso associata ad un’indagine alla ricerca di eventuale colpa di uno o entrambi i genitori.
Comunemente viene chiamata “morte in culla” ma il suo nome più preciso è “sindrome della morte improvvisa del lattante” nota anche come “sindrome della morte improvvisa infantile” o “morte inaspettata del lattante” (in inglese Sudden Infant Death Syndrome o SIDS) è un fenomeno che non trova ancora una spiegazione precisa dai ricercatori. La SIDS si manifesta con il decesso improvviso ed inaspettato di un lattante apparentemente sano, spesso in totale assenza di segni premonitori e di cause plausibili. Quasi sempre la morte resta inspiegata anche dopo l’effettuazione di esami post-mortem. Il supporto al dolore per le famiglie affette da SIDS è importante, in quanto la morte dell’infante è improvvisa ed apparentemente senza cause, determinando una tragedia imprevedibile ed inspiegabile, che lascia i genitori in un dolore inconsolabile, resistente anche a lunghe sedute di psicoterapia ed al supporto farmacologico antidepressivo. Essendo la morte in culla senza testimoni, è spesso associata ad un’indagine alla ricerca di eventuale colpa di uno o entrambi i genitori.
Percentuali della morte in culla
La sindrome colpisce i bambini nei primi 12 mesi di vita ed è a tutt’oggi la prima causa di morte dei bambini nati sani nei Paesi industrializzati. In Italia ha avuto un’incidenza dello 0,5 per mille circa nel 2011 (23 bambini sotto i 5 anni, l’1,3% dei decessi totali nel periodo di riferimento). I dati riguardanti gli anni 2004-2011 della regione Piemonte riportano un dato medio di mortalità per SIDS dello 0,09 per 1000. È la causa più comune di morte tra un mese e un anno di età. Circa il 90% dei casi si verifica prima dei sei mesi di età, con il picco di casi tra i due mesi e i quattro mesi di età. La SIDS è più comune nei bambini maschi che nelle femmine. La SIDS rappresenta circa l’80% delle morti infantili improvvise e inattese (SUIDs).
Esistono sintomi “premonitori” della morte in culla?
Molti genitori si chiedono se possibile accorgersi da qualche piccolo segnale che il proprio bambino stia correndo il rischio di essere colpito da questa sindrome, in modo da intervenire in tempo? La risposta purtroppo è negativa. Non sono riscontrabili sintomi della SIDS, i neonati che perdono la vita a causa di tale sindrome non sembrano soffrire per qualche forma di dolore o mostrare evidenze fisiche. Alcuni ricercatori hanno provato ad azzardare una correlazione tra sintomi respiratori simil influenzali, ma la questione è ad oggi estremamente dibattuta. Pur non esistendo cause o sintomi certi, è comunque accertata l’esistenza di comportamenti e condizioni che possono rappresentare fattori di aumento di rischio di SIDS, ed altri che rappresentano al contrario fattori protettivi (che abbassano il rischio).
Fattori che aumentano il rischio di morte in culla del neonato
A fronte dell’impossibilità di determinare una causa univoca, sono stati effettuati studi epidemiologici che hanno rilevato l’esistenza di alcuni fattori di rischio prevenibili e di altri non prevenibili; nessuno di questi è però causa specifica della SIDS. È stato proposto il requisito di una combinazione di fattori tra cui una sensibilità genetica sottostante, un lasso di tempo specifico nello sviluppo del bambino e un fattore ambientale di stress . Questi stress ambientali possono includere dormire sullo stomaco o su un lato, il surriscaldamento e l’esposizione al fumo di tabacco. Può anche avere un ruolo un soffocamento accidentale durante la condivisione del letto (noto anche come co-sleeping) o soffocamento da oggetti morbidi. Un altro fattore di rischio non modificabile sono 39 settimane dalla gestazione. Altre cause includono infezioni, disturbi genetici e problemi cardiaci. Mentre l’abuso infantile sotto forma di soffocamento intenzionale può essere erroneamente diagnosticato come SIDS, si ritiene che questo rappresenti meno del 5% dei casi. Differenze di frequenza sono state riscontrate in correlazione al sesso ed all’età del neonato, all’origine etnica, al livello culturale ed economico dei genitori. Non sono attualmente disponibili metodi che riducano completamente il rischio di SIDS, sebbene vi siano diversi interventi che possono ridurre significativamente l’incidenza della SIDS nei bambini. Numerosi studi dimostrano che tra i fattori principali vi è la posizione nel sonno diversa da quella supina (il rischio è infatti molto più alto se il neonato dorme appoggiato sullo stomaco, o su un fianco). È quindi fortemente consigliato mettere sempre il bambino a dormire supino (dorso della schiena appoggiato al letto, pancia in alto). Si stima che se la più sicura abitudine di far dormire i bambini supini (a pancia in su) invece che proni (a pancia in giù) si fosse diffusa a partire già dagli anni settanta, ovvero da quando erano disponibili le prime evidenze scientifiche e cliniche in merito, si sarebbe potuta salvare la vita di circa 50.000 bambini nei soli paesi occidentali.
Leggi anche:
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
Fattori di rischio modificabili e/o prevenibili della morte in culla del neonato
Tra le condizioni di rischio per la SIDS prevenibili vi sono:
- fumo di sigaretta nell’abitazione;
- madre fumatrice durante la gravidanza (analogamente con i cerotti per smettere di fumare);
- insufficiente alimentazione e cura prenatale;
- uso di alcool e di eroina;
- temperatura della stanza troppo elevata;
- eccessivo abbigliamento;
- uso eccessivo di coperte;
- infezioni respiratorie;
- posizione del sonno diversa da quella supina;
- intervallo QT lungo (rilevabile con elettrocardiogramma).
Fattori di rischio non modificabili
- età del neonato (minore di 5 mesi);
- parto prematuro;
- stagione invernale.
Condivisione del letto dei genitori
La condivisione del letto dei genitori sembra aumentare l’incidenza della sindrome, in particolare se:
- uno o entrambi i genitori sono fumatori;
- uno o entrambi i genitori fanno uso di alcol, droghe, farmaci;
- uno o entrambi i genitori sono di peso e corporatura imponente;
- uno o entrambi i genitori hanno il “sonno pesante”;
- si dorme su poltrone, divani, sofà, superfici morbide in cui ci sia la possibilità di “affondare”.
Leggi anche:
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Parto pretermine: conseguenze sul neonato prematuro
- Differenza tra culla termica ed incubatrice neonatale
Fumo passivo e terziario
Il fumo passivo è correlato alla sindrome: i bambini morti per SIDS tendono ad avere maggiore concentrazione di nicotina e cotinine (fatto che indica cronica esposizione al fumo passivo) nei polmoni rispetto a bambini deceduti per altre cause. Anche il fatto di fumare al di fuori delle mura domestiche, espone comunque il bimbo ad elevate quantità di fumo terziario quindi, per abbattere del tutto il fattore di rischio, è assolutamente consigliabile che i genitori smettano completamente di fumare, fatto che migliorerà la salute di tutti i componenti del nucleo famigliare ed abbasserà anche il rischio che il bimbo, in età adulta, fumi a sua volta.
Per approfondire, leggi: Differenza tra fumo attivo, passivo e terziario
Morte in culla e vaccini: esiste un legame?
I vaccini NON sono un fattore di rischio per la SIDS, anzi secondo alcuni studi in alcuni casi i vacci hanno un effetto protettivo contro la stessa: la vaccinazione antidifterite-tetano-pertosse, ad esempio, risulta correlata con una riduzione della SIDS.
Morte in culla ed aritmie cardiache
Accanto a numerosi studi in merito alla patogenesi della SIDS, hanno sempre più rilevanza quelli che si occupano delle aritmie cardiache su base genetica, ovvero delle canalopatie e in specie della sindrome del QT lungo. Anche se in numero più limitato alcuni casi di SIDS sono stati associati alla sindrome di Brugada, alla sindrome del QT breve e alla tachicardia ventricolare polimorfa catecolaminergica.
Leggi anche:
- Sindrome del bambino scosso: i gravissimi danni della violenza sul neonato
- Münchhausen per procura: perché questa mamma tortura il proprio bambino?
- Arinia: la mancanza congenita del naso
Prevenzione della morte in culla del neonato
A fronte dei fattori di rischio vi sono alcune raccomandazioni per ridurre il rischio di SIDS:
- il bambino deve dormire a pancia in su (supino);
- non bisogna fumare nell’ambiente in cui soggiorna o dorme e nell’abitazione;
- l’ambiente dove dorme non deve essere troppo caldo, (il microclima della stanza è ottimale quando la temperatura è compresa tra i 18 °C e i 20 °C e quando un buon ricambio d’aria permette che l’umidità sia intorno al 50%) non deve essere coperto eccessivamente e deve dormire lontano da fonti di calore;
- in caso di febbre il bambino deve essere coperto di meno;
- si consiglia di far dormire il bambino nella stanza dei genitori nella sua culla e non nel letto dei genitori;
- l’uso del succhiotto è considerato oggi un fattore di attenuazione del rischio.
Come organizzare la culla per abbassare il rischio di morte in culla del neonato?
Per diminuire il rischio di SIDS non devono essere presenti nella culla oggetti che possano limitare la respirazione del bambino (ad esempio pupazzi, peluches, cuscini, lenzuola stropicciate). Il lenzuolo non deve essere posto sulla testa del bambino ma deve coprire solo fino al petto e le braccia devono esser scoperte in modo da evitare che il loro movimento possa portare il lenzuolo a coprire la testa e le vie respiratorie.
Succhietto e morte in culla del neonato
Uno studio del 2005 dimostrò che l’uso del ciuccio riduceva del 90% il rischio della sindrome. Ciò sembra dovuto al fatto che il nucleo mesencefalico del trigemino, attivato dall’uso del ciuccio, attiva l’Arousal grazie all’attivazione della formazione reticolare. Ciò consente il controllo delle funzioni vitali del neonato (frequenza cardiaca, respirazione, pH e temperatura del sangue) che altrimenti specie nei neonati immaturi potrebbero venir meno in condizioni di minimo stimolo ambientale (nel sonno). L’effettore di queste funzioni è il neurotrasmettitore Glutammato prodotto, appunto, dal nucleo mesencefalico del trigemino su stimolo, in questo caso, del ciuccio.
Near miss SIDS
Se soccorsi prontamente alcuni neonati vittime di SIDS possono essere rianimati ed in questo caso si parla di “near miss SIDS”, tuttavia, in tal caso, vi è comunque un altissimo rischio di lesioni cerebrali permanenti più o meno gravi, dovute ad anossia con conseguente possibile disabilità.
Per approfondire:
- Morte in culla: cause, sintomi, incidenza, come evitarla
- Sindrome della morte improvvisa del lattante: cause e fattori di rischio
- Sindrome della morte improvvisa del lattante: quadro clinico e terapie
- Morte improvvisa nel sonno da causa sconosciuta (sindrome di Brugada)
Leggi anche:
- Inalazione di cibo e corpi estranei nelle vie aeree: sintomi e cosa fare
- Soffocamento: definizione, cause, sintomi, morte
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Soffocamento da cibo, liquidi, saliva in bimbi e adulti: cosa fare?
- Soffocamento: come fare la manovra di Heimlich in bimbi e adulti
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- In quanto tempo si muore per annegamento? E’ doloroso?
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Laringospasmo: virale, da ansia, da stress, significato
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Come e quando iniziare a lavare i denti ai bambini?
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Perché un neonato piange sempre? 8 sistemi per calmarlo
- Quando il bambino inizia a gattonare? Cosa deve fare il genitore?
- Quando il bambino inizia a camminare e quando camminerà bene?
- Quando il bambino inizia a mangiare da solo autonomamente?
- Quando il bambino inizia dire le prime parole? Come aiutarlo a parlare?
- A che età i bambini imparano a leggere?
- Deficit di attenzione: quando un bambino è iperattivo, che fare?
- Quando il bambino inizia a sentire e vedere nella pancia della madre?
- Movimenti fetali: quando il bambino inizia a scalciare nella pancia della madre?
- Quanto devono crescere di peso ed altezza un neonato ed un bambino?
- Bambino di 14 mesi non cammina ancora: cosa fare? I consigli delle mamme
- Quando iniziare lo svezzamento dopo latte artificiale e allattamento al seno
- Differenze latte 1 (di inizio) e 2 (di proseguimento): quando cambiare?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- Münchhausen per procura: perché questa mamma tortura il proprio bambino?
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: come recuperare l’intimità di coppia?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Le 12 cose che ogni genitore fa di nascosto dai propri figli
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
- Le cose che non devi MAI dire ad una donna che ha appena partorito, soprattutto se sei una donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
La prima bambina nata da un embrione congelato 25 anni fa

Sulla maglietta di Emma c’è scritto: “Il miglior regalo di sempre”
Emma Wren Gibson è appena nata ed ha già stabilito un record mondiale: è l’essere umano nato dall’embrione congelato più vecchio al mondo. Il processo di ibernazione dell’embrione da cui è nata Emma, è stato eseguito il 14 ottobre del 1992 ed è stato congelato il 13 marzo 2017. Esattamente un mese prima del Natale – il 25 novembre scorso – la piccola è nata tra le mani del dottor Jeffrey Keenan, direttore medico del National Embryo Donation Center. Questi embrioni vengono chiamati «snowbabies»: perdurano in sospensioni ghiacciate e sono embrioni che vivono molti anni nei centri di procreazione in attesa che qualcuno li scongeli.
I genitori
Benjamin Gibson, il papà di Emma, è affetto da fibrosi cistica quindi non può avere figli, così entrambi i genitori, inizialmente, avevano optato per l’adozione. Poi hanno scoperto l’adozione embrionale, cioè l’impianto di un embrione fecondato bella madre. Nonostante le percentuali di successo non erano poi così alte, Tina e Benjamin ci provano lo stesso. Lo stupore dei genitori di Emma è stato incredibile nel momento in cui gli è stata comunicata l’esatta età dell’embrione: «Ti rendi conto che io ho solo 25 anni? Questo embrione e io potremmo essere i migliori amici», ha dichiarato Tina Gibson in un’intervista alla CNN. Ora ogni volta che stringono la loro piccola tra le mani non possono fare a meno di ricordare che il loro grande sogno, finalmente, si è avverato grazie una persona che nel lontano 1992 ha donato un embrione.
Leggi anche:
- Colleghi le donano le ferie per stare con la figlia malata: morta la bimba di 6 anni
- Mamma va in coma dopo il parto: poi un’infermiera…
- Il figlio di due anni sveglia la mamma in coma con un bacio
- Scambio di embrioni: il 6 dicembre un biologo lesse male il cognome
- Sua moglie di soli 12 anni è incinta: arrestato
- Muore bimba di 18 mesi dimenticata in auto quattro ore sotto il sole. La mamma: “Ho avuto un vuoto di memoria”
- Mette incinta sia la propria ragazza che sua madre
- Bambina di 10 anni incinta al parco sta per partorire, poi arriva il “marito” e…
- Sposa bambina incinta a 15 anni muore durante il parto
- Neonato accoltellato 14 volte e sepolto vivo dalla madre
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Lina Medina è la mamma più giovane al mondo: ha partorito il suo primo figlio a 5 anni
- Il dramma delle spose bambine: 70 mila all’anno muoiono di parto
- Marito e moglie da dieci anni e con una figlia, scoprono di essere fratello e sorella
- Lina Medina è la mamma più giovane al mondo: ha partorito il suo primo figlio a 5 anni
- Bambini scoprono per prima volta la loro ombra
- Arinia: la mancanza congenita del naso
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Tuo figlio gattona in una nuvola di polvere e batteri
 Quando tuo figlio gattona (o meglio “carpona”) sul pavimento, finisce per sollevare una nuvola di sporco, cellule della pelle, batteri, pollini e spore fungine, che finisce per respirare, specialmente se si sta muovendo su tappeti o moquette. I bambini che gattonano inalano dosi di microrganismi e sporcizia quattro volte superiori (per chilogrammo di massa corporea) rispetto ad un adulto che cammina sulla stessa superficie, almeno secondo una recente ricerca statunitense della Purdue University, West Lafayette (Indiana), pubblicata sul numero uscito il 2 gennaio della rivista “Environmental Science & Technology” e firmato dal team di Brandon Boor.
Quando tuo figlio gattona (o meglio “carpona”) sul pavimento, finisce per sollevare una nuvola di sporco, cellule della pelle, batteri, pollini e spore fungine, che finisce per respirare, specialmente se si sta muovendo su tappeti o moquette. I bambini che gattonano inalano dosi di microrganismi e sporcizia quattro volte superiori (per chilogrammo di massa corporea) rispetto ad un adulto che cammina sulla stessa superficie, almeno secondo una recente ricerca statunitense della Purdue University, West Lafayette (Indiana), pubblicata sul numero uscito il 2 gennaio della rivista “Environmental Science & Technology” e firmato dal team di Brandon Boor.
Asme ed allergie favorite
Bimbo robot
Per capire davvero cosa accade ad un bebè che gattona, il team ha costruito un bimbo-robot e l’ha fatto muovere ‘a quattro zampe’ su campioni di tappeto prelevati da vere abitazioni. Poi i ricercatori hanno misurato e analizzato il particolato ad altezza naso e bocca del piccolo robot, riscontrando che il suo movimento sollevava nuvole di polvere e microrganismi, con concentrazioni anche 20 volte superiori rispetto a quelle nel resto della stanza. Ora, secondo il team, sarebbe opportuno continuare a lavorare con microbiologi ed immunologi per comprendere meglio il ruolo di allergeni e inquinamento indoor sulla salute di neonati e bambini piccoli.
Leggi anche:
- Quando il bambino inizia a gattonare? Cosa deve fare il genitore?
- Quando il bambino inizia a camminare e quando camminerà bene?
- Quando il bambino inizia a mangiare da solo autonomamente?
- Quando il bambino inizia dire le prime parole? Come aiutarlo a parlare?
- A che età i bambini imparano a leggere?
- Deficit di attenzione: quando un bambino è iperattivo, che fare?
- Intossicazione alimentare, tossinfezione, indigestione: cause, sintomi, diagnosi, cura e prevenzione
- Differenze tra allergia alimentare ed intolleranza alimentare
- Quando il bambino inizia a sentire e vedere nella pancia della madre?
- Movimenti fetali: quando il bambino inizia a scalciare nella pancia della madre?
- Quanto devono crescere di peso ed altezza un neonato ed un bambino?
- Bambino di 14 mesi non cammina ancora: cosa fare? I consigli delle mamme
- Quando iniziare lo svezzamento dopo latte artificiale e allattamento al seno
- Differenze latte 1 (di inizio) e 2 (di proseguimento): quando cambiare?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- Münchhausen per procura: perché questa mamma tortura il proprio bambino?
- Morte in culla: cause, sintomi, incidenza, come evitarla
- Sindrome del bambino scosso: i gravissimi danni della violenza sul neonato
- Come e quando iniziare a lavare i denti ai bambini?
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Perché un neonato piange sempre? 8 sistemi per calmarlo
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: come recuperare l’intimità di coppia?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Le 12 cose che ogni genitore fa di nascosto dai propri figli
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
- Le cose che non devi MAI dire ad una donna che ha appena partorito, soprattutto se sei una donna
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
