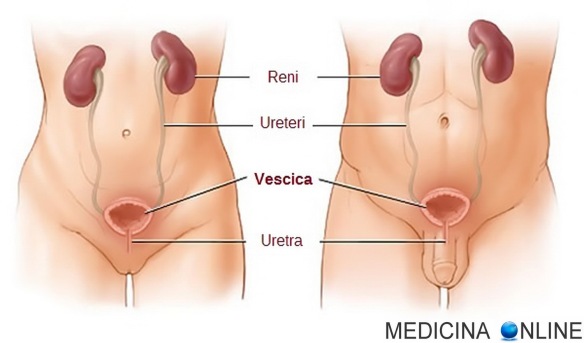
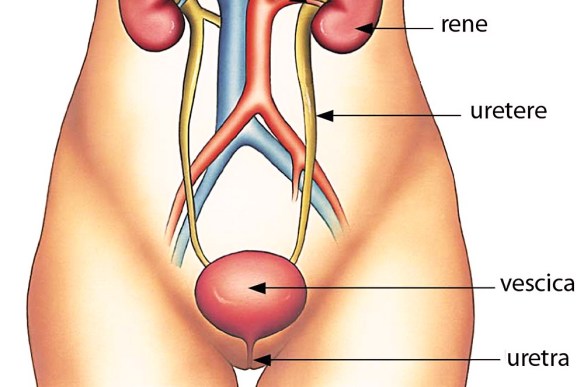
 La vescica è l’organo che ha il compito di raccogliere l’urina filtrata dai reni. Nella maggior parte dei casi, il tumore alla vescica ha inizio nelle cellule che compongono il suo rivestimento interno. Le cause di questa malattia non sono sempre chiare: lo sviluppo del tumore è stato messo in relazione, ad esempio, con il fumo, le infezioni da parassiti, l’esposizione alle radiazioni e a sostanze chimiche. Quel che è certo è che la neoplasia si presenta quando alcune cellule della vescica smettono di funzionare correttamente e iniziano a crescere e a dividersi in maniera incontrollata, arrivando a formare il tumore. Esistono diversi tipi di tumori alla vescica:
La vescica è l’organo che ha il compito di raccogliere l’urina filtrata dai reni. Nella maggior parte dei casi, il tumore alla vescica ha inizio nelle cellule che compongono il suo rivestimento interno. Le cause di questa malattia non sono sempre chiare: lo sviluppo del tumore è stato messo in relazione, ad esempio, con il fumo, le infezioni da parassiti, l’esposizione alle radiazioni e a sostanze chimiche. Quel che è certo è che la neoplasia si presenta quando alcune cellule della vescica smettono di funzionare correttamente e iniziano a crescere e a dividersi in maniera incontrollata, arrivando a formare il tumore. Esistono diversi tipi di tumori alla vescica:
- il carcinoma a cellule di transizione è il più diffuso e nasce nelle cellule che compongono il rivestimento interno dell’organo;
- il carcinoma squamoso primitivo colpisce le cellule squamose, è raro e sembra particolarmente legato alle infezioni da parassiti;
- l’adenocarcinoma ha inizio nelle cellule delle ghiandole presenti nella vescica e costituisce una forma molto rara.
Fattori di rischio
Alcuni fattori possono aumentare il rischio di tumore alla vescica.
Tra questi:
- età: si tratta di un tumore raro prima dei 40 anni
- razza: la bianca è più colpita delle altre
- sesso: gli uomini sono considerati più a rischio
- fumo, a causa delle sostanze chimiche che si accumulano nell’urina dei fumatori
- esposizione a sostanze chimiche quali l’arsenico e i prodotti utilizzati nella lavorazione della gomma, della pelle, delle vernici e nell’industria tessile
- alcuni farmaci utilizzati nel trattamento del cancro, quali la ciclofosfamide
- esposizione a radiazioni in seguito a un trattamento di radioterapia nella regione pelvica
- infiammazioni croniche della vescica quali infezioni urinarie o cistiti, causate ad esempio da parassiti diffusi in alcuni paesi del Medio Oriente (Schistosomiasi)
- familiarità: presenza di casi di tumore alla vescica in famiglia
Si può prevenire il tumore della vescica?
Al di là della non esposizione ad alcuni fattori di rischio sopra citati (fumo e sostanze chimiche) e della cura delle infezioni della vescica, non esiste una specifica strategia di prevenzione del tumore della vescica.
Classificazione dei tumori vescicali
I carcinomi della vescica vengono divisi in:
- Tumori uroteliali (a cellule transizionali) a crescita:
- papillare
- Papilloma esofitico
- Papilloma invertito
- Neoplasie papillari uroteliali a basso potenziale di malignità (PUNLMP)
- Carcinoma non invasivo (basso grado o alto grado)
- Carcinoma invasivo papillare
- non-papillare
- Neoplasia intraepiteliale (basso grado o alto grado)
- Carcinoma invasivo non papillare
- papillare
- Carcinoma a cellule squamose
- Carcinoma misto
- Adenocarcinoma
- Carcinoma a piccole cellule
Mentre i carcinomi uroteliali, che costituiscono il 95% di questa casistica, originano dall’epitelio di transizione che costituisce la tonaca mucosa, gli adenocarcinomi, del tutto simili a quelli presenti nel tratto gastrointestinale, originano da residui dell’uraco siti a livello della cupola vescicali e nei tessuti periureterali. Una variante rara ed estremamente maligna dell’adenocarcinoma vescicale è rappresentata dal carcinoma a cellule con castone. Il carcinoma a piccole cellule della vescica (SCCB) del tutto simile al carcinoma polmonare a piccole cellule è estremamente raro (<1%) e connesso con prognosi infausta e sopravvivenza a 5 anni di circa il 16-20%.
Leggi anche:
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Uroflussometria: indicazioni, preparazione, come si esegue
- Tumore alla vescica: terapie, asportazione, si può guarire?
- Collicolo seminale, uretra e sindrome del verumontanum
- Differenza tra disuria, stranguria, pollachiuria e nicturia
- Sangue nelle urine (ematuria): iniziale, terminale, microscopica e macroscopica asintomatica
Sintomi del tumore vescicale
La macroematuria (urine a lavatura di carne) è il reperto tipico di carcinoma vescicale esofitico. La presenza di una massa intravescicale può favorire il ristagno di urina con sviluppo di quadri infettivi a livello di vescica e ureteri con conseguenti sintomi, quali:
- disuria;
- stranguria;
- pollachiuria;
- tenesmo vescicale.
L’invasione della giunzione uretero-cistica può esitare verso ostruzione ureterale e provocare intenso dolore ai fianchi. Nel soggetto di età superiore a 50 anni, metodiche ecografiche sovrapubiche attuate per l’indagine di ostruzione urinaria da ipertrofia prostatica benigna possono mettere in luce lesioni asintomatiche papillari che protrudono in vescica. L’invasione dei plessi nervosi può provocare intenso dolore o disfunzioni erettili. Fistole enteriche, anali o vaginali sono rare e indice di malattia avanzata. Molto raramente i primi sintomi sono dovuti alle lesioni metastatiche.
Leggi anche:
- Differenza tra poliuria e pollachiuria
- Differenza tra poliuria e polidipsia
- Differenza tra anuria ed oliguria
- Differenza tra anuria e ritenzione urinaria
Diagnosi del tumore vescicale
Una diagnosi precoce e accurata di tumore della vescica è essenziale ai fini dell’efficacia del trattamento: può ampliare lo spettro di opzioni terapeutiche a disposizione e quindi aumentare le probabilità di guarigione. La presenza di macroematuria, soprattutto in presenza di coaguli, è un indice sensibile di sanguinamento a livello delle vie escretrici. In questo senso, una volta esclusa la cistite benigna e la litiasi urinaria, il carcinoma della vescica deve essere sempre sospettato, soprattutto in soggetti di età superiore a 50 anni, fumatori e di sesso maschile. Deve essere eseguita un’ecografia renale, utile per escludere alterazioni renali e della pelvi, e un esame citologico delle urine. Quest’ultimo esame presenta un’elevata sensibilità e permette di identificare le cellule neoplastiche di sfaldamento; in caso di positività si deve procedere alla cistoscopia, metodica in grado di evidenziare la massa neoplastica e di prelevare campioni bioptici. La ecotomografia, la TC e la RMN sono utili per evidenziare il grado di invasione parietale, l’infiltrazione degli organi viciniori e l’eventuale presenza di metastasi linfonodali. Una scintigrafia ossea risulta invece utile per indagare la presenza di metastasi ossee.
- Ecografia dell’apparato urinario: è l’indagine di prima istanza in caso di un sospetto tumore vescicale (presenza di ematuria, micro o macroscopica, o altri segni e sintomi di pertinenza urologica). E’ un esame non invasivo, attendibile per l’accertamento del tumore della vescica e utile per il monitoraggio di possibili recidive.
- Esame citologico delle urine: è la ricerca nelle urine della presenza di cellule tumorali di origine vescicale. La sensibilità della metodica aumenta proporzionalmente con l’aumentare dell’aggressività biologica della neoplasia. L’esame citologico è ripetibile anche durante i controlli in pazienti che abbiano già avuto un tumore vescicole, allo scopo di diagnosticare con una certa celerità l’eventuale presenza di recidiva di malattia.
- Cistoscopia: consiste nell’introduzione di un sottile strumento flessibile (cistoscopio) attraverso il canale per l’escrezione delle urine (uretra). L’estremità dello strumento è munita di un apparato illuminante costituito da lenti speciali e fibre ottiche, che permette al medico di ispezionare visivamente l’uretra e la vescica. La cistoscopia con flessibile, di ridotta invasività, risulta di estrema utilità soprattutto nel follow up dei pazienti con storia pregressa di tumore vescicale.
- Tecniche radiodiagnostiche avanzate: l’uro-TAC e l’urografia-RM (uro RM) sono tecnologie consolidate per la valutazione delle vie urinarie e permettono al medico di servirsi di un set più preciso di strumenti diagnostici per valutare lo stato del paziente.
La capacità della TAC di rappresentare le strutture anatomiche ha fatto sì che progressivamente abbia sostituito l’urografia convenzionale nella stadi azione del tumore vescicale.
L’urografia RM costituisce una tecnica radiodiagnostica alternativa non invasiva per i bambini e le donne in gravidanza; non è utilizzata tanto quanto l’urografia TAC, anche se le nuove macchine e le innovazioni tecnologiche che ne migliorano l’efficienza e la risoluzione hanno suscitato un maggiore interesse per le tecniche di urografia RM. - PET: la tomografia a emissione di positroni (PET) è una moderna tecnica diagnostica che utilizza un radiofarmaco che si accumula nelle lesioni neoplastiche caratterizzate da elevato metabolismo, permettendone l’identificazione sulle immagini analizzate dai medici. Per le neoplasie vescicali l’applicazione di questa metodica può essere limitata dall’eliminazione urinaria di parte del radiofarmaco
Tumore maligno alla vescica: si può guarire?
L’efficacia del trattamento del tumore della vescica e le possibilità di guarigione sono strettamente connesse alla somma di molti fattori spesso legati alla diagnosi precoce o non del tumore, tra cui soprattutto il tipo e lo stadio evolutivo del tumore, oltre che l’eventuale presenza di metastasi a distanza (fattore prognostico estremamente negativo) l’età e lo stato di salute del paziente. Secondo i dati relativi alla prognosi, la sopravvivenza a 5 anni in caso di tumore vescicale è in media: dell’85% per il grado Ta, del 70% per il grado T1, del 60% per il grado T2, del 30% per il grado T3, fra lo 0 e il 5% per il grado T4. Se vi è interessamento linfonodale, le possibilità di sopravvivenza si riducono: sopravvive a un anno il 54%, il 20% a 2 anni, il 15% a 5 anni. Particolarmente grave è purtroppo la prognosi per i pazienti con metastasi polmonari, epatiche, ossee ed encefaliche.
Trattamento del tumore vescicale
In base alle variabili appena esposte, la scelta della terapia ricade su una cura specifica, tra cui:
Chirurgia
La chirurgia è il trattamento primario per il tumore della vescica. In base al bisogno clinico del paziente, la chirurgia del cancro della vescica può prevedere:
- asportazione del tumore dalla parete vescicale per via cistoscopia (TUR-V);
- asportazione dell’intera vescica (cistectomia radicale).
Rimozione della vescica
I pazienti sottoposti a cistectomia radicale possono essere candidati all’intervento di ricostruzione della vescica e delle vie urinarie oppure essere sottoposti a urostomia che permette il passaggio di urina verso l’esterno, in caso di rimozione della vescica. Per approfondire leggi:
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenze tra ileostomia, colostomia e urostomia
Immunoterapia
In relazione al tipo di tumore, a seguito di TUR-V, può essere necessario effettuare cicli di instillazione endovescicale di chemio o immunoterapici. Nella maggioranza dei casi, si inietta una soluzione con il bacillo di Calmette-Guerin (BCG), composta di batteri poco aggressivi in grado di provocare la reazione del sistema immunitario
Chemioterapia
Per i pazienti con malattia avanzata (tumore che si è diffuso in altre sedi oltre la vescica), il medico può suggerire la chemioterapia sistemica, anche come opzione terapeutica esclusiva. In casi selezionati, può essere appropriata anche una combinazione di radioterapia e chemioterapia dopo l’intervento di asportazione parziale della vescica.
Radioterapia
La radioterapia può essere effettuata anche in associazione alla chemioterapia o in sostituzione della chirurgia nei soggetti affetti da carcinoma vescicale e non operabili per comorbidità.
Leggi anche:
- Ematuria da sforzo e da esercizio fisico: cause e terapia
- Differenza tra ematuria iniziale, terminale e totale ed ipotesi diagnostiche
- Cistoscopia maschile e femminile: preparazione, rischi, anestesia, prezzo
- Differenza tra cistoscopia e uretroscopia
- Video di una cistoscopia maschile
- Video di una cistoscopia femminile
- Differenza tra cistoscopia e cistografia: vantaggi e svantaggi
- Resezione vescicale transuretrale (TURB): quando si fa ed effetti collaterali
- Differenza tra cistoscopia e TURB
- Differenza tra TURV, TURB, TURBT e TURBC
- Differenza tra TURP e TURB
- Uro-TAC: indicazioni, preparazione, è dolorosa, costo
- Differenza tra uro-TAC e cistoscopia: vantaggi e svantaggi
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Rene: anatomia, funzioni e patologie in sintesi
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Urodinamica: cos’è, a che serve e come funziona
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Differenze tra apparato urinario maschile e femminile
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Vescica neurogena disinibita, riflessa, autonoma, atonica
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
- Colonscopia: rischi, effetti collaterali e complicanze
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Che significa malattia terminale?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia cronica? Esempi di malattia cronica
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenze tra ileostomia, colostomia e urostomia
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il papilloma è un tumore benigno superficiale che può svilupparsi non solo nella vescica, ma anche altri tessuti, ad esempio nella cute (verruca) o nella mucosa della laringe. Dal punto di vista anatomo-patologico questo tumore è costituito da una proliferazione epiteliale su un supporto connettivo vascolarizzato. Strutturati con delle proiezioni digitiformi e solitamente hanno un rivestimento epiteliale, mentre al centro di essi si trovano dei vasellini e tessuto connettivo che serve a nutrire queste papille.
Il papilloma è un tumore benigno superficiale che può svilupparsi non solo nella vescica, ma anche altri tessuti, ad esempio nella cute (verruca) o nella mucosa della laringe. Dal punto di vista anatomo-patologico questo tumore è costituito da una proliferazione epiteliale su un supporto connettivo vascolarizzato. Strutturati con delle proiezioni digitiformi e solitamente hanno un rivestimento epiteliale, mentre al centro di essi si trovano dei vasellini e tessuto connettivo che serve a nutrire queste papille. Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino.
Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino. Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino.
Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino. Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino.
Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino. Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino. Il virus si contrae generalmente attraverso rapporti sessuali, ma non si possono escludere vie indirette dell’infezione come bocca e unghie.
Il Papilloma Virus Umano o HPV è un virus appartenente alla famiglia dei Papillomaviridae. Le infezioni da HPV sono estremamente diffuse e possono causare anche malattie della cute e delle mucose. Si calcola che oltre il 70% delle donne contragga un’infezione genitale da HPV nel corso della propria vita; solitamente l’infezione provocata da questo virus non causa nessuna alterazione e si risolve da sola specie se il sistema immunitario è ben funzionante; solo in caso di persistenza nel tempo di infezioni di HPV ad alto rischio oncogenico è possibile, in una minoranza dei casi e nel corso di parecchi anni, lo sviluppo di un tumore maligno del collo uterino. Il virus si contrae generalmente attraverso rapporti sessuali, ma non si possono escludere vie indirette dell’infezione come bocca e unghie.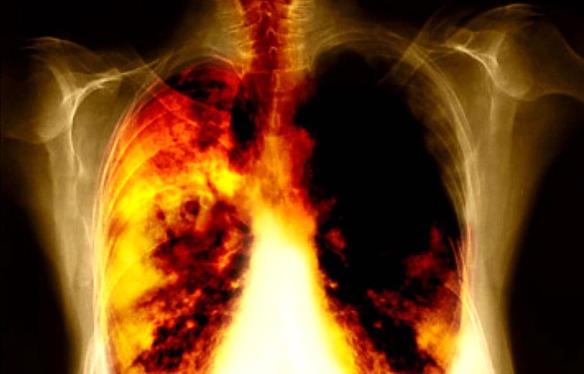 Il tumore polmonare è una delle patologie che causa più decessi nel mondo: 1,6 milioni di morti anno (con una previsione di raddoppio nel 2035), è al primo posto fra le cause di morte per cancro negli uomini e al terzo posto fra le donne. Il fumo di sigaretta è il fattore di rischio principale ed è la causa di almeno l’80 per cento dei casi, tuttavia quasi un tumore al polmone su cinque si sviluppa in chi non ha mai fumato in vita sua. Un mistero che secondo Harald zur Hausen, premio Nobel per la Medicina nel 2008 per aver scoperto il legame fra il Papilloma Virus Umano o HPV (acronimo di “Human Papilloma Virus” ) ed il tumore della cervice uterina, potrebbe essere almeno in parte spiegato da infezioni virali, batteriche o fungine che potrebbero favorire il cancro, indipendentemente dalle sigarette.
Il tumore polmonare è una delle patologie che causa più decessi nel mondo: 1,6 milioni di morti anno (con una previsione di raddoppio nel 2035), è al primo posto fra le cause di morte per cancro negli uomini e al terzo posto fra le donne. Il fumo di sigaretta è il fattore di rischio principale ed è la causa di almeno l’80 per cento dei casi, tuttavia quasi un tumore al polmone su cinque si sviluppa in chi non ha mai fumato in vita sua. Un mistero che secondo Harald zur Hausen, premio Nobel per la Medicina nel 2008 per aver scoperto il legame fra il Papilloma Virus Umano o HPV (acronimo di “Human Papilloma Virus” ) ed il tumore della cervice uterina, potrebbe essere almeno in parte spiegato da infezioni virali, batteriche o fungine che potrebbero favorire il cancro, indipendentemente dalle sigarette. Si identifica con la sigla HPV il virus genitale a trasmissione sessuale Papilloma Virus, pericoloso nella donne perché può produrre un’alterazione maligna delle cellule del collo dell’utero e della cervice, sfociando in un cancro. I rapporti sessuali non protetti sono la via di contagio dell’HPV, motivo per cui è fondamentale che una donna viva in maniera consapevole la propria vita intima proteggendosi sempre con il preservativo. Attualmente, però, il miglior sistema di prevenzione è rappresentato dal vaccino, consigliato a tutte le bambine e le adolescenti, mentre le donne non vaccinate devono comunque tenersi sempre sotto controllo sottoponendosi ogni tre anni al Pap Test combinato con l’HPV Test, in modo da rilevare immediatamente la presenza del virus. Ma vediamo in cosa consiste esattamente il test HPV e come si fa.
Si identifica con la sigla HPV il virus genitale a trasmissione sessuale Papilloma Virus, pericoloso nella donne perché può produrre un’alterazione maligna delle cellule del collo dell’utero e della cervice, sfociando in un cancro. I rapporti sessuali non protetti sono la via di contagio dell’HPV, motivo per cui è fondamentale che una donna viva in maniera consapevole la propria vita intima proteggendosi sempre con il preservativo. Attualmente, però, il miglior sistema di prevenzione è rappresentato dal vaccino, consigliato a tutte le bambine e le adolescenti, mentre le donne non vaccinate devono comunque tenersi sempre sotto controllo sottoponendosi ogni tre anni al Pap Test combinato con l’HPV Test, in modo da rilevare immediatamente la presenza del virus. Ma vediamo in cosa consiste esattamente il test HPV e come si fa.