 Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule).
Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule).
A livello cellulare l’atrofia si caratterizza per la riduzione degli organelli cellulari alle dimensioni minime compatibili con la sopravvivenza; le cellule atrofiche possono attivare l’apoptosi (la morte cellulare programmata).
Viene utilizzato anche il termine ipotrofia che indica un processo di regressione di un organo o di un tessuto, dovuto alla diminuzione di volume dei suoi elementi costitutivi.
Con distrofia si intende invece una forma di atrofia parziale di un organo o tessuto.
Leggi anche:
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
Parimenti a quanto avviene nell’ipertrofia e nell’iperplasia, anche l’atrofia può essere fisiologica o patologica e verificarsi per vari motivi, tra i quali i principali sono:
- atrofia da disuso, tipico da ridotto utilizzo di un arto per un certo periodo, quando viene ingessato;
- perdita di innervazione, per lesione di un nervo periferico o di segmenti del midollo spinale;
- insufficiente apporto di sangue (ischemia cronica);
- invecchiamento (ad esempio da diminuzione di estrogeni durante la menopausa).
Con “aplasia” si indica invece il mancato sviluppo di un tessuto o di un organo (al contrario dell’atrofia dove invece prima si è correttamente sviluppato e solo successivamente si è ridotto nella sua massa. Talvolta il termine viene usato in maniera erronea per indicare la completa assenza di un organo, ma in questo caso è più corretto parlare di agenesia.
Esempi di aplasie tipiche sono quelle ematologiche (come l’aplasia pura delle emazie, midollare, della serie bianca e della serie rossa). Altro esempio è l’aplasia cutis congenita, una forma particolare di aplasia dove si mostra l’assenza di un’area della pelle (si verifica soprattutto nel cuoio capelluto), di carattere genetico risulta un elemento diagnostico della sindrome Adams-Oliver.
Leggi anche:
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenza tra tumore benigno, maligno, neoplasia, cancro
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Con “iperplasia” (hyperplasia in inglese) si intende l’aumento del NUMERO delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da iperplasia. Questo processo non altera le dimensioni delle cellule all’interno del tessuto o dell’organo considerato ma determina un aumento del numero di cellule (al contrario dell’
Con “iperplasia” (hyperplasia in inglese) si intende l’aumento del NUMERO delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da iperplasia. Questo processo non altera le dimensioni delle cellule all’interno del tessuto o dell’organo considerato ma determina un aumento del numero di cellule (al contrario dell’ Con il termine “ipertrofia” (hypertrophy in inglese) si intende l’aumento del VOLUME delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da ipertrofia. Questo processo non altera il numero di cellule all’interno del tessuto o dell’organo considerato ma aumenta le dimensioni cellulari.
Con il termine “ipertrofia” (hypertrophy in inglese) si intende l’aumento del VOLUME delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da ipertrofia. Questo processo non altera il numero di cellule all’interno del tessuto o dell’organo considerato ma aumenta le dimensioni cellulari.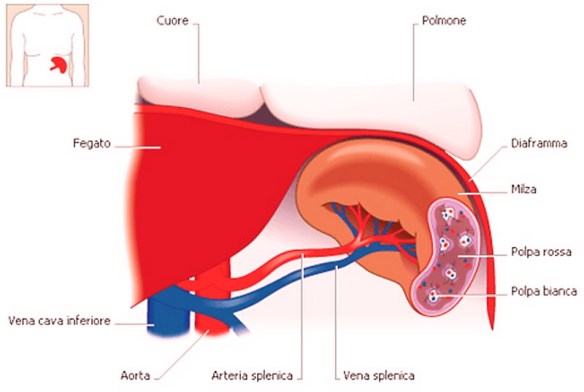 La milza è un organo indispensabile?
La milza è un organo indispensabile?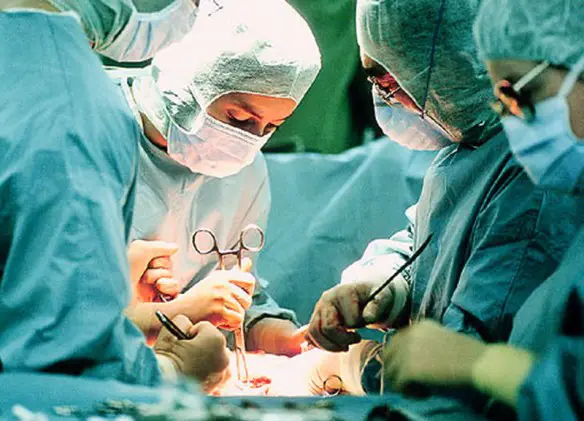 Le lesioni della milza possono essere di lieve o di grossa entità. Lesioni spleniche vaste trasformano la rottura della milza in una vera e propria emergenza medica, che richiede l’immediato intervento chirurgico per arrestare l’emorragia interna e salvare la vita al paziente. In caso di traumi più superficiali, la rottura della milza può essere invece trattata in modo conservativo, ospedalizzando per qualche giorno il paziente ed osservando l’evolversi della situazione verso l’eventuale guarigione spontanea.
Le lesioni della milza possono essere di lieve o di grossa entità. Lesioni spleniche vaste trasformano la rottura della milza in una vera e propria emergenza medica, che richiede l’immediato intervento chirurgico per arrestare l’emorragia interna e salvare la vita al paziente. In caso di traumi più superficiali, la rottura della milza può essere invece trattata in modo conservativo, ospedalizzando per qualche giorno il paziente ed osservando l’evolversi della situazione verso l’eventuale guarigione spontanea.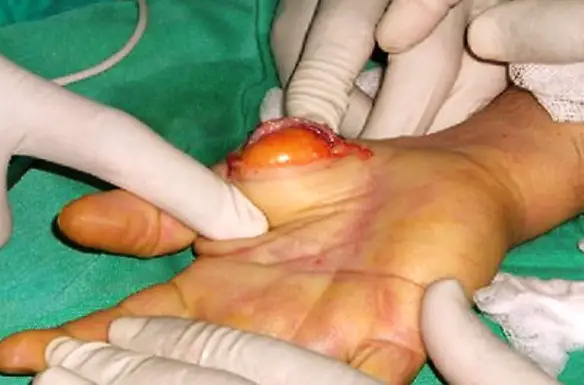 Lipoma e liposarcoma sono tumori formato da tessuto adiposo, tuttavia sono molto diversi tra loro. La prima importante differenza è che il lipoma è un tumore benigno, generalmente ben circoscritto e limitato da una capsula; invece il liposarcoma è un tumore maligno (o cancro): in pratica il liposarcoma è la forma maligna del lipoma. A tale proposito leggi anche:
Lipoma e liposarcoma sono tumori formato da tessuto adiposo, tuttavia sono molto diversi tra loro. La prima importante differenza è che il lipoma è un tumore benigno, generalmente ben circoscritto e limitato da una capsula; invece il liposarcoma è un tumore maligno (o cancro): in pratica il liposarcoma è la forma maligna del lipoma. A tale proposito leggi anche: 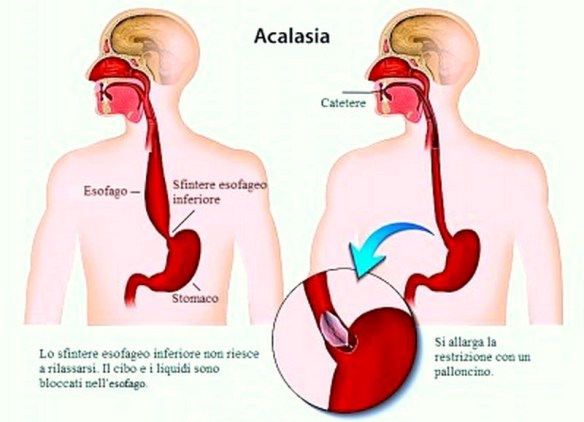 L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale.
L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale. La febbre si manifesta solitamente in tre fasi:
La febbre si manifesta solitamente in tre fasi: