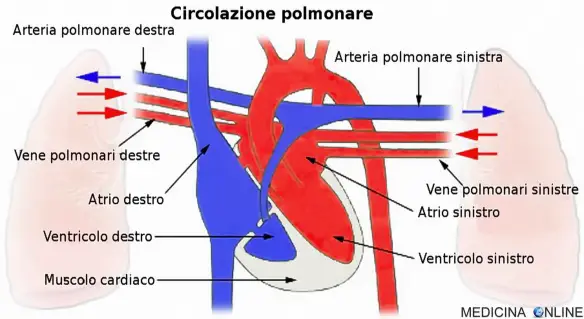
 Con cuore polmonare (chiamato anche “cor pulmonale“, in inglese “pulmonary heart disease“) in medicina ci si riferisce ad un anomalo ingrandimento del Continua a leggere
Con cuore polmonare (chiamato anche “cor pulmonale“, in inglese “pulmonary heart disease“) in medicina ci si riferisce ad un anomalo ingrandimento del Continua a leggere
Archivi tag: ipertrofia
Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
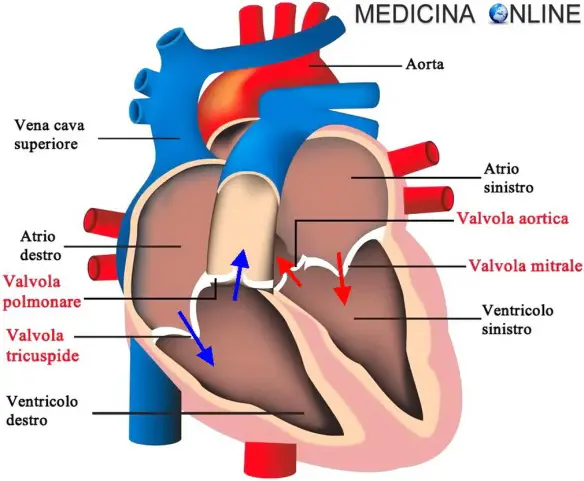 In un cuore sano la valvola aortica, quella che collega il ventricolo sinistro e l’arteria aorta, si apre in sistole (contrazione ventricolare) per far passare il sangue dal ventricolo all’aorta. Nei soggetti con stenosi aortica la valvola aortica non riesce ad aprirsi in modo normale e ciò rappresenta quindi un’ostruzione alla fisiologica fuoriuscita del sangue dal ventricolo sinistro in direzione dell’aorta nel corso della contrazione del cuore Continua a leggere
In un cuore sano la valvola aortica, quella che collega il ventricolo sinistro e l’arteria aorta, si apre in sistole (contrazione ventricolare) per far passare il sangue dal ventricolo all’aorta. Nei soggetti con stenosi aortica la valvola aortica non riesce ad aprirsi in modo normale e ciò rappresenta quindi un’ostruzione alla fisiologica fuoriuscita del sangue dal ventricolo sinistro in direzione dell’aorta nel corso della contrazione del cuore Continua a leggere
Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
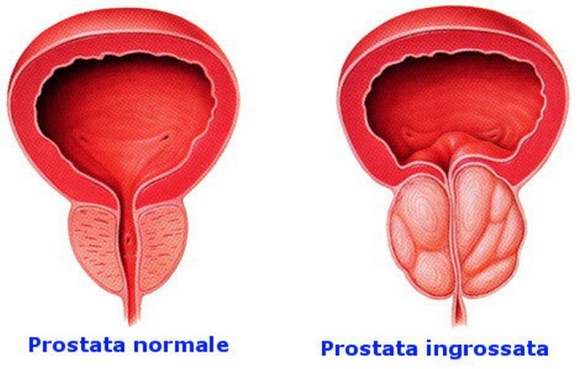 L’ipertrofia prostatica benigna o – più correttamente – l’iperplasia prostatica benigna (da cui l’acronimo “IPB”), in inglese “benign prostatic hyperplasia” (da cui l’acronimo “BPH”), conosciuta anche come adenoma prostatico, è una malattia a carico della ghiandola prostatica. La patologia è caratterizzata da un aumento di volume della prostata, dovuto all’incremento del numero di cellule (da cui la denominazione “iperplasia”), che si estrinseca principalmente nella zona “di transizione” della prostata, ovvero in una parte centrale attorno all’uretra prostatica. E’ una crescita di tipo benigno, cioè comporta compressione sui tessuti circostanti senza infiltrarli. E’ un fenomeno legato all’invecchiamento ma che in alcuni soggetti è maggiore che in altri, e col passare degli anni può causare una compressione e distorsione dell’uretra prostatica ostruendo la fuoriuscita dell’urina. Sono escluse componenti ambientali nell’eziologia della malattia, mentre si è ipotizzato il ruolo di fattori ereditari per l’aumentato rischio di incidenza in parenti di soggetti colpiti dalla patologia.
L’ipertrofia prostatica benigna o – più correttamente – l’iperplasia prostatica benigna (da cui l’acronimo “IPB”), in inglese “benign prostatic hyperplasia” (da cui l’acronimo “BPH”), conosciuta anche come adenoma prostatico, è una malattia a carico della ghiandola prostatica. La patologia è caratterizzata da un aumento di volume della prostata, dovuto all’incremento del numero di cellule (da cui la denominazione “iperplasia”), che si estrinseca principalmente nella zona “di transizione” della prostata, ovvero in una parte centrale attorno all’uretra prostatica. E’ una crescita di tipo benigno, cioè comporta compressione sui tessuti circostanti senza infiltrarli. E’ un fenomeno legato all’invecchiamento ma che in alcuni soggetti è maggiore che in altri, e col passare degli anni può causare una compressione e distorsione dell’uretra prostatica ostruendo la fuoriuscita dell’urina. Sono escluse componenti ambientali nell’eziologia della malattia, mentre si è ipotizzato il ruolo di fattori ereditari per l’aumentato rischio di incidenza in parenti di soggetti colpiti dalla patologia.
Leggi anche: Differenza tra ipertrofia ed iperplasia con esempi
Epidemiologia
L’IPB colpisce il 5-10% degli uomini di 40 anni di età, e fino all’80% degli uomini tra 70 e 80 anni. Tuttavia il numero dei soggetti in cui la IPB diventa sintomatica, cioè costituisce effettivamente un disturbo, è circa la metà.
Leggi anche: Visita andrologica completa di pene e testicoli [VIDEO]
Iperplasia prostatica benigna e cancro alla prostata
L’IPB ed il carcinoma prostatico (cancro della prostata) non sono correlati, sebbene le due condizioni possano coesistere e spesso il secondo venga diagnosticato incidentalmente durante indagini per la molto più comune IPB. IPB e carcinoma si impiantano su zone diverse della prostata, essendo il carcinoma di pertinenza prevalentemente della zona periferica.
Leggi anche: Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie
Cause e fattori di rischio
Il diidrotestosterone (DHT) e gli estrogeni hanno un ruolo nell’insorgenza della BPH. Questo significa che occorre la presenza degli androgeni per l’instaurarsi della BPH, ma non sono necessariamente la causa diretta della patologia. Questo è dimostrato dal fatto che gli eunuchi non sviluppano la patologia quando raggiungono l’età adulta. Inoltre, la somministrazione di testosterone esogeno non è associata all’aumento significativo dei sintomi della BPH. Il DHT, un metabolita del testosterone è un mediatore critico della crescita della prostata. Il DHT viene sintetizzato nella prostata dal testosterone in circolo. Una volta sintetizzato, il DHT giunge alle cellule epiteliali e segnala la trascrizione del fattore della crescita al mitogene dei due tipi di cellula. L’importanza del DHT nel causare noduli iperplasici nella prostata è supportata dalle osservazioni cliniche in cui un inibitore della 5α-reduttasi viene somministrato al paziente in queste condizioni. La terapia con gli inibitori della 5α-reduttasi riduce notevolmente il contenuto di DHT nella prostata e conseguentemente il volume della prostata ed i sintomi dell’ipertrofia prostatica benigna.
Esiste una notevole evidenza sul fatto che gli estrogeni giocano un ruolo nell’eziologia della BPH. Questo è basato sul fatto che la BPH si verifica in uomini con elevati livelli di estrogeni e relativamente ridotti livelli di testosterone libero (questa sostanza ha quindi, se non convertita in altri ormoni, un’azione benefica e salutare nei confronti della prostata) e quando i tessuti prostatici diventano più sensibili agli estrogeni e meno rispondenti al DHT. Cellule prese dalla prostata di uomini affetti da BPH hanno mostrato una più elevata risposta agli alti livelli di estradiolo nel caso di bassi livelli di androgeni.
Sintomi e segni
I sintomi non sono correlati con le dimensioni della ghiandola: infatti una prostata di piccole dimensioni può in alcuni casi provocare sintomi ostruttivi molto più gravi di una prostata dalle dimensioni maggiori; questo perché la sintomatologia deriva dalla somma di due componenti: quella statica, determinata dalla massa della ghiandola, e quella dinamica, dovuta al tono della muscolatura liscia del collo vescicale, della prostata e della sua capsula. Riconosciamo due tipi di sintomi: quelli urinari di tipo ostruttivo, e quelli di tipo irritativo. Fra gli ostruttivi si ricordano la difficoltà ad iniziare la minzione, l’intermittenza di emissione del flusso, l’incompleto svuotamento della vescica, il flusso urinario debole e lo sforzo nella minzione.
Fra i sintomi irritativi si annoverano la frequenza nell’urinare, che è detta pollachiuria, la nicturia, cioè un aumentato bisogno durante la notte, l’urgenza (la necessità di svuotare la vescica non può essere rimandata) e il bruciore ad urinare. Questi sintomi, ostruttivi ed irritativi, vengono valutati usando il questionario dell’ International Prostate Symptom Score (IPSS), formulato per appurare la severità della patologia.
La IPB può essere una patologia progressiva, specialmente se non curata. L’incompleto svuotamento della vescica può portare all’accumulo di batteri nel residuo vescicale aumentando i rischi di prostatiti e pielonefriti. L’accumulo di urina può, peraltro, portare anche alla formazione di calcoli dovuti alla cristallizzazione di sali nel residuo post-minzionale. La ritenzione urinaria, acuta o cronica, è un’altra forma di progressione della patologia. La ritenzione urinaria acuta è l’incapacità a vuotare completamente la vescica, mentre quella cronica vede il progressivo aumentare del residuo e della distensione della muscolatura della vescica. Chi soffre di ritenzione urinaria cronica, può andare incontro ad una patologia di compromissione renale detta uropatia ostruttiva. L’ipertrofia prostatica benigna non è in grado di provocare deficit erettivo, eventuali influenza sulle capacità erettiva può essere provocato dal dolore che tale patologia ha negli stati più avanzati (causa psicologica).
Leggi anche: Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
Diagnosi
L’esplorazione rettale, (palpazione della prostata attraverso il retto), può rivelare un marcato ingrossamento della ghiandola; è un esame molto soggettivo che dipende dall’abilità dell’urologo. Maggiore precisione al fine della valutazione del volume prostatico è dato dall’ecografia sia sovrapubica che transrettale. L’ecografia inoltre evidenzia il residuo postminzionale, cioè se rimane urina stagnante in vescica dopo aver urinato, che è sintomo importante che la IPB si sta aggravando. Altro segno da valutare è lo spessore delle pareti vescicali, che se incrementa è un altro segno di ostruzione al deflusso urinario. L’ecografia inoltre consente di diagnosticare complicanze frequenti di una IPB trascurata, come diverticoli vescicali, calcoli, o sedimento nel lume dell’organo emuntore.
La uroflussimetria è forse l’esame più utile in IPB, perché evidenzia se tale patologia causa un’ostruzione oppure no. Distingue perciò la IPB significativa da quella non significativa sulla dinamica minzionale. Alcuni parametri come Qmax (velocità di flusso massima) sono usati anche per verificare la risposta alle terapie nel tempo.
Il PSA è spesso eseguito nei pazienti IPB per screenare se coesiste una componente maligna della patologia. E’ un esame del sangue che se innalzato indica una qualche sofferenza della ghiandola prostatica, includendo patologie benigne come infiammazione, IPB o traumatismo, ma anche il carcinoma prostatico. Un suo innalzamento richiede un attento monitoraggio ed eventualmente esami più approfonditi. Strumenti usati nella diagnosi, sono:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- ecografia renale;
- ecografia transrettale della prostata;
- PSA;
- esplorazione digitale rettale della prostata;
- esame del sangue (emocromo);
- VES;
- esame delle urine;
- esame per valutare la funzionalità renale;
- clearance della creatinina;
- azotemia;
- cistoscopia;
- cistografia;
- biopsia della prostata;
- biopsia renale;
- radiografia, TAC e/o risonanza magnetica;
- test genetici;
- uro-TAC;
- scintigrafia;
- uroflussometria;
- urinocultura.
Non tutti i test sono sempre necessari per raggiungere la diagnosi.
Leggi anche: Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
Trattamento
Il trattamento di una iperplasia prostatica benigna può essere medica e/o chirurgica.
Terapia medica
Diversi farmaci e molecole possono essere usati per il trattamento della iperplasia della prostata. Gli alfa bloccanti (α1-recettori adrenergici antagonisti) procurano un sostanziale miglioramento dei sintomi della BPH. Molecole come doxazosin, terazosin, alfuzosin e tamsulosin vengono impiegate con successo. Vecchie molecole come phenoxybenzamine e prazosin non sono raccomandate per il trattamento della BPH. Gli alfa bloccanti rilassano la muscolatura della prostata e del collo vescicale ed aumentano la portata del flusso urinario, ma possono causare eiaculazione retrograda.
Gli inibitori della 5α-reduttasi, (finasteride e dutasteride) sono un altro trattamento praticato. Quando vengono usati in abbinamento agli alfa bloccanti, si è notata una drastica riduzione del volume della prostata in persone con ghiandole molto ipertrofiche.
Vi è anche una notevole evidenza dell’efficacia di fitoterapici, quali l’estratto del frutto della serenoa repens e del saw palmetto nell’alleviare in maniera moderata i sintomi della patologia. Altre erbe medicinali che hanno alla base sistematiche ricerche sono il beta-sitosterolo tratto dalla hypoxis rooperi (pianta grassa africana) e la pygeum (estratta dal Prunus africana), mentre vi è una minore conoscenza sull’efficacia della Cucurbita pepo semi di zucca e dell’Urtica dioica (Wilt et al., 2000).
Integratori alimentari per il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute della prostata:
- Equilibra Top Prostata: http://amzn.to/2j0qNfJ
- Serenoa Repens: https://amzn.to/3ZbkIjP
- Saw Palmetto: http://amzn.to/2AxY7FT
- Arginina: http://amzn.to/2yc70Pv
- Citrullina: https://amzn.to/3PyiZlm
- Ortica a foglie: http://amzn.to/2iYLcBu
La valutazione del PSA può essere effettuata anche a casa, usando un test pratico ed affidabile come quello consigliato dal nostro Staff medico: https://amzn.to/44JmBFz
Terapia chirurgica
Solo in caso di fallimento del trattamento medico e fitoterapico, può rendersi necessario un trattamento chirurgico. Qualsiasi intervento chirurgico per IPB pone a rischio, in entità differente, la meccanica eiaculatoria del paziente. A contrario, la rigidità nell’erezione e la capacità di arrivare all’orgasmo non vengono influenzati da questa chirurgia correttamente eseguita.
Adenomectomia open surgery. Significa rimuovere l’adenoma mediante il tradizionale taglio chirurgico, nella variante trans vescicale (ATV) o infravescicale (Millin). Interventi usati da oltre 50 anni, hanno ancora un’efficacia insuperata anche se con una morbilità perioperatoria che alcuni mettono in discussione, nella realtà attuale di chirurgia mini-invasiva. Interventi tuttora definiti “gold standard” in caso di prostate veramente voluminose.
Resezione transuretrale dell’adenoma prostatico (TURP). Questo prevede la resezione di parte della prostata attraverso l’uretra. Consigliabile per prostate fino a un certo volume, presenta il vantaggio della mini-invasività, ovvero evitare tagli e un recupero postoperatorio più rapido. Esistono anche alcune nuove tecniche per ridurre il volume della prostata ipertrofica, alcune delle quali non sono ancora abbastanza sperimentate per stabilire i loro effetti definitivi. Esse prevedono vari metodi per distruggere parte del tessuto ghiandolare senza danneggiare quello che rimarrà in sito. Fra queste si ricordano: la vaporizzazione transuretrale della prostata (TVP), la laser TURP, la visual laser ablation (VLAP), la Transurethral Microwave Thermo Therapy (TUMT), la Transurethral needle ablation of the prostate (TUNA) e la sua evoluzione tecnologica Prostiva, micro iniezioni di etanolo in situ ed altre ancora allo studio o in via di sperimentazione.
Nuove tecniche che comportano l’impiego del laser in urologia, sono state sperimentate negli ultimi 10 anni. Si è iniziato con la VLAP, tecnica che usa uno YAG laser a contatto con il tessuto prostatico. Una tecnologia simile, è chiamata Photoselective Vaporization of the Prostate (PVP) ed usa un laser a luce verde (KTP) ed è emersa recentemente. Questa procedura utilizza un laser ad alta potenza di 80 Watt KTP con una fibra laser di 550 micron inserita nella prostata. Questa fibra ha una riflessione interna di 70 gradi. Essa è usata per vaporizzare il tessuto della capsula prostatica. Il KTP laser ha una penetrazione di 2.0mm (quattro volte più profonda del laser ad Olmio).
Un’altra procedura chiamata Holmium Laser Ablation of the Prostate (HoLAP), è stata adottata pressoché in tutto il mondo. Analogamente al KTP, il laser per l’HoLAP è un dispositivo con una sonda di 550 micron con una potenza di 100 Watt ed un angolo di riflessione di 70 gradi. La sua profondità di passata è di 2,140nm, che cade nella zona invisibile dell’infrarosso e non può essere visto ad occhio nudo. La profondità di penetrazione del laser ad Olmio è inferiore a 0,5 mm evitando così le necrosi tissutali spesso causate dal laser a profonda penetrazione della tecnica KTP. Entrambi i metodi, KTP e Olmio, ablano circa uno o due grammi di tessuto al minuto.
Leggi anche:
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Esplorazione rettale digitale della prostata [VIDEO]
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Prostata: ogni quanto tempo fare il controllo del PSA?
- Uroflussometria: indicazioni, preparazione, come si esegue
- Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
- Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
- Peperoncino, sesso, testosterone e prostata: qual è il legame?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Micropene: quanto misura, complicazioni, c’è una cura?
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Fino a che età un uomo può avere figli?
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Due eiaculazioni consecutive sono possibili? Come funziona una eiaculazione?
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
- Cos’è il perineo maschile e femminile, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- Punto G maschile: trovare e stimolare il punto L per provare orgasmi più intensi ed aumentare la forza dell’eiaculazione
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Finasteride per ipertrofia prostatica ed alopecia androgenetica
- Finasteride e disfunzione erettile: la Sindrome post finasteride
- Propecia (Finasteride): collaterali e foglietto illustrativo
- Urodinamica: cos’è, a che serve e come funziona
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Cosa accade e cosa si prova quando si frattura il pene?
- Priapismo: quando l’erezione dura più di quattro ore
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Differenza tra monofrequenza e multifrequenza: qual è il migliore allenamento?
![]() In palestra è preferibile allenarsi in monofrequenza o multifrequenza? Per prima cosa chiariamo il significato di questi termini, in modo da archiviare almeno i primi dubbi:
In palestra è preferibile allenarsi in monofrequenza o multifrequenza? Per prima cosa chiariamo il significato di questi termini, in modo da archiviare almeno i primi dubbi:
- Monofrequenza: allenare lo/gli stesso/i gruppi muscolari una sola volta nel programma di allenamento settimanale.
- Multifrequenza: allenare lo/gli stessi/i gruppi muscolari più volte nel programma settimanale, attraverso schede full body o il classico A-B-A-B.
In questo articolo vedremo che, come spesso avviene nello sport, non esiste un tipo di allenamento necessariamente migliore di un altro, bensì dipende da molti fattori. Molto dipende dalla struttura del soggetto, dal suo grado di allenamento e naturalmente anche dal modo in cui si allena. Le informazioni dell’articolo sono riferite ai “natural”.
La monofrequenza non esiste
C’è da fare una importante premessa: la monofrequenza “pura” non esiste, perché la fisiologia del nostro corpo va in una direzione completamente diversa. Chi pensa d’allenare un muscolo una volta a settimana in monofrequenza, in realtà non sa che sta facendo un allenamento pesante, più diversi richiami, perché nessun muscolo può mai lavorare in modo totalmente isolato. Con le braccia questo discorso è evidente, il bicipite lavora anche nelle trazioni ed il tricipite nella panca piana. In realtà il bicipite lavora anche nella panca (stabilizzando la testa dell’omero) ed il tricipite lavora anche nelle trazioni estendendo l’omero. Per approfondire l’argomento leggi i muscoli biarticolari. Ma anche i grandi ventri muscolari lavorano più volte a settimana, per esempio il grande pettorale interviene anche quando alleniamo le spalle: nelle spinte con manubri sopra la testa (fasci claveari), o quando alleniamo il dorso con la lat machine (fasci sterno-costali). Idem il gran dorsale che interviene nei dip, ecc. Insomma l’allenamento classico in monofrequenza è fatto dall’allenare il muscolo target una volta a settimana, più tanti richiami.
Leggi anche:
- Gli integratori migliori per aumentare massa e definizione muscolare
- Integratori alimentari nello sport: guida facile per principianti
- I 7 integratori alimentari necessari per chi segue una dieta vegana
- Bicarbonato di sodio: come influenza la prestazione sportiva?
- Arginina per aumentare il pump muscolare
Forza o massa?
Le differenze principali tra monofrequenza o multifrequenza stanno nel tipo di split (suddivisione dei gruppi muscolari) e nel tipo di allenamento vero e proprio: lo scopo è aumentare la forza o raggiungere l’ipertrofia?. Mi spiego meglio con un esempio che introduce la questione: se si fa un classico lavoro di ipertrofia, quindi con parecchio volume (molte serie e molte ripetizioni) è ovvio che il recupero sarà decisamente lungo, quindi se alleni il petto il lunedì sarà auspicabile un recupero di almeno 3-4 giorni per alcuni soggetti e magari anche 5-6 giorni se non di più per altri. Ecco perché spesso si torna ad allenarlo il lunedì successivo. C’è da dire però che non sempre questo tipo di approccio è profittevole, anzi per molti potrebbe essere proprio da evitare, poiché gran parte dei soggetti – specie chi ha iniziato da poco – non è in una condizione fisica e fisiologica soddisfacente per sopportare certi volumi di lavoro.
Monofrequenza o multifrequenza: dipende da te
Soggetti alle prime armi, longilinei, tipicamente ectomorfi, quelli che non crescono mai per intenderci (il classico “secco”), trarranno ben pochi benefici da allenamenti di volume, esaurimento, isolamento e quant’altro: in questo caso farebbero bene a concentrarsi sulla forza e sui fondamentali e quindi soprattutto sulla multifrequenza. Nella scelta tra monofrequenza o multifrequenza, è importante ascoltare e conoscere bene il proprio organismo per essere sicuri ad esempio di recuperare correttamente. Non è un caso infatti vedere ragazzi che esagerano con gli esercizi per ore, incontrarli dopo mesi e trovarli sempre uguali! Ciò è vero soprattutto a causa del fatto che tali individui non sono in grado di coinvolgere un grande numero di unità motorie del muscolo target durante l’alzata sia a causa della tecnica, probabilmente, non delle migliori sia per il fatto che il loro Sistema Nervoso Centrale non è ancora sufficientemente abituato alla nuova attività. Una conseguenza dello scarso reclutamento è che nel tentativo di aumentare l’intensità dell’allenamento e il valore del carico sollevato lo sforzo viene indirizzato, erroneamente, su distretti muscolari che dovrebbero essere solamente a sostegno del muscolo principale storpiando la tecnica e aumentando peraltro il rischio di infortuni. Per far si che una scheda di allenamento in monofrequenza sia efficace è necessario che chi lo pratica sia in grado di somministrare un grande stress al muscolo, questo perché il tempo di recupero a disposizione è alto e di conseguenza se non siamo in grado di portare il lavoro muscolare al limite dopo la supercompensazione riscontrabile nei primi giorni il muscolo affronta un periodo di stallo per poi andare incontro ad una perdita dei guadagni ottenuti.
I principianti “secchi” farebbero quindi bene a concentrarsi sull’apprendimento di determinati schemi motori, ripetendo lo stesso gesto anche più di una volta a settimana, quindi anche loro nella scelta tra monofrequenza o multifrequenza, dovrebbero premiare la prima. In fin dei conti le classiche schede di ricondizionamento che si danno a una persona appena entrata in palestra, sono in total body, e quindi lo stesso lavoro è da eseguire 2-3 volte a settimana.
E’ la monofrequenza? In modo molto generico è preferibile quando il soggetto comincia ad essere più esperto degli esercizi, più “grosso” e quando il suo allenamento punta molto all’ipertrofia (massa) a volume, a cedimento, a esaurimento, con molta produzione di acido lattico e molta rottura cellulare: ciò richiede più recupero e di conseguenza diventa più adatta la monofrequenza. Se il soggetto esperto predilige invece l’allenamento per la forza (molto peso e poche ripetizioni) ha invece dei parametri diversi quali: poca o nulla rottura cellulare, minor volume totale di lavoro, minor tempo di riposo necessario tra una sessione e l’altra; permette quindi di allenarsi anche tre volte la settimana per lo stesso gruppo muscolare, o meglio per lo stesso gesto tecnico, pertanto in questo caso è più adatta la multifrequenza. Anzi per essere più precisi, ci si dovrebbe allenare proprio in multifrequenza per la forza. Anche perché se vuoi aumentare quei carichi, se vuoi migliorare in qualcosa di specifico, non è pensabile farlo una sola volta a settimana: quell’esercizio, quel gesto tecnico, va ripetuto più volte a settimana, padroneggiato e fatto proprio.
Leggi anche:
- Per dimagrire meglio pesi o cardio: qual è il metodo migliore?
- Bruciare grassi in palestra: dimagrire solo coi pesi è possibile?
- Prima cardio o pesi per dimagrire ed aumentare massa e forza?
- Che significa allenamento “cardio” in palestra? Alcuni esempi
Qual è il migliore?
Se avete letto tutto l’articolo senza saltarlo a piè pari per leggere direttamente questo paragrafo, avrete quindi capito che non c’è un tipo di allenamento migliore di un altro: nella scelta tra allenamento in monofrequenza o multifrequenza, la variabile principale è il soggetto ed i suoi scopi. Da lui partiranno poi altre sotto-variabili quali la condizione di partenza, le caratteristiche della sua composizione corporea, i numeri di allenamento a settimana, lo schema dei gruppi muscolari…
Un neofita, il cui obiettivo è cominciare ad aumentare gradatamente forza e massa muscolare, dovrebbe concentrarsi principalmente sui fondamentali – quindi privilegiare la multifrequenza – ed eventualmente qualche esercizio di isolamento.
Un esperto frequentatore della palestra, il cui obiettivo principale è avere la maggior massa possibile, potrebbe trarre giovamento dalla monofrequenza; se vuole aumentare la forza potrebbe prediligere la multifrequenza. Ovviamente sono considerazioni generiche: ogni soggetto è diverso! Il soggetto in equilibrio, con una buona composizione corporea, esempio il classico mesomorfo (buona massa muscolare di base), che già conosce bene le basi, può allenarsi sostanzialmente con diversi metodi ed avrà comunque risultati. Ecco che quindi potrà allenare un gruppo muscolare, anche per l’ipertrofia, due volte a settimana, poiché il suo organismo recupera bene e glielo consente.
L’opinione finale di chi scrive è comunque che la multifrequenza nei natural si è rivelata fisiologicamente migliore – anche per il sottoscritto – tanto che la maggior parte degli atleti ha preso questa strada. Nei non natural la sintesi proteica è tenuta attiva dai farmaci, quindi il discorso per loro è completamente diverso.
Cambiare tipo di allenamento
Il corpo, alla lunga, si abitua: cambiare può far miracoli! In quanti passando dopo anni di monofrequenza alla multifrequenza hanno notato ottimi risultati? Ed in quanti invece riducendo drasticamente il volume e ritornando alla monofrequenza si sono sentiti rifiorire? Questo avviene perché il corpo si abitua agli stimoli, va incontro ad assuefazione, quindi nulla vieta di cambiare il tipo di allenamento ed ascoltare se il nostro corpo… è d’accordo!
Leggi anche:
- Allenarsi troppo non fa dimagrire
- Come e quanto correre per dimagrire?
- Recupero breve tra le serie per aumentare la definizione muscolare
- Allungamento muscolare forzato per aumentare la massa muscolare: scheda di allenamento
- Differenza tra contrazione eccentrica e concentrica con esempi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Differenza tra creatina monoidrato ed alcalina: quale preferire?
- Differenza tra creatina e carnitina: quale delle due preferire?
- Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
- Proteine whey: quando, quante e perché assumerle?
- Creatina e sport: quando, quanta e perché assumerla?
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Record di doping per un culturista italiano: 14 farmaci proibiti
- Come riconoscere un atleta “natural” da un dopato in palestra
- Giovane ragazza bodybuilder muore per aver mangiato troppe proteine
- Le 20 giustificazioni più assurde per i casi di doping nello sport
- Differenze tra correre all’aperto e su tapis roulant: vantaggi e svantaggi
- Differenza tra tapis roulant magnetico ed elettrico: qual è il migliore?
- Differenza tra tapis roulant magnetico e meccanico
- Il tapis roulant magnetico fa dimagrire?
- Fa dimagrire di più il tapis roulant magnetico o quello elettrico?
- Vogatore: benefici, rischi, vantaggi, come e per quanto tempo usarlo
- Fitness al mare o in piscina: i vantaggi dell’allenamento in acqua per la tua salute
- Ronnie Coleman e la fine della sua carriera di bodybuilder
- Bodybuilder a tre anni: ecco il bimbo con addominali scolpiti
- Nel 2004 era il bambino più muscoloso al mondo, ecco com’è diventato ora
- Il bambino più forte del mondo: bodybuilder a soli 9 anni [VIDEO]
- Italia: secondo paese al mondo per casi di doping
- Brandon Blake, bambino culturista a 9 anni: 15 ore di allenamento
- Doping sempre più diffuso tra i giovani, anche sotto i 12 anni
- Doping a partire dai 7 anni di età: un problema in rapida espansione
- Il doping nei bambini e negli adolescenti: il ruolo dei genitori
- Doping nei bambini: perché è così diffuso e quali farmaci vengono usati
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
- Ormone della crescita (GH): effetti avversi nel body building e nello sport
- Ginecomastia: quando è l’uomo ad avere il seno
- Dinitrofenolo (DNP): il ritorno della pillola dietetica mortale
- Synthol per gonfiare i muscoli: cos’è e quali pericoli nasconde
- Synthol nei bicipiti: bodybuilder a rischio amputazione delle braccia
- Differenza tra proteine animali e vegetali: quali sono le migliori?
- Differenza tra proteine ed aminoacidi
- Meglio aminoacidi o proteine?
- Differenza tra aminoacidi essenziali e non essenziali
- Differenza tra aminoacidi essenziali e ramificati
- Quando assumere aminoacidi e ramificati per migliorare l’allenamento
- Io dico NO al doping in palestra, sempre e comunque
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- Differenza tra grassi animali e vegetali
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Integratore di acido alfa lipoico: a che serve e qual è il dosaggio?
- Differenze tra acido alfa lipoico ed acido linoleico coniugato
- Creatina e caffè o coca cola: posso assumerli insieme?
- I 6 principi base dell’allenamento in palestra
- Allenamento ad alta intensità e cedimento muscolare per spingerti oltre ogni limite
- Il recupero tra le serie non va fatto a caso: ogni allenamento ha il suo recupero ideale
- Allenamento in palestra: gli errori che fanno spesso gli uomini
- Cosa e come mangiare prima dell’allenamento?
- Phil Heath: allenamento, dieta ed integratori del grande bodybuilder
- Core stability ed allenamento in palestra
- Allenamento con le ripetute (interval training): cos’è ed a che serve?
- Nuoto e triathlon: quanto conta e come allenarsi
- Cause di fatica muscolare: acidificazione del muscolo e deplezione del glicogeno muscolare
- L’altezza media italiana nel 2017 di maschi e femmine
- L’altezza media italiana 2017 da 1 a 19 anni di maschi e femmine
- L’altezza media mondiale nel 2017 di maschi e femmine [TABELLA]
- Altezza: quando si può parlare di nanismo o gigantismo
- Quanto è alto l’uomo più alto del mondo?
- Quanto è alto l’uomo più basso del mondo?
- Nanismo: sintomi, cura, cause, terapia, diagnosi e prevenzione
- Charlotte, la bambina più piccola del mondo
- Allenamento: in palestra non fare MAI questi errori
- Intensità, volume, cedimento, cadenza e pause tra gli esercizi: le 5 variabili dell’allenamento coi pesi
- Costruire un fisico muscoloso: i 14 punti chiave
- Pre-esaurimento muscolare: cos’è, a che serve e schemi pratici
- Come aumentare la massa dei pettorali senza panca piana
- Differenza tra contrazione isometrica (statica) e isotonica (dinamica) con esempi
- Schemi di allenamento, riposo alimentazione, integrazione: come raggiungere la super compensazione
- Gli integratori alimentari: fanno bene o fanno male?
- Quali sono gli integratori alimentari migliori per il crossfit?
- I 4 integratori più sottovalutati ma che invece sono molto utili nello sport
- I 5 integratori economici che aumentano le vostre prestazioni
- Creatina monoidrato ed acido linoleico coniugato (CLA) per migliorare le tue prestazioni
- Integratori soppressori dell’appetito per perdere peso
- Integratori: quando assumerli per potenziarne gli effetti?
- Carnosina e β-alanina per incrementare la performance sportiva
- Semi di lino e olio di lino: benefici reali e teorici
- Non sono grasso: ho la costituzione robusta e le ossa grosse
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
- Quando prendere le proteine per potenziarne l’effetto?
- Differenza tra fibre muscolari bianche e rosse
- Potenziale genetico: come calcolare la massima crescita muscolare possibile
- Scala dello sforzo percepito (RPE) e percentuali di carico nell’allenamento con i pesi
- Il segreto per progredire nel tuo allenamento? La periodizzazione
- Whey o aminoacidi essenziali: quale scegliere per aumentare la massa muscolare?
- Frequenza dei pasti e matabolismo: meglio pasti piccoli e frequenti o pochi ed abbondanti
- Pasto libero: “sgarrare” nella dieta è davvero così deleterio?
- Intolleranza al glutine e sport: gestione dell’atleta celiaco
- I carboidrati fanno davvero ingrassare?
- Quante proteine assumere dopo l’allenamento con i pesi (post-workout)?
- Ricomposizione corporea e rapporto tra massa grassa e magra
- I grassi si bruciano dopo 20 minuti di attività: vero o falso?
- La palestra e lo sport possono cambiare i lineamenti del volto?
- Differenza tra proteine caseine e whey
- Differenza tra pesi, kettlebell e bilanciere: punti deboli e di forza
- Differenza tra pesi e corpo libero: vantaggi e svantaggi
- È meglio mangiare o no prima di un allenamento?
- Esercizi a corpo libero: come diventare “grossi” senza i pesi
- Differenza tra pesi ed elastici: vantaggi e svantaggi delle due tecniche
- Le 5 cose che NON devi MAI fare dopo aver finito l’allenamento
- Palestra: ad obiettivi diversi corrisponde una diversa alimentazione
- Corsa, frequenza cardiaca, formula di Tanaka e cardiofrequenzimetro
- Le 10 ragioni per cui non devi MAI dimenticarti di riscaldarti prima dell’allenamento
- Non solo ipertensione: ecco gli effetti del troppo sale nella dieta
- Allenamento con la palla medica: perché è importante e quali sono i vantaggi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Proteine whey: quando, quante e perché assumerle?
 Le proteine whey sono proteine del siero del latte definite anche “proteine rapide” poiché il nostro organismo è in grado di assimilarle in circa 10/20 minuti. Un tempo assai ridotto se confrontato con quello di circa 8 ore necessario all’assimilazione delle “proteine lente” come quelle della caseina. Grazie al rapido assorbimento, le proteine whey determinano un aumento di aminoacidi nel sangue ed una conseguente velocizzazione della sintesi proteica. Per questo le proteine rapide sono ideali per contrastare la degradazione muscolare, favorire l’aumento della massa e ottimizzare i tempi di recupero. In commercio ne sono disponibili tre varianti, distinte in base alla percentuale proteica: concentrate (con percentuali comprese tra il 70 e l’85% di proteine, particolarmente indicate per potenziare l’ipertrofia muscolare), isolate (con il 90% di proteine pure, con contenuto minimo di carboidrati e grassi derivati dal lattosio e con un’assimilazione rapida anche per chi ha problemi di intolleranza al lattosio) e idrolizzate (il trattamento di idrolisi enzimatica, a cui vengono sottoposte durante la composizione, genera la rottura in peptidi più piccoli e aminoacidi singoli, rendendo più semplice l’assorbimento da parte dell’organismo). Per approfondire, leggi anche: Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
Le proteine whey sono proteine del siero del latte definite anche “proteine rapide” poiché il nostro organismo è in grado di assimilarle in circa 10/20 minuti. Un tempo assai ridotto se confrontato con quello di circa 8 ore necessario all’assimilazione delle “proteine lente” come quelle della caseina. Grazie al rapido assorbimento, le proteine whey determinano un aumento di aminoacidi nel sangue ed una conseguente velocizzazione della sintesi proteica. Per questo le proteine rapide sono ideali per contrastare la degradazione muscolare, favorire l’aumento della massa e ottimizzare i tempi di recupero. In commercio ne sono disponibili tre varianti, distinte in base alla percentuale proteica: concentrate (con percentuali comprese tra il 70 e l’85% di proteine, particolarmente indicate per potenziare l’ipertrofia muscolare), isolate (con il 90% di proteine pure, con contenuto minimo di carboidrati e grassi derivati dal lattosio e con un’assimilazione rapida anche per chi ha problemi di intolleranza al lattosio) e idrolizzate (il trattamento di idrolisi enzimatica, a cui vengono sottoposte durante la composizione, genera la rottura in peptidi più piccoli e aminoacidi singoli, rendendo più semplice l’assorbimento da parte dell’organismo). Per approfondire, leggi anche: Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
Proteine whey e sport
Sono numerosi gli sportivi che impiegano le proteine per la palestra, ma in quali sport è maggiormente consigliato l’uso di proteine rapide come le whey? Le proteine whey sono ideali soprattutto per chi pratica sport di resistenza e/o di forza e per chi pratica sport in cui il rischio di traumi di muscolari è maggiore. Ecco perché: durante gli esercizi e gli allenamenti di forza e resistenza, la sintesi proteica muscolare aumenta considerevolmente, specie nelle 4 ore successive allo sforzo fisico. È in questo lasso di tempo, definito finestra metabolica, che l’organismo è maggiormente esposto al rischio di microtraumi a livello muscolare e l’assunzione di proteine rapide come le whey può essere di grande aiuto. Infatti, le proteine whey hanno un duplice ruolo: quello di fornire gli aminoacidi indispensabili alla riparazione dei tessuti nel post allenamento e quello di supportare l’organismo (grazie all’assimilazione rapida) durante le fasi di recupero.
Leggi anche:
- Valore biologico: significato, alimenti con proteine ad alto e basso valore biologico
- Differenza tra creatina e creatinina
- Differenza tra integratori alimentari e sostanze dopanti con esempi
- Gli integratori alimentari servono davvero o sono solo moda ed operazioni commerciali?
- Quali aminoacidi ramificati BCAA assumere: 2:1:1, 4:1:1 o 8:1:1?
Proteine per la palestra: tutti i benefici delle whey
Le proteine del siero del latte, con il loro elevato contenuto di aminoacidi essenziali e a catena ramificata, possiedono una composizione amminoacidica molto simile a quella del muscolo umano ed è per questo che sono un sostegno fondamentale tanto per la crescita quanto per il recupero muscolare. Ma questo non è tutto. Le proteine whey impiegate negli allenamenti di resistenza hanno dimostrato di apportare notevoli vantaggi sull’ipertrofia con conseguente incremento della forza muscolare. La loro funzione antiossidante, inoltre, supporta l’organismo nella corretta manutenzione del sistema immunitario. L’integrazione con proteine del siero del latte abbinata ad una corretta alimentazione, influisce positivamente sui livelli pressori ematici e la riduzione del rischio di malattie cardiovascolari. Altro vantaggio, infine, è quello relativo al colesterolo. Secondo uno studio pubblicato sul British Journal of Nutrition, le proteine whey favorirebbero la riduzione dei livelli di colesterolo LDL (quello “cattivo”) con conseguenti vantaggi per tutto l’organismo.
Quando assumerle?
Possono essere assunte in qualsiasi momento della giornata, ma, se il vostro scopo è l’ipertrofia muscolare, è preferibile assumere le proteine whey subito o mezz’ora dopo la fine del vostro allenamento.
Quante proteine whey assumere al giorno?
Tipicamente i nutrizionisti calcolano il fabbisogno proteico giornaliero minimo moltiplicando il peso corporeo espresso in chili per 0.8. Il risultato che si ottiene si riferisce alla quantità di proteine minima (espressa in grammi) di cui il soggetto ha bisogno quotidianamente (fabbisogno proteico giornaliero). Ad esempio se il peso corporeo corrisponde a 55 kg, si devono consumare un minimo di 44 grammi di proteine al giorno. Coloro che praticano allenamenti di forza, se non soffrono di particolari patologie come insufficienza renale grave, dovrebbero consumare 1.6 g – 2 g/kg di peso corporeo (ad esempio 88 – 110 g di proteine al giorno se il soggetto pesa 55 kg). Ovviamente parte di queste proteine sono assunte con la dieta, la restante dovrà essere assunta tramite l’integrazione con whey quindi se assumete molte proteine con i cibi, necessiterete di minore integrazione, se invece assumete poche proteine con i cibi, dovrete aumentare l’integrazione.
I migliori integratori
I migliori integratori alimentari scelti, selezionati ed usati dal nostro Staff di esperti, sono:
- creatina in polvere micronized: https://amzn.to/3InaMKJ
- proteine WHEY: https://amzn.to/3C5FjdF
- aminoacidi ramificati BCAA 2:1:1 https://amzn.to/3HvRhOK
- aminoacidi ramificati BCAA 4:1:1 https://amzn.to/3pn1VBr
- aminoacidi ramificati BCAA 8:1:1 https://amzn.to/3Hq8skP
- aminoacidi ramificati BCAA 12:1:1 https://amzn.to/36GSJ49
- aminoacidi ramificati BCAA 20:1:1 https://amzn.to/3vkMu0l
Leggi anche:
- Differenza tra creatina monoidrato ed alcalina: quale preferire?
- Differenza tra creatina e carnitina: quale delle due preferire?
- Creatina e sport: quando, quanta e perché assumerla?
- Creatina e caffè o coca cola: posso assumerli insieme?
- Come riconoscere un atleta “natural” da un dopato in palestra
- Anllela Sagra: la splendida fitness model colombiana [FOTO]
- Jen Selter: la bellissima fitness model americana [FOTO]
- Michelle Lewin: la bellissima fitness model venezuelana [FOTO]
- L’uomo perfetto esiste davvero: ecco Rohit Khandelwal, Mister Mondo [FOTO]
- Differenza tra proteine ed aminoacidi
- Meglio aminoacidi o proteine?
- 8 errori che fanno crescere i tuoi muscoli MENO di quanto potrebbero
- Integratore di glutamina: a che serve, quando assumerlo, dosi ed effetti collaterali
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Quale dosaggio di aminoacidi ramificati BCAA assumere?
- Differenza tra aminoacidi ramificati BCAA, essenziali e gli altri aminoacidi
- Differenza tra proteine animali e vegetali: quali sono le migliori?
- Differenza tra aminoacidi essenziali e non essenziali
- Differenza tra aminoacidi essenziali e ramificati
- Quando assumere aminoacidi e ramificati per migliorare l’allenamento
- Foto prima e dopo gli squat: storie di glutei risorti dalle ceneri
- Before & after gym: come la palestra cambia il corpo della donna
- Glutei sodi: come fare gli squat a casa ed in palestra con e senza pesi
- Glutei alti e sodi con squat ed altri facili esercizi da fare a casa
- Fossette di Venere: perché sono sexy e come fare ad averle?
- Sempre stanco dopo la palestra? E’ la Sindrome da sovrallenamento. Ecco gli errori ed i rimedi
- Quante proteine devo assumere ogni giorno? Troppe proteine fanno male?
- I tre errori che fanno le donne in palestra
- I 10 motivi per smettere di fumare se vai in palestra
- Correre non fa dimagrire
- I 5 falsi miti sull’allenamento in palestra
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
- Ormone della crescita (GH): effetti avversi nel body building e nello sport
- Mandibola GH, ormone della crescita e doping nello sport
- Io dico NO al doping in palestra, sempre e comunque
- Metabolismo, lipolisi, termogenesi, ormoni, ritenzione… Tu quanto ne sai di nutrizione?
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- Differenza tra grassi animali e vegetali
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Integratore di acido alfa lipoico: a che serve e qual è il dosaggio?
- Differenze tra acido alfa lipoico ed acido linoleico coniugato
- Differenze tra apparato urinario maschile e femminile
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Azotemia alta e reni: cibi da evitare per abbassarla
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Uomo nel DNA, donna all’esterno: la Sindrome da insensibilità agli androgeni (Sindrome di Morris)
- Colesterolo: cos’è, a cosa serve, perché è pericoloso?
- Dieta per abbassare il colesterolo: cibi consigliati e da evitare
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?
- Quante proteine devo assumere ogni giorno? Troppe proteine fanno male?
- Vuoi aumentare i tuoi muscoli? il vero allenamento comincia a tavola!
- Dimagrire con le proteine: tutti gli alimenti snellenti
- Diete iperproteiche ed integratori di proteine: sono davvero utili o fanno male?
- I 6 principi base dell’allenamento in palestra
- Allenamento ad alta intensità e cedimento muscolare per spingerti oltre ogni limite
- Il recupero tra le serie non va fatto a caso: ogni allenamento ha il suo recupero ideale
- Allenamento in palestra: gli errori che fanno spesso gli uomini
- Cosa e come mangiare prima dell’allenamento?
- Phil Heath: allenamento, dieta ed integratori del grande bodybuilder
- Core stability ed allenamento in palestra
- Allenamento con le ripetute (interval training): cos’è ed a che serve?
- Nuoto e triathlon: quanto conta e come allenarsi
- Cause di fatica muscolare: acidificazione del muscolo e deplezione del glicogeno muscolare
- Allenamento: in palestra non fare MAI questi errori
- Intensità, volume, cedimento, cadenza e pause tra gli esercizi: le 5 variabili dell’allenamento coi pesi
- Costruire un fisico muscoloso: i 14 punti chiave
- Pre-esaurimento muscolare: cos’è, a che serve e schemi pratici
- Come aumentare la massa dei pettorali senza panca piana
- Recupero breve tra le serie per aumentare la definizione muscolare
- Allungamento muscolare forzato per aumentare la massa muscolare: scheda di allenamento
- Differenza tra contrazione eccentrica e concentrica con esempi
- Differenza tra contrazione isometrica (statica) e isotonica (dinamica) con esempi
- Schemi di allenamento, riposo alimentazione, integrazione: come raggiungere la super compensazione
- Gli integratori alimentari: fanno bene o fanno male?
- Gli integratori migliori per aumentare massa e definizione muscolare
- Integratori alimentari nello sport: guida facile per principianti
- I 7 integratori alimentari necessari per chi segue una dieta vegana
- Bicarbonato di sodio: come influenza la prestazione sportiva?
- Arginina per aumentare il pump muscolare
- Quali sono gli integratori alimentari migliori per il crossfit?
- I 4 integratori più sottovalutati ma che invece sono molto utili nello sport
- I 5 integratori economici che aumentano le vostre prestazioni
- Creatina monoidrato ed acido linoleico coniugato (CLA) per migliorare le tue prestazioni
- Integratori soppressori dell’appetito per perdere peso
- Integratori: quando assumerli per potenziarne gli effetti?
- Carnosina e β-alanina per incrementare la performance sportiva
- Semi di lino e olio di lino: benefici reali e teorici
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
- Quando prendere le proteine per potenziarne l’effetto?
- Dinitrofenolo (DNP): il ritorno della pillola dietetica mortale
- Synthol per gonfiare i muscoli: cos’è e quali pericoli nasconde
- Synthol nei bicipiti: bodybuilder a rischio amputazione delle braccia
- Differenza tra fibre muscolari bianche e rosse
- Potenziale genetico: come calcolare la massima crescita muscolare possibile
- Scala dello sforzo percepito (RPE) e percentuali di carico nell’allenamento con i pesi
- Il segreto per progredire nel tuo allenamento? La periodizzazione
- Whey o aminoacidi essenziali: quale scegliere per aumentare la massa muscolare?
- Frequenza dei pasti e matabolismo: meglio pasti piccoli e frequenti o pochi ed abbondanti
- Pasto libero: “sgarrare” nella dieta è davvero così deleterio?
- Intolleranza al glutine e sport: gestione dell’atleta celiaco
- I carboidrati fanno davvero ingrassare?
- Quante proteine assumere dopo l’allenamento con i pesi (post-workout)?
- Ricomposizione corporea e rapporto tra massa grassa e magra
- I grassi si bruciano dopo 20 minuti di attività: vero o falso?
- La palestra e lo sport possono cambiare i lineamenti del volto?
- Differenza tra proteine caseine e whey
- Differenza tra pesi, kettlebell e bilanciere: punti deboli e di forza
- Differenza tra pesi e corpo libero: vantaggi e svantaggi
- È meglio mangiare o no prima di un allenamento?
- Esercizi a corpo libero: come diventare “grossi” senza i pesi
- Differenza tra pesi ed elastici: vantaggi e svantaggi delle due tecniche
- Le 5 cose che NON devi MAI fare dopo aver finito l’allenamento
- Palestra: ad obiettivi diversi corrisponde una diversa alimentazione
- Corsa, frequenza cardiaca, formula di Tanaka e cardiofrequenzimetro
- Le 10 ragioni per cui non devi MAI dimenticarti di riscaldarti prima dell’allenamento
- Non solo ipertensione: ecco gli effetti del troppo sale nella dieta
- Allenamento con la palla medica: perché è importante e quali sono i vantaggi
- Allenarsi troppo non fa dimagrire
- Come e quanto correre per dimagrire?
- Differenza tra creatina micronizzata e monoidrata: vantaggi e svantaggi
- Differenza tra creatina monoidrata, titolata, effervescente e tri-creatina malato
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
 Quando la prostata è infiammata o ingrossata per diversi motivi, come ad esempio nel caso di una iperplasia prostatica benigna, si avverto sintomi molto fastidiosi, come la pollachiuria (aumentata frequenza nell’urinare), la nicturia (cioè un aumentato bisogno di urinare durante la notte), l’urgenza di urinare (la necessità di svuotare la vescica non può essere rimandata) e il bruciore durante la minzione.
Quando la prostata è infiammata o ingrossata per diversi motivi, come ad esempio nel caso di una iperplasia prostatica benigna, si avverto sintomi molto fastidiosi, come la pollachiuria (aumentata frequenza nell’urinare), la nicturia (cioè un aumentato bisogno di urinare durante la notte), l’urgenza di urinare (la necessità di svuotare la vescica non può essere rimandata) e il bruciore durante la minzione.
Consigli per evitare l’infiammazione
Per ridurre il rischio di infiammazione della prostata, può essere molto utile seguire – oltre a quelli che vi darà il vostro medico – anche questi consigli:
- Segui uno stile di vita adeguato. L’infiammazione della prostata molto spesso dipende o viene aggravata da un alterato stile di vita. L’attenta osservanza dei consigli di seguito riportati è indispensabile per attenuare i fastidiosi sintomi causati dalla prostatite e per evitare le recidive, che sono molto frequenti.
- Evita alcuni cibi dannosi per il basso tratto urinario. Ad esempio: birra, insaccati, spezie, pepe, peperoncino, superalcolici, caffè, cioccolato, formaggi grassi, pesci grassi (anguilla, tonno, sgombro ), molluschi, frutti di mare, crostacei (gamberi, aragosta).
Tutti gli alimenti elencati presentano spiccate proprietà irritanti sul basso tratto urinario (prostata e vescica). - Preferisci i cibi che contengono: Vitamina A(carote, albicocche, spinaci, broccoli, pomodori), Vitamina C (ribes, kiwi agrumi, fragole, cavolfiori, peperoni), Vitamina E (olio d’oliva, oli vegetali, germe di grano), Licopene (pomodori rossi), Selenio (carne, noci, tuorlo d’uovo), Zinco (carni rosse, noci, fegato), Manganese (cereali integrali, tè nero, verdure a foglie verdi). Tutti gli alimenti elencati presentano spiccate proprietà antiossidanti per cui aiutano a ridurre l’infiammazione sul basso tratto urinario (prostata e vescica).
- Bevi almeno 1.5/2 litri di acqua al giorno. Per ridurre il peso specifico delle urine ed evitare le infezioni urinarie, che sono molto frequenti nel paziente prostatico, bere almeno 1.5/2 litri di acqua oligominerale tiepida, a piccoli sorsi, frequentemente nel corso della giornata. E’ però indicato ridurre l’introito di liquidi 2-3 ore prima di coricarsi, onde evitare di alzarsi di notte per urinare a causa di un’aumentata diuresi.
Integratori alimentari per il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute della prostata:
- Saw Palmetto: https://amzn.to/2RVEOAm
- Ortica: http://amzn.to/2iYLcBu
- Equilibra Top Prostata: http://amzn.to/2j0qNfJ
- Arginina: https://amzn.to/2xbksro
- Ornitina: https://amzn.to/2sjpXj8
- Citrullina: https://amzn.to/3T3nDYd
- ZMA (Zinco/Magnesio/Vitamina B6): https://amzn.to/3zp7W3P
- Damiana: https://amzn.to/3MCflSH
La valutazione del PSA può essere effettuata anche a casa, usando un test pratico ed affidabile come quello consigliato dal nostro Staff: https://amzn.to/3xsesr0
Leggi anche:
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
Consigli per la salute della prostata
Altri consigli utili per mantenere la prostata in salute, sono:
- Regolarizza la tua funzione intestinale. La funzione dell’intestino deve essere regolare. Sia la stipsi cronica che la diarrea possono determinare fenomeni di passaggio di batteri tra intestino e prostata (circolo entero-urinario). Per migliorare la regolarità intestinale è consigliata una dieta ricca di fibre.
- Evita una prolungata astinenza sessuale. L’attività sessuale non è nociva, anzi, se praticata con regolarità e senza esagerazione, ha effetti benefici. L’astinenza prolungata provoca infatti ristagno di secrezioni nella ghiandola prostatica ed una possibile infezione seminale; a tale proposito leggi anche: Masturbarsi regolarmente ti protegge dal cancro alla prostata
- Evita di praticare il coito interrotto. Quando sopraggiunge lo stimolo eiaculatorio, questo va sempre assecondato e mai interrotto volontariamente, onde evitare fastidiosi fenomeni di reflusso intraprostatico del liquido seminale.
- Pratica frequentemente attività fisica. Tutte le attività fisiche e sportive di tipo aerobico riducono la congestione della prostata e stimolano la circolazione pelvica.
- Modera l’uso di mezzi a due ruote, come moto, scooter, bicicletta e cyclette. I microtraumi perineali possono essere responsabili di processi infiammatori prostatici. L’impiego di selle imbottite è in grado solo parzialmente di ridurre tali fenomeni.
- Evita la masturbazione compulsiva. La masturbazione compulsiva, attuata spessissimo nella dipendenza da video pornografici su internet, può determinare una infiammazione cronica della prostata. Per approfondire: Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
E’ importante, specie dopo aver compiuto i 50 anni di età, effettuare una visita medica di controllo della prostata almeno una volta all’anno. Ogni visita deve essere preceduta dal dosaggio del PSA nelle sue tre frazioni (totale, libero e rapporto libero/totale), oltre ad essere completata dall’esecuzione dell’esplorazione rettale digitale e, se occorre, dell’ecografia specialistica della prostata (con sonda transrettale); a tale proposito leggi: Esplorazione rettale digitale della prostata: fa male? A che serve?
Nei soggetti a rischio (con familiari di primo grado affetti da cancro della prostata) lo screening va iniziato più precocemente (40 anni) e va effettuato ad intervalli più frequenti.
Leggi anche:
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Uroflussometria: indicazioni, preparazione, come si esegue
- Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
- Un uomo può avere un orgasmo senza eiaculare sperma?
- Differenza tra poliuria e polidipsia
- Differenza tra anuria ed oliguria
- Differenza tra anuria e ritenzione urinaria
- Differenza tra poliuria e pollachiuria
- Peperoncino, sesso, testosterone e prostata: qual è il legame?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Micropene: quanto misura, complicazioni, c’è una cura?
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Fino a che età un uomo può avere figli?
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Prostata: ogni quanto tempo fare il controllo del PSA?
- Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie
- Due eiaculazioni consecutive sono possibili? Come funziona una eiaculazione?
- Finasteride per ipertrofia prostatica ed alopecia androgenetica
- Finasteride e disfunzione erettile: la Sindrome post finasteride
- Propecia (Finasteride): collaterali e foglietto illustrativo
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
- Cos’è il perineo maschile e femminile, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi Punto G maschile: trovare e stimolare il punto L per provare orgasmi più intensi ed aumentare la forza dell’eiaculazione
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Cosa accade e cosa si prova quando si frattura il pene?
- Pepe nero: proprietà, calorie, controindicazioni ed usi in cucina
- I vari tipi di pepe e le loro caratteristiche e proprietà
- Pepe di Cayenna, proprietà, calorie ed usi in cucina e per il mal di denti
- Pepe bianco: proprietà, calorie, usi in cucina, fa male?
- Pepe verde: proprietà, controindicazioni, fa male?
- Priapismo: quando l’erezione dura più di quattro ore
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Differenza tra fibre muscolari bianche e rosse
 La fibra muscolare è l’unità morfologica del muscolo scheletrico o, più semplicemente, una delle tante cellule che lo compongono. Ogni muscolo è infatti formato da un certo numero di fascicoli, a loro volta costituiti da cellule chiamate, appunto, fibre muscolari. Grazie a queste unità cilindriche, l’energia chimica liberata dalle reazioni metaboliche si trasforma in energia meccanica che, agendo sulle leve ossee, realizza il movimento. I fisiologi che si occupano di muscoli, ci dicono che le varie fibre differiscono tra loro in fibre bianche e rosse.
La fibra muscolare è l’unità morfologica del muscolo scheletrico o, più semplicemente, una delle tante cellule che lo compongono. Ogni muscolo è infatti formato da un certo numero di fascicoli, a loro volta costituiti da cellule chiamate, appunto, fibre muscolari. Grazie a queste unità cilindriche, l’energia chimica liberata dalle reazioni metaboliche si trasforma in energia meccanica che, agendo sulle leve ossee, realizza il movimento. I fisiologi che si occupano di muscoli, ci dicono che le varie fibre differiscono tra loro in fibre bianche e rosse.
| Fibre rosse (a contrazione lenta)
Buona resistenza (si affaticano dopo) Si contraggono più lentamente Sono più piccole di quelle bianche Poco ipertrofizzabili Hanno un recupero veloce Generano energia aerobicamente (in presenza di ossigeno) Più utili nella resistenza (ciclisti, maratoneti…) |
Fibre bianche (a contrazione rapida)
Scarsa resistenza (si affaticano prima) Si contraggono 4 volte più velocemente Sono più grandi delle rosse Più ipertrofizzabili Hanno un recupero più lento Generano energia anaerobicamente (in assenza di ossigeno) Più utili nella potenza (bodybuilder, centometristi, lanciatori del peso…) |
Fibre bianche a contrazione rapida
Fibre rosse a contrazione lenta
Le fibre muscolari a contrazione lenta (rosse, di tipo I o ST, dall’inglese “slow twitch”), vengono reclutate in azioni muscolari di scarsa entità ma di lunga durata. Più sottili delle bianche, le fibre rosse trattengono più glicogeno e concentrano gli enzimi associati al metabolismo aerobico. I mitocondri sono più numerosi e di dimensioni maggiori, proprio come il numero di capillari che irrora la singola fibra. La ridotta dimensione di quest’ultima facilita la diffusione dell’ossigeno dal sangue ai mitocondri, a causa della minor distanza che gli separa. E’ proprio l’abbondante contenuto di mioglobina e mitocondri a conferire a queste fibre il colorito rosso, da cui deriva il loro nome. La conduzione dello stimolo nervoso non è rapida come nel caso precedente, ma molto più continua e stabile nel tempo. I motoneuroni che innervano le fibre rosse sono infatti più piccoli rispetto a quelli che trasmettono l’impulso nervoso alle fibre veloci. Mentre i primi scaricano continuamente a basse frequenze, i secondi scaricano ripetutamente con salve a elevata frequenza. Nei maratoneti, nei ciclisti su strada e negli altri atleti impegnati in discipline sportive di durata, si osserva un netto predominio delle fibre lente: una caratteristica in parte di origine genetica ed in parte dovuta al processo di adattamento delle fibre intermedie.
Leggi anche:
- Differenza tra muscoli adduttori e abduttori
- Differenza tra muscoli agonisti, antagonisti e sinergici
- Differenza tra aminoacidi ramificati BCAA 2:1:1, 4:1:1, 8:1:1 e 12:1:1
- Quali aminoacidi ramificati BCAA assumere: 2:1:1, 4:1:1, 8:1:1 o 12:1:1?
- Sempre stanco dopo la palestra? E’ la Sindrome da sovrallenamento. Ecco gli errori ed i rimedi
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Fare palestra da giovani blocca la crescita? A che età iniziare?
Muscoli fasici e tonici
I muscoli bianchi, ricchi di fibre di tipo IIb (ma anche di tipo IIa), sono detti MUSCOLI FASICI, perché capaci di contrazioni rapide e brevi.
I muscoli rossi, ove prevalgono le fibre di tipo I, sono detti MUSCOLI TONICI, per la capacità di rimanere a lungo in contrazione.
Mentre in soggetti diversi il numero di fibre all’interno dello stesso muscolo è un parametro abbastanza costante, maggiori differenze interindividuali si registrano nella composizione qualitativa in tali fibre. La proporzione delle varie tipologie muscolari è strettamente legata a fattori ereditari ed ambientali.
La composizione dei muscoli in termini di fibre rapide e lente varia anche nello stesso individuo, in relazione al muscolo considerato. Quelli antigravitari hanno, per esempio, una maggiore percentuale di fibre lente (muscoli tonici), mentre quelli delle braccia sono più ricchi di fibre a contrazione rapida (muscoli fasici).
Percentuale di fibre lente e veloci presente nei muscoli scheletrici dell’uomo:
ST = fibre lente;
FTa = fibre veloci con alto potenziale metabolico ossidativo e glicolitico;
FTb = fibre veloci con alto potenziale prevalentemente glicolitico
| MUSCOLO | %ST | %FTa | %FTb |
| Adduttore breve
Grande adduttore Grande gluteo Ileo psoas Pettineo Psoas Gracile Semimembranoso Tensore della fascia lata Vasto intermedio Quadric. Femor. Vasto mediale Quadric. Femor. Soleo Gran dorsale Bicipite brachiale Deltoide Romboide Trapezio Adduttore lungo Gemelli Gluteo medio/piccolo Otturatore esterno/interno Piriforme Bicipite femorale Sartorio Semitendinoso Popliteo Vasto laterale Retto femorale Quadric. Femor. Tibiale anteriore Retto addome Brachioradiale Gran Pettorale Tricipite brachiale Sopraspinato |
45
55 50 50 45 50 55 50 70 50 50 75 50 50 60 45 54 45 50 50 50 50 65 50 50 50 45 45 70 46 40 42 33 60 |
15
15 20 — 15 20 15 15 10 15 15 15 — — — — — 15 20 20 20 20 10 20 15 15 20 15 10 — — — — — |
40
30 30 50 40 30 30 35 20 35 35 10 50 50 40 55 46 40 30 30 30 30 25 30 35 35 35 40 20 54 60 58 67 40 |
Il numero di fibre, geneticamente determinato, rimane pressoché costante durante tutto l’arco della vita e può aumentare significativamente soltanto se l’atleta si sottopone a doping genetico o fa largo uso di steroidi anabolizzanti. L’allenamento specifico non serve quindi ad aumentare il numero di fibre, ma a stimolarne l’aumento di volume (ipertrofia) e la specializzazione verso la tipologia più idonea allo sport praticato.
Leggi anche:
- Differenza tra creatina monoidrato ed alcalina: quale preferire?
- Differenza tra creatina e carnitina: quale delle due preferire?
- Ormone della crescita (GH): effetti avversi nel body building e nello sport
- Io dico NO al doping in palestra, sempre e comunque
- Come riconoscere un atleta “natural” da un dopato in palestra
- Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
- Proteine whey: quando, quante e perché assumerle?
- Creatina e sport: quando, quanta e perché assumerla?
- Creatina e caffè o coca cola: posso assumerli insieme?
- Quante proteine devo assumere ogni giorno? Troppe proteine fanno male?
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- Differenza tra grassi animali e vegetali
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Integratore di acido alfa lipoico: a che serve e qual è il dosaggio?
- Differenze tra acido alfa lipoico ed acido linoleico coniugato
- I 6 principi base dell’allenamento in palestra
- Allenamento ad alta intensità e cedimento muscolare per spingerti oltre ogni limite
- Il recupero tra le serie non va fatto a caso: ogni allenamento ha il suo recupero ideale
- Allenamento in palestra: gli errori che fanno spesso gli uomini
- Cosa e come mangiare prima dell’allenamento?
- Phil Heath: allenamento, dieta ed integratori del grande bodybuilder
- Core stability ed allenamento in palestra
- Allenamento con le ripetute (interval training): cos’è ed a che serve?
- Nuoto e triathlon: quanto conta e come allenarsi
- Cause di fatica muscolare: acidificazione del muscolo e deplezione del glicogeno muscolare
- Come aumentare naturalmente il testosterone per migliorare muscoli e rapporti sessuali
- Allenamento: in palestra non fare MAI questi errori
- Intensità, volume, cedimento, cadenza e pause tra gli esercizi: le 5 variabili dell’allenamento coi pesi
- Costruire un fisico muscoloso: i 14 punti chiave
- Pre-esaurimento muscolare: cos’è, a che serve e schemi pratici
- Come aumentare la massa dei pettorali senza panca piana
- Recupero breve tra le serie per aumentare la definizione muscolare
- Allungamento muscolare forzato per aumentare la massa muscolare: scheda di allenamento
- Differenza tra contrazione eccentrica e concentrica con esempi
- Differenza tra contrazione isometrica (statica) e isotonica (dinamica) con esempi
- Schemi di allenamento, riposo alimentazione, integrazione: come raggiungere la super compensazione
- Gli integratori alimentari: fanno bene o fanno male?
- Gli integratori migliori per aumentare massa e definizione muscolare
- Integratori alimentari nello sport: guida facile per principianti
- I 7 integratori alimentari necessari per chi segue una dieta vegana
- Bicarbonato di sodio: come influenza la prestazione sportiva?
- Arginina per aumentare il pump muscolare
- Quali sono gli integratori alimentari migliori per il crossfit?
- I 4 integratori più sottovalutati ma che invece sono molto utili nello sport
- I 5 integratori economici che aumentano le vostre prestazioni
- Creatina monoidrato ed acido linoleico coniugato (CLA) per migliorare le tue prestazioni
- Integratori soppressori dell’appetito per perdere peso
- Integratori: quando assumerli per potenziarne gli effetti?
- Carnosina e β-alanina per incrementare la performance sportiva
- Semi di lino e olio di lino: benefici reali e teorici
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
- Quando prendere le proteine per potenziarne l’effetto?
- Dinitrofenolo (DNP): il ritorno della pillola dietetica mortale
- Synthol per gonfiare i muscoli: cos’è e quali pericoli nasconde
- Synthol nei bicipiti: bodybuilder a rischio amputazione delle braccia
- Potenziale genetico: come calcolare la massima crescita muscolare possibile
- Scala dello sforzo percepito (RPE) e percentuali di carico nell’allenamento con i pesi
- Il segreto per progredire nel tuo allenamento? La periodizzazione
- Whey o aminoacidi essenziali: quale scegliere per aumentare la massa muscolare?
- Frequenza dei pasti e matabolismo: meglio pasti piccoli e frequenti o pochi ed abbondanti
- Pasto libero: “sgarrare” nella dieta è davvero così deleterio?
- Intolleranza al glutine e sport: gestione dell’atleta celiaco
- I carboidrati fanno davvero ingrassare?
- Quante proteine assumere dopo l’allenamento con i pesi (post-workout)?
- Ricomposizione corporea e rapporto tra massa grassa e magra
- I grassi si bruciano dopo 20 minuti di attività: vero o falso?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra atrofia, distrofia ed aplasia con esempi
 Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule).
Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule).
A livello cellulare l’atrofia si caratterizza per la riduzione degli organelli cellulari alle dimensioni minime compatibili con la sopravvivenza; le cellule atrofiche possono attivare l’apoptosi (la morte cellulare programmata).
Viene utilizzato anche il termine ipotrofia che indica un processo di regressione di un organo o di un tessuto, dovuto alla diminuzione di volume dei suoi elementi costitutivi.
Con distrofia si intende invece una forma di atrofia parziale di un organo o tessuto.
Leggi anche:
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
Parimenti a quanto avviene nell’ipertrofia e nell’iperplasia, anche l’atrofia può essere fisiologica o patologica e verificarsi per vari motivi, tra i quali i principali sono:
- atrofia da disuso, tipico da ridotto utilizzo di un arto per un certo periodo, quando viene ingessato;
- perdita di innervazione, per lesione di un nervo periferico o di segmenti del midollo spinale;
- insufficiente apporto di sangue (ischemia cronica);
- invecchiamento (ad esempio da diminuzione di estrogeni durante la menopausa).
Con “aplasia” si indica invece il mancato sviluppo di un tessuto o di un organo (al contrario dell’atrofia dove invece prima si è correttamente sviluppato e solo successivamente si è ridotto nella sua massa. Talvolta il termine viene usato in maniera erronea per indicare la completa assenza di un organo, ma in questo caso è più corretto parlare di agenesia.
Esempi di aplasie tipiche sono quelle ematologiche (come l’aplasia pura delle emazie, midollare, della serie bianca e della serie rossa). Altro esempio è l’aplasia cutis congenita, una forma particolare di aplasia dove si mostra l’assenza di un’area della pelle (si verifica soprattutto nel cuoio capelluto), di carattere genetico risulta un elemento diagnostico della sindrome Adams-Oliver.
Leggi anche:
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenza tra tumore benigno, maligno, neoplasia, cancro
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
