 Il cancro al seno viene erroneamente considerato una patologia esclusivamente femminile, ma in realtà può svilupparsi – pur raramente – anche negli uomini: dal punto di vista istologico, sono presenti anche nell’uomo piccole quantità di tessuto mammario che possono mutare e dare il via alla formazione del cancro e alla sua successiva diffusione negli organi vicini.
Il cancro al seno viene erroneamente considerato una patologia esclusivamente femminile, ma in realtà può svilupparsi – pur raramente – anche negli uomini: dal punto di vista istologico, sono presenti anche nell’uomo piccole quantità di tessuto mammario che possono mutare e dare il via alla formazione del cancro e alla sua successiva diffusione negli organi vicini.
Diffusione del tumore al seno maschile e femminile
Il cancro al seno è tumore più diffuso tra le donne dal momento che colpisce una donna su 10, ma nell’uomo è molto raro (meno del’1% di tutti i tumori maschili). In Italia attualmente il 99,5% di tutti i tumori al seno sono riferiti a pazienti donne, il restante 0,5% a uomini. Si stima che in Italia interessi attualmente un uomo ogni 520 circa. L’incidenza sta tuttavia lievemente aumentando (nel 2012 i casi erano 400 all’anno), come per la donna, e si estende alla fascia di età sotto i 45 anni, anche se l’età più a rischio resta quella tra i 60 e i 70 anni. Entrambi i sessi sono accomunati dalla zona che il tumore predilige: sia nell’uomo che nella donna l’incidenza è maggiore nella mammella sinistra, nel cavo ascellare e nel quadrante mammario superiore esterno.
Perché tra gli uomini è meno diffuso?
La minore diffusione tra i maschi è in parte dovuta al fatto che il tessuto mammario che si può trasformare in senso tumorale è molto scarso nell’uomo e, in parte, anche alla diversa esposizione di questo tessuto agli ormoni nei due sessi: manca infatti nell’uomo l’esposizione costante agli ormoni femminili che promuovono la crescita delle cellule mammarie.
Tipologie
Il tumore del seno viene definito carcinoma duttale se si sviluppa a partire dalle cellule dei dotti o lobulare, se prende invece il via dalle cellule dei lobuli. Inoltre, la malattia può essere infiltrante, quando supera la parete di dotti e lobuli e si diffonde anche ai tessuti vicini, o in situ, se le cellule malate non danno origine a metastasi.
Nell’uomo, il carcinoma duttale infiltrante è la forma più diffusa (8 casi su 10), mentre il tumore lobulare è piuttosto raro dal momento che il tessuto lobulare è molto scarso.
La malattia di Paget (o morbo di Paget) della mammella, è un tipo di tumore che si sviluppa nelle cellule dei dotti e si diffonde al capezzolo e all’areola, provocando cambiamenti visibili nella pelle di quell’area che appare arrossata e come ricoperta da una sorta di eczema.
Esistono anche forme benigne di tumore del seno, come per esempio la ginecomastia – l’aumento della quantità di tessuto mammario – molto più diffusa nell’uomo rispetto al tumore maligno. In caso di ginecomastia è possibile sentire e a volte anche vedere, masse di tessuto mammario nell’area vicina al capezzolo, noduli che devono sempre essere tenuti sotto controllo. Negli adolescenti e negli anziani la ginecomastia è spesso legata ai cambiamenti ormonali che caratterizzano queste due fasi della vita, ma più in generale può essere associata, in tutte le età, a farmaci (per esempio quelli usati per trattare insufficienza cardiaca, ipertensione e ulcera) o, in rari casi, alla presenza di malattie delle ghiandole che producono ormoni (endocrine), a patologie del fegato, obesità e altre condizioni cliniche che aumentano la produzione di ormoni femminili nell’uomo.
Leggi anche:
Evoluzione
Lo stadio di un tumore indica quanto la malattia è estesa e, nel caso del tumore del seno, si possono distinguere cinque diversi stadi, definiti in base al sistema di stadiazione TNM, dove T indica la dimensione del tumore, N lo stato dei linfonodi e M la presenza di metastasi. Lo stadio 0, il più basso, è il tumore in situ che non ha ancora raggiunto linfonodi e altri organi, mentre lo stadio IV, il più alto, include i tumori che hanno dato metastasi in organi lontani. Stabilire lo stadio del tumore – tramite indagine istologica – è molto importante per determinare la prognosi: più basso è lo stadio, maggiori sono le possibilità di curare la malattia.
Sintomi
In genere il cancro del seno nelle sue fasi iniziali non provoca dolore o altri sintomi particolari e per questo motivo gli unici campanelli d’allarme sono rappresentati dalla formazione di noduli che possono essere riconoscibili al tatto o addirittura visti e da cambiamenti nel seno come, per esempio:
- un ispessimento diverso dagli altri tessuti della mammella,
- una mammella che diventa più grande o più bassa,
- un capezzolo che cambia posizione, morfologia o si ritrae (capezzolo introflesso),
- la presenza di una increspatura della pelle o di fossette, “pelle a buccia d’arancia”,
- un arrossamento cutaneo, specie se intorno a un capezzolo,
- una secrezione purulenta e/o ematica dal capezzolo,
- dolore costante in una zona della mammella o dell’ascella,
- un gonfiore sotto l’ascella o intorno alla clavicola.
La presenza di dolore (“mastodinia“) può essere indicativo sia di tumore ma anche di altre patologie. I sintomi sono tanto più indicativi di malattia maligna quanto più si presentano monolateralmente (cioè ad una sola mammella e non ad entrambe).
Fattori di rischio
Tutti i segni e sintomi finora elencati sono ancora più indicativi di cancro mammario, se il paziente presenta i seguenti fattori di rischio:
- età avanzata (>40 anni);
- fumo di sigaretta;
- genetica (altri casi in famiglia);
- esposizione ad inquinamento atmosferico;
- elevati livelli di alcuni ormoni;
- dieta ricca di grassi;
- sedentarietà;
- obesità.
Alcuni di questi fattori di rischio sono non modificabili (ad esempio l’età), ma altri possono essere evitati modificando abitudini e stile di vita, ad esempio seguendo una dieta corretta, mantenendo un adeguato peso, facendo attività fisica e smettendo di fumare.
Con l’avanzare dell’età aumenta anche nell’uomo il rischio di tumore del seno, che in genere viene diagnosticato poco prima dei 70 anni, mentre quando la malattia colpisce un uomo giovane, si può pensare a fattori di rischio di tipo ereditario o genetico. La presenza di casi di tumore al seno in familiari molto stretti può essere un campanello d’allarme: un uomo su cinque con tumore del seno ha parenti stretti – maschi o femmine – colpiti dalla stessa malattia. A livello genetico, sono molto importanti le mutazioni presenti nel gene BRCA2, responsabili del 10% circa dei tumori mammari maschili, mentre quelle nel gene BRCA1 sembrano meno legate all’aumento del rischio. Infine, anche alcune sindromi genetiche presenti alla nascita, come la sindrome di Klinefelter, o l’esposizione del torace a radiazioni, a causa per esempio di un trattamento di radioterapia, possono influenzare in modo negativo il rischio.
Come nella donna, anche nell’uomo gli ormoni giocano un ruolo fondamentale nello sviluppo e nella crescita del tumore del seno e tutto ciò che sposta l’equilibrio ormonale può far aumentare il rischio di malattia: problemi a livello dei testicoli (rimozione, discesa incompleta o assente eccetera), terapia ormonale in caso di tumore della prostata, obesità (che induce la produzione di livelli più elevati di estrogeni), ma anche abuso di alcol e malattie del fegato.
Va infine ricordato che la presenza dei segni e sintomi elencati non assicurano una diagnosi corretta: quest’ultima si dovrà infatti avvalere di esami strumentali (ecografia, mammografia, biopsia…) e di laboratorio.
Leggi anche:
Screening e diagnosi precoce
Per gli uomini non esistono screening specifici (mammografia eccetera) che permettano di identificare il tumore nelle sue fasi iniziali, soprattutto perché il tumore del seno maschile è molto raro e sottoporre a questo tipo di esami tutta la popolazione non avrebbe senso. Nonostante ciò, i maschi figli o fratelli di donne portatrici delle mutazioni BRCA1 e BRCA2 dovrebbero fare anch’essi il test genetico, poiché se risultano portatori del gene mutato sono anch’essi a rischio elevato di sviluppare un cancro del seno.
Diagnosi
È più semplice scoprire la presenza di un nodulo mammario in un uomo che in una donna, dal momento che la quantità di tessuto lobulare e adiposo è molto scarsa nel seno maschile, ciononostante spesso gli uomini si accorgono di avere un tumore quando la malattia è già in fase avanzata. Questo succede perché erroneamente si crede che il tumore del seno sia una malattia esclusivamente femminile.
La diagnosi di tumore del seno nell’uomo si basa innanzitutto sulla visita dal medico che, dopo aver analizzato la storia familiare e aver valutato eventuali noduli, decide se procedere con ulteriori esami di approfondimento.
In questo caso, anche per l’uomo vengono utilizzati ecografia e mammografia per visualizzare la struttura del seno oppure l’analisi del liquido che in alcuni casi fuoriesce dal capezzolo, ma l’esame che permette di formulare una diagnosi certa è la biopsia, cioè il prelievo di una parte del tessuto “sospetto” e la sua analisi in laboratorio alla ricerca di cellule tumorali.
Una volta diagnosticato il cancro, è possibile determinare alcune caratteristiche delle cellule tumorali come la presenza/assenza di recettori per gli ormoni (estrogeni e progesterone) o i livelli della proteina HER2neu, molto importanti per guidare il medico nella scelta del trattamento più efficace.
Infine, risonanza magnetica, tomografia computerizzata (TC), tomografia a emissione di positroni (PET), ecografia e scintigrafia ossea sono gli esami più comunemente utilizzati per identificare la presenza di metastasi in altri organi.
Leggi anche:
Cure
La maggior parte delle informazioni relative al trattamento del tumore del seno derivano dall’esperienza di medici e ricercatori nel trattamento della malattia nelle donne: negli uomini, infatti, questo tumore è molto raro e di conseguenza è molto difficile riuscire ad organizzare uno studio clinico che coinvolga solo pazienti maschi.
Anche per l’uomo, comunque, la scelta del trattamento dipende da molti fattori come, per esempio, il tipo e la posizione della malattia, la sua eventuale diffusione ad altri organi e le condizioni del paziente.
Terapia chirurgica e guarigione
La chirurgia rappresenta una delle prime scelte di trattamento per il tumore del seno maschile e di norma richiede un ricovero di un paio di giorni in ospedale, anche se sono sempre più frequenti gli interventi in day-hospital. In genere nell’uomo, al contrario che nella donna dove si predilige preservare la mammella per motivi estetici, è piuttosto rara la chirurgia conservativa, cioè l’intervento che asporta solo una parte del tessuto mammario (per esempio uno o più lobuli), mentre è molto più diffusa la mastectomia – che rimuove tutto il tessuto mammario, non molto abbondante nell’uomo. Quando l’intervento si limita a rimuovere il tessuto mammario e capezzolo senza toccare linfonodi o tessuto muscolare circostante si parla di mastectomia semplice o totale, mentre nella mastectomia radicale si asportano anche i linfonodi e i muscoli della parete toracica al di sotto del seno. Per verificare se il tumore ha già dato il via al processo di metastasi ai linfonodi, anche nell’uomo è possibile utilizzare la tecnica del linfonodo sentinella: si preleva e si esamina il linfonodo ascellare che per primo viene in contatto con eventuali cellule del tumore e lo si analizza. In base al risultato di questo esame il medico deciderà se è necessario procedere con altri trattamenti. Se il tumore è ben circoscritto, non ha dato avvio a metastasi ed è stato ben operato, le possibilità di guarigione totale sono molto elevate.
Leggi anche:
Radioterapia e chiemioterapia
La radioterapia, in particolare quella esterna, viene utilizzata per colpire le cellule del tumore “sfuggite” al bisturi, ma non è molto utilizzata per la cura del tumore del seno maschile, visto che gli interventi chirurgici in genere rimuovono tutto il tessuto mammario. In casi particolari, molto rari tra gli uomini, può essere usata anche la brachiterapia che consiste nel posizionare “semi” radioattivi in zone molto vicine al tumore, per rilasciare le radiazioni in modo più mirato. Resta valida nell’uomo la possibilità di far ricorso alla chemioterapia sistemica, somministrata con tempi e combinazioni di farmaci diverse a seconda dei singoli casi, e che può essere utilizzata anche come terapia adiuvante – dopo l’intervento chirurgico, per eliminare cellule tumorali rimaste dopo l’operazione – o neoadiuvante – prima dell’intervento chirurgico, per ridurre le dimensioni del tumore e renderlo più facilmente asportabile.
Terapia ormonale e nuovi farmaci
La terapia ormonale è un trattamento efficace in tutti i casi di tumore del seno che presentano sulla superficie delle cellule i recettori ormonali (9 tumori del seno su 10 nell’uomo) e può essere rappresentata sia da farmaci specifici sia da rimozione chirurgica dei testicoli, organi che producono ormoni capaci di favorire la crescita del cancro. Secondo uno studio pubblicato nel 2013 sulla rivista Cancer, risulta l’81% dei carcinomi mammari maschili è sensibile agli ormoni (contro il 60-70% di quelli femminili); il 15% è HER2 positivo (contro il 25-30% nelle donne) e il 4% è triplo negativo (cioè non è sensibile ad alcun ormone, contro il 10-15% tra le donne). Infine, sono stati recentemente inseriti tra le terapie disponibili anche i cosiddetti farmaci intelligenti che mirano a bersagli precisi presenti sulle cellule tumorali senza danneggiare le altre: tra i bersagli principali la proteina HER2/neu e proteine coinvolte nell’angiogenesi (processo di formazione di nuovi vasi da parte del tumore).
Prognosi e sopravvivenza
La prognosi, come per altri tipi di tumore, è strettamente correlata al tipo di tumore ed alla sua diffusione, tuttavia – nonostante il cancro del seno maschile venga scoperto in uno stadio e a un’età più avanzata che nella donna – ha una prognosi generalmente migliore. Tale affermazione deriva da un recente studio pubblicato sul Journal of Clinical Oncology, che ha preso in esame quasi 500.000 casi di tumore della mammella nelle donne e quasi 3.000 nell’uomo, in Danimarca, Norvegia, Finlandia, Svizzera, Svezia e Singapore nell’arco di oltre 40 anni. Se la diagnosi arriva per le donne intorno ai 62 anni in media, per l’uomo l’età media sale a 70 anni. La sopravvivenza a cinque anni è apparentemente inferiore per l’uomo ma se viene corretta per l’età risulta invece più favorevole di quella nelle donne. Gli autori dello studio, un gruppo di epidemiologi del Memorial Sloan-Kettering di New York, non hanno una spiegazione definitiva per la migliore prognosi: l’ipotesi più convincente è che il corpo maschile risponda diversamente non solo alle terapie ormonali ma anche alla chemioterapia.
Prevenzione del tumore al seno maschile
Non aumentare troppo di peso ed evitare di eccedere con l’alcol rappresentano due preziose regole di prevenzione del tumore del seno nell’uomo, ma dal momento che non tutte le cause della malattia sono ben note, è impossibile stabilirne altre capaci di garantire una prevenzione ottimale. È comunque importante anche per gli uomini a rischio effettuare frequentemente la palpazione e non sottovalutare eventuali noduli o cambiamenti nella forma del seno e del capezzolo. E’ importante inoltre non farsi cogliere da imbarazzi (in Italia ancora molti uomini si vergognano di avere una “malattia da donna“) o paure non giustificati: un parere del medico può chiarire se sono necessari esami di approfondimento.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Una lettrice del sito, mi scrive questo suo dubbio:
Una lettrice del sito, mi scrive questo suo dubbio:
 L’espressione “complesso di Edipo” descrive la competizione ed il rifiuto che un figlio inconsciamente nutre per il proprio padre, dovuti alla
L’espressione “complesso di Edipo” descrive la competizione ed il rifiuto che un figlio inconsciamente nutre per il proprio padre, dovuti alla  Ogni uomo desidera avere una erezione che sia duratura e potente, tuttavia ciò non sempre è possibile. Per tale motivo esistono appositi farmaci come
Ogni uomo desidera avere una erezione che sia duratura e potente, tuttavia ciò non sempre è possibile. Per tale motivo esistono appositi farmaci come  Il cancro al seno viene erroneamente considerato una patologia esclusivamente femminile, ma in realtà può svilupparsi – pur raramente – anche negli uomini: dal punto di vista istologico, sono presenti anche nell’uomo piccole quantità di tessuto mammario che possono mutare e dare il via alla formazione del cancro e alla sua successiva diffusione negli organi vicini.
Il cancro al seno viene erroneamente considerato una patologia esclusivamente femminile, ma in realtà può svilupparsi – pur raramente – anche negli uomini: dal punto di vista istologico, sono presenti anche nell’uomo piccole quantità di tessuto mammario che possono mutare e dare il via alla formazione del cancro e alla sua successiva diffusione negli organi vicini. La differenziazione sessuale negli esseri umani segue le tappe di sviluppo e di maturazione dell’organismo.
La differenziazione sessuale negli esseri umani segue le tappe di sviluppo e di maturazione dell’organismo.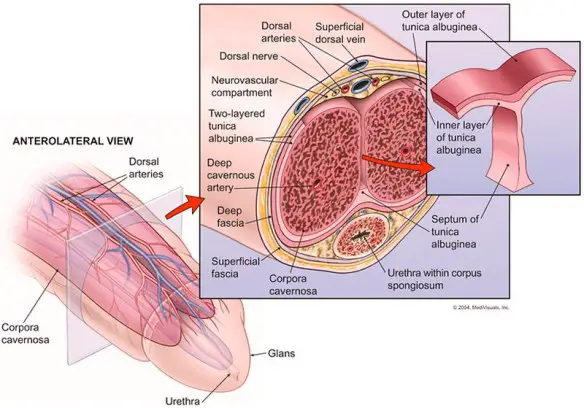 Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche:
Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche:  Il cervello è l’organo più importante del sistema nervoso centrale con un peso piuttosto variabile che non supera i 1500 grammi ed ha un volume compreso tra i 1100 e i 1300 cm³, tenendo presente la possibilità di significative variazioni tra individuo e individuo, anche legate a sesso, età e altri fattori.
Il cervello è l’organo più importante del sistema nervoso centrale con un peso piuttosto variabile che non supera i 1500 grammi ed ha un volume compreso tra i 1100 e i 1300 cm³, tenendo presente la possibilità di significative variazioni tra individuo e individuo, anche legate a sesso, età e altri fattori.