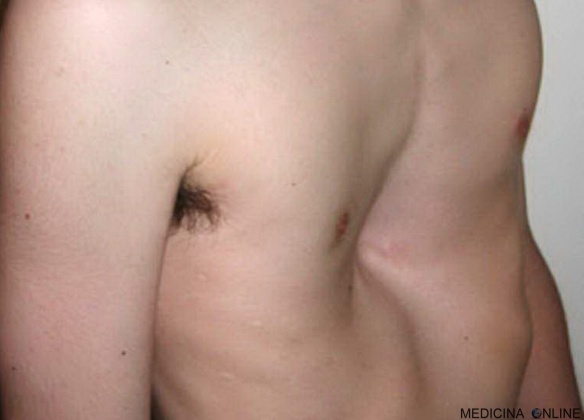
 Con “petto escavato” (anche chiamato “pectus excavatum” o “torace a imbuto” o “petto a rientranza” o “petto scavato”, in inglese a volta denominato “caved-in chest”) in medicina si indica una Continua a leggere
Con “petto escavato” (anche chiamato “pectus excavatum” o “torace a imbuto” o “petto a rientranza” o “petto scavato”, in inglese a volta denominato “caved-in chest”) in medicina si indica una Continua a leggere
Archivi tag: petto
Petto carenato: sintomi, esercizi, è pericoloso, operazione
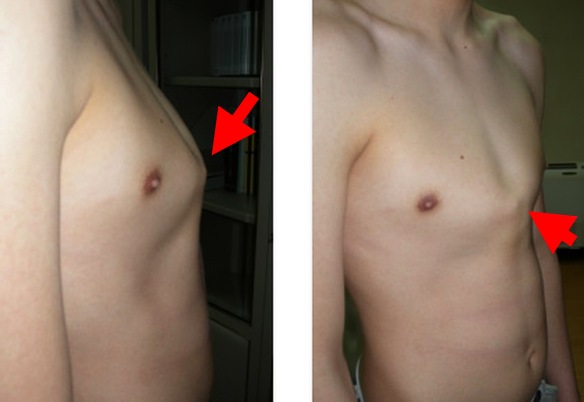 Con “petto carenato” (anche chiamato “pectus carinatum” o “petto arcuato” o “petto di piccione“, in inglese “pigeon chest“) in medicina ci si riferisce ad una Continua a leggere
Con “petto carenato” (anche chiamato “pectus carinatum” o “petto arcuato” o “petto di piccione“, in inglese “pigeon chest“) in medicina ci si riferisce ad una Continua a leggere
Differenza tra sindrome coronarica acuta ed infarto
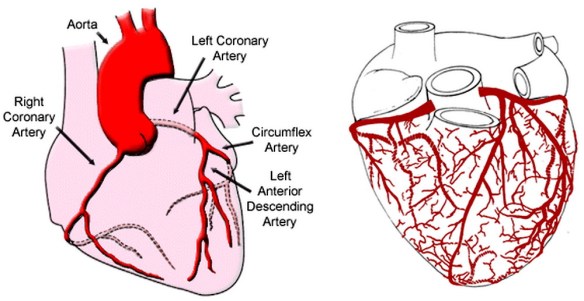 Infarto
Infarto
L’infarto è un danno permanente a un tessuto causato da un’ischemia prolungata, cioè dalla diminuzione – parziale o totale – dell’apporto di sangue ad una regione di un organo o a un tessuto causata da un problema cardio-circolatorio di varia natura, ad esempio una stenosi (restringimento) di un vaso o la sua occlusione, determinata da un elemento ostruttivo come può essere un embolo. Pur esistendo vari tipi di infarto, quello più comune è l’infarto a carico del miocardio, provocato dall’occlusione di un’arteria coronaria e dalla conseguente ipossia che colpisce la regione irrorata dal vaso ostruito e conseguenze necrosi (morte) del tessuto miocardico che, essendo così importante per assicurare la sopravvivenza, può portare al decesso del soggetto anche in tempi brevi, a meno che non venga presto ristabilito il corretto flusso coronarico. L’infarto del miocardio può manifestarsi in maniera silente, senza quindi causare particolari sintomi macroscopici, oppure in maniera estremamente devastante in tempi brevissimi, causando sintomi intensi e dolorosi. L’insieme di tutti questi sintomi sono descritti dalla sindrome coronarica acuta.
Sindrome coronarica acuta
La sindrome coronarica acuta o SCA (in inglese Acute Coronary Syndrome o ACS, è una definizione che riunisce i diversi segni e sintomi clinici caratteristici della cardiopatia ischemica determinata da interruzione parziale o totale del flusso di sangue coronarico. Il sintomo principale che unisce tale manifestazioni è la “precordialgia” cioè il dolore precordiale (sito a sterno e zone limitofre), presente nella quasi totalità delle persone che si recano nei Pronto Soccorso nel sospetto di una patologia cardiovascolare. Tale sintomo è spesso irradiato al braccio sinistro, alla mandibola ed associato a sintomi neurovegetativi quali malessere generale, ansia, nausea, vomito e svenimento.
La causa principale del manifestarsi dei sintomi descritti dalla SCA è l’interruzione totale o parziale del flusso ematico a livello delle coronarie, quasi sempre da ostruzione acuta (da embolo ad esempio) che porta ad angina pectoris o ad infarto del miocardio. La sindrome coronarica acuta comporta tre principali quadri clinici:
- Infarto miocardico acuto, con sopraslivellamento del tratto ST (STEMI = ST elevation myocardial infarction), una volta definito infarto subepicardico.
- Infarto miocardico acuto con aumento delle troponine I e T, ma senza sopraslivellamento del tratto ST (NSTEMI = Non-ST elevation myocardial infarction), una volta definito infarto subendocardico.
- Angina pectoris senza aumento delle troponine I e T o Angina instabile.
Tutte queste condizioni sono determinate e favorite, sia direttamente che indirettamente, da vari fattori di rischio, come: ipertensione arteriosa, diabete mellito, ipercolesterolemia, ipertrigliceridemia, fumo di sigaretta, sovrappeso, obesità, stress, sesso maschile, uso di droghe ed età avanzata.
Differenza tra sindrome coronarica acuta ed infarto
Da quanto detto dovrebbe essere chiara la differenza tra infarto del miocardio e sindrome coronarica acuta: l’infarto, in quanto caratterizzato da interruzione del flusso ematico coronarico, si manifesta con un insieme di sintomi che nel complesso prendono il nome di sindrome coronarica acuta. Ricordiamo al lettore che il termine “sindrome” indica proprio un insieme di sintomi e segni clinici che costituiscono le manifestazioni cliniche di una o più malattie, indipendentemente dall’eziologia (cioè la causa) che le contraddistingue. Un infarto, a prescindere dalla causa che l’ha determinato, porta alla sintomatologia descritta dalla sindrome coronarica acuta.
Leggi anche:
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra trombo e placca aterosclerotica
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Pugno precordiale sul petto: significato, quando farlo, linee guida
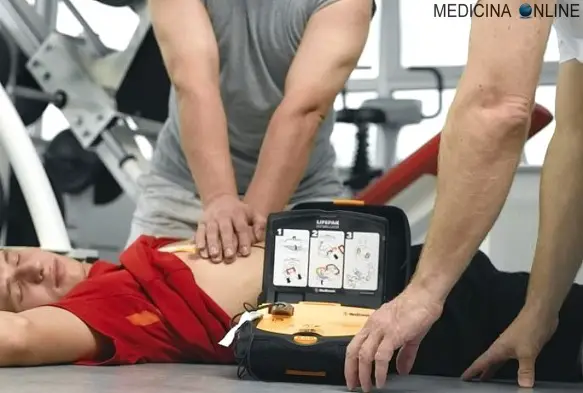 Il pugno precordiale è una tecnica di cardioversione meccanica manuale, caratterizzata dalla somministrazione di un pugno sullo sterno all’altezza del cuore, usata in condizioni di estrema emergenza ed in mancanza di defibrillatore elettrico.
Il pugno precordiale è una tecnica di cardioversione meccanica manuale, caratterizzata dalla somministrazione di un pugno sullo sterno all’altezza del cuore, usata in condizioni di estrema emergenza ed in mancanza di defibrillatore elettrico.
Con cardioversione si intende è una particolare procedura che si esegue in campo medico quando un soggetto ha una aritmia, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), al fine di ripristinarlo evitando pericolose complicazioni che possono portare anche a decesso del paziente. La cardioversione può essere:
- spontanea: quando l’aritmia si interrompe spontaneamente, entro poche ore dall’insorgenza;
- non spontanea: quando l’aritmia NON si interrompe spontaneamente, in questo caso il personale sanitario deve intervenire al più presto per ripristinare il ritmo sinusale.
La cardioversione non spontanea può essere effettuata in tre modi: la cardioversione farmacologica, elettrica (con defibrillatore esterno o interno ICD) o, appunto, meccanica tramite pugno precordiale. L’energia meccanica impressa dal pugno dovrebbe convertirsi in energia elettrica sufficiente per ripristinare il normale ritmo sinusale.
Defibrillazione con pugno precordiale: come farla?
L’operatore si dispone a lato del paziente posto su una superficie possibilmente dura e somministra il pugno precordiale sullo sterno all’altezza del cuore.
Importante:
- dopo aver dato il pugno, ritirare immediatamente la mano (non lasciandola posata sul torace del paziente): il colpo deve essere “secco”;
- il pugno deve essere dato con la parte ulnare del pugno stesso;
- il pugno deve essere impresso nella metà inferiore dello sterno;
- la forza della manovra deve essere “importante” ma non violenta, specie se l’operatore è particolarmente robusto e/o il paziente particolarmente esile o “fragile” (ad esempio bimbi ed anziani);
- la forza del pugno viene regolata e limitata facendo partire il pugno da una distanza di circa 20 centimetri dal petto;
- evitare se possibile la manovra se sul petto sono presenti ferite importanti e/o c’è il rischio di lesione della spina dorsale;
- la manovra non dovrebbe essere ripetuta.
Defibrillazione con pugno precordiale: quando farla?
Questa manovra va effettuata in caso di arresto cardiaco solo quando non sia disponibile un defibrillatore, cioè in situazioni di emergenza estrema. In rari casi ha effettivamente permesso di convertire la fibrillazione ventricolare o la tachicardia ventricolare in un ritmo cardiaco efficace, ma più frequentemente non ha alcuna efficacia o addirittura può causare una conversione opposta, provocando in ultimo un’asistolia che aggrava ulteriormente la situazione, quindi è estremamente importante usare questa tecnica sono se non ci sono altre possibilità.
Per poter essere eseguita, tale tecnica deve essere effettuata solo se:
- rientra entro i primi 10, massimo 30 secondi dal verificarsi del fenomeno aritmico, non oltre;
- si ha la certezza che non si abbia un defibrillatore immediatamente disponibile;
- sapete quello che state facendo: dovrebbe essere eseguita solo da operatori sanitari opportunamente addestrati. NON IMPROVVISATEVI MAI OPERATORI SANITARI, o potreste peggiorare irreversibilmente una situazione altrimenti risolvibile.
Leggi anche:
- Chiamare il Pronto Soccorso: quale numero e cosa fare in attesa dell’ambulanza
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenza tra cardioversione spontanea, elettrica e farmacologica
- Come, dove e quando si misura la frequenza cardiaca?
- Frequenza cardiaca normale, alta, bassa, a riposo e sotto sforzo
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Valori di temperatura corporea normali ed in caso di febbre
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Differenza tra congelamento, assideramento ed ipotermia
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Differenza tra sintomo e segno con esempi
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Cos’è un infarto e quanti tipi di infarto conosci?
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Come si muove il sangue all’interno del cuore?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Tumore al seno nell’uomo sintomi, dolore, sopravvivenza e guarigione
 Il cancro al seno viene erroneamente considerato una patologia esclusivamente femminile, ma in realtà può svilupparsi – pur raramente – anche negli uomini: dal punto di vista istologico, sono presenti anche nell’uomo piccole quantità di tessuto mammario che possono mutare e dare il via alla formazione del cancro e alla sua successiva diffusione negli organi vicini.
Il cancro al seno viene erroneamente considerato una patologia esclusivamente femminile, ma in realtà può svilupparsi – pur raramente – anche negli uomini: dal punto di vista istologico, sono presenti anche nell’uomo piccole quantità di tessuto mammario che possono mutare e dare il via alla formazione del cancro e alla sua successiva diffusione negli organi vicini.
Diffusione del tumore al seno maschile e femminile
Il cancro al seno è tumore più diffuso tra le donne dal momento che colpisce una donna su 10, ma nell’uomo è molto raro (meno del’1% di tutti i tumori maschili). In Italia attualmente il 99,5% di tutti i tumori al seno sono riferiti a pazienti donne, il restante 0,5% a uomini. Si stima che in Italia interessi attualmente un uomo ogni 520 circa. L’incidenza sta tuttavia lievemente aumentando (nel 2012 i casi erano 400 all’anno), come per la donna, e si estende alla fascia di età sotto i 45 anni, anche se l’età più a rischio resta quella tra i 60 e i 70 anni. Entrambi i sessi sono accomunati dalla zona che il tumore predilige: sia nell’uomo che nella donna l’incidenza è maggiore nella mammella sinistra, nel cavo ascellare e nel quadrante mammario superiore esterno.
Perché tra gli uomini è meno diffuso?
La minore diffusione tra i maschi è in parte dovuta al fatto che il tessuto mammario che si può trasformare in senso tumorale è molto scarso nell’uomo e, in parte, anche alla diversa esposizione di questo tessuto agli ormoni nei due sessi: manca infatti nell’uomo l’esposizione costante agli ormoni femminili che promuovono la crescita delle cellule mammarie.
Tipologie
Il tumore del seno viene definito carcinoma duttale se si sviluppa a partire dalle cellule dei dotti o lobulare, se prende invece il via dalle cellule dei lobuli. Inoltre, la malattia può essere infiltrante, quando supera la parete di dotti e lobuli e si diffonde anche ai tessuti vicini, o in situ, se le cellule malate non danno origine a metastasi.
Nell’uomo, il carcinoma duttale infiltrante è la forma più diffusa (8 casi su 10), mentre il tumore lobulare è piuttosto raro dal momento che il tessuto lobulare è molto scarso.
La malattia di Paget (o morbo di Paget) della mammella, è un tipo di tumore che si sviluppa nelle cellule dei dotti e si diffonde al capezzolo e all’areola, provocando cambiamenti visibili nella pelle di quell’area che appare arrossata e come ricoperta da una sorta di eczema.
Esistono anche forme benigne di tumore del seno, come per esempio la ginecomastia – l’aumento della quantità di tessuto mammario – molto più diffusa nell’uomo rispetto al tumore maligno. In caso di ginecomastia è possibile sentire e a volte anche vedere, masse di tessuto mammario nell’area vicina al capezzolo, noduli che devono sempre essere tenuti sotto controllo. Negli adolescenti e negli anziani la ginecomastia è spesso legata ai cambiamenti ormonali che caratterizzano queste due fasi della vita, ma più in generale può essere associata, in tutte le età, a farmaci (per esempio quelli usati per trattare insufficienza cardiaca, ipertensione e ulcera) o, in rari casi, alla presenza di malattie delle ghiandole che producono ormoni (endocrine), a patologie del fegato, obesità e altre condizioni cliniche che aumentano la produzione di ormoni femminili nell’uomo.
Leggi anche:
- Ginecomastia: quando è l’uomo ad avere il seno
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
Evoluzione
Lo stadio di un tumore indica quanto la malattia è estesa e, nel caso del tumore del seno, si possono distinguere cinque diversi stadi, definiti in base al sistema di stadiazione TNM, dove T indica la dimensione del tumore, N lo stato dei linfonodi e M la presenza di metastasi. Lo stadio 0, il più basso, è il tumore in situ che non ha ancora raggiunto linfonodi e altri organi, mentre lo stadio IV, il più alto, include i tumori che hanno dato metastasi in organi lontani. Stabilire lo stadio del tumore – tramite indagine istologica – è molto importante per determinare la prognosi: più basso è lo stadio, maggiori sono le possibilità di curare la malattia.
Sintomi
In genere il cancro del seno nelle sue fasi iniziali non provoca dolore o altri sintomi particolari e per questo motivo gli unici campanelli d’allarme sono rappresentati dalla formazione di noduli che possono essere riconoscibili al tatto o addirittura visti e da cambiamenti nel seno come, per esempio:
- un ispessimento diverso dagli altri tessuti della mammella,
- una mammella che diventa più grande o più bassa,
- un capezzolo che cambia posizione, morfologia o si ritrae (capezzolo introflesso),
- la presenza di una increspatura della pelle o di fossette, “pelle a buccia d’arancia”,
- un arrossamento cutaneo, specie se intorno a un capezzolo,
- una secrezione purulenta e/o ematica dal capezzolo,
- dolore costante in una zona della mammella o dell’ascella,
- un gonfiore sotto l’ascella o intorno alla clavicola.
La presenza di dolore (“mastodinia“) può essere indicativo sia di tumore ma anche di altre patologie. I sintomi sono tanto più indicativi di malattia maligna quanto più si presentano monolateralmente (cioè ad una sola mammella e non ad entrambe).
Fattori di rischio
Tutti i segni e sintomi finora elencati sono ancora più indicativi di cancro mammario, se il paziente presenta i seguenti fattori di rischio:
- età avanzata (>40 anni);
- fumo di sigaretta;
- genetica (altri casi in famiglia);
- esposizione ad inquinamento atmosferico;
- elevati livelli di alcuni ormoni;
- dieta ricca di grassi;
- sedentarietà;
- obesità.
Alcuni di questi fattori di rischio sono non modificabili (ad esempio l’età), ma altri possono essere evitati modificando abitudini e stile di vita, ad esempio seguendo una dieta corretta, mantenendo un adeguato peso, facendo attività fisica e smettendo di fumare.
Con l’avanzare dell’età aumenta anche nell’uomo il rischio di tumore del seno, che in genere viene diagnosticato poco prima dei 70 anni, mentre quando la malattia colpisce un uomo giovane, si può pensare a fattori di rischio di tipo ereditario o genetico. La presenza di casi di tumore al seno in familiari molto stretti può essere un campanello d’allarme: un uomo su cinque con tumore del seno ha parenti stretti – maschi o femmine – colpiti dalla stessa malattia. A livello genetico, sono molto importanti le mutazioni presenti nel gene BRCA2, responsabili del 10% circa dei tumori mammari maschili, mentre quelle nel gene BRCA1 sembrano meno legate all’aumento del rischio. Infine, anche alcune sindromi genetiche presenti alla nascita, come la sindrome di Klinefelter, o l’esposizione del torace a radiazioni, a causa per esempio di un trattamento di radioterapia, possono influenzare in modo negativo il rischio.
Come nella donna, anche nell’uomo gli ormoni giocano un ruolo fondamentale nello sviluppo e nella crescita del tumore del seno e tutto ciò che sposta l’equilibrio ormonale può far aumentare il rischio di malattia: problemi a livello dei testicoli (rimozione, discesa incompleta o assente eccetera), terapia ormonale in caso di tumore della prostata, obesità (che induce la produzione di livelli più elevati di estrogeni), ma anche abuso di alcol e malattie del fegato.
Va infine ricordato che la presenza dei segni e sintomi elencati non assicurano una diagnosi corretta: quest’ultima si dovrà infatti avvalere di esami strumentali (ecografia, mammografia, biopsia…) e di laboratorio.
Leggi anche:
- Cancro al seno: sintomi precoci, diagnosi, terapia e prevenzione
- La visita senologica: come, quando e perchè farla?
- A cosa serve e come si fa l’autopalpazione del seno?
- Autopalpazione della mammella: come farla nel modo giusto [VIDEO]
Screening e diagnosi precoce
Per gli uomini non esistono screening specifici (mammografia eccetera) che permettano di identificare il tumore nelle sue fasi iniziali, soprattutto perché il tumore del seno maschile è molto raro e sottoporre a questo tipo di esami tutta la popolazione non avrebbe senso. Nonostante ciò, i maschi figli o fratelli di donne portatrici delle mutazioni BRCA1 e BRCA2 dovrebbero fare anch’essi il test genetico, poiché se risultano portatori del gene mutato sono anch’essi a rischio elevato di sviluppare un cancro del seno.
Diagnosi
È più semplice scoprire la presenza di un nodulo mammario in un uomo che in una donna, dal momento che la quantità di tessuto lobulare e adiposo è molto scarsa nel seno maschile, ciononostante spesso gli uomini si accorgono di avere un tumore quando la malattia è già in fase avanzata. Questo succede perché erroneamente si crede che il tumore del seno sia una malattia esclusivamente femminile.
La diagnosi di tumore del seno nell’uomo si basa innanzitutto sulla visita dal medico che, dopo aver analizzato la storia familiare e aver valutato eventuali noduli, decide se procedere con ulteriori esami di approfondimento.
In questo caso, anche per l’uomo vengono utilizzati ecografia e mammografia per visualizzare la struttura del seno oppure l’analisi del liquido che in alcuni casi fuoriesce dal capezzolo, ma l’esame che permette di formulare una diagnosi certa è la biopsia, cioè il prelievo di una parte del tessuto “sospetto” e la sua analisi in laboratorio alla ricerca di cellule tumorali.
Una volta diagnosticato il cancro, è possibile determinare alcune caratteristiche delle cellule tumorali come la presenza/assenza di recettori per gli ormoni (estrogeni e progesterone) o i livelli della proteina HER2neu, molto importanti per guidare il medico nella scelta del trattamento più efficace.
Infine, risonanza magnetica, tomografia computerizzata (TC), tomografia a emissione di positroni (PET), ecografia e scintigrafia ossea sono gli esami più comunemente utilizzati per identificare la presenza di metastasi in altri organi.
Leggi anche:
- Quando una mammella non si sviluppa: la Sindrome di Poland
- Politelia: quando i capezzoli sono troppi, cause e terapie
- Mastodinia: quando il seno è gonfio e dolorante
Cure
La maggior parte delle informazioni relative al trattamento del tumore del seno derivano dall’esperienza di medici e ricercatori nel trattamento della malattia nelle donne: negli uomini, infatti, questo tumore è molto raro e di conseguenza è molto difficile riuscire ad organizzare uno studio clinico che coinvolga solo pazienti maschi.
Anche per l’uomo, comunque, la scelta del trattamento dipende da molti fattori come, per esempio, il tipo e la posizione della malattia, la sua eventuale diffusione ad altri organi e le condizioni del paziente.
Terapia chirurgica e guarigione
La chirurgia rappresenta una delle prime scelte di trattamento per il tumore del seno maschile e di norma richiede un ricovero di un paio di giorni in ospedale, anche se sono sempre più frequenti gli interventi in day-hospital. In genere nell’uomo, al contrario che nella donna dove si predilige preservare la mammella per motivi estetici, è piuttosto rara la chirurgia conservativa, cioè l’intervento che asporta solo una parte del tessuto mammario (per esempio uno o più lobuli), mentre è molto più diffusa la mastectomia – che rimuove tutto il tessuto mammario, non molto abbondante nell’uomo. Quando l’intervento si limita a rimuovere il tessuto mammario e capezzolo senza toccare linfonodi o tessuto muscolare circostante si parla di mastectomia semplice o totale, mentre nella mastectomia radicale si asportano anche i linfonodi e i muscoli della parete toracica al di sotto del seno. Per verificare se il tumore ha già dato il via al processo di metastasi ai linfonodi, anche nell’uomo è possibile utilizzare la tecnica del linfonodo sentinella: si preleva e si esamina il linfonodo ascellare che per primo viene in contatto con eventuali cellule del tumore e lo si analizza. In base al risultato di questo esame il medico deciderà se è necessario procedere con altri trattamenti. Se il tumore è ben circoscritto, non ha dato avvio a metastasi ed è stato ben operato, le possibilità di guarigione totale sono molto elevate.
Leggi anche:
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
Radioterapia e chiemioterapia
La radioterapia, in particolare quella esterna, viene utilizzata per colpire le cellule del tumore “sfuggite” al bisturi, ma non è molto utilizzata per la cura del tumore del seno maschile, visto che gli interventi chirurgici in genere rimuovono tutto il tessuto mammario. In casi particolari, molto rari tra gli uomini, può essere usata anche la brachiterapia che consiste nel posizionare “semi” radioattivi in zone molto vicine al tumore, per rilasciare le radiazioni in modo più mirato. Resta valida nell’uomo la possibilità di far ricorso alla chemioterapia sistemica, somministrata con tempi e combinazioni di farmaci diverse a seconda dei singoli casi, e che può essere utilizzata anche come terapia adiuvante – dopo l’intervento chirurgico, per eliminare cellule tumorali rimaste dopo l’operazione – o neoadiuvante – prima dell’intervento chirurgico, per ridurre le dimensioni del tumore e renderlo più facilmente asportabile.
Terapia ormonale e nuovi farmaci
La terapia ormonale è un trattamento efficace in tutti i casi di tumore del seno che presentano sulla superficie delle cellule i recettori ormonali (9 tumori del seno su 10 nell’uomo) e può essere rappresentata sia da farmaci specifici sia da rimozione chirurgica dei testicoli, organi che producono ormoni capaci di favorire la crescita del cancro. Secondo uno studio pubblicato nel 2013 sulla rivista Cancer, risulta l’81% dei carcinomi mammari maschili è sensibile agli ormoni (contro il 60-70% di quelli femminili); il 15% è HER2 positivo (contro il 25-30% nelle donne) e il 4% è triplo negativo (cioè non è sensibile ad alcun ormone, contro il 10-15% tra le donne). Infine, sono stati recentemente inseriti tra le terapie disponibili anche i cosiddetti farmaci intelligenti che mirano a bersagli precisi presenti sulle cellule tumorali senza danneggiare le altre: tra i bersagli principali la proteina HER2/neu e proteine coinvolte nell’angiogenesi (processo di formazione di nuovi vasi da parte del tumore).
Prognosi e sopravvivenza
La prognosi, come per altri tipi di tumore, è strettamente correlata al tipo di tumore ed alla sua diffusione, tuttavia – nonostante il cancro del seno maschile venga scoperto in uno stadio e a un’età più avanzata che nella donna – ha una prognosi generalmente migliore. Tale affermazione deriva da un recente studio pubblicato sul Journal of Clinical Oncology, che ha preso in esame quasi 500.000 casi di tumore della mammella nelle donne e quasi 3.000 nell’uomo, in Danimarca, Norvegia, Finlandia, Svizzera, Svezia e Singapore nell’arco di oltre 40 anni. Se la diagnosi arriva per le donne intorno ai 62 anni in media, per l’uomo l’età media sale a 70 anni. La sopravvivenza a cinque anni è apparentemente inferiore per l’uomo ma se viene corretta per l’età risulta invece più favorevole di quella nelle donne. Gli autori dello studio, un gruppo di epidemiologi del Memorial Sloan-Kettering di New York, non hanno una spiegazione definitiva per la migliore prognosi: l’ipotesi più convincente è che il corpo maschile risponda diversamente non solo alle terapie ormonali ma anche alla chemioterapia.
Prevenzione del tumore al seno maschile
Non aumentare troppo di peso ed evitare di eccedere con l’alcol rappresentano due preziose regole di prevenzione del tumore del seno nell’uomo, ma dal momento che non tutte le cause della malattia sono ben note, è impossibile stabilirne altre capaci di garantire una prevenzione ottimale. È comunque importante anche per gli uomini a rischio effettuare frequentemente la palpazione e non sottovalutare eventuali noduli o cambiamenti nella forma del seno e del capezzolo. E’ importante inoltre non farsi cogliere da imbarazzi (in Italia ancora molti uomini si vergognano di avere una “malattia da donna“) o paure non giustificati: un parere del medico può chiarire se sono necessari esami di approfondimento.
Leggi anche:
- L’uomo può allattare al seno?
- Differenza tra seno della donna e seno dell’uomo
- Gli uomini possono avere il tumore al seno?
- Storia di un seno: dall’embrione alla menopausa
- Cos’è la pubertà, a che età inizia e come si manifesta?
- Riconoscere il cancro al seno: sintomi precoci e tardivi
- Tumore al seno: sintomi e segni visibili
- Tumore al seno: stadiazione, prognosi e sopravvivenza
- Cancro al seno: metastasi e sintomi avanzati del tumore
- La donna con un enorme seno sulla schiena
- Perché ho il seno piccolo? Quali sono i fattori che influenzano la grandezza del mio seno?
- Perché agli uomini piace così tanto il seno delle donne?
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Differenze tra neonati allattati con latte materno ed artificiale
- Rassodare il seno senza chirurgia con la Radiofrequenza Monopolare
- Aumentare il seno senza chirurgia con i cibi ricchi di fitoestrogeni
- Tumore alla mammella: cause, diagnosi e prevenzione
- Il reggiseno provoca il cancro al seno? Finalmente abbiamo una risposta
- Vuoi avere un seno più bello? Comincia con la postura e la ginnastica giusta
- Dimagrire senza perdere seno
- Prendere il sole al seno fa male? Come abbronzarlo in sicurezza
- La mammografia: un esame rapido che può salvarti la vita
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- Grandezza del seno: le donne del nord battono quelle del sud
- La donna con il seno più grande del mondo [VIDEO]
- I deodoranti che contengono alluminio causano il cancro al seno?
- Esercizi e consigli per rassodare e tonificare il seno
- Il reggiseno che può far crescere il tuo seno
- L’incidenza del tumore al seno in crescita tra le quarant’enni: l’importanza della mammografia
- Rossore ed irritazione della pelle sotto e tra il seno: cause e rimedi
- Fitoestrogeni: rimedi naturali in menopausa
- Ingrandire il seno con l’ipnosi
- Filler ad alta densita’: Macrolane™ per l’aumento del seno senza bisturi
- I fitoestrogeni aumentano il rischio di cancro al seno?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Mammella: anatomia e funzioni del seno e delle ghiandole mammarie
 La mammella è una organo ghiandolare, nella maggioranza degli animali (tra cui l’essere umano) è pari, e nelle femmine di mammifero secerne il latte. Nel genere umano l’organo femminile ha grandezza e forma variabile in base a molti fattori, come genetica, età, elasticità della pelle e percentuale di massa grassa. La mammella destra e sinistra sono difficilmente uguali in dimensioni e perfettamente simmetriche. Oltre che strumento di nutrizione della prole, la mammella è – dopo la pubertà – una caratteristica sessuale secondaria della donna e rappresenta una parte del corpo erogena, molto sensibile e generalmente considerata fonte di attrazione sessuale.
La mammella è una organo ghiandolare, nella maggioranza degli animali (tra cui l’essere umano) è pari, e nelle femmine di mammifero secerne il latte. Nel genere umano l’organo femminile ha grandezza e forma variabile in base a molti fattori, come genetica, età, elasticità della pelle e percentuale di massa grassa. La mammella destra e sinistra sono difficilmente uguali in dimensioni e perfettamente simmetriche. Oltre che strumento di nutrizione della prole, la mammella è – dopo la pubertà – una caratteristica sessuale secondaria della donna e rappresenta una parte del corpo erogena, molto sensibile e generalmente considerata fonte di attrazione sessuale.
Mammella, seno e petto
Con il termine “seno” ci si riferisce allo spazio compreso tra le mammelle, tuttavia, nella lingua italiana la parola “seno” viene comunemente usata come sinonimo di “mammella”. Va però precisato che tale termine, in riferimento alla mammella femminile, risulta essere errato, poiché il termine indica una concavità (come si può intuire da espressioni come “in seno a”, oppure “insenatura”, le quali indicano entrambe “qualcosa che sta all’interno”). Anche il termine “petto“, viene in italiano spesso utilizzato come sinonimo di mammella nel linguaggio comune, ma va ricordato che in realtà in medicina con “petto” si indica il torace nel suo insieme, e non solo le mammelle.
Leggi anche:
- Perché agli uomini piace così tanto il seno delle donne?
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- I dieci trucchi per avere un seno bello ed in salute
Anatomia della mammella umana
La mammella umana è un organo pari (cioè è presente in due copie, la mammella destra e quella sinistra), posto nella regione anteriore del torace, ai lati della linea mediana, localizzata tra il terzo e il sesto spazio intercostale. La mammella poggia in particolare su due strutture muscolari: una più esterna, muscolo grande pettorale, ed una profonda, muscolo piccolo pettorale.
L’organo è costituito da due parti fondamentali:
- tessuto adiposo;
- strutture ghiandolari;
nel complesso queste componenti costituiscono la ghiandola mammaria. Fino al periodo della pubertà, le mammelle sono poco sviluppate e sono uguali in maschi e femmine. Nella pubertà lo sviluppo della mammella maschile si interrompe, mentre invece la struttura femminile, subisce uno sviluppo che varia da donna e donna, in base al corredo genetico ed alla presenza o non di eventuali patologie, specie quelle ormonali. La dimensione e la forma dell’organo femminile è molto variabile. Tale variabilità è principalmente dovuta alla quantità di tessuto adiposo presente ed alla sua localizzazione.
Riguardo allo sviluppo della mammella, leggi anche:
- Storia di un seno: dall’embrione alla menopausa
- Cos’è la pubertà, a che età inizia e come si manifesta?
- Perché ho il seno piccolo? Quali sono i fattori che influenzano la grandezza del mio seno?
La mammella femminile
La mammella femminile può essere idealmente suddivisa in quattro quadranti, costituiti da due linee perpendicolari che si intersecano presso il capezzolo.
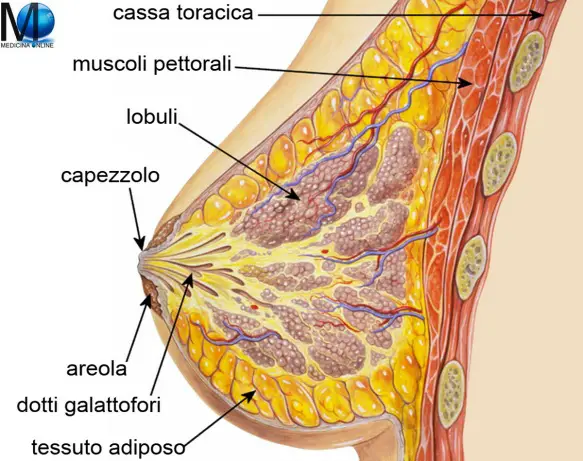
E’ composta da varie componenti:
- componente ghiandolare, (15-20 lobi), ognuno dei quali ha uno sbocco verso il capezzolo attraverso un dotto galattoforo;
- componente adiposa, in cui sono inserite ed immerse le strutture ghiandolari;
- componente fibrosa di sostegno, che genera suddivisioni tra le diverse appendici ghiandolari.
Capezzolo ed areola
Presso l’apice della mammella si trova il capezzolo, sporgenza esterna di forma conica, nella cui regione apicale presenta 15-20 forellini (pori lattiferi) che costituiscono lo sbocco dei dotti galattofori. Il capezzolo è circondato dall’areola, una regione circolare pigmentata avente diametro medio che varia dai 3 agli 8 cm. L’areola è caratterizzata da piccole sporgenze (tubercoli di Montgomery), dovute alla presenza sottostante di ghiandole sebacee, dette anche ghiandole areolari, esse sono considerate ghiandole mammarie rudimentali. Sia il capezzolo che l’areola sono dotati di fibre muscolari lisce, disposte sia circolarmente che radialmente, che ne permettono la contrazione, formano strutture che prendono il nome di muscoli areolari. La contrazione genera l’erezione del capezzolo ed il corrugamento dell’areola, nonché la contrazione dei dotti galattofori. Ciò permette, nel periodo dell’allattamento, un agevole deflusso del latte materno, cioè il nutrimento che, in seguito al parto, la madre fornisce al neonato. Il secreto della ghiandola mammaria è, nei primi giorni, una sostanza amarognola povera di grassi ma particolarmente ricca di proteine e immunoglobuline, detta colostro. Il colostro quindi trasferisce al lattante una sorta di immunità passiva, ha anche proprietà lassative. Successivamente ha inizio la secrezione di latte vero e proprio.
Lobi e lobuli della mammella
I fasci fibrosi della mammella, talvolta detti retinacoli, si portano in profondità e dividono il parenchima ghiandolare in lobi e lobuli. Ogni lobulo comprende gli alveoli che fungono da unità secernenti. Gli alveoli sono rivestiti da epitelio semplice poggiante su una membrana basale in cui sono intercalate cellule mioepiteliali che favoriscono la progressione del secreto attraverso dotti di calibro progressivamente crescente. Si comincia con i dotti alveolari per continuare in quelli lobulari ed arrivare ai dotti galattofori. Ogni lobulo ha il suo dotto galattoforo che sbocca lateralmente al capezzolo in un’ampolla, che prende il nome di seno galattoforo, questa ha la capacità di accumulare il secreto prodotto. L’epitelio da cubico semplice dei dotti alveolari diventa pluristratificato non cheratinizzato nei dotti galattofori.
Leggi anche:
- La ragazza con tre seni
- Diphallia: l’uomo nato con due peni [FOTO]
- Da donna a uomo: l’incredibile trasformazione di Jamie
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Vagina: anatomia, funzioni e patologie in sintesi
Vasi sanguigni e linfatici della mammella
- L’arteria mammaria esterna (o toracica laterale), ramo dell’arteria ascellare, è responsabile della vascolarizzazione della regione superficiale della mammella e dei quadranti laterali (supero-laterale ed infero-laterale) della ghiandola mammaria. Le regioni profonde ed i quadranti mediali (supero-mediale ed infero-mediale) della ghiandola mammaria sono vascolarizzati da rami perforanti dell’arteria mammaria interna (o toracica interna), ramo dell’arteria succlavia. La mammella è inoltre raggiunta da rami mammari laterali delle arterie intercostali posteriori da II a VI.
- Le vene fanno capo alle vene cefalica, giugulare esterna, mammaria interna e intercostali.
- I linfatici posteriori e laterali fanno capo ai linfonodi ascellari, quelli mediali drenano nei linfonodi mammari interni. Si hanno inoltre anastomosi fra i linfatici delle due mammelle e con i linfatici addominali. Il drenaggio della linfa si deve inoltre ai linfonodi interpettorali di Rotter.
Modificazioni fisiologiche della mammella in gravidanza
La mammella subisce notevoli modificazioni durante la gravidanza. Durante la prima metà della gravidanza la secrezione di estrogeni e progestinici induce ipertrofia alveolare e sviluppo di tutti i componenti della mammella, fatta eccezione del tessuto adiposo interstiziale, la cui massa diminuisce. L’areola, infatti, assume una colorazione più scura ed aumenta di diametro. Ciò è legato essenzialmente all’azione degli ormoni gonadotropi e, successivamente, dalla prolattina. La consistenza, poi, aumenta notevolmente in seguito al parto, dove l’ossitocina prodotta dall’ipotalamo induce la contrazione delle cellule mioepiteliali e quindi la secrezione di latte durante il periodo dell’allattamento. Le mammelle divengono più turgide durante il periodo mestruale e, in maniera più o meno evidente, in seguito all’eccitazione femminile. L’invecchiamento porta invece ad un progressivo calo di volume della mammella con riduzione della ghiandola e aumento del tessuto adiposo.
Leggi anche:
- Differenza dei capezzoli e del seno in gravidanza
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Differenze tra neonati allattati con latte materno ed artificiale
La mammella maschile
L’organo maschile è decisamente meno sviluppato di quello femminile. Nel maschio la mammella è costituita da un piccolo rilievo, con una piccola areola ed un piccolo capezzolo (silloide). La struttura ghiandolare sottostante è composta da un numero ridotto di strutture alveolari prive di lume. Esistono dotti lattiferi, ma sono brevi e privi di vere e proprie ramificazioni. Durante l’adolescenza, in ogni caso, può esserci un aumento anche delle dimensioni della mammella maschile (ginecomastia puberale). Tale aumento, in realtà, è seguito solitamente da una regressione in un tempo breve (uno-due anni).
Leggi anche:
- Ginecomastia: quando è l’uomo ad avere il seno
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
- L’uomo può allattare al seno?
Anomalie e patologie della mammella
Tra le patologie che colpiscono la mammella figurano patologie genetiche e patologie legate allo sviluppo. Tra le patologie genetiche figurano la politelia (la presenza di un soprannumero di capezzoli) o la polimastia (soprannumero di ghiandole mammarie). Sono in genere formazioni poco evidenti, non secernenti, che possono essere confuse con un lipoma se si tratta di ghiandola o con macchie cutanee o nei in caso di capezzoli rudimentali. Hanno la caratteristica di presentarsi costantemente lungo una linea ideale che va dalla cavità ascellare alla radice interna della coscia, la cosiddetta linea del latte, milk line degli autori anglosassoni e che coincide con quella presente in alcuni mammiferi. Tra le patologie legate allo sviluppo, si può verificare nei maschi uno sviluppo volumetrico mono o bilaterale, detto ginecomastia. La mammella femminile, invece, nel corso dello sviluppo può andare incontro ad un numero maggiore di anomalie, tra cui:
- il mancato sviluppo nel periodo della pubertà, solitamente legato a casi di agenesia delle ovaie o di deficienza ovarica;
- l’ingrossamento prematuro dell’organo, spesso correlato ad una sindrome di pubertà precoce;
- l’ipertrofia dell’organo (detta anche macromastia).
Leggi anche:
- Quando una mammella non si sviluppa: la Sindrome di Poland
- Politelia: quando i capezzoli sono troppi, cause e terapie
- Mastodinia: quando il seno è gonfio e dolorante
- Cancro al seno: sintomi precoci, diagnosi, terapia e prevenzione
- Il reggiseno provoca il cancro al seno? Finalmente abbiamo una risposta
Possono anche verificarsi casi in cui una o entrambe le mammelle siano mancanti (amastia), sebbene anomalie di questo tipo siano spesso correlate a malformazioni sistemiche ben più gravi, generalmente incompatibili con la vita. In ogni caso, le patologie vere e proprie sono legate a problemi nel delicato equilibrio degli ormoni provenienti essenzialmente da surrene e, soprattutto, ipofisi. Altri fattori determinanti lo sviluppo di patologie sono eventuali lesioni traumatiche a cui la mammella viene sottoposta o processi infiammatori cronici, che possono sfociare o complicare le forme tumorali (vedi mastopatia). Una patologia infiammatoria dovuta a traumi o iatrogena è la malattia di Mondor.
Visita senologica e palpazione
Per la prevenzione e la diagnosi precoce delle malattie che interessano la mammella, è particolarmente importante la visita senologica e la palpazione (fatta dal medico e da sole). L’esame clinico mira principlamente ad identificare eventuali lesioni o noduli sospetti ed indirizza nella scelta delle indagini strumentali (ecografia e mammografia) per l’approfondimento diagnostico. Inoltre il senologo potrà richiedere esami del sangue ed una radiografia del torace, per valutare ed indagare in maniera più efficace una situazione clinica sospetta. Per approfondire, leggi:
- La visita senologica: come, quando e perché farla?
- A cosa serve e come si fa l’autopalpazione del seno?
- Autopalpazione della mammella: come farla nel modo giusto VIDEO
Chirurgia plastica del seno
La chirurgia plastica è in grado di rimodellare il seno, a scopo di miglioramento estetico oppure per riparare i danni indotti da interventi quali l’asportazione di un tumore. Di frequente, vengono utilizzate protesi in silicone o altro. Tali protesi però presentano aspetti controversi, in parte discussi ed esaminati nelle relative voci. Un’ altra tecnica usata in medicina e chirurgia estetica per il seno è la radiofrequenza, a tal proposito leggi: Rassodare il seno senza chirurgia con la Radiofrequenza Monopolare
Leggi anche:
- Grandezza del seno: le donne del nord battono quelle del sud
- La donna con il seno più grande del mondo VIDEO
- I deodoranti che contengono alluminio causano il cancro al seno?
- Esercizi e consigli per rassodare e tonificare il seno
- Il reggiseno che può far crescere il tuo seno
- L’incidenza del tumore al seno in crescita tra le quarantenni: l’importanza della mammografia
- Riconoscere il cancro al seno: sintomi precoci e tardivi
- Tumore al seno: sintomi e segni visibili
- Tumore al seno: stadiazione, prognosi e sopravvivenza
- Cancro al seno: metastasi e sintomi avanzati del tumore
- Differenza tra ecografia e mammografia nella diagnosi di tumore al seno
- Noduli al seno: quando preoccuparsi ed andare dal medico?
- Come riconoscere un nodulo maligno del seno da uno benigno?
- Tumore al seno: sintomi e dolore al braccio
- Tumore al seno C1 C2 C3 C4 C5: cosa significa il referto?
- Tumore al seno età: a quanti anni si può verificare?
- Classificazione e stadiazione delle fasi del tumore alla mammella
- Capezzolo retratto (introflesso): cause, cancro al seno e trattamenti
- Capezzolo dolorante e sensibile in uomo, donna, gravidanza e menopausa
- Malattia di Paget del capezzolo: sintomi precoci, cause e cure
- Divisione in quadranti della mammella (Q1 Q2 Q3 Q4)
- Quadranti mammari, tumore al seno, quadrantectomia e mastectomia radicale
- Breast Unit salvavita: -18% di mortalità in caso di cancro al seno
- Capezzolo femminile: forma, dimensioni, funzioni e simmetria
- Areola femminile: forma, dimensioni, funzioni e simmetria
- Differenza tra capezzolo maschile e femminile
- Differenza tra capezzolo ed areola
- Differenza tra seno della donna e seno dell’uomo
- Gli uomini possono avere il tumore al seno?
- Tumore al seno nell’uomo sintomi, dolore, sopravvivenza e guarigione
- A che età inizia a crescere il seno nelle donne?
- A che età smette di crescere il seno nelle adolescenti?
- E’ normale avere un seno asimmetrico? Esistono rimedi?
- E’ normale avere un seno più grande dell’altro? Rimedi?
- La donna con un enorme seno sulla schiena
- Aumentare il seno senza chirurgia con i cibi ricchi di fitoestrogeni
- Tumore alla mammella: cause, diagnosi e prevenzione
- Vuoi avere un seno più bello? Comincia con la postura e la ginnastica giusta
- Dimagrire senza perdere seno
- Prendere il sole al seno fa male? Come abbronzarlo in sicurezza
- La mammografia: un esame rapido che può salvarti la vita
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Rossore ed irritazione della pelle sotto e tra il seno: cause e rimedi
- Fitoestrogeni: rimedi naturali in menopausa
- Ingrandire il seno con l’ipnosi
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Filler ad alta densita’: Macrolane™ per l’aumento del seno senza bisturi
- I fitoestrogeni aumentano il rischio di cancro al seno?
- Avere un seno perfetto con olio di jojoba, fitoestrogeni e qualche semplice esercizio
- Come alleviare i sintomi della Sindrome pre-mestruale?
- Isoflavoni di soia: proprietà e controindicazioni (tiroide e metabolismo)
- Olio di borragine: funziona davvero per aumentare il seno in modo naturale?
- Fitoestrogeni e isoflavoni del trifoglio per il trattamento della menopausa
- Fitoestrogeni in menopausa: efficacia, effetti indesiderati e raccomandazioni
- Fitoestrogeni, ormoni e tumore alla mammella: legami pericolosi
- Fino a che età una donna può avere figli?
- Rimuovi definitivamente le macchie cutanee in modo veloce e sicuro con la Luce Pulsata Medicale
- L’ecografia transvaginale esplora gli organi genitali interni femminili
- Sesso e AIDS: l’HIV si trasmette anche tramite il sesso orale
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Endometriosi: cause, sintomi e menopausa
- Estrogeni, sindrome premestruale, vampate di calore e menopausa
- Aumentare gli estrogeni naturalmente e senza farmaci
- Rimedi per la secchezza vaginale in menopausa
- La menopausa rovina la tua pelle, ecco i consigli per mantenerla giovane
- Menopausa: 8 consigli per affrontarla al meglio
- Menopausa: quali cambiamenti aspettarsi e come gestirli
- Pavimento pelvico: come cambia durante la menopausa?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Il costume che riproduce un petto peloso maschile
 Credevate di aver visto davvero tutto in fatto di bikini “imbarazzanti”? Probabilmente vi sbagliavate. Negli ultimi giorni Beloved Shirts, un brand che offre capi d’abbigliamento dalle stampe davvero originali, ha proposto un costume da bagno sopra le righe. E’ un classico modello intero per donne ma non è decorato con le classiche paillettes, borchie o brillantini, ha sulla parte frontale il disegno di un corpo maschile peloso e con qualche chiletto di troppo.
Credevate di aver visto davvero tutto in fatto di bikini “imbarazzanti”? Probabilmente vi sbagliavate. Negli ultimi giorni Beloved Shirts, un brand che offre capi d’abbigliamento dalle stampe davvero originali, ha proposto un costume da bagno sopra le righe. E’ un classico modello intero per donne ma non è decorato con le classiche paillettes, borchie o brillantini, ha sulla parte frontale il disegno di un corpo maschile peloso e con qualche chiletto di troppo.
L’esilarante prodotto costa circa 44 dollari, è disponibile dalla XS alla XXL e in diverse tonalità, così da poter essere indossato anche da quelle con una pelle più scura, e sta facendo il giro del web nelle ultime ore. Il marchio lo ha sponsorizzato affermando: “Farete dire ai ragazzi in piscina: ‘Che diavolo’ “, facendo riferimento al fatto che nessuno immaginerebbe mai una donna con il petto e la pancia ricoperta di peli come un uomo. Che lo si usi per evitare gli sguardi indiscreti o che semplicemente lo si voglia indossare per essere sopra le righe, ma è chiaro che questo costume non potrebbe mai passare inosservato.
Molti utenti del web si sono chiesti se esiste davvero o se è solo uno scherzo creato con Photoshop ma basta andare sul sito ufficiale di Beloved Shirts per capire che può essere acquistato sul serio. Esistono inoltre decine di altri modelli strambi e divertenti, come quello che riproduce degli addominali scolpiti o gli abiti della sirenetta. Insomma, tutti coloro che vorranno distinguersi dalla massa in spiaggia la prossima estate farebbero bene ad acquistarne almeno un modello.
Leggi anche:
- Questa donna indossa un pene finto per difendersi dalle violenze sessuali
- Il pene finto in silicone per la donna che vuole urinare in piedi: prima di sorridere leggete il motivo per cui è stato inventato
- Prendere il sole: ci si abbronza o no sotto le nuvole?
- Le creme solari sono abbronzanti? Fanno abbronzare di meno?
- Ho pelle e capelli scuri: ho bisogno della protezione solare?
- Primo sole: è meglio abbronzarsi in fretta o fa male?
- Nei sospetti: riconoscere quelli normali ed i tumori
- Nei normali e displastici: quali sono le caratteristiche?
- E’ normale arrossarsi e spellarsi dopo aver preso il primo sole?
- L’abbronzatura del viso va via prima?
- Posso usare la crema solare rimasta dall’estate scorsa?
- Cos’è la radiazione solare? Cosa sono i raggi ultravioletti? Che danni possono provocare alla nostra pelle?
- Prendere il sole: perché in montagna ci si abbronza di più?
- Prendere il sole: immersi in acqua ci si abbronza?
- La giornata ideale per avere un’abbronzatura perfetta
- Come “funziona” l’abbronzatura e quali danni provoca il sole?
- Mangiare cioccolato fa bene all’abbronzatura
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Dolore toracico: infarto o altre cause? Quando chiamare il medico
![]() Il dolore toracico è un fastidio od un dolore che colpisce la parte anteriore alta dell’organismo, tra il collo e l’addome inferiore. Molti di coloro che soffrono di male al torace temono un infarto, tuttavia il dolore toracico può avere molte altre cause diverse: alcune di esse non sono pericolose, mentre altre possono essere gravi o addirittura letali. Il dolore può irradiarsi nel torace dal collo, dall’addome e dalla schiena e la causa può essere legata a uno qualsiasi degli organi della zona toracica:
Il dolore toracico è un fastidio od un dolore che colpisce la parte anteriore alta dell’organismo, tra il collo e l’addome inferiore. Molti di coloro che soffrono di male al torace temono un infarto, tuttavia il dolore toracico può avere molte altre cause diverse: alcune di esse non sono pericolose, mentre altre possono essere gravi o addirittura letali. Il dolore può irradiarsi nel torace dal collo, dall’addome e dalla schiena e la causa può essere legata a uno qualsiasi degli organi della zona toracica:
- cuore,
- polmoni,
- esofago,
- muscoli,
- costole,
- tendini,
- nervi,
- pelle della zona.
Si tratta di un sintomo piuttosto comune, che tuttavia non deve essere mai essere sottovalutato per non rischiare ritardi nel caso di emergenze mediche; in particolare si consiglia di chiamare immediatamente il 118 nel caso in cui il dolore:
- si presenti come una forte pressione o sensazione di costrizione,
- duri più di 15 minuti,
- si irradi verso braccia, schiena o mascella,
- sia accompagnato da mancanza di fiato, nausea, sudorazione o tosse con sangue.
Particolare cautela va posta nei soggetti affetti da malattie coronariche o che presentano fattori di rischio cardiovascolari come
- fumo,
- obesità,
- pressione alta,
- diabete,
- colesterolo alto.
Cause cardiache
L’infarto è sicuramente la causa più temuta tra quelle in grado di spiegare un dolore al petto; i sintomi in questo caso possono essere in parte variabili da un soggetto all’altro, alcuni addirittura non manifestano alcun sintomo, alcuni solo un po’ di fastidio al braccio, mentre altri possono sviluppare:
- dolore o disagio in altre zone del parte superiore del corpo, tra cui braccia, spalla sinistra, schiena, collo, mandibola, stomaco,
- difficoltà di respirazione o fiato corto,
- sudorazione (eventualmente “sudore freddo”),
- senso di pienezza, indigestione, o sensazione di soffocamento (descritto a volte come “bruciore di stomaco”),
- nausea o vomito,
- stordimento, vertigini, debolezza estrema o ansia,
- battiti cardiaci accelerati o irregolari.
Un disturbo simile è l’angina, che è il nome di un sintomo e non di una malattia; si tratta di un dolore toracico causato da un’insufficiente afflusso di sangue e ossigeno al cuore. Si presenta in genere come un senso di pressione o costrizione, un dolore acuto caratterizzato da senso di pesantezza, formicolio o indolenzimento al torace, che talvolta si può irradiare verso spalle, braccia, gomiti, polsi, schiena, collo, gola e mandibola. È in genere legata a un disturbo alle coronarie, le arterie che portano il sangue ossigenato che serve al cuore per espletare le sue funzioni, che per qualche ragione si restringono diminuendo l’afflusso. La differenza principale rispetto all’infarto è che il dolore al petto causato dall’angina tende ad essere innescato da attività fisica o da uno stress emotivo e migliora con il riposo entro pochi minuti. I sintomi di un attacco cardiaco, al contrario, tendono a durare più di 15 minuti, si verificano anche a riposo e possono includere sudorazione fredda e vomito. Se c’è già stata una diagnosi in passato di angina l’assunzione dello specifico farmaco è in genere sufficiente ad alleviare i sintomi, eventualmente una seconda dose può essere presa dopo cinque minuti se la prima dose non sia risultata efficace. In caso di persistenza dei sintomi si raccomanda di chiamare il 118.
Tra gli altri disturbi cardiaci legati a un dolore al petto ricordiamo:
- La dissecazione aortica è una lacerazione della parete dell’aorta, la grande arteria che trasporta il sangue dal cuore al resto dell’organismo: questo disturbo provoca un dolore improvviso e molto intenso nella zona del torace e nella parte alta della schiena. Si tratta di una malattia vascolare particolarmente grave, caratterizzata da un’elevata mortalità in assenza di trattamento chirurgico immediato.
- La pericardite è un’infiammazione (rigonfiamento) della membrana che circonda il cuore: causa un forte dolore al centro del torace.
Come si fa a distinguere un infarto?
Può essere difficile o addirittura impossibile capire quali siano le cause del dolore al torace in base alla sola visita. I sintomi dell’infarto variano considerevolmente da paziente a paziente, e rendono molto difficile o impossibile capire se il disturbo è causato da un infarto o da qualche altro disturbo. Chi ha avuto un infarto in passato può non rendersi conto che è in corso un altro infarto, perché i sintomi potrebbero essere completamente diversi. Non tutti gli attacchi di cuore iniziano con un improvviso e schiacciante dolore al petto come si vede nei film, molti pazienti addirittura non manifestano alcuna forma di dolore (capita spesso in soggetti anziani, di sesso femminile o diabetici).
- Gli attacchi cardiaci possono iniziare lentamente, causando solo un lieve fastidio o disagio. In altri casi il dolore è più intenso e improvviso. I sintomi possono anche andare e venire per diverse ore.
- Le donne manifestano più spesso respiro corto, nausea e vomito, stanchezza (a volte dura per giorni) e dolore a schiena, spalle e mascella.
I sintomi premonitori a cui prestare attenzione sono:
- Dolore o fastidio al petto. La maggior parte degli infarti causa fastidio nel centro o sul lato sinistroo. Il disagio di solito dura più di pochi minuti, oppure va e viene. Si può avvertire e descrivere come pressione, spremitura, pesantezza o vero e proprio dolore. In alcuni casi sembra il classico bruciore di stomaco o senso di indigestione. La sensazione può essere lieve o grave.
- Il dolore inizia nella parte superiore del corpo. Si può accusare dolore o fastidio in una o entrambe le braccia, schiena, spalle, collo, mandibola o nella parte superiore dello stomaco (sopra l’ombelico).
- Fiato corto. In alcuni casi questo è l’unico sintomo, che può verificarsi prima o insieme al dolore/fastidio al petto. Si può verificare sia in condizione di riposo che di attività fisica.
Negli uomini il più comune sintomo attacco cardiaco è il dolore o fastidio toracico, mentre nelle donne è più frequente la manifestazione di alcuni o tutti i sintomi visti in precedenza. Altri segni e sintomi comuni sono:
- sudore freddo,
- sensazione di inspiegabile stanchezza, a volte per giorni (soprattutto nelle donne),
- nausea (sensazione di malessere allo stomaco) e vomito,
- vertigine improvvisa,
Più segni/sintomi sono presenti, più è probabile un attacco di cuore.
Cause digestive
Sono numerose le patologie legate all’apparato digerente in grado di causare dolore al petto, che spesso viene scambiato per un infarto. Tra le più comuni ricordiamo per esempio:
- spasmi o restringimento dell’esofago (il tubicino che fa passare gli alimenti dalla bocca allo stomaco),
- calcoli biliari, che causano un dolore che si aggrava dopo i pasti (soprattutto se ricco di grassi),
- reflusso gastroesofageo (GERD),
- ulcera gastrica o gastrite (il bruciore si presenta a stomaco vuoto e tende a migliorare a stomaco pieno).
Concentriamoci in particolare sul reflusso e sul bruciore di stomaco, due disturbi tanto comuni quanto molto spesso scambiati per infarto, tanto che in alcuni casi anche i medici sono costretti a fare ricorso a esami del sangue per escludere con certezza un interessamento cardiaco. Imparare le differenze tra il bruciore di stomaco e i disturbi più gravi può essere questione di vita o di morte, cerchiamo quindi di capire come distinguerli.
Che cos’è il bruciore di stomaco?
Il bruciore di stomaco non è una malattia, ma un sintomo. Tra le caratteristiche del bruciore di stomaco ricordiamo:
- si presenta soprattutto dopo i pasti oppure quando si sta sdraiati o chinati,
- la durata è molto variabile,
- la sensazione di bruciore di stomaco può iniziare nella parte alta dell’addome e irradiarsi verso il collo in caso di reflusso gastroesofageo,
- gli acidi gastrici che refluiscono nell’esofago possono lasciarvi un gusto acido in bocca, soprattutto se siete sdraiati.
L’esofago è il tubo che collega lo stomaco alla bocca e, normalmente, il passaggio del cibo avviene solo verso il basso; quando la valvola che impedisce la risalita del cibo verso l’alto non funziona correttamente, il contenuto dello stomaco (cibo e acidi gastrici) può risalire verso la bocca e irritare il tubo digerente, causando la comparsa di dolore al petto.
Cause polmonari
Tra i problemi polmonari in grado di provocare il dolore toracico ricordiamo:
- L’embolia polmonare è il blocco di un’arteria polmonare, il vaso sanguigno che trasporta il sangue dal cuore ai polmoni; l’ostruzione è in genere causata da un coagulo di sangue trasportato da altre parti del corpo e si tratta di una condizione potenzialmente fatale; oltre al dolore (che peggiora con la respirazione), possono comparire
- mancanza di fiato, improvvisa o che compare gradualmente,
- tosse, spesso secca, talvolta con presenza di sangue,
- sensazione di svenimento e/o di vertigini.
- Lo pneumotorace, ossia un improvviso collasso del polmone causato dalla fuoriuscita dell’aria nello spazio pleurico, è caratterizzato da un dolore improvviso e in grado di durare diverse ore.
- La pleurite (infiammazione della membrana che circonda il polmone) può provocare un dolore toracico acuto, che in molti casi si aggrava quando si fa un respiro profondo o si tossisce,
- La polmonite causa un forte dolore toracico che in molti casi si aggrava quando si fa un respiro profondo o si tossisce; è spesso accompagnato da:
- tosse, spesso produttiva con catarro giallo-verde e/o con sangue,
- febbre,
- brividi,
- mancanza di fiato.
Cause muscolari
Alcune forme di dolore toracico sono legato a infiammazioni muscoloscheletriche, ricordiamo per esempio:
- la costocondrite, ossia l’infiammazione della cartilagine tra le costole e lo sterno,
- dolori muscolari più o meno gravi, causati da eventi traumatici (stiramenti, traumi, …) o da patologie sottostanti (ad esempio la fibromialgia),
- costola rotta/incrinata, in seguito a traumi, cadute,
- dolori intercostali.
Altre cause
Ricordiamo infine altre possibili cause:
- attacchi di panico, che spesso si manifestano con un’improvvisa accelerazione del respiro,
- fuoco di Sant’Antonio, che provoca un dolore acuto e bruciante nella fascia che va dal torace alla schiena e può causare un’eruzione cutanea.
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra atri e ventricoli
- Valvole cardiache: cosa sono, quali sono ed a che servono
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Fattori di rischio cardiovascolare modificabili e non modificabili
Quando chiamare il medico
È necessario farsi portare immediatamente al pronto soccorso in caso di un dolore al torace diverso dal solito, soprattutto nel caso di
- precedenti di infarto,
- cardiopatia,
- diabete,
- sovrappeso,
- colesterolo alto.
È necessario chiamare l’ambulanza il prima possibile, perché la diagnosi immediata e una terapia tempestiva potrebbero fare la differenza tra la vita e la morte.
Chiamate il 118 o farsi portare al Pronto Soccorso anche se:
- all’improvviso avvertite una stretta al petto, un dolore schiacciante o una sensazione di forte pressione al torace.
- Il dolore si irradia (si diffonde) verso la mascella, il braccio sinistro o tra le scapole.
- Avete la nausea o le vertigini, iniziate a sudare, avete il cuore che batte forte o avete problemi a respirare.
- Già sapete di soffrire di angina e il dolore toracico si intensifica, anche dopo attività fisiche leggere, oppure dura più a lungo del solito.
- I sintomi dell’angina si verificano quando siete a riposo.
- Avvertite un dolore acuto e improvviso al torace, accompagnato da difficoltà respiratorie, soprattutto dopo un lungo viaggio, dopo un periodo di inattività forzata (ad esempio dopo un intervento chirurgico), in particolar modo se una gamba è gonfia o più gonfia dell’altra. In questo caso potrebbe trattarsi di un embolo.
Se soffrite di bruciore di stomaco e questo
- sembra peggiore o diverso dal solito,
- si verifica durante l’attività fisica
- o è accompagnato da problemi respiratori, sudorazione, capogiro, nausea o dolore che si irradia verso la spalla e il braccio,
andate IMMEDIATAMENTE al pronto soccorso. Questi sintomi potrebbero indicare un infarto.
Diagnosi
Se pensate di essere in una situazione di emergenza, andate immediatamente al pronto soccorso. Il medico vi visiterà e controllerà i parametri vitali (temperatura, battito cardiaco, frequenza respiratoria, pressione). La visita si concentrerà sul torace, sui polmoni e sul cuore. Il medico vi rivolgerà domande di questo genere:
- Ha male tra le scapole? Ha male sotto lo sterno? Il dolore si sposta? È da un solo lato?
- Come descriverebbe il dolore (Dolore grave, strappo, dolore acuto, pugnalata, bruciore, compressione, stretta, pressione, dolore schiacciante, dolore persistente, dolore sordo, dolore forte)?
- Il dolore si è presentato all’improvviso? Compare tutti i giorni alla stessa ora?
- Il dolore peggiora con il passare del tempo? Quanto dura?
- Il dolore si irradia verso la spalla, il braccio, il collo, la mascella o la schiena?
- Il dolore peggiora quando fa un respiro profondo, tossisce, mangia o si china?
- Il dolore peggiora dopo l’esercizio fisico? Tende a migliorare dopo il riposo? Sparisce completamente o si attenua soltanto?
- Il dolore migliora dopo aver assunto la nitroglicerina? Migliora dopo aver bevuto del latte, assunto gli antiacidi o aver ruttato?
- Soffre anche di altri sintomi?
Gli esami da effettuare dipendono dalla causa presunta del dolore. In molti casi, per prima cosa, saranno eseguiti uno o più degli esami seguenti:
- esame della troponina, per escludere l’infarto,
- elettrocardiogramma,
- ecocardiografia,
- TAC toracica,
- radiografia toracica.
Cura e terapia
In caso di dolore toracico, indipendentemente dalla causa, è consigliabile rivolgersi al medico prima di ricorrere a qualsiasi rimedio pratico.
Se avete uno strappo muscolare causato da un trauma, dal sovraccarico o dalla tosse, il torace è dolorante al tatto in caso di pressione sulla zona di origine del dolore (per esempio con un dito o con la mano). La cura degli strappi muscolari è molto semplice, e prevede il riposo, l’assunzione di paracetamolo o ibuprofene, la borsa dell’acqua calda o del ghiaccio. Se sapete di avere l’asma o l’angina, seguite le istruzioni del vostro medico e assumete i farmaci con regolarità, per evitare che i disturbi si riacutizzino.
Leggi anche:
- La Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Non riesco a controllare la pressione arteriosa alta
- Cosa fare in caso di picco di pressione arteriosa elevato?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Pressione arteriosa: i momenti della giornata in cui è più alta
- A che ora del giorno misurare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra uretra e uretere
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra aorta ed arteria
- Differenza tra coronarie e arterie: miocardio e circolazione coronarica
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Differenza tra cirrosi e fibrosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
