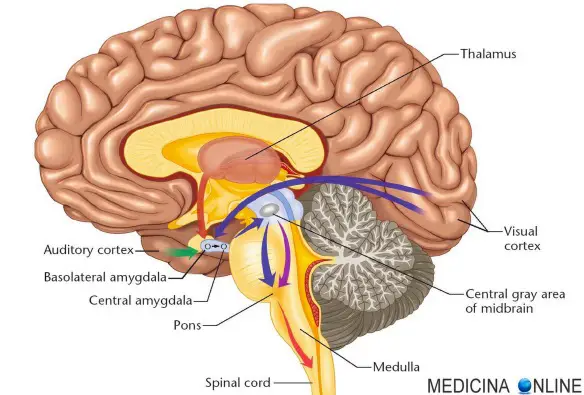
 Il telencefalo è la porzione encefalica più voluminosa dell’encefalo. Esternamente la sua superficie risulta irregolare per la presenza di solchi primari (o scissure-che delimitano lobi) e solchi secondari (che delimitano le circonvoluzioni), ed è formata dalla sostanza grigia della corteccia telencefalica, detta anche pallio o mantello, che ricopre una Continua a leggere
Il telencefalo è la porzione encefalica più voluminosa dell’encefalo. Esternamente la sua superficie risulta irregolare per la presenza di solchi primari (o scissure-che delimitano lobi) e solchi secondari (che delimitano le circonvoluzioni), ed è formata dalla sostanza grigia della corteccia telencefalica, detta anche pallio o mantello, che ricopre una Continua a leggere
Archivi tag: cervello
Differenza tra catatonia, catalessia e cataplessia
 La catatonia è una sindrome psicopatologica a base dissociativa, nel quale l’azione del soggetto si svincola quasi del tutto dalle motivazioni razionali ed affettive, restando bloccata in atteggiamenti automatici, rigidi, stereotipati e resistenti all’azione esterna. I catatonici generalmente rimangono fermi in atteggiamenti statuari, silenziosi e come assorti in sé stessi, ad occhi chiusi, con mimiche “strane” ed incoerenti, Continua a leggere
La catatonia è una sindrome psicopatologica a base dissociativa, nel quale l’azione del soggetto si svincola quasi del tutto dalle motivazioni razionali ed affettive, restando bloccata in atteggiamenti automatici, rigidi, stereotipati e resistenti all’azione esterna. I catatonici generalmente rimangono fermi in atteggiamenti statuari, silenziosi e come assorti in sé stessi, ad occhi chiusi, con mimiche “strane” ed incoerenti, Continua a leggere
Cataplessia: causa, significato, nel sonno, cura ed etimologia
 La cataplessia è un disturbo generalmente temporaneo che causa una perdita del tono muscolare solitamente provocata da forti emozioni come pianto, riso, gioia ecc. e dal loro ricordo oppure avviene casualmente nel corso della giornata. Può colpire persone completamente sane e che non avevano mai avuto alcun attacco nella propria vita. La Continua a leggere
La cataplessia è un disturbo generalmente temporaneo che causa una perdita del tono muscolare solitamente provocata da forti emozioni come pianto, riso, gioia ecc. e dal loro ricordo oppure avviene casualmente nel corso della giornata. Può colpire persone completamente sane e che non avevano mai avuto alcun attacco nella propria vita. La Continua a leggere
Catatonia: significato, definizione, cause, sinonimi e cure
 La parola “catatonia“, pronuncia con l’accento sulla I, deriva dal greco κατά “sotto” e τόνος “tono”, indica una sindrome Continua a leggere
La parola “catatonia“, pronuncia con l’accento sulla I, deriva dal greco κατά “sotto” e τόνος “tono”, indica una sindrome Continua a leggere
Differenza tra corteccia visiva primaria, secondaria e terziaria
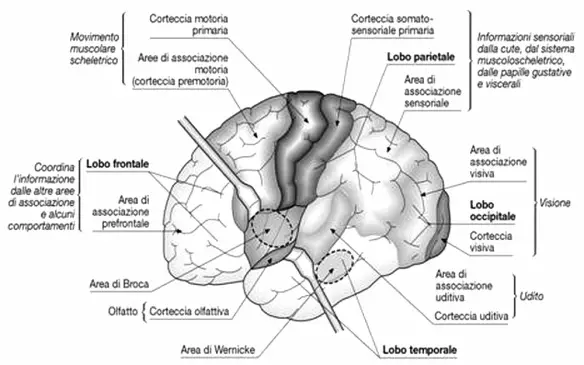 La percezione visiva è un fenomeno che dipende dalla stimolazione luminosa dei fotorecettori posti sulla retina che inviano segnali – tramite il nervo ottico – alla corteccia visiva, cioè quella parte della corteccia cerebrale che si occupa della visione e dell’interpretazione delle immagini viste. La corteccia visiva ha sede nel lobo occipitale del cervello, il lobo più posteriore, nella zona del labbro superiore e del labbro inferiore della scissura calcarina. Il lobo occipitale è composto da due zone:
La percezione visiva è un fenomeno che dipende dalla stimolazione luminosa dei fotorecettori posti sulla retina che inviano segnali – tramite il nervo ottico – alla corteccia visiva, cioè quella parte della corteccia cerebrale che si occupa della visione e dell’interpretazione delle immagini viste. La corteccia visiva ha sede nel lobo occipitale del cervello, il lobo più posteriore, nella zona del labbro superiore e del labbro inferiore della scissura calcarina. Il lobo occipitale è composto da due zone:
- zona posteriore: è la più estesa, nella quale si presentano le fibre nervose che arrivano dalle due fovee retiniche, la parte della retina in cui l’acuità visiva è massima,
- zona anteriore: è la più piccola, nella quale si imprimono le fibre nervose provenienti dalle restanti emiretine.
La corteccia visiva è divisa in varie porzioni:
La “corteccia visiva primaria” o area 17 di Brodman, è la regione che si incarica dell’elaborazione delle informazioni sugli oggetti statici ed in movimento: è responsabile della visione. È la prima zona in cui si dirigono le fibre che giungono dal nucleo genicolato laterale e contiene una mappa estremamente dettagliata dell’intero campo visivo. È la prima stazione del sistema visivo in cui compaiono cellule che ricevono informazioni da entrambi gli occhi, le cellule binoculari. L’area visiva primaria invia informazioni alle aree visive secondarie.
La corteccia visiva secondaria, o area 18 di Brodman, e la corteccia visiva terziaria, o area 19 di Brodman, sono definite “aree associative della visione” o “aree di associazione visiva” in quanto implicate nell’analisi, nel riconoscimento e nell’interpretazione delle immagini elaborate nella corteccia visiva primaria. In pratica mentre la corteccia visiva primaria ci permette di vedere, le altre cortecce visive ci permettono di interpretare e dare un significato a quanto visto, confrontandolo con il “database” di informazioni contenuto nella nostra memoria di oggetti visti nella nostra vita. Ad esempio guardando un bicchiere:
- la corteccia primaria ci permette di vedere il bicchiere;
- le cortecce associative ci permettono di capire che quello che stiamo guardando è un bicchiere, cioè un oggetto che possiamo usare per bere un liquido.
Leggi anche:
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Strabismo nell’adulto: risultati dell’intervento
- Differenza tra strabismo e diplopia
- Differenza tra strabismo ed occhio pigro
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Differenza diottrie, gradi e decimi
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Come cambiare in maniera permanente il colore degli occhi
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
- Come difendere la salute dei nostri occhi al mare e cosa fare se si irritano?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Occhi rossi, forse è congiuntivite
- Bruciore agli occhi: cause e rimedi naturali
- Esoftalmo bi- e monolaterale: cause, gravità, conseguenze e cure
- Differenza tra esoftalmo e proptosi
- Enoftalmo bi- e monolaterale: cause, gravità, cure e rimedi
- Differenza esoftalmo ed enoftalmo
- Cataratta primaria, secondaria, congenita: sintomi e terapie
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Lacrime: di che sono fatte, a che servono e cosa le produce?
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza tra maculopatia secca ed umida
- Differenza tra maculopatia e glaucoma
- Differenza tra maculopatia e retinopatia
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra glaucoma angolo aperto e chiuso
- Se uso gli occhiali per la presbiopia poi non ne potrò più fare a meno?
- Che vuol dire “occhio dominante”?
- Come vediamo i colori e cos’è lo spettro visibile?
- Da che dipende il colore degli occhi?
- L’occhio quando fissa è fermo? Cosa sono i movimenti saccadici?
- Nei bambini non usare gli occhiali porta ad un aggravamento della miopia?
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi articoli, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Integratore di Colina: efficace per aumentare la memoria
 La colina è un nutriente essenziale per il corretto funzionamento dell’organismo. Conosciuta anche come vitamina J viene talvolta classificata come appartenente alle vitamine del gruppo B. È usata come precursore per il neurotrasmettitore noto come acetilcolina e costituisce una parte importante delle nostre membrane cellulari neuronali per aiutare la trasmissione nervosa, la fluidità e l’integrità strutturale delle nostre cellule nervose. Sebbene la colina sia prodotta dal corpo umano, è stato dimostrato che un supplemento offre notevoli miglioramenti delle capacità cognitive. In un meccanismo simile alla fosfatidilserina, l’integrazione di colina può essere utilizzata per “precaricare” il cervello con la colina disponibile, consentendo una riserva speciale del composto ogni volta che ne ha più bisogno. La colina ed i suoi derivati sono composti fondamentali per il nostro organismo in quanto coinvolti in più vie metaboliche, il che porta l’integratore di colina ad essere utile per molti obiettivi diversi, vediamoli insieme!
La colina è un nutriente essenziale per il corretto funzionamento dell’organismo. Conosciuta anche come vitamina J viene talvolta classificata come appartenente alle vitamine del gruppo B. È usata come precursore per il neurotrasmettitore noto come acetilcolina e costituisce una parte importante delle nostre membrane cellulari neuronali per aiutare la trasmissione nervosa, la fluidità e l’integrità strutturale delle nostre cellule nervose. Sebbene la colina sia prodotta dal corpo umano, è stato dimostrato che un supplemento offre notevoli miglioramenti delle capacità cognitive. In un meccanismo simile alla fosfatidilserina, l’integrazione di colina può essere utilizzata per “precaricare” il cervello con la colina disponibile, consentendo una riserva speciale del composto ogni volta che ne ha più bisogno. La colina ed i suoi derivati sono composti fondamentali per il nostro organismo in quanto coinvolti in più vie metaboliche, il che porta l’integratore di colina ad essere utile per molti obiettivi diversi, vediamoli insieme!
Precursore dell’acetilcolina
Uno dei neurotrasmettitori più importanti per la funzione della memoria è l’acetilcolina, composta da acido acetico e colina. Questo neurotrasmettitore è essenzialmente un gruppo acetilico di molecole collegate ad una molecola di colina. Un calo sostanziale di questo neurotrasmettitore è stato osservato in pazienti affetti da patologie come Alzheimer e demenza senile, la vitamina J rappresenta quindi un supporto naturale contro il declino cognitivo. Questo semplice, ma essenziale neurotrasmettitore innesca una carica che viene poi trasmessa lungo il neurone: è la forza trainante di un segnale nervoso. Per tale motivo un supplemento di colina può determinare un aumento delle capacità nervose e della memoria, molto utile in caso di periodi stressati nel lavoro e nello studio.
Colina per l’apparato cardiocircolatorio
La Colina, congiuntamente alle trimetilglicina (o Betaina) – della quale è precursore – è in grado di “convertire” l’omocisteina plasmatica, un aminoacido in grado di elevare significativamente il rischio cardiovascolare, indipendentemente dalla presenza di altri fattori predisponenti o ereditari in metionina (un aminoacido essenziale).
Funzioni antinfiammatorie
L’assunzione di Colina determina la riduzione delle concentrazioni di alcuni marcatori infiammatori come VES (Un aumento di questo marcatore suggerisce la presenza di un’infiammazione in corso), PCR (Proteina C Reattiva, sintetizzata dal fegato che aumenta fino a valori centinaia di volte superiori a quelli basali la sua concentrazione nel flusso sanguigno in presenza di varie malattie, processi infiammatori o in seguito ad operazioni chirurgiche), citochine infiammatorie e TNFα (Fattore di necrosi tumorale).
Fonti alimentari di colina
La Colina è presente in quantità variabili nel latte materno ed in alimenti come il tuorlo d’uovo, semi di soia, germe di grano, zenzero, riso integrale, fegato (di vitello e di tacchino), lievito di birra ed in molti altri alimenti come la lattuga (in quantità minori che non permettono quindi di stabilire se queste fonti siano utilizzabili per assorbimento intestinale); non è invece contenuta nel latte vaccino ed è inoltre noto che alcol, caffeina, nicotina ed altre sostanze nervine ne compromettono l’integrità.
Dosaggio di Colina
L’assunzione di vitamina J è stata calcolata dal Food and Nutrition Board of the Institute of Medicine of the National Academy of Sciences Statunitense, in 550 milligrammi giornalieri.
Effetti collaterali della colina
L’assunzione secondo le dosi consigliate è stata sporadicamente associata a temporanei fenomeni di nausea, diarrea ed incontinenza in alcuni soggetti predisposti. Dosaggi elevati di Colina (Superiori a 3500 mg giornalieri) potrebbero aumentare l’incidenza di ipotensione, disturbi neurologici ed alterazioni della funzionalità epatica e renale, oltre a causare la comparsa di uno spiacevole odore di pesce durante la sudorazione (A causa dell’escrezione di alcuni cataboliti).
Il miglio integratore alimentare di colina
Il miglior integratore alimentare di colina, completo di inositolo e scelto dal nostro Staff di esperti, è questo: https://amzn.to/2xOzWPY
Altri integratori molto utili per il tuo benessere psico-fisico, sono i seguenti:
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Spirulina biologica: http://amzn.to/2mPuExH
- Omega 3: http://amzn.to/2AdJXtx
- Acido alfa-lipoico: http://amzn.to/2mOkz3W
- Ossitocina: http://amzn.to/2rrHyHz
- Estratto di radice di Maca peruviana: http://amzn.to/2AVOn7P
- Ginkgo Biloba: http://amzn.to/2j0EdvE
- Allicina: http://amzn.to/2EVp1oP
- Ginseng coreano: http://amzn.to/2iZiZP1
- Guaranà: http://amzn.to/2AXfXl9
- Acido folico: http://amzn.to/2ycaCRA
- Beta carotene: http://amzn.to/2FQymQ0
- Magnesio in compresse: http://amzn.to/2BACd29
- Magnesio in polvere: http://amzn.to/2BKKYJm
- Integratore completo per aumentare memoria e concentrazione: http://amzn.to/2BmRMxE
- Integratore abbronzante completo: http://amzn.to/2AXxtS5
- Aminoacidi ramificati BCAA 2:1:1 http://amzn.to/2AqyQst
- Aminoacidi ramificati BCAA 4:1:1 http://amzn.to/2AriEXL
- Aminoacidi ramificati BCAA 8:1:1 http://amzn.to/2CUdzdp
- Aminoacidi ramificati BCAA 12:1:1 http://amzn.to/2AqD0At
Leggi anche:
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- Beta Carotene: integratore per l’abbronzatura e controindicazioni
- Magnesio: proprietà curative, a cosa serve e controindicazioni
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Integratore di Ossido Nitrico per erezioni potenti e durature
- Integratore di acido alfa lipoico: a che serve e qual è il dosaggio?
- Differenze tra acido alfa lipoico ed acido linoleico coniugato
- Glucomannano: l’integratore che nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Integratore di zinco: proprietà sessuali e sintomi della sua carenza
- La stevia ti aiuta a smettere di fumare sigarette: come assumerla
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Hai voglia di un cibo in particolare? E’ il tuo corpo che ti rivela le carenze nutrizionali che hai
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Vitamina A (retinolo): a cosa serve, cosa provoca la sua carenza e quali alimenti ne sono ricchi?
- Vitamina K: perché è importante per i neonati
- Quali sono i cibi con più vitamina C, vitamina E, magnesio e beta carotene?
- Il potere degli antiossidanti: le vitamine A ed E contrastano l’invecchiamento della pelle
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Aumentare il ferro in modo naturale, specie in gravidanza
- Differenza tra grassi animali e vegetali
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Ma perchè non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Trucchi per dimagrire in fretta: il mentolo
- Bere l’acqua fa dimagrire?
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Esoftalmo bi- e monolaterale: cause, gravità, conseguenze e cure
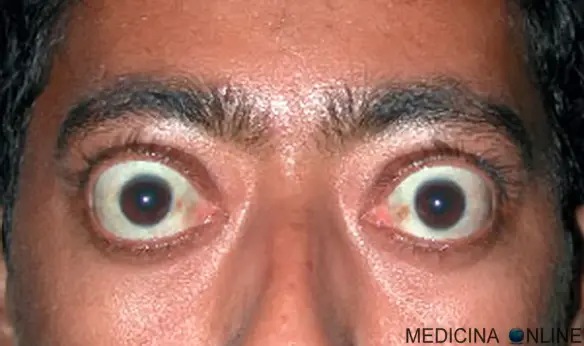 Con “esoftalmo” si intende una protrusione (cioè uno spostamento in avanti) del bulbo oculare oltre la rima palpebrale negli adulti (nei bambini e negli anziani è infatti normale un lieve enoftalmo. Nei bambini e negli anziani è normale un’enoftalmo (tra 30-68 fino a 7 anni). L’esoftalmo può essere unilaterale (colpisce solo un occhio) o bilaterale (colpisce entrambi gli occhi; inoltre può essere:
Con “esoftalmo” si intende una protrusione (cioè uno spostamento in avanti) del bulbo oculare oltre la rima palpebrale negli adulti (nei bambini e negli anziani è infatti normale un lieve enoftalmo. Nei bambini e negli anziani è normale un’enoftalmo (tra 30-68 fino a 7 anni). L’esoftalmo può essere unilaterale (colpisce solo un occhio) o bilaterale (colpisce entrambi gli occhi; inoltre può essere:
- diretto: l’occhio si presenta semplicemente spinto in avanti, provocato da formazioni di natura traumatica o tumorale;
- indiretto: in cui è presente uno spostamento anche laterale del bulbo oculare, comunemente causato da processi malformativi od infiammatori cronici, nonché da patologie che interessano la tiroide, come l’ipertiroidismo (morbo di Basedow).
Gravità dell’esoftalmo
La gravità della patologia viene espressa in millimetri di spostamento in avanti dell’occhio, misurazione che viene effettuata con uno strumento detto esoftalmometro o con l’imaging a risonanza magnetica lungo il piano neuro-oculare, sul quale si può misurare l’indice oculo-orbitario che è la percentuale dell’asse antero-posteriore del globo oculare posta oltre l’arcata orbitale:
- se l’indice oculo-orbitario supera il 70% si parla di esoftalmia assiale di I grado;
- se l’indice oculo-orbitario è 100% si parla di esoftalmia assiale di II grado;
- se l’indice oculo-orbitario supera il 100% si parla di esoftalmia assiale di III grado (esorbitismo).
Ricordiamo che il bulbo oculare in condizioni normali (sguardo diretto in avanti) risulta sporgente di 15-18 mm, oltre la linea immaginaria che congiunge in senso orizzontale la connessione palpebrale nasale.
Cause di esoftalmo
L’esoftalmo può essere causato da patologie endocrine (ipertiroidismo) o dalla presenza di una massa di varia natura (tumorale, vascolare, infiammatoria…) che spinge l’occhio verso l’esterno. Un esordio unilaterale improvviso è generalmente associato a un’emorragia intraorbitaria o retrobulbare (dopo intervento chirurgico, iniezione retrobulbare o traumi), a una frattura orbitale e facciale o a un’infiammazione dell’orbita o dei seni paranasali. Altre cause di proptosi comprendono: glaucoma congenito, cellulite orbitale, dacriocistite, mucormicosi, granulomatosi di Wegener e neuroblastoma.
Leggi anche: Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
Sintomi e segni
L’esoftalmo è esso stesso un segno, anche se spesso – se molto lieve – è praticamente impossibile da vedere all’esame obiettivo ed è quasi sempre asintomatico, cioè il paziente non ha alcun sintomo. In altri casi all’esoftalmo si associano sintomi e segni come:
- diplopia;
- alterazione del campo visivo;
- ulcerazioni della cornea.
Altri sintomi e segni possono dipendere direttamente od indirettamente dalla causa che l’ha determinato, ad esempio si possono determinare tutti i sintomi dell’ipotiroidismo se il paziente ha il morbo di Basedow, oppure sintomi legati all’eventuale presenza di tumore cerebrale.
Leggi anche: Differenza diottrie, gradi e decimi
Conseguenze dell’esoftalmo
Se la patologia è progressiva, la continua esposizione dell’occhio può provocare secchezza, infezione ed ulcerazione della cornea (nei casi più gravi, infatti, il paziente è impossibilitato a chiudere l’occhio).
Terapia dell’esoftalmo
La terapia dipende dalla causa che l’ha determinato, ad esempio rimozione chirurgica del tumore che spinge in avanti l’occhio o cura dell’ipertiroidismo nel morbo di Basedow.
Per approfondire:
- Esoftalmo: cause, sintomi, diagnosi, terapie, decompressione orbitaria
- Differenza tra esoftalmo e proptosi
- Enoftalmo bi- e monolaterale: cause, gravità, cure e rimedi
- Differenza esoftalmo ed enoftalmo
Leggi anche:
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Differenza tra frattura di LeFort I, II e III
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- Differenza tra strabismo e diplopia
- I muscoli e nervi che controllano i movimenti degli occhi
- Strabismo nell’adulto: risultati dell’intervento
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra maculopatia secca ed umida
- Differenza tra maculopatia e glaucoma
- Differenza tra maculopatia e retinopatia
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra glaucoma angolo aperto e chiuso
- Differenza tra strabismo ed occhio pigro
- Se uso gli occhiali per la presbiopia poi non ne potrò più fare a meno?
- Che vuol dire “occhio dominante”?
- Come vediamo i colori e cos’è lo spettro visibile?
- Da che dipende il colore degli occhi?
- L’occhio quando fissa è fermo? Cosa sono i movimenti saccadici?
- Nei bambini non usare gli occhiali porta ad un aggravamento della miopia?
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Come cambiare in maniera permanente il colore degli occhi
- Come difendere la salute dei nostri occhi al mare e cosa fare se si irritano?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Occhi rossi, forse è congiuntivite
- Bruciore agli occhi: cause e rimedi naturali
- Cataratta primaria, secondaria, congenita: sintomi e terapie
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Lacrime: di che sono fatte, a che servono e cosa le produce?
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Differenza tra frattura di LeFort I, II e III
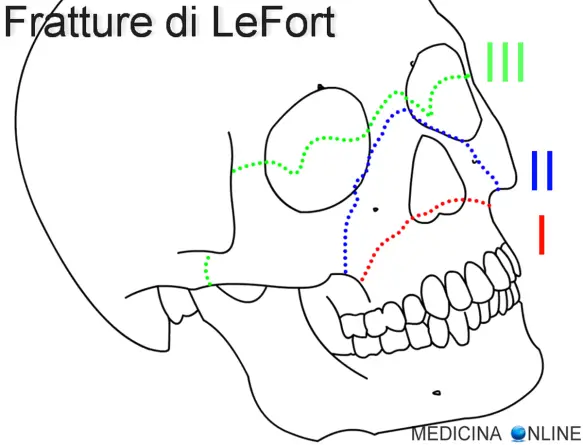 Con “frattura di LeFort” (anche chiamata “frattura di Le Fort“) in medicina si intende un gruppo di fratture che interessano le ossa del cranio che tipicamente si verificano nei traumi facciali e sono potenzialmente molto pericolose per la sopravvivenza del paziente. Questo tipo di frattura deve il suo nome a René Le Fort, il chirurgo francese che per primo le classificò nella prima metà del ‘900. Il dottor Le Fort individuò la presenza di 3 paia di pilastri di resistenza (pari e simmetrici) che caratterizzano il terzo medio del volto. Questi sono:
Con “frattura di LeFort” (anche chiamata “frattura di Le Fort“) in medicina si intende un gruppo di fratture che interessano le ossa del cranio che tipicamente si verificano nei traumi facciali e sono potenzialmente molto pericolose per la sopravvivenza del paziente. Questo tipo di frattura deve il suo nome a René Le Fort, il chirurgo francese che per primo le classificò nella prima metà del ‘900. Il dottor Le Fort individuò la presenza di 3 paia di pilastri di resistenza (pari e simmetrici) che caratterizzano il terzo medio del volto. Questi sono:
- pilastro anteriore (naso-frontale): inizia dall’apertura piriforme e segue la cornice orbitaria mediale, circondando inferiormente la regione canina;
- pilastro laterale (zigomatico): dalla regione molare segue la parete laterale dell’orbita;
- pilastro posteriore (pterigo-mascellare): dalla tuberosità del mascellare si porta ai processi pterigoidei dell’osso sfenoide.
Le linee di frattura nei traumi facciali tendono a presentarsi alla periferia delle zone attraversate da queste traiettorie, andando a determinare i diversi tipi di frattura LeFort.
Cause e fattori di rischio delle fratture di LeFort
Le fratture di LeFort sono determinate nella maggioranza dei casi da traumi diretti al volto ed alla testa in generale, ad esempio negli incidenti stradali, spesso associate a svariati altri traumi che interessano il resto del corpo. Le fratture di LeFort possono essere anche favorite da svariati fattori, come:
- fattori locali: processi infettivi aspecifici e specifici, tumori maligni e benigni, cisti, ritenzione dentaria;
- fattori generali: osteomalacia e osteopetrosi, iperparatiroidismo, osteoporosi senile, tossicosi professionali da fosforo o da fluoro.
In questo caso si parla di fratture patologiche, cioè quelle fratture che si verificano su tessuti interessati da cedimento strutturale interno dovuto ad una patologia sottostante che può essere sistemica o locale.
Diagnosi delle fratture di LeFort
La diagnosi delle fratture di LeFort viene effettuata grazie all’esame obiettivo (in cui il palato risulta spesso innaturalmente mobile) supportato da un esame TAC della testa e del collo che nella maggioranza dei casi è capace di mostrare chiaramente il tipo di frattura. Affinché vengano classificate come LeFort, le fratture devono coinvolgere i processi pterigoidei dello sfenoide, questi sono visibili posteriormente ai seni mascellari in una TC assiale, e inferiormente al bordo orbitale in proiezione coronale.
Leggi anche:
- Cranio e base cranica: ossa, anatomia e funzioni
- Esoftalmo: cause, sintomi e terapie
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra frattura composta, composta, esposta e patologica
- Differenza tra strabismo e diplopia
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
Frattura di LeFort I (frattura bassa od orizzontale)
Frattura di LeFort I, detta anche bassa o orizzontale, può risultare da una forza diretta verso il basso sul bordo alveolare della mascella. È conosciuta anche come frattura di Guérin, o palato fluttuante, e coinvolge solitamente la porzione inferiore dell’apertura piriforme. La frattura si estende dal setto nasale ai bordi laterali dell’apertura piriforme, si dirige orizzontalmente al di sopra degli apici dentari, incrocia sotto la sutura zigomatico-mascellare e attraversa la sutura sfeno-mascellare fino ad interrompere i processi pterigoidei dello sfenoide. I sintomi di una LeFort I sono principalmente:
- leggero gonfiore del labbro superiore,
- ecchimosi presente nel fornice superiore sotto gli archi zigomatici,
- malocclusione,
- mobilità dentaria.
È presente il segno di Guérin, caratterizzato da ecchimosi nella regione dei vasi palatini maggiori. Le fratture LeFort I possono essere quasi immobili, e si può percepire il caratteristico stridore solamente applicando una pressione sui denti dell’arcata superiore. La percussione dei denti dell’arcata superiore rivela un suono detto a pentola fessa.
Alcuni sintomi possono essere presenti sia nella LeFort I che nella LeFort II, come:
- edema dei tessuti molli nel terzo medio del volto;
- ecchimosi bilaterale circumorbitale;
- emorragia bilaterale sottocongiuntivale;
- epistassi;
- rinorrea di liquido cerebrospinale;
- diplopia;
- enoftalmo.
Leggi anche:
- Differenza tra fratture patologiche, fisiologiche e da stress
- Esoftalmo bi- e monolaterale: cause, gravità, conseguenze e cure
- Differenza tra esoftalmo e proptosi
- Enoftalmo bi- e monolaterale: cause, gravità, cure e rimedi
- Differenza esoftalmo ed enoftalmo
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
Frattura di LeFort II (frattura media o piramidale)
- gradino sul bordo infraorbitario;
- porzione media del volto mobile;
- anestesia o parestesia della guancia (da danno al nervo infraorbitario);
- suono a pentola fessa.
Frattura di LeFort III (frattura alta, trasversale o disgiunzione cranio-facciale)
- morbidezza e separazione della sutura zigomatico-frontale;
- allungamento del volto;
- depressione dei livelli oculari;
- enoftalmo;
- incapacità a mantenere le palpebre aperte;
- alterazione del piano occlusale.
Terapia delle fratture di LeFort
La terapia prevede la riduzione, la contenzione o interventi chirurgici di osteosintesi o cerchiaggio.
Quale medico si occupa delle fratture di LeFort?
La cura di questo tipo di frattura è principalmente deputato al chirurgo maxillo-facciale, un medico specializzato nella terapia chirurgica di un gran numero di traumi e lesioni che interessano bocca, mascella, mandibola, viso e collo. La cura di una frattura di LeFort, visto anche l’eventuale interessamento di palato, denti, encefalo e – in ultima istanza – le problematiche estetiche nel volto che determina, implica, nelle varie fasi dell’iter terapeutico, un team che comprende un gran numero di specialisti in vari campi sanitari, come neurologi, neurochirurghi, ortopedici, dentisti, otorinolaringoiatri, chirurghi plastici, fisiatri, fisioterapisti, logopedisti e psicologi.
Leggi anche:
- Cervello maschile e femminile: quali sono le differenze?
- Differenza tra mascella e mandibola: sono sinonimi?
- Articolazione temporo mandibolare (ATM): anatomia e funzioni
- Sindrome temporo mandibolare: sintomi, diagnosi e cure
- Cervelletto: anatomia esterna ed interna
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Differenza tra neurocranio e splancnocranio
- Differenza tra scheletro assile ed appendicolare
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Differenza tra cervello e encefalo: anatomia e funzioni in sintesi
- Cervelletto: le lesioni cerebellari più comuni
- Differenza tra paraplegico e tetraplegico
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Quanto pesa un cervello umano?
- Come funziona la nostra memoria e come facciamo per aumentarla: guida per prendere trenta e lode agli esami universitari
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
