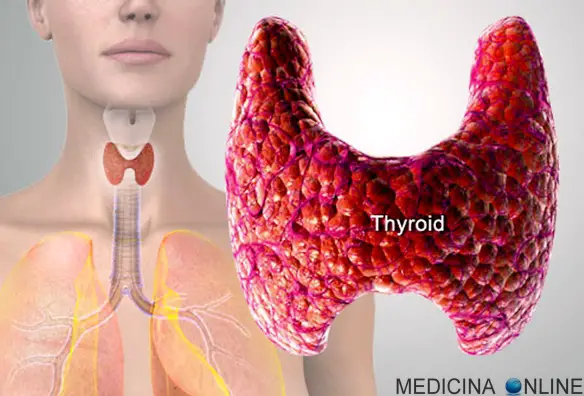
 La tiroide (in inglese “thyroid”) è una piccola ghiandola a forma di farfalla o di H, del peso di circa 25 grammi, posta nella regione anteriore del collo – come si intuisce guardando la figura in alto – a livello del secondo-terzo anello della trachea ed è costituita da due lobi connessi da una regione chiamata istmo. In condizioni normali la tiroide non è palpabile: lo diviene in condizioni patologiche. I lobi presentano un’altezza di circa 3 cm e una forma conica con uno spessore che varia da 0,5 cm negli apici e 2 cm nella base. La distanza massima tra i due margini laterali misura invece 7 cm. Il peso varia dai 0,2 g alla nascita ai 20 g dell’adulto.
La tiroide (in inglese “thyroid”) è una piccola ghiandola a forma di farfalla o di H, del peso di circa 25 grammi, posta nella regione anteriore del collo – come si intuisce guardando la figura in alto – a livello del secondo-terzo anello della trachea ed è costituita da due lobi connessi da una regione chiamata istmo. In condizioni normali la tiroide non è palpabile: lo diviene in condizioni patologiche. I lobi presentano un’altezza di circa 3 cm e una forma conica con uno spessore che varia da 0,5 cm negli apici e 2 cm nella base. La distanza massima tra i due margini laterali misura invece 7 cm. Il peso varia dai 0,2 g alla nascita ai 20 g dell’adulto.
La tiroide si presenta in condizioni fisiologiche con una superficie liscia di colore rosso bruno e una consistenza molle. Normalmente il volume tiroideo dell’adulto oscilla tra 6-12 ml nel sesso femminile e 8-16 ml nel sesso maschile. La tiroide presenta una straordinaria variabilità di peso e dimensioni che dipendono dall’età, dal sesso e dall’ambiente in cui si vive. Come tutti gli organi pieni, la tiroide è provvista da una capsula connettivale che riveste un parenchima ghiandolare. La capsula invia all’interno dell’organo tralci di tessuto connettivo che suddividono l’organo in aree irregolari, i lobuli e offrono passaggio a vasi e nervi.
Vasi e nervi della tiroide
La tiroide è vascolarizzata dalle arterie tiroidee superiori (rami delle carotidi esterne) e tiroidee inferiori (rami del tronco tireocervicale delle succlavie); le vene formano un ricco plesso nello spazio peritiroideo che drena per mezzo delle vene tiroidee superiori e medie alle giugulari interne e per mezzo delle inferiori ai tronchi brachiocefalici (o vene anonime).
I vasi linfatici formano una rete perifollicolare che drena in quelli della capsula, tributari dei linfonodi della catena giugulare interna, dei paratracheali e dei pretracheali.
La tiroide è innervata sia dal sistema adrenergico che da quello colinergico. Le fibre afferenti giungono ad essa per mezzo dei nervi laringei superiore ed inferiore (il nervo laringeo inferiore – destro e sinistro – decorre in stretto contatto con l’arteria tiroidea inferiore ed è proprio da questo rapporto anatomico che deriva la possibilità di un relativamente frequente danno chirurgico al nervo laringeo in seguito alla legatura delle arterie tiroidee) e regolano il sistema vasomotorio, modulando il flusso di sangue che giunge alla tiroide. In aggiunta all’innervazione vasomotoria vi è un sistema di fibre adrenergiche che termina in vicinanza della membrana basale della parete follicolare; le cellule tiroidee a loro volta possiedono recettori adrenergici sulla loro membrana plasmatica, ad indicare che il sistema adrenergico influenza la funzionalità tiroidea sia attraverso effetti sul flusso ematico, che attraverso effetti diretti sulle cellule follicolari.
Leggi anche:
- Paratiroidi: anatomia e funzioni in sintesi
- Differenza tra tiroide e paratiroide
- Paratiroidectomia: intervento, convalescenza e conseguenze
Funzioni della tiroide
La tiroide è una ghiandola endocrina deputata alla produzione di ormoni, chiamati T4 e T3. Quest’ultimo è l’ormone attivo, ed ha come compito principale quello di regolare il metabolismo energetico dell’organismo. In realtà, gli ormoni tiroidei hanno molte altre funzioni: ad esempio collaborano anche con altri ormoni nel controllare alcuni aspetti importanti quali lo sviluppo del sistema nervoso centrale, l’accrescimento corporeo e la funzione sessuale.
Funzionalmente la tiroide presenta una seconda componente endocrina: essa produce la calcitonina, prodotta dalle cellule C o parafollicolari, site all’esterno dei follicoli.
Gli ormoni T4 e T3 vengono prodotti, immagazzinati all’interno della tiroide in strutture chiamate follicoli tiroidei e successivamente rilasciati nel circolo sanguigno, in base alle necessità del nostro organismo.
Leggi anche:
- Tiroidectomia totale: complicanze, postoperatorio e aumento di peso
- Tiroidectomia: cosa cambierà nella mia vita dopo l’intervento?
- Ipoparatiroidismo e ipocalcemia post chirurgici ed autoimmuni: sintomi e cure
- Tiroidectomia: cosa mi succederà prima, durante e dopo l’intervento chirurgico
- Eutirox: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
Le patologie più comuni della tiroide
La ghiandola tiroidea può a volte funzionare in modo non corretto, rilasciando ormoni in eccesso (ipertiroidismo) o in difetto (ipotiroidismo) rispetto alle reali esigenze del nostro organismo. Ecco una liste delle patologie più comuni che interessano la tiroide.
- L’ipertiroidismo (morbo di Basedow, gozzo tossico) si caratterizza solitamente per un aumentato metabolismo, per cui il paziente appare spesso magro, tachicardico, pallido e sudato.
- Nell’ipotiroidismo (tiroidite di Hashimoto, ipotiroidismo post chirurgico o post radioiodio), invece prevalgono l’astenia, il rossore e l’incremento ponderale.
- L’utilizzo sempre maggiore dell’ecografia tiroidea ha permesso, inoltre, di aumentare la frequenza di riscontro di noduli della tiroide. Il nodulo della tiroide, quindi, è molto frequente e, nella maggior parte dei casi, è di natura benigna.
- Un’altra patologia della tiroide molto frequente è il gozzo (gozzo semplice, uninodulare, multinodulare), che si caratterizza per un aumento del volume della ghiandola tiroidea. Le cause del gozzo possono essere molteplici e spesso anche molto diverse tra loro. Il risultato finale è, in ogni caso, la comparsa, più o meno rapida, di una tumefazione al collo che nei casi più avanzati può addirittura comprimere gli altri organi vicini, causando diversi sintomi compressivi come la difficoltà a deglutire, a respirare o molto più semplicemente la sensazione di un peso al collo.
- Come tutti gli altri organi, anche la tiroide può essere soggetta a processi infiammatori determinando, quindi, il quadro di tiroidite che può manifestarsi, in modo più o meno acuto, con un dolore al collo e con una serie di sintomi correlabili all’iper o all’ipotiroidismo, o se si sviluppa in modo cronico, senza necessariamente provocare, all’inizio, dei sintomi evidenti.
- La ghiandola, inoltre, può essere colpita anche da tumori. I tumori della tiroide però, salvo rare eccezioni, hanno un andamento clinico mediamente più benigno rispetto alle neoplasie che solitamente colpiscono gli altri organi. Pertanto la sopravvivenza media dei pazienti affetti da neoplasie della tiroide è molto elevata e la prognosi è ottima, specie grazie ad adeguato approccio chirurgico (tiroidectomia parziale e totale, che conduce all’uso di farmaci come l’eutirox).
In conclusione, quindi, la tiroide è una ghiandola molto importante sia per le funzioni metaboliche che svolge in condizioni di normalità, sia per la frequenza delle patologie che si verificano a suo carico.
Leggi anche:
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Trachea: anatomia e funzioni in sintesi
- Giugulare interna ed esterna: dove si trova ed a che serve
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Nodulo Tiroideo – sintomi e cure
- Ecografia della tiroide: a cosa serve, come si svolge e come ci si prepara all’esame
- Eutirox per dimagrire: come si usa?
- Eutirox può essere usato anche per dimagrire? Quali sono i rischi?
- Eutirox: effetti collaterali e controindicazioni del farmaco
- Eutirox: si può assumere in gravidanza ed allattamento?
- Eutirox in sovradosaggio: cosa fare, è pericoloso, quando chiamare il medico?
- Dosaggio Eutirox: come scegliere quello corretto?
- Terapia soppressiva con Eutirox per ridurre un nodulo tiroideo
- Eutirox può causare o far aumentare l’acne?
- Come e quando assumere correttamente Eutirox: attenzione a dieta e farmaci
- Eutirox ed interazioni con altri farmaci e sostanze
- Eutirox ed effetti collaterali a lungo termine: cuore ed osteoporosi
- Tiroide e obesità: qual è il vero legame?
- Non mangio eppure ingrasso, e se fosse ipotiroidismo?
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Ipotiroidismo: sintomi, diagnosi, cura farmacologica e consigli dietetici
- Cos’è l’adrenalina ed a cosa serve?
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Giunzione neuromuscolare (placca motrice) cos’è ed a che serve?
- Sinapsi chimica ed elettrica: cosa sono ed a che servono?
- Quali sono le funzioni della Dopammina?
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- Acetilcolina: cos’è ed a cosa serve?
- Serotonina e triptofano: cosa sono e in quali cibi trovarli
- Glutamina: a che serve, quando assumerlo, dosi ed effetti collaterali
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

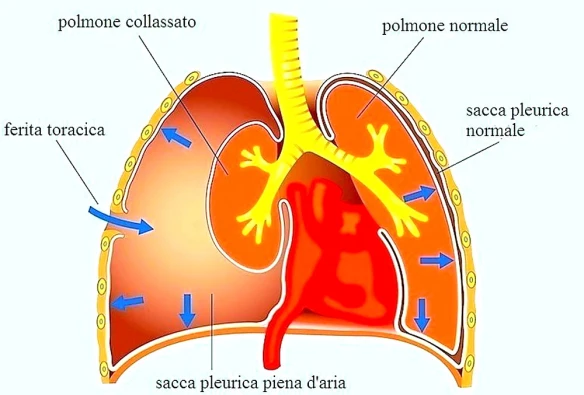 Lo pneumotorace (PNX) è una patologia ad esordio improvviso caratterizzata dalla presenza di aria nello spazio pleurico (cioè nello spazio virtuale tra i due foglietti pleurici che rivestono il polmone e la parete toracica). È causata dalla rottura di una bolla polmonare per cui l’aria si accumula nel cavo pleurico togliendo spazio al polmone con conseguente rischio di collasso polmonare. Può essere spontaneo, post-traumatico o secondario a patologie.
Lo pneumotorace (PNX) è una patologia ad esordio improvviso caratterizzata dalla presenza di aria nello spazio pleurico (cioè nello spazio virtuale tra i due foglietti pleurici che rivestono il polmone e la parete toracica). È causata dalla rottura di una bolla polmonare per cui l’aria si accumula nel cavo pleurico togliendo spazio al polmone con conseguente rischio di collasso polmonare. Può essere spontaneo, post-traumatico o secondario a patologie.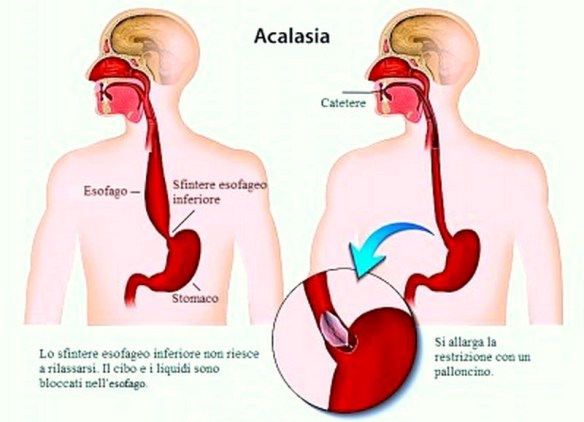 L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale.
L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale.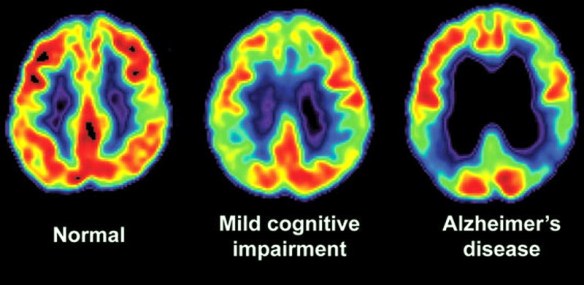 Diversi test di screening neuropsicologico vengono utilizzati per la diagnostica nei casi di Alzheimer. I test valutano diverse funzioni e competenze cognitive, come il saper copiare disegni simili a quelli mostrati nella foto, ricordare parole, leggere e sottrarre numeri in serie. Test neuropsicologici come il Mini Mental State Examination (MMSE), sono ampiamente utilizzati per valutare i disturbi cognitivi che vengono considerati per la formulazione della diagnosi. Una batteria di test più completa è necessaria per garantire la massima affidabilità dei risultati, in particolare nelle prime fasi della malattia. L’esame neurologico nelle prime fasi della malattia solitamente presenta risultati normali, fatta eccezione per evidenti deficit cognitivi che non differiscono però da quello derivanti da altre malattie di tipo demenziale.
Diversi test di screening neuropsicologico vengono utilizzati per la diagnostica nei casi di Alzheimer. I test valutano diverse funzioni e competenze cognitive, come il saper copiare disegni simili a quelli mostrati nella foto, ricordare parole, leggere e sottrarre numeri in serie. Test neuropsicologici come il Mini Mental State Examination (MMSE), sono ampiamente utilizzati per valutare i disturbi cognitivi che vengono considerati per la formulazione della diagnosi. Una batteria di test più completa è necessaria per garantire la massima affidabilità dei risultati, in particolare nelle prime fasi della malattia. L’esame neurologico nelle prime fasi della malattia solitamente presenta risultati normali, fatta eccezione per evidenti deficit cognitivi che non differiscono però da quello derivanti da altre malattie di tipo demenziale. Nel paziente con malattia di Alzheimer, oltre al trattamento farmacologico, esistono interventi comportamentali, di supporto psicosociale e di training cognitivo che possono aiutare il soggetto. Tali misure sono solitamente integrate in maniera complementare con il trattamento farmacologico, e hanno dimostrato una loro efficacia positiva nella gestione clinica complessiva del paziente.
Nel paziente con malattia di Alzheimer, oltre al trattamento farmacologico, esistono interventi comportamentali, di supporto psicosociale e di training cognitivo che possono aiutare il soggetto. Tali misure sono solitamente integrate in maniera complementare con il trattamento farmacologico, e hanno dimostrato una loro efficacia positiva nella gestione clinica complessiva del paziente. Anche se al momento non esiste una cura efficace, sono state proposte diverse strategie terapeutiche per tentare di influenzare clinicamente il decorso della malattia di Alzheimer; tali strategie puntano a modulare farmacologicamente alcuni dei meccanismi patologici che ne stanno alla base.
Anche se al momento non esiste una cura efficace, sono state proposte diverse strategie terapeutiche per tentare di influenzare clinicamente il decorso della malattia di Alzheimer; tali strategie puntano a modulare farmacologicamente alcuni dei meccanismi patologici che ne stanno alla base.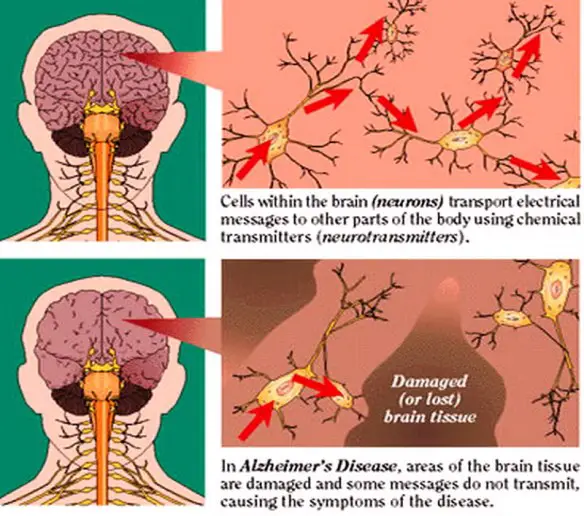 La causa per la maggior parte dei casi di Alzheimer è ancora in gran parte sconosciuta, ad eccezione che per casi dall’1% al 5% in cui sono state individuate le differenze genetiche esistenti.
La causa per la maggior parte dei casi di Alzheimer è ancora in gran parte sconosciuta, ad eccezione che per casi dall’1% al 5% in cui sono state individuate le differenze genetiche esistenti. Il decorso della malattia di Alzheimer è diviso in quattro fasi, contraddistinte da sintomi diversi:
Il decorso della malattia di Alzheimer è diviso in quattro fasi, contraddistinte da sintomi diversi: