 Con nanismo si intende una situazione patologica caratterizzata dal mancato raggiungimento del livello staturale della media della popolazione. Si distinguono nanismi armonici e nanismi disarmonici. Più precisamente, si parla di nanismo quando l’altezza di un individuo risulta inferiore di tre deviazioni standard sulla curva di accrescimento normale stabilita in funzione dell’età e del sesso. Esistono infatti tabelle di accrescimento, elaborate a partire da ampie popolazioni infantili, che forniscono, per ogni età e sesso, un’altezza media normale ed il valore di una deviazione standard.
Con nanismo si intende una situazione patologica caratterizzata dal mancato raggiungimento del livello staturale della media della popolazione. Si distinguono nanismi armonici e nanismi disarmonici. Più precisamente, si parla di nanismo quando l’altezza di un individuo risulta inferiore di tre deviazioni standard sulla curva di accrescimento normale stabilita in funzione dell’età e del sesso. Esistono infatti tabelle di accrescimento, elaborate a partire da ampie popolazioni infantili, che forniscono, per ogni età e sesso, un’altezza media normale ed il valore di una deviazione standard.
Cause
Le cause del nanismo sono multiple, in quanto la statura è determinata da moltissimi fattori: genetici, ormonali e ambientali, tuttavia, la maggior parte dei bambini sottoposti all’attenzione del medico per bassa statura non presentano alcunché di patologico: si tratta in molti casi di una bassa statura costituzionale, con una curva di accrescimento regolare, o di un ritardo di crescita legato ad una pubertà tardiva. Occorre distinguere le forme di nanismo a causa prenatale da quelle che esordiscono (o che si manifestano) dopo la nascita.
Nanismi prenatali
Tra i nanismi prenatali figurano il ritardo di crescita intrauterino, le anomalie ossee costituzionali, la più frequente delle quali è l’acondroplasia (malattia genetica a carico dello scheletro), e alcune anomalie cromosomiche che portano a diverse malformazioni (trisomia 21, sindrome di Turner). Tutte queste patologie possono venire diagnosticate prima della nascita con l’ecografia o l’amniocentesi.
Nanismi postnatali
Le forme di nanismo ad esordio postnatale comprendono alcune anomalie endocrine: ipertiroidismo, deficit dell’ormone della crescita. Alcune malattie metaboliche o viscerali (morbo celiaco, caratterizzato da malassorbimento digestivo, malattie renali, epatiche, neurolo giche o cardiorespiratorie) sono talvolta responsabili di nanismo. Altre possibili cause sono malnutrizione per difetto e carenze affettive (nanismo psicosociale). Infine vi sono casi per i quali non è evidenziabile alcuna causa (nanismo essenziale o idiopatico).
Nanismo essenziale
Esistono forme di nanismo “essenziale”, che non possono essere ricondotte ad alcun meccanismo patogenetico noto. Alcune famiglie per esempio presentano una notevole incidenza di individui di statura decisamente inferiore rispetto alla media; i figli di genitori provenienti da famiglie di questo tipo hanno maggiori probabilità degli altri bambini di non raggiungere mai i livelli staturali medi della popolazione.
Nanismi da endocrinopatie
Molti dei casi di nanismo noti sono dipendenti da una patologia dell’apparato endocrino. I nanismi da endocrinopatie dipendono da una alterata funzione di una o più ghiandole a secrezione interna la cui funzione è essenziale nella normale regolazione dei processi di crescita. Il nanismo ipofisario dipende da una alterata funzione dell’ipofisi, che secerne quantitativi ridotti di ormone della crescita (ormone somatotropo). Si tratta di una tipica forma di nanismo armonico, che si associa spesso a deficit di secrezione di altri ormoni ipofisari. L’ipofisi può essere danneggiata in tenera età da processi patologici di natura diversa, fra i quali importanti sono quelli neoplastici e quelli infiammatori.
Leggi anche:
Diagnosi del nanismo
La diagnosi di nanismo si basa innanzitutto su elementi clinici semplici: storia medica del bambino a partire dalla gestaz ione, curva di crescita staturale, tenendo conto dell’altezza dei genitori, eventuale esistenza di dismorfismi (deformità), maturazione sessuale e ossea (radiografia del carpo). Lo studio di tutti questi parametri, eventualmente integrato da alcuni esami biologici, permette di scoprire la causa del nanismo e, all’occorrenza, di pianificare un trattamento. Le carenze ormonali possono essere compensate da trattamenti sostitutivi: l’ipertiroidismo è tenuto sotto controllo con la somministrazione orale di ormone tiroideo, per tutta la vita; la secrezione insufficiente di ormone della crescita, con l’iniezione quotidiana dell’ormone stesso, ottenuto con tecniche di ingegneria genetica, dal momento della diagnosi sino alla fine della pubertà. Quando possibile (morbo celiaco, malnutrizione) viene messo in atto il trattamento della causa del nanismo.
Nanismo di tipo pseudodiastrofico
Forma ereditaria di displasia ossea, caratterizzata da arti e collo corto, facies tipica, contratture e lussazioni articolari.
Sindrome di Dyggve-Melchior-Clausen
Rara malattia scheletrica a trasmissione autosomica recessiva appartenente al gruppo delle displasie spondilo-epimetaf isarie.
I segni clinici sono bassa statura progressiva con tronco corto, prominenza dello sterno, microcefalia e ritardo mentale moderatograve.
I segni radiologici comprendono platispondilia con doppia prominenza dei piatti vertebrali, displasia epifiso-metaf isaria e aspetto smerlato delle ali iliache.
Nanismo di Laron
Nanismo da resistenza all’ormone della crescita, caratterizzato da normali concentrazioni plasmatiche di GH e deficit della produzione di somatomedina.
Nanismo di Majewski
Rarissima sindrome che causa anomalie congenite multiple, ritardo mentale grave e osteosclerosi.
È caratterizzata da progeria, ritardo della crescita, dilatazione delle vene, fontanella anteriore larga, orecchio grande, sindattilia delle mani e dei piedi, anomalie dello smalto dentale.
Nanismo di Seckel
Forma di nanismo ateliotico, di origine ipofisaria. Poiché la produzione di gonadotropine non è inibita, gli individui colpiti conservano la capacità riproduttiva.
Nanismo di Paltauf
Forma di nanismo causata da una disfunzione nella secrezione dell’ormone della crescita da parte dell’ipofisi, spesso associata a insufficienze surrenalica e tiroidea.
Nanismo di Ellis Van Creveld
Forma di nanismo osteocondrodisplasico a ereditarietà autosomica recessiva, caratterizzato da esadattilia, nanismo con arti corti, anomalie dentarie e cardiopatia congenita. Il gene di questa malattia è stato recentemente localizzato a livello del braccio corto del cromosoma 4.
Sindrome di Silver Russel
Forma di nanismo intrauterino caratterizzato da bassa statura, dita piccole e incurvate, facies tipica, asimmetria scheletrica, sviluppo sessuale precoce. In alcuni casi si riscontrano disturbi renali e urogenitali e ritardo mentale. Può colpire entrambi i sessi. L’eziologia è sconosciuta.
Sindrome di Cockayne
Sindrome a trasmissione autosomica recessiva che si sviluppa durante il secondo anno di vita. Le principali manifestazioni cliniche della patologia, annoverata tra le sindromi in cui vi è un difetto di riparazione del DNA, sono nanismo, retinite pigmentosa, cecità, ritardo mentale, sordità neurosensoriale e invecchiamento precoce.
Sindrome di Hanhart I
Nanismo da insufficienza ipofisaria, caratterizzato da carenza dell’ormone della crescita e di gonadotropine. I soggetti che ne sono affetti, pur essendo di costituzione proporzionata, presentano limitato sviluppo staturale, associato a riduzione dell’età ossea. La sindrome si manifesta in forma sporadica, ma sono stati descritti anche casi di trasmissione ereditaria con modalità autosomica recessiva.
Sindrome di Hallermann streiff
Sindrome costituita da un insieme di anomalie congenite che comprendono nanismo armonico, naso appuntito, micrognazia, atrofia cutanea, anomalie dentali, cataratta e ipotricosi. Di eziologia ancora sconosciuta, si manifesta generalmente in forma sporadica.
Microcefalia di Seckel
Forma di nanismo intrauterino caratterizzato da ritardo della crescita, nanismo armonico, microcefalia, naso a becco, orecchie larghe, capigliatura rada, lieve ritardo mentale. La malattia, trasmessa con ereditarietà autosomica recessiva, si manifesta alla nascita e colpisce entrambi i sessi.
Sindrome di Albright Butler Bloomberg
Malattia che si manifesta dopo i primi 6 mesi di vita e comporta severe anomalie della crescita, quali membra corte e nanismo alle estremità inferiori, ossa ingrossate e prominenti, ipoplasia dello smalto, dentizione ritardata e perdita precoce dei denti. Sintomi associati sono atassia e addome protuberante. Si è rivelata resistente alle terapie a base di vitamina D. L’ereditarietà è legata al cromosoma X.
Sindrome di Prader Willi
Forma di nanismo dismorfico le cui principali caratteristiche sono ipotonia muscolare intrauterina e postnatale, ritardo mentale, obesità, iperfagia, ipogonadismo. Nelle femmine si riscontra r itardo o assenza dello sviluppo puberale.
Nanismo mesomelico di Léri-Weil
Forma di discondroplasia caratterizzata da deformazione del radio, dell’ulna e da anomalie dei metacarpi, associate a bassa statura prevalentemente mesomelica. L’esame radiografico evidenzia, in particolare, il sovvertimento dei rapporti articolari dell’articolazione radiocarpica, la lussazione volare dell’epifisi distale dell’ulna e l’agenesia del capitello radiale con assenza dell’articolazione radioulnare prossimale.
Leggi anche:
- Quando essere troppo alti è una malattia: il gigantismo
- Differenza tra gigantismo ed acromegalia
- Aumentare l’altezza è possibile? Esercizi e trucchi
- Lo sai che la mattina sei alto due cm in più rispetto alla sera? Tutto quello che vorresti sapere sull’altezza e su come crescere di più
- Hai una costituzione corporea robusta o esile? Impara a valutarlo scientificamente
- Differenza tra stretching statico, dinamico, attivo e passivo
- Stretching e corsa: qual è il migliore per il runner?
- Stretching di Wharton: caratteristiche ed esercizi spiegati
- Stretching: impara le basi per farlo bene!
- Lo stretching fa bene o fa male? Tutte le verità scientifiche
- Stretching propriocettivo: vantaggi, svantaggi, per chi è adatto?
- Elisany Silva da Cruz: avere sedici anni ed essere alta più di due metri
- Lo sai che la mattina sei alto due cm in più rispetto alla sera? Tutto quello che vorresti sapere sull’altezza e su come crescere di più
- Lo sapevi che sei 11 cm più alto del tuo bisnonno?
- Se sei basso vivi più a lungo
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Vi spiego perché chi va in palestra ingrassa di più
- Stiramento muscolare: sintomi, rimedi e prevenzione
- I 5 falsi miti sull’allenamento in palestra
- Differenza tra catabolismo, anabolismo, metabolismo basale e totale
- Foto prima e dopo gli squat: storie di glutei risorti dalle ceneri
- Glutei alti e sodi con squat ed altri facili esercizi da fare a casa
- Glutei sodi: come fare gli squat a casa ed in palestra con e senza pesi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Sindrome di Proteo: l’uomo che non può smettere di crescere
- Mandibola GH, ormone della crescita e doping nello sport
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
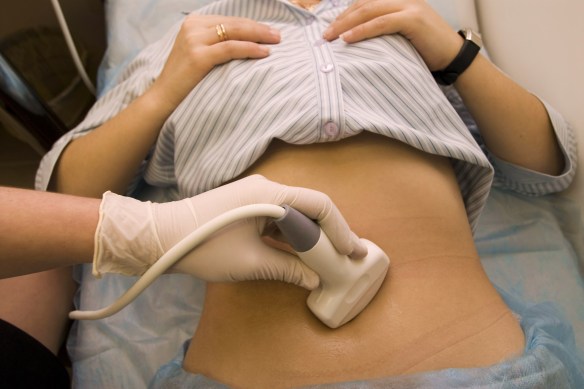 Le ovaie hanno il compito di produrre ovuli che sono ovviamente – insieme agli spermatozoi maschili – di primaria importanza per il concepimento. Esistono due cause principali che possono ostacolare il loro corretto funzionamento e condurre a problemi di infertilità, esse sono:
Le ovaie hanno il compito di produrre ovuli che sono ovviamente – insieme agli spermatozoi maschili – di primaria importanza per il concepimento. Esistono due cause principali che possono ostacolare il loro corretto funzionamento e condurre a problemi di infertilità, esse sono:
 Alcune infezioni ginecologiche non sono facili da scovare perché non si percepiscono e possono condurre silenziosamente a problemi di infertilità. Altre hanno sintomi molto leggeri ai quali non prestiamo attenzione, quando invece dovremmo. Il batterio più difficile da individuare è probabilmente la Chlamydia: si trasmette attraverso rapporti sessuali non protetti (tra il 5 e il 20% delle donne ne sarebbe affetto) e spesso non si riscontrano sintomi. Questo germe è in grado di provocare un’infezione alle tube di Falloppio, tube che si presentano come dei canali percorsi dall’ovulo per raggiungere l’utero. Se si contrae il virus, le tube si possono ostruire e persino danneggiare, soprattutto se si tratta di un’infezione che si ha da tempo. Questo processo potrebbe impedire e ostacolare la fecondazione.
Alcune infezioni ginecologiche non sono facili da scovare perché non si percepiscono e possono condurre silenziosamente a problemi di infertilità. Altre hanno sintomi molto leggeri ai quali non prestiamo attenzione, quando invece dovremmo. Il batterio più difficile da individuare è probabilmente la Chlamydia: si trasmette attraverso rapporti sessuali non protetti (tra il 5 e il 20% delle donne ne sarebbe affetto) e spesso non si riscontrano sintomi. Questo germe è in grado di provocare un’infezione alle tube di Falloppio, tube che si presentano come dei canali percorsi dall’ovulo per raggiungere l’utero. Se si contrae il virus, le tube si possono ostruire e persino danneggiare, soprattutto se si tratta di un’infezione che si ha da tempo. Questo processo potrebbe impedire e ostacolare la fecondazione. Con “infertilità” (in inglese “infertility”) si descrive quella condizione in cui una coppia, per cause relative ad uno o entrambi i partner, non riesce ad ottenere una gravidanza dopo un anno di rapporti costanti e senza protezione (profilattico o altri metodi anticoncezionali). Il termine infertilità, quindi, non si riferisce ad una condizione assoluta, bensì ad una situazione generalmente temporanea e risolvibile, legata ad uno o più fattori interferenti.
Con “infertilità” (in inglese “infertility”) si descrive quella condizione in cui una coppia, per cause relative ad uno o entrambi i partner, non riesce ad ottenere una gravidanza dopo un anno di rapporti costanti e senza protezione (profilattico o altri metodi anticoncezionali). Il termine infertilità, quindi, non si riferisce ad una condizione assoluta, bensì ad una situazione generalmente temporanea e risolvibile, legata ad uno o più fattori interferenti. La sterilità (in inglese “infertility”) si verifica quando in una coppia uno o entrambi i partner sono affetti da una condizione fisica permanente che NON rende possibile il concepimento. Questo si verifica a causa di varie patologie, come nel caso di azoospermia, di menopausa precoce o di assenza di utero congenita. La sterilità può essere primaria o secondaria:
La sterilità (in inglese “infertility”) si verifica quando in una coppia uno o entrambi i partner sono affetti da una condizione fisica permanente che NON rende possibile il concepimento. Questo si verifica a causa di varie patologie, come nel caso di azoospermia, di menopausa precoce o di assenza di utero congenita. La sterilità può essere primaria o secondaria: Sterilità e fertilità sono due termini usati spesso come sinonimi, ma in verità hanno significati estremamente diversi.
Sterilità e fertilità sono due termini usati spesso come sinonimi, ma in verità hanno significati estremamente diversi.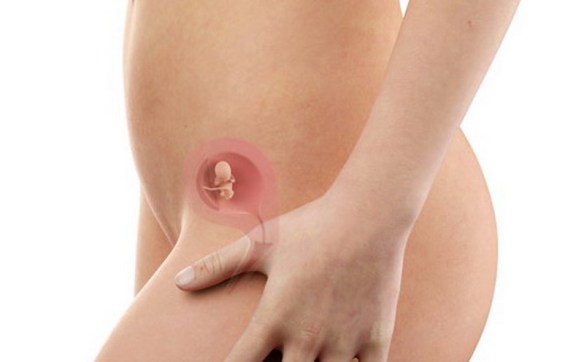 Si potrebbe paragonare il concepimento di un figlio a una vera e propria vincita alla lotteria: per vincere bisogna giocare, ma quando si gioca non si è mai sicuri di vincere! Quanto tempo mediamente è necessario per restare incinta? Se hai dei rapporti sessuali regolari, frequenti e nei periodi più fecondi (per le donne con un ciclo regolare i rapporti dovrebbero essere concentrati tra circa il decimo ed il quindicesimo giorno dopo il ciclo mestruale), calcola in media 8 mesi di attesa, prima di poter rimanere incinta. Se fai l’amore nei periodi più fecondi, senza utilizzare contraccettivi, hai 1 possibilità su 5 di restare incinta, cioè il 20% di probabilità. Ovviamente questi dati sono estremamente variabili, alcune rimangono incinte al primo tentativo mentre altre dopo anni di prove. La probabilità di gravidanza senza eccessive attese aumenta statisticamente al diminuire della vostra età: più siete giovani e più velocemente potete rimanere incinte.
Si potrebbe paragonare il concepimento di un figlio a una vera e propria vincita alla lotteria: per vincere bisogna giocare, ma quando si gioca non si è mai sicuri di vincere! Quanto tempo mediamente è necessario per restare incinta? Se hai dei rapporti sessuali regolari, frequenti e nei periodi più fecondi (per le donne con un ciclo regolare i rapporti dovrebbero essere concentrati tra circa il decimo ed il quindicesimo giorno dopo il ciclo mestruale), calcola in media 8 mesi di attesa, prima di poter rimanere incinta. Se fai l’amore nei periodi più fecondi, senza utilizzare contraccettivi, hai 1 possibilità su 5 di restare incinta, cioè il 20% di probabilità. Ovviamente questi dati sono estremamente variabili, alcune rimangono incinte al primo tentativo mentre altre dopo anni di prove. La probabilità di gravidanza senza eccessive attese aumenta statisticamente al diminuire della vostra età: più siete giovani e più velocemente potete rimanere incinte. Con nanismo si intende una situazione patologica caratterizzata dal mancato raggiungimento del livello staturale della media della popolazione. Si distinguono nanismi armonici e nanismi disarmonici. Più precisamente, si parla di nanismo quando l’altezza di un individuo risulta inferiore di tre deviazioni standard sulla curva di accrescimento normale stabilita in funzione dell’età e del sesso. Esistono infatti tabelle di accrescimento, elaborate a partire da ampie popolazioni infantili, che forniscono, per ogni età e sesso, un’altezza media normale ed il valore di una deviazione standard.
Con nanismo si intende una situazione patologica caratterizzata dal mancato raggiungimento del livello staturale della media della popolazione. Si distinguono nanismi armonici e nanismi disarmonici. Più precisamente, si parla di nanismo quando l’altezza di un individuo risulta inferiore di tre deviazioni standard sulla curva di accrescimento normale stabilita in funzione dell’età e del sesso. Esistono infatti tabelle di accrescimento, elaborate a partire da ampie popolazioni infantili, che forniscono, per ogni età e sesso, un’altezza media normale ed il valore di una deviazione standard. È in prognosi riservata il bambino di due mesi che è rimasto schiacciato dal corpo di un’infermiera che lo stava portando dal pronto soccorso al reparto di pediatria. È successo all’ospedale Umberto I di Nocera Inferiore.
È in prognosi riservata il bambino di due mesi che è rimasto schiacciato dal corpo di un’infermiera che lo stava portando dal pronto soccorso al reparto di pediatria. È successo all’ospedale Umberto I di Nocera Inferiore.