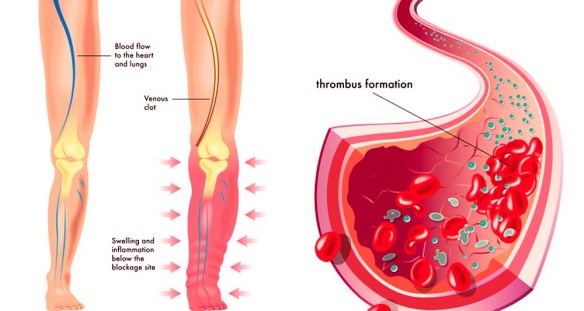
 Il trombo è una massa solida costituita da fibrina contenente piastrine, globuli rossi e bianchi, che si forma per coagulazione del sangue all’interno di un sistema cardiovascolare non interrotto: questa caratteristica lo distingue dal coagulo, che invece si forma all’esterno del sistema cardiovascolare quando esso presenti un’interruzione, oppure all’interno di un sistema cardiovascolare dopo la morte dell’individuo. I trombi possono formarsi in qualsiasi punto del sistema cardiovascolare e sono sempre ancorati alla parete del vaso.
Il trombo è una massa solida costituita da fibrina contenente piastrine, globuli rossi e bianchi, che si forma per coagulazione del sangue all’interno di un sistema cardiovascolare non interrotto: questa caratteristica lo distingue dal coagulo, che invece si forma all’esterno del sistema cardiovascolare quando esso presenti un’interruzione, oppure all’interno di un sistema cardiovascolare dopo la morte dell’individuo. I trombi possono formarsi in qualsiasi punto del sistema cardiovascolare e sono sempre ancorati alla parete del vaso.
La formazione di un trombo ha cause riconducibili essenzialmente a tre alterazioni predisponenti principali, descritte dalla cosiddetta triade di Virchow:
- Lesione dell’endotelio (incluso qualsiasi tipo di disfunzione endoteliale). Questo è l’unico fattore della triade in grado di determinare completamente ed autonomamente una trombosi. Un danno alla superficie interna di un vaso provoca il rilascio, da parte delle cellule endoteliali, di varie sostanze, tra cui le endoteline (potenti vasocostrittori che agiscono nelle arteriole a livello della lesione) ed il fattore di von Willebrand (vWF), una proteina che permette l’adesione piastrinica mediando l’interazione tra le piastrine e la matrice extracellulare esposta, che è trombogenica. Per indurre la formazione di un trombo non è però necessario esclusivamente un danno fisico alle cellule endoteliali, sono sufficienti alterazioni delle loro attività pro- ed anti-trombotiche, come una maggiore produzione di fattori coagulanti o una diminuita produzione dei fattori anticoagulanti. L’ulcerazione di placche aterosclerotiche può esporre la matrice sottoendoteliale e causare inoltre stasi e turbolenza ematica.
- Stasi venosa o turbolenza del flusso sanguigno. La turbolenza può essere causa di danno o disfunzione endoteliale, di flussi controcorrente, o di zone di stasi; la stasi sanguigna a sua volta rappresenta la causa più importante dei trombi. Stasi e turbolenza promuovono l’attivazione dell’endotelio in senso pro-coagulativo, portano le piastrine a contatto con l’endotelio, impediscono la rimozione e la diluizione dei fattori della coagulazione attivati nonché l’afflusso dei fattori che inibiscono la coagulazione.
- Ipercoagulabilità (detta anche trombofilia). L’ipercoagulabilità è l’alterazione delle vie della coagulazione, ed è il fattore meno frequente nelle trombosi; può essere classificata in forme primarie (o genetiche), e forme secondarie (od acquisite).
Leggi anche:
Caratteristiche e classificazione dei trombi
I trombi arteriosi o intracardiaci solitamente insorgono a causa di danni endoteliali; quelli venosi invece per stasi.
A seconda della sede e delle circostanze del loro sviluppo, i trombi assumono caratteristiche differenti; essi vengono classificati in base a tre caratteristiche: la loro composizione (elementi corpuscolati e fibrina), le loro dimensioni e la loro sede. La caratteristica che accomuna tutti i tipi di trombi è che la loro direzione di accrescimento è sempre rivolta verso il cuore: nel caso dei trombi venosi, la distribuzione dei fattori protrombotici avviene lentamente ed omogeneamente lungo tutto il corpo del trombo permettendo una crescita in direzione del cuore; nel caso dei trombi arteriosi, l’impetuosità del flusso permette l’azione dei fattori protrombotici solo alla cima del trombo, cioè nella parte che per prima viene a contatto col flusso.
In base alla composizione si distinguono tre tipi di trombi, dovuti ai diversi effetti possibili della velocità del flusso ematico e della rapidità della coagulazione:
-
-
- Trombi bianchi: formati da piastrine, fibrina e pochi globuli rossi e pochi globuli bianchi; sono peculiari delle arterie, dove il flusso veloce non permette di catturare globuli rossi;
- Trombi rossi o “da stasi”: formati da piastrine, fibrina e molti globuli rossi e molti globuli bianchi; sono peculiari delle vene, per la lentezza del flusso;
- Trombi variegati: presentano zone chiare e zone rosse alternate (strie di Zahn), a causa di un lento processo di aggregazione piastrinica che ha intrappolato alcuni globuli rossi nei momenti di bassa velocità del flusso ematico (condizione che si verifica, ad esempio, dopo ogni contrazione a livello del cuore e del primo tratto dell’aorta).
In base alle dimensioni si distinguono in trombi:
-
-
- ostruttivi: che occludono l’intero lume del vaso;
- parietali: che non occludono tutto il vaso;
- a cavaliere: situati sullo sprone di una biforcazione.
Infine i trombi si possono ancora suddividere per sede:
-
-
- arteriosi: sono quelli che causano gli infarti; si formano in particolare nelle coronarie, nelle arterie cerebrali e in quelle degli arti inferiori;
- venosi: sempre occlusivi, si formano in sede di dilatazione del vaso (varici) o di ulcere; si formano per il 90% negli arti inferiori ma possono interessare anche gli arti superiori, la prostata, le vene ovariche ed uterine;
- intracardiaci: localizzati in particolare negli atri
- aneurismatici: localizzati nel falso lume di aneurismi arteriosi.
Sono inoltre detti trombi murali quelli formatisi nelle cavità cardiache o nell’aorta.
Classificazione delle trombosi
Trombosi venose
-
-
- Flebotrombosi
- Trombosi venosa profonda
- Tromboflebite
- Sindrome della classe economica
- Sindrome di Paget-von Schroetter
Trombosi arteriose
-
-
- Trombosi ascendente dell’aorta addominale: si ha quando una placca aterosclerotica interessa cronicamente il carrefour aortico, oppure le arterie iliache comuni. Mentre circoli collaterali sostengono il flusso all’arto, evitando di dare una sintomatologia importante, a monte della stenosi aterosclerotica si ha flusso turbolento e stasi ematica che causano trombosi. Quest’ultima sale sia “capillarmente”, cioè arrampicandosi lungo le pareti dell’aorta, sia “orizzontalmente” con strati che si sovrappongono. Ciò comporta:
- Sindrome di Leriche, caratterizzata da assenza dei polsi su entrambi gli arti, claudicatio glutea ed impotenza nel maschio.
- Quando la trombosi arriva alla arteria mesenterica inferiore e la blocca, vengono compromessi i circoli collaterali che la stessa arteria mesenterica inferiore rifornisce.
- Salendo blocca anche le arterie lombari con conseguente ischemia midollare e paraplegia.
- Può arrivare alle arterie renali dando insufficienza renale acuta.
Trombosi sistemiche
- Trombocitopenia indotta da eparina
- Phlegmasia coerulea dolens
- Sindrome da anticorpi antifosfolipidi
Leggi anche:
- Differenza tra trombo, embolo, coagulo, embolia, trombosi, aterosclerosi, placca
- Com’è fatto il cuore, a che serve e come funziona?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
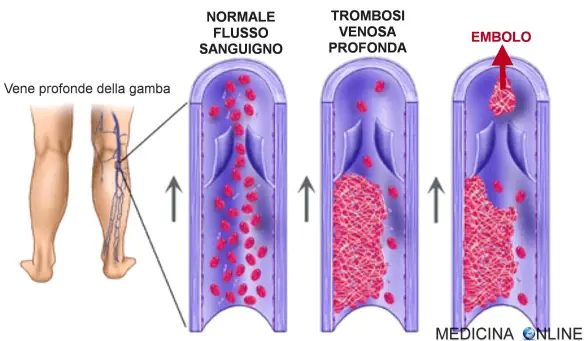 La trombosi è un processo patologico che consiste nella formazione di trombi all’interno dei vasi sanguigni, che ostacolano o impediscono la normale circolazione del sangue. La differenza tra trombosi arteriosa e venosa consiste nel tipo di vaso coinvolto. Le trombosi venose o flebotrombosi, associate spesso a varici, sono più frequenti e si localizzano maggiormente negli arti inferiori; si distinguono in trombosi venosa profonda (TVP) e superficiale. Per quanto riguarda le lesioni arteriose, i trombi possono essere in relazione all’aterosclerosi.
La trombosi è un processo patologico che consiste nella formazione di trombi all’interno dei vasi sanguigni, che ostacolano o impediscono la normale circolazione del sangue. La differenza tra trombosi arteriosa e venosa consiste nel tipo di vaso coinvolto. Le trombosi venose o flebotrombosi, associate spesso a varici, sono più frequenti e si localizzano maggiormente negli arti inferiori; si distinguono in trombosi venosa profonda (TVP) e superficiale. Per quanto riguarda le lesioni arteriose, i trombi possono essere in relazione all’aterosclerosi.
 Il trombo è una massa solida costituita da fibrina contenente piastrine, globuli rossi e bianchi, che si forma per coagulazione del sangue all’interno di un sistema cardiovascolare non interrotto: questa caratteristica lo distingue dal coagulo, che invece si forma all’esterno del sistema cardiovascolare quando esso presenti un’interruzione, oppure all’interno di un sistema cardiovascolare dopo la morte dell’individuo. I trombi possono formarsi in qualsiasi punto del sistema cardiovascolare e sono sempre ancorati alla parete del vaso.
Il trombo è una massa solida costituita da fibrina contenente piastrine, globuli rossi e bianchi, che si forma per coagulazione del sangue all’interno di un sistema cardiovascolare non interrotto: questa caratteristica lo distingue dal coagulo, che invece si forma all’esterno del sistema cardiovascolare quando esso presenti un’interruzione, oppure all’interno di un sistema cardiovascolare dopo la morte dell’individuo. I trombi possono formarsi in qualsiasi punto del sistema cardiovascolare e sono sempre ancorati alla parete del vaso.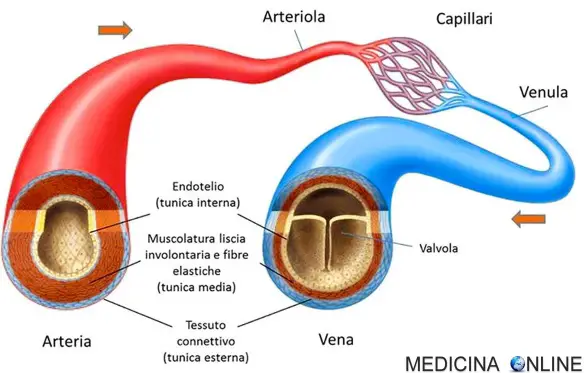 I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.
I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.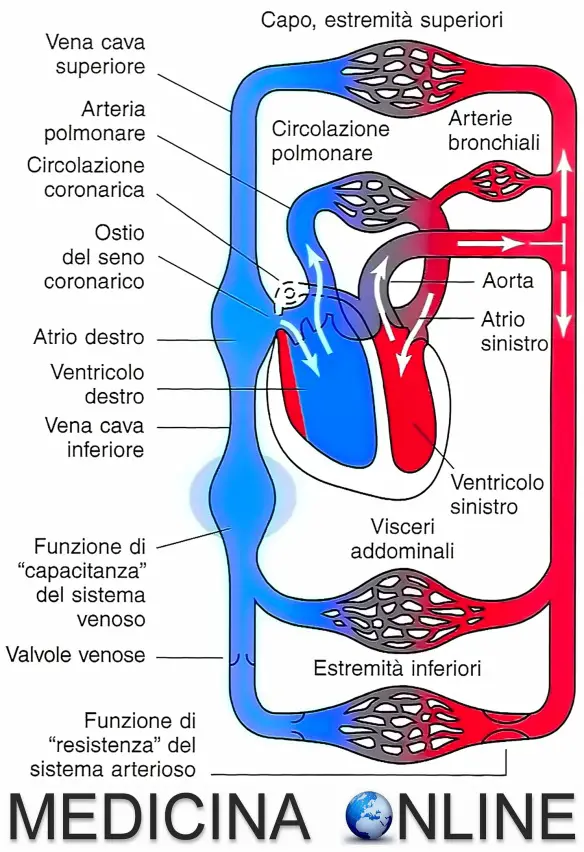
 Il cuore è una vera e propria “pompa” che – grazie all’azione del miocardio – spinge il sangue in tutto il corpo, imprimendogli una certa pressione. Quest’ultima dipende quindi dalla forza di eiezione del sangue in uscita dai ventricoli, ma anche dal diametro del vaso attraversato dal sangue e dalla natura della parete che costituisce il vaso.
Il cuore è una vera e propria “pompa” che – grazie all’azione del miocardio – spinge il sangue in tutto il corpo, imprimendogli una certa pressione. Quest’ultima dipende quindi dalla forza di eiezione del sangue in uscita dai ventricoli, ma anche dal diametro del vaso attraversato dal sangue e dalla natura della parete che costituisce il vaso.