 La sindrome di Rokitansky-Kuster-Hauser (anche chiamta agenesia mülleriana o aplasia utero vaginale o semplicemente sindrome di Rokitansky; in inglese müllerian agenesis o müllerian aplasia o vaginal agenesis o Mayer-Rokitansky-Küster-Hauser syndrome o MRKH syndrome), è una condizione congenita (cioè presente già alla nascita) che è caratterizzata dall’assenza dell’utero e – in parte o totalmente – della vagina, mentre le ovaie sono presenti e anche i genitali esterni sono normali. E’ causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e variabili malformazioni della porzione prossimale della vagina. A ciò consegue amenorrea primaria, infertilità e l’impossibilità dei rapporti sessuali.
La sindrome di Rokitansky-Kuster-Hauser (anche chiamta agenesia mülleriana o aplasia utero vaginale o semplicemente sindrome di Rokitansky; in inglese müllerian agenesis o müllerian aplasia o vaginal agenesis o Mayer-Rokitansky-Küster-Hauser syndrome o MRKH syndrome), è una condizione congenita (cioè presente già alla nascita) che è caratterizzata dall’assenza dell’utero e – in parte o totalmente – della vagina, mentre le ovaie sono presenti e anche i genitali esterni sono normali. E’ causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e variabili malformazioni della porzione prossimale della vagina. A ciò consegue amenorrea primaria, infertilità e l’impossibilità dei rapporti sessuali.
Cenni storici
Questa sindrome prende il nome dal suo più famoso scopritore il barone Karl Von Rokitansky (Cecoslovacchia, 1804-1878), medico e professore all’università di Vienna. Esistono evidenze di malformazioni vaginali sin dai tempi antichi. Già Ippocrate nel libro “Natura della donna” descrive la presenza di un’ostruzione membranosa del canale vaginale. Nel 1829 Mayer e nel 1838 Rokitansky descrivono una sindrome che include l’agenesia dell’utero e della vagina, mentre successivamente sarà Kuster ad osservare una correlazione con difetti urologici. Per questo motivo questa condizione viene anche chiamata sindrome di Mayer-Rokitansky-Kuster-Hauser.
Diffusione
Si stima che la prevalenza della sindrome sia di 1-5 neonate su 10.000.
Leggi anche: La vagina è uguale in tutte le donne?
Cause
Normalmente durante l’embriogenesi umana, insieme ai vari apparati e sistemi, avviene lo sviluppo del apparato riproduttivo; nei pazienti affetti da questa malattia lo sviluppo inizia ma non riesce a concludersi. La sindrome di Rokitansky è causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e malformazioni della porzione prossimale della vagina. La causa a monte che determina tale alterato sviluppo è attualmente ancora non del tutto compreso. Sono stati studiati numerosi geni al fine di identificare una causa genetica. Le forme tipiche e atipiche del disturbo sono presumibilmente causate da mutazioni in diversi geni. Il gene WNT4 (braccio corto del cromosoma 1) è stato implicato nella versione atipica di questo disturbo. Una mutazione genetica causa la sostituzione di un residuo di leucina in prolina nella posizione dell’amminoacido 12. Questo evento riduce i livelli intranucleari di β catenina, inoltre rimuove l’inibizione degli enzimi steroidogenici come la 3β-idrossisteriod deidrogenasi e la 17α-idrossilasi. I pazienti hanno quindi un eccesso di androgeni. Inoltre, senza WNT4, il dotto mulleriano è deformato o assente. Gli organi riproduttivi femminili, come la cervice, le tube di Falloppio e gran parte della vagina, sono quindi colpiti. È stata segnalata un’associazione con la sindrome da microdelezione 17q12, una mutazione per delezione nel braccio lungo del cromosoma 17. Il gene LHX1 può essere la causa di un certo numero di casi.
Sintomi e segni
Dal punto di vista clinico la sindrome di Rokitansky si manifesta con l’assenza di utero e vagina, con ovaie e genitali esterni nella norma e normale cariotipo femminile. In alcuni casi possono essere associate anomalie a carico di altri organi e apparati come reni e vie urinarie, cuore e scheletro (vedi il prossimo paragrafo). La maggior parte delle pazienti con la sindrome di Rokitansky se ne accorge durante la pubertà, dato che, nonostante le modificazioni normali legate alla pubertà (sviluppo dei caratteri sessuali secondari con pubarca, cioè formazione di peli pubici, e telarca, sviluppo delle mammelle), si ha amenorrea (cioè le mestruazioni sono assenti): è opportuno ricordare che attualmente tale sindrome rappresenta la seconda causa di amenorrea primaria dopo la sindrome di Turner. Le ovaie – normalmente presenti – infatti inducono la caratterizzazione femminile tipica della pubertà, ma le mestruazioni non compaiono in virtù dell’assenza dell’utero. La conseguenza più importante – e più drammatica per la donna – di questa malattia è l’impossibilità totale di avere una gravidanza data la mancanza dell’utero. Inoltre, finchè non si interviene chirurgicamente a creare un’apertura ed uno spazio vaginale, per la donna sarà impossibile la normale penetrazione vaginale durante i rapporti.Esternamente i genitali appaiono normali.
Tipologie
Esistono due tipologie di sindrome di Rokitansky:
- sindrome di Rokitansky di primo tipo (MRKH di tipo I): si riscontra l’assenza solo di utero e vagina;
- sindrome di Rokitansky di secondo tipo (MRKH di tipo II o MURCS -Müllerian aplasia, Renal aplasia and Cervico-thoracic Somite dysplasia): si riscontra l’assenza di utero e vagina ma sono anche associate malformazioni di altri organi, tra cui reni, cuore e scheletro. In particolare il 40% delle donne malate presenta anomalie renali (il 15% nasce con un solo rene), il 10% presenta difficoltà uditive e il 10-12% anomalie scheletriche.
Il secondo tipo è generalmente considerato quello più grave e potenzialmente caratterizzato da sintomi e segni in quantità maggiore rispetto al primo tipo.
Un’altro tipo di classificazione, prevede tre gruppi:
- Tipica agenesia mulleriana – Aplasia/ipoplasia uterovaginale isolata (prevalenza 64%);
- Agenesia mulleriana atipica – Aplasia/ipoplasia uterovaginale con malformazione renale o aplasia/ipoplasia uterovaginale con disfunzione ovarica (prevalenza 24%);
- Sindrome MURCS – Aplasia/ipoplasia uterovaginale con malformazione renale, malformazione scheletrica e malformazione cardiaca (prevalenza 12%).
Leggi anche: La ragazza con due vagine che ha dovuto perdere la verginità due volte
Diagnosi
La diagnosi di sindrome di Rokitansky è essenzialmente clinica. Tuttavia la normale visita medica va integrata con esami genetici per il controllo del cariotipo, un’ecografia pelvica e una risonanza magnetica per il controllo dell’anatomia interna. Importante anche una ecografia renale, visto che, come dicevo all’inizio dell’articolo, spesso tale patologia è associata e anomalie a carico di altri organi ed il rene è statisticamente quello più colpito.
Trattamento
Per quanto riguarda il trattamento è possibile ricostituire la vagina mediante intervento chirurgico di vaginoplastica: la costruzione di una neovagina è necessario per permettere alla paziente di avere una normale vita sessuale. Questo ovviamente non risolve il problema dell’assenza dell’utero (per cui permangono per tutta la vita l’infertilità e l’amenorrea), anche se in futuro si prevede che sarà possibile ricorrere al trapianto di utero. Già adesso presso la Clinica Ginecologica dell’ospedale Umberto I di Roma si stanno sperimentando nuove terapie a base di cellule staminali autogene, cioè prelevate dalla stessa paziente. Il trattamento con utero artificiale è ancora in fase di studio. Ritornando all’impossibilità di avere figli, una ulteriore brutta notizia è che l’assenza dell’utero rende impossibile anche il ricorso a tecniche di fecondazione in vitro. Rimane la possibilità della maternità surrogata (vietata in Italia) oppure ovviamente dell’adozione. I trattamenti effettuati sono finalizzati a migliorare il rapporto sessuale ed a migliorare la qualità della vita della paziente, soprattutto dal punto di vista psicologico. Per migliorare il rapporto sessuale sono utilizzati sia dilatatori vaginali, sia la chirurgia, che presenta numerosi approcci, tra i quali:
- il metodo McIndoe: prevede l’utilizzo di cute del paziente al fine di confezionare una vagina artificiale; dopo l’intervento l’uso di dilatatori vaginali può rendersi necessario in caso di stenosi.
- il metodo Vecchietti: consiste nell’inserimento, a livello del fondo cieco della vagina, di una dispositivo di forma ovalare che viene successivamente messo in trazione dall’interno dell’addome tramite un intervento laparoscopico; l’intervento dura in tutto 45 minuti. In tal modo la vagina può crescere in dimensione di 1 cm al giorno, creando una vagina normale in circa una settimana o più.
Il trapianto uterino è stato eseguito in un certo numero di persone con agenesia mulleriana, ma l’intervento è ancora in fase sperimentale. Poiché le ovaie sono presenti, le persone con questa condizione possono avere figli genetici attraverso la fecondazione in vitro con trasferimento dell’embrione a un portatore gestazionale. Nell’ottobre 2014, è stato riferito che un mese prima una donna svedese di 36 anni era diventata la prima donna con un utero trapiantato a dare alla luce un bambino sano. È nata senza utero, ma aveva ovaie funzionanti. Lei e il padre sono passati alla fecondazione in vitro per produrre 11 embrioni, che sono stati poi congelati. I medici dell’Università di Göteborg hanno quindi eseguito il trapianto di utero, essendo il donatore un amico di famiglia di 61 anni. Uno degli embrioni congelati è stato impiantato un anno dopo il trapianto e il bambino è nato prematuro a 31 settimane dopo che la madre aveva sviluppato la preeclampsia. La ricerca promettente include l’uso di strutture coltivate in laboratorio, che sono meno soggette alle complicazioni del tessuto non vaginale, e possono essere coltivate utilizzando le cellule della donna stessa come fonte di coltura. Il recente sviluppo di vagine ingegnerizzate utilizzando le cellule del paziente stesso ha portato a vagine perfettamente funzionanti capaci di mestruazioni e orgasmo in un certo numero di pazienti.
Supporto psicologico
Scoprire di essere affette dalla sindrome di Rokitansky è ovviamente uno shock molto forte per la donna, che avrà la certezza di non poter mai rimanere incinta oltre alla percezione di essere “meno donna” del normale. La diagnosi avviene spesso in giovane età, durante le prime fasi post-puberali e ciò rende ancora più traumatica la notizia: in questo senso è assai importante avere un supporto psicologico e psichiatrico, che aiuti la paziente ad accettare la malattia. Alcune pazienti potrebbero avere un forte contraccolpo psicologico e ricadere nella depressione, nell’isolamento sociale e perfino in idee suicidarie: in questi casi farmaci antidepressivi e psicoterapia possono essere di grande aiuto.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Riconoscere un disturbo del comportamento alimentare non è semplice perché spesso si nasconde dietro abitudini apparentemente innocue, come una dieta “pulita”, un’attenzione maniacale alla forma fisica o la voglia di “mangiare sano”. Tuttavia, quando il controllo sul cibo e sul corpo diventa una gabbia, può trattarsi di qualcosa di più profondo.
Riconoscere un disturbo del comportamento alimentare non è semplice perché spesso si nasconde dietro abitudini apparentemente innocue, come una dieta “pulita”, un’attenzione maniacale alla forma fisica o la voglia di “mangiare sano”. Tuttavia, quando il controllo sul cibo e sul corpo diventa una gabbia, può trattarsi di qualcosa di più profondo.
 Con “amenorrea” (in inglese “amenorrhea”) in medicina si indica l’assenza di
Con “amenorrea” (in inglese “amenorrhea”) in medicina si indica l’assenza di 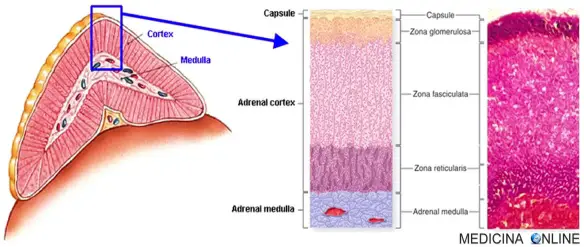 La sindrome di Achard-Thiers, nota in epoche passate come diabete delle donne barbute, è una malattia che può colpire le donne adulte o anziane, legata ad un’alterata produzione di alcuni ormoni da parte della
La sindrome di Achard-Thiers, nota in epoche passate come diabete delle donne barbute, è una malattia che può colpire le donne adulte o anziane, legata ad un’alterata produzione di alcuni ormoni da parte della  Quando una persona ha una forte perdita di peso rispetto al peso forma, potrebbe in alcuni casi essere portata a chiedersi se è sottopeso o anoressica. Nel caso della donna che vedete nella foto in alto, è difficile essere nel dubbio: quando il dimagrimento è davvero eccessivo, è anoressia nervosa. Ma se il dimagrimento è più sfumato, come capire se si è “solo” sottopeso o se siamo anoressici? Tutte le persone in sottopeso sono anoressiche? Facciamo chiarezza.
Quando una persona ha una forte perdita di peso rispetto al peso forma, potrebbe in alcuni casi essere portata a chiedersi se è sottopeso o anoressica. Nel caso della donna che vedete nella foto in alto, è difficile essere nel dubbio: quando il dimagrimento è davvero eccessivo, è anoressia nervosa. Ma se il dimagrimento è più sfumato, come capire se si è “solo” sottopeso o se siamo anoressici? Tutte le persone in sottopeso sono anoressiche? Facciamo chiarezza. Nelle donne in età fertile ed al di fuori del periodo gravidico e di quello puerpuerale, l’intervallo tra una mestruazione e quella successiva può oscillare tra i 23 ed i 35 giorni (con una durata delle perdite ematiche non superiore ad 8 giorni); questo periodo può essere suddiviso in 3 fasi:
Nelle donne in età fertile ed al di fuori del periodo gravidico e di quello puerpuerale, l’intervallo tra una mestruazione e quella successiva può oscillare tra i 23 ed i 35 giorni (con una durata delle perdite ematiche non superiore ad 8 giorni); questo periodo può essere suddiviso in 3 fasi: La prolattina (PRL) è un ormone, normalmente prodotto dall’ipofisi, che ha la funzione di stimolare la produzione di latte nelle donne
La prolattina (PRL) è un ormone, normalmente prodotto dall’ipofisi, che ha la funzione di stimolare la produzione di latte nelle donne  La sindrome di Rokitansky-Kuster-Hauser (anche chiamta agenesia mülleriana o aplasia utero vaginale o semplicemente sindrome di Rokitansky; in inglese müllerian agenesis o müllerian aplasia o vaginal agenesis o Mayer-Rokitansky-Küster-Hauser syndrome o MRKH syndrome), è una condizione congenita (cioè presente già alla nascita) che è caratterizzata dall’assenza dell’utero e – in parte o totalmente – della vagina, mentre le ovaie sono presenti e anche i genitali esterni sono normali. E’ causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e variabili malformazioni della porzione prossimale della vagina. A ciò consegue amenorrea primaria, infertilità e l’impossibilità dei rapporti sessuali.
La sindrome di Rokitansky-Kuster-Hauser (anche chiamta agenesia mülleriana o aplasia utero vaginale o semplicemente sindrome di Rokitansky; in inglese müllerian agenesis o müllerian aplasia o vaginal agenesis o Mayer-Rokitansky-Küster-Hauser syndrome o MRKH syndrome), è una condizione congenita (cioè presente già alla nascita) che è caratterizzata dall’assenza dell’utero e – in parte o totalmente – della vagina, mentre le ovaie sono presenti e anche i genitali esterni sono normali. E’ causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e variabili malformazioni della porzione prossimale della vagina. A ciò consegue amenorrea primaria, infertilità e l’impossibilità dei rapporti sessuali.