 Lo stomaco può essere considerato come una dilatazione del tubo digerente, della cui porzione sottodiaframmatica rappresenta la prima parte. Situato nella parte alta dell’addome, ha forma a pera o a cornamusa. L’estremità più grossa è rivolta in alto a sinistra, quella più piccola in basso a destra. Possiede due margini, detti curvature, e due orifizi, il cardias e il piloro. Il cardias mette in comunicazione lo stomaco con l’esofago, mentre il piloro collega lo stomaco con la prima parte dell’intestino, il duodeno.
Lo stomaco può essere considerato come una dilatazione del tubo digerente, della cui porzione sottodiaframmatica rappresenta la prima parte. Situato nella parte alta dell’addome, ha forma a pera o a cornamusa. L’estremità più grossa è rivolta in alto a sinistra, quella più piccola in basso a destra. Possiede due margini, detti curvature, e due orifizi, il cardias e il piloro. Il cardias mette in comunicazione lo stomaco con l’esofago, mentre il piloro collega lo stomaco con la prima parte dell’intestino, il duodeno.
Lo stomaco è rivestito esternamente dal peritoneo, ed è unito a fegato, colon traverso e milza per mezzo di legamenti. La mucosa che riveste la superficie interna dello stomaco presenta numerose pieghe, che delimitano aree gastriche, nelle quali si aprono le ghiandole gastriche. Queste sono stimate in 35 milioni e secernono il succo gastrico.
A cosa serve lo stomaco?
Il cardias, aprendosi, lascia passare nello stomaco il cibo proveniente dall’esofago. Gli alimenti si accumulano poco a poco nello stomaco, che ha il duplice compito di immagazzinare gli alimenti ingeriti, evitando che abbiano luogo processi putrefattivi, e di compiere le trasformazioni chimiche che caratterizzano il processo digestivo. Nello stomaco gli alimenti subiscono l’azione digestiva del succo gastrico. I movimenti dello stomaco cooperano a questo processo e determinano lo svuotamento dell’organo.
Il succo gastrico è un liquido limpido e incolore, molto acido a causa della presenza di acido cloridrico. Nel succo gastrico sono inoltre contenuti alcuni fermenti: la pepsina, che scompone le proteine, la chimosina che determina la coagulazione del latte e la lipasi gastrica, che serve alla digestione delle sostanze grasse. È infine presente la mucina, che regola l’acidità dello stomaco e protegge la mucosa gastrica.
L’acidità del succo gastrico è molto importante come mezzo per inibire la moltiplicazione dei microbi contenuti nei cibi.
Senso di sazietà
Quando il cibo è presente nello stomaco in quantità eccessiva, le sue pareti sono messe in tensione e questo dato è interpretato dal cervello come segnale di sazietà: immettere ulteriore cibo sarebbe pericoloso per l’organismo.
Come funziona lo stomaco?
L’azione digestiva del succo gastrico si svolge prevalentemente sulle proteine. L’acido cloridrico funziona come stimolante della pepsina. Le proteine, per effetto della pepsina, vengono trasformate in prodotti più semplici, i peptoni.
La chimosina impedisce che il latte liquido passi troppo rapidamente attraverso lo stomaco. Coagulandolo, permette alla pepsina di svolgere la sua azione digestiva sulle proteine contenute in esso. Questo processo è molto importante per l’alimentazione dei neonati. Nello stomaco ha inizio anche la digestione delle sostanze grasse in stato di fine emulsione. La lipasi gastrica le scinde in glicerina e acidi grassi.
La secrezione del succo gastrico è fondamentalmente legata a un meccanismo nervoso di natura riflessa. Hanno massima importanza certe influenze psichiche e le sensazioni gustative, olfattive e visive, che provocano l’insorgere dell’appetito. L’appetibilità e il sapore degli alimenti eccitano la secrezione gastrica, mentre sostanze nauseanti, ansia e paura la inibiscono. La secrezione del succo gastrico è inoltre tanto più rapida e intensa quanto è maggiore il digiuno.
Peristalsi
Oltre al succo gastrico, per la digestione sono molto importanti i movimenti dello stomaco, che favoriscono l’azione dell’acido e lo svuotamento dello stomaco. I movimenti dello stomaco avvengono sotto forma di onde contrattili, che mescolano gli alimenti e li spingono verso il piloro. Nella misura nella quale procede la digestione, il cibo si trasforma in una poltiglia chiamata chimo e le onde peristaltiche si fanno più frequenti. Quando un’onda arriva al piloro, questo si apre e il chimo viene espulso nel duodeno. Normalmente lo stomaco si svuota in 3/4 ore dopo i pasti.
Appena lo stomaco si è nuovamente svuotato, iniziano nuove contrazioni, che aumentano d’intensità con il tempo, generando in noi la sensazione della fame.
Leggi anche:
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Stomaco: anatomia e funzioni in sintesi
- Acidità di stomaco in gravidanza: farmaci, cibi e rimedi naturali
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Ma perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Glucomannano per dimagrire: nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Differenza tra laringe, faringe e trachea
- Trachea: anatomia e funzioni in sintesi
- Quanto è lungo l’intestino in adulto e neonato (tenue e crasso)
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra occlusione e subocclusione
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi e tumore
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Feci nere e melena: cause e cure in adulti e neonati
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Alimentazione e disfagia nel paziente con morbo di Parkinson
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Colonscopia: rischi, effetti collaterali e complicanze
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
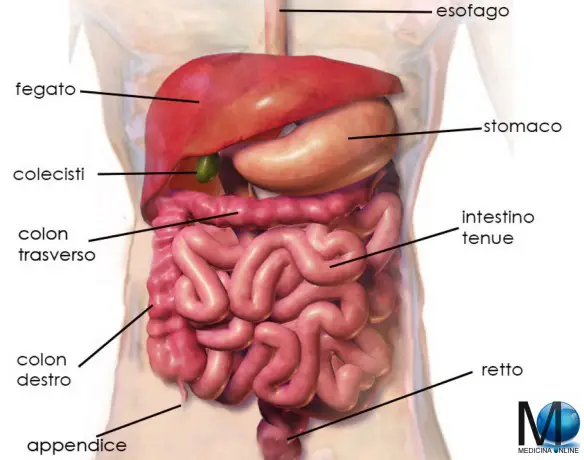 Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.
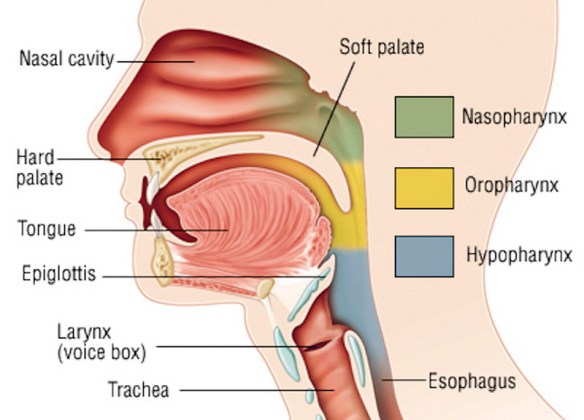 Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori (tipicamente l’esofago) subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie. A seconda della zona dove si determina la difficoltà del passaggio del cibo, la disfagia viene classificata in:
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori (tipicamente l’esofago) subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie. A seconda della zona dove si determina la difficoltà del passaggio del cibo, la disfagia viene classificata in: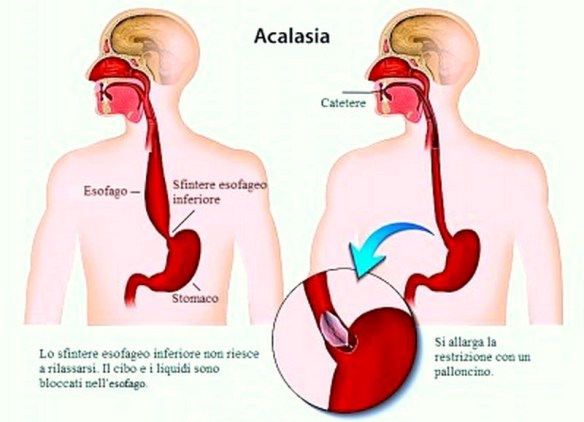
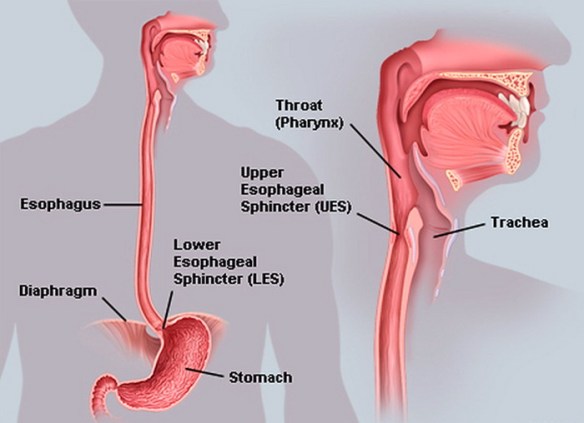 Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori (tipicamente l’esofago) subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori (tipicamente l’esofago) subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.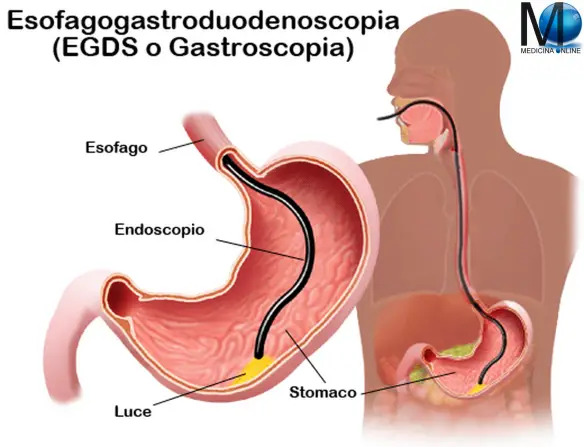 È un’infezione cronica della mucosa gastrica, a opera dell’Helicobacter Pylori (HP). Questo batterio riesce a sopravvivere nell’ambiente acido dello stomaco e ne danneggia le cellule, innescando una reazione infiammatoria che determina una malattia cronica, la gastrite cronica superficiale o atrofica. L’infezione è anche il principale fattore eziologico dell’ulcera peptica (sia duodenale che gastrica).
È un’infezione cronica della mucosa gastrica, a opera dell’Helicobacter Pylori (HP). Questo batterio riesce a sopravvivere nell’ambiente acido dello stomaco e ne danneggia le cellule, innescando una reazione infiammatoria che determina una malattia cronica, la gastrite cronica superficiale o atrofica. L’infezione è anche il principale fattore eziologico dell’ulcera peptica (sia duodenale che gastrica). Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori, subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie;
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori, subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie; Lo stomaco può essere considerato come una dilatazione del tubo digerente, della cui porzione sottodiaframmatica rappresenta la prima parte. Situato nella parte alta dell’addome, ha forma a pera o a cornamusa. L’estremità più grossa è rivolta in alto a sinistra, quella più piccola in basso a destra. Possiede due margini, detti curvature, e due orifizi, il cardias e il piloro. Il cardias mette in comunicazione lo stomaco con l’esofago, mentre il piloro collega lo stomaco con la prima parte dell’intestino, il duodeno.
Lo stomaco può essere considerato come una dilatazione del tubo digerente, della cui porzione sottodiaframmatica rappresenta la prima parte. Situato nella parte alta dell’addome, ha forma a pera o a cornamusa. L’estremità più grossa è rivolta in alto a sinistra, quella più piccola in basso a destra. Possiede due margini, detti curvature, e due orifizi, il cardias e il piloro. Il cardias mette in comunicazione lo stomaco con l’esofago, mentre il piloro collega lo stomaco con la prima parte dell’intestino, il duodeno.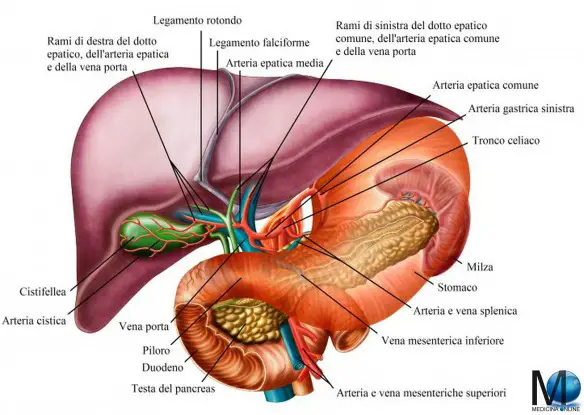 Meccanismi di secrezione acida
Meccanismi di secrezione acida