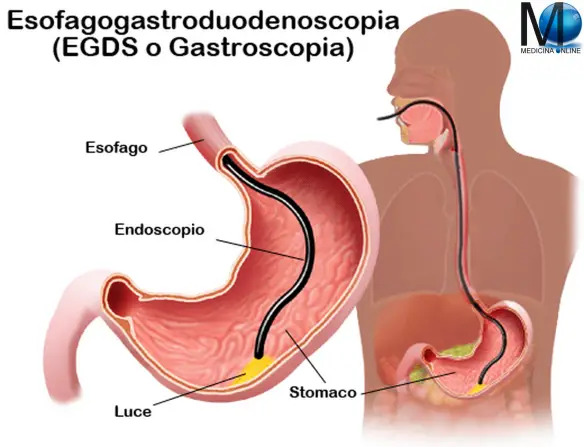
L’endoscopia viene usata per la diagnosi di ulcera peptica
L’ulcera peptica, nelle sue varianti gastrica (che interessa lo stomaco) o duodenale (che insorge nel duodeno) è una lesione localizzata che interessa la Continua a leggere


L’endoscopia viene usata per la diagnosi di ulcera peptica
L’ulcera peptica, nelle sue varianti gastrica (che interessa lo stomaco) o duodenale (che insorge nel duodeno) è una lesione localizzata che interessa la Continua a leggere
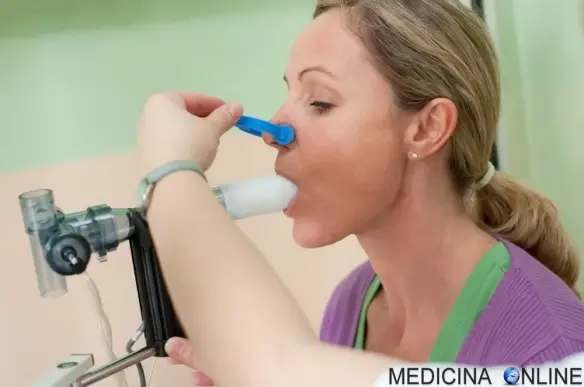 Con “test del respiro” o “breath test” in medicina si indica una tipologia di esami non invasivi grazie ai quali si diagnostica la presenza del batterio Helicobacter pylori, l’agente causale più importante della Continua a leggere
Con “test del respiro” o “breath test” in medicina si indica una tipologia di esami non invasivi grazie ai quali si diagnostica la presenza del batterio Helicobacter pylori, l’agente causale più importante della Continua a leggere
 Il termine “ulcera” in medicina indica una soluzione di continuo (cioè una interruzione) del rivestimento mucoso di un tessuto/organo, di diametro maggiore di 3 mm e di forma generalmente rotondeggiante od ovalare con margini più o meno netti. La lesione ulcerosa ha inoltre tre caratteristiche:
Il termine “ulcera” in medicina indica una soluzione di continuo (cioè una interruzione) del rivestimento mucoso di un tessuto/organo, di diametro maggiore di 3 mm e di forma generalmente rotondeggiante od ovalare con margini più o meno netti. La lesione ulcerosa ha inoltre tre caratteristiche:
Esistono molti tipi diversi di ulcera in base alle sue caratteristiche morfologiche, al tessuto dove si verifica ed alle cause che l’hanno determinata. Tipici esempi di ulcera sono l’ulcera gastrica e l’ulcera duodenale, che prendono il nome di “ulcera peptica” e sono causate nella maggioranza dei casi da un’infezione dello stomaco provocata dal batterio denominato Helicobacter pylori; altra causa importante di ulcera peptica è rappresentata dall’uso cronico/abuso farmaci antinfiammatori non steroidei (FANS) come l’acido acetilsalicilico contenuto nella classica aspirina.
L’ulcera può presentarsi in diverse forme e tipologie, come ad esempio:
Nell’ulcera si distinguono due parti: un fondo e i margini. Il fondo può essere:
I margini possono essere:
Leggi anche:
L’ulcera può presentarsi in ogni parte del tratto digestivo, dall’esofago al retto. Le cause sono numerose e si differenziano in base alla sede della lesione.
Le cause sono diverse e di differente natura:
Pertanto la cura delle ulcere differisce in rapporto alla loro natura, essendo ora di competenza medica (ulcere infettive) ora di competenza chirurgica (ulcere del tratto gastroduodenale).
L’esempio tipico di ulcera è quella peptica, conosciuta anche come ulcera allo stomaco anche se in realtà può colpire anche il duodeno, cioè il segmento intestinale che è posto dopo lo stomaco. L’ulcera peptica è una lesione circoscritta che colpisce la mucosa (il rivestimento) dello stomaco, la prima porzione dell’intestino tenue o, occasionalmente, la parte inferiore dell’esofago. E’ tra le ulcere più diffuse, interessando il 5% della popolazione.
I suoi sintomi più comuni consistono nello svegliarsi improvvisamente di notte con dolore addominale superiore che tende a migliorare in seguito ad un pasto. Il dolore è spesso descritto come “sordo” o come un bruciore. Altri sintomi includono eruttazione, vomito, perdita di peso, scarso appetito. Tuttavia, circa un terzo degli anziani non presentano alcun sintomo.
Le complicazioni includono sanguinamento, perforazione e blocco dello stomaco. Il sanguinamento si verifica in circa il 15% delle persone e può determinare pericolose emorragie con ematemesi (sangue nel vomito) o melena (feci di colore molto scuro, tendente al nero, a causa della presenza di sangue digerito).
Le cause più comuni sono il batterio l’Helicobacter pylori ed i farmaci anti-infiammatori non steroidei (FANS). Altre cause e fattori di rischio includono il fumo di tabacco, lo stress dovuto ad una grave malattia, come la malattia di Behcet, la sindrome di Zollinger-Ellison, la malattia di Crohn e la cirrosi epatica. Le persone anziane sono più esposte al rischio di ulcera peptica perché generalmente più sensibili agli effetti dei farmaci FANS.
La diagnosi viene sospetta quando si presentano i primi sintomi, per poi essere confermata tramite endoscopia o radiografie con bario ingerito come mezzo di contrasto. Le infezioni da Helicobacter pylori possono essere diagnosticate tramite gli esami del sangue per gli anticorpi, un test del respiro per l’urea o una biopsia dello stomaco. Altre condizioni che producono sintomi simili includono il cancro allo stomaco, la malattia coronarica e l’infiammazione del rivestimento dello stomaco o della colecisti.
Leggi anche: Breath test Helicobacter: come funziona, come si fa e valori
Il trattamento comprende lo smettere di fumare, evitare l’assunzione di FANS, di bevande alcoliche e assumere farmaci per diminuire l’acidità dello stomaco. Il farmaco usato per diminuire l’acidità di solito è un inibitore della pompa protonica (IPP) o un antagonista dei recettori H2 con quattro settimane di trattamento iniziale raccomandato. Le ulcere causate da H. pylori sono trattate con una combinazione di farmaci, come l’amoxicillina, la claritromicina e un IPP. La resistenza agli antibiotici è in aumento e il trattamento non può essere quindi sempre efficace. Le ulcere sanguinanti possono essere trattate mediante endoscopia o con la chirurgia a “cielo aperto” tipicamente utilizzata solo nei casi di insuccesso. Il tipo di dieta, contrariamente alla credenza popolare, non riveste un ruolo significativo sia nella prevenzione che come causa di ulcere, come anche la gastrite.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie
 Sono tanti gli italiani appassionati di liquirizia, tuttavia deve essere assunta con moderazione, specie dai cardiopatici, dagli ipertesi e dalle donne incinte.
Sono tanti gli italiani appassionati di liquirizia, tuttavia deve essere assunta con moderazione, specie dai cardiopatici, dagli ipertesi e dalle donne incinte.
Un eccesso di liquirizia, specie sopra i 40 anni, può infatti portare ad aritmie cardiache anche gravi. Lo ricorda l’FDA (Food and Drug Administration l’ente governativo statunitense che si occupa della regolamentazione dei prodotti alimentari e farmaceutici) in uno dei suoi ‘warning’, secondo cui una quantità di 57 grammi al giorno per due settimane è sufficiente a rischiare il ricovero in ospedale.
La liquirizia, spiega il comunicato, contiene la glicirrizina, un composto contenuto nella radice che fa abbassare i livelli di potassio nel sangue. Quando questo succede alcune persone hanno ritmi cardiaci anormali, pressione alta, letargia e insufficienza cardiaca. “Lo scorso anno – spiega Linda Katz, esperta dell’Fda – l’agenzia ha ricevuto un report su un appassionato di liquirizia che ha avuto problemi medici dopo l’assunzione. E diverse riviste scientifiche hanno legato questo alimento a problemi di salute sopra i 40 ani, soprattutto in chi ha già precedenti di problemi al cuore o pressione alta. I livelli di potassio comunque tornano normali in breve tempo quando si termina l’assunzione”. Molti dei prodotti commerciali alla liquirizia, ricorda l’Fda, contengono realtà olio di anice, che ha lo stesso sapore, e in commercio ci sono anche varietà di liquirizia da cui è stata tolta la glicirrizina.
Effetti collaterali dovuti a sovradosaggio di glicirrizina sono l’ipertensione e l’edema, dovuti all’accumulo di ioni sodio e acqua. La glicirrizina infatti, inibisce l’enzima 11beta-idrossisteroide deidrogenasi il quale, in una situazione fisiologica, catalizza la formazione di due molecole di cortisone (forma meno attiva) a partire dal cortisolo (forma attiva). Il cortisolo può agire similmente all’aldosterone sui recettori mineralcorticoidi, con conseguente aumentato riassorbimento di sodio e acqua nel tubulo collettore renale. L’uso è comunque sconsigliato per chi soffre di ipertensione arteriosa.
Leggi anche:
L’American Journal of Epidemiology ha pubblicato un articolo in cui attribuisce alla glicirrizina contenuta nella liquirizia, un aumento della probabilità di disordini cognitivi e del comportamento nei bambini di donne che ne abbiano fatto un largo consumo in gravidanza: secondo Seckl e Katri Räikkönen, del dipartimento di psicologia dell’Università di Helsinki, la glicirizzina può danneggiare la placenta, lasciando passare alcuni ormoni legati allo stress che vengono prodotti dall’organismo della madre.
In ambito farmacologico la glicirrizina contenuta nella liquirizia, viene sfruttato come espettorante e come gastroprotettore nell’ulcera peptica. Trova anche utilizzo come dolcificante alimentare, essendo fino a 50 volte più dolce del saccarosio e rispetto al quale il gusto dolce viene percepito più tardi ma rimane più a lungo in bocca. Rispetto al dolcificante sintetico aspartame continua a conferire gusto dolce anche in seguito a riscaldamento.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 Il termine “ulcera peptica” indica una erosione più o meno estesa/profonda della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
Il termine “ulcera peptica” indica una erosione più o meno estesa/profonda della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
Esiste anche l’ulcera esofagea, che colpisce l’esofago (più frequentemente la parte inferiore dell’esofago). Spesso è associata al reflusso gastroesofageo cronico.
Se fino a qualche decennio fa si pensava che le cause di ulcera peptica fossero stress, cibi troppo speziati o uno stile di vita errato, adesso si è concordi nel considerare le infezioni batteriche da Helicobacter Pylori o l’impiego continuativo di determinati tipi di farmaci come le cause più frequenti dell’ulcera peptica. In base alla zona in cui si manifesta, l’ulcera peptica può essere denominata in maniera differente: si tratta di ulcera gastrica quando va a colpire lo stomaco; l’ulcera duodenale è quella che va a colpire la parte superiore dell’intestino tenue; infine, l’ulcera esofagea, che va a colpire la porzione inferiore dell’esofago. In numerose occasioni, quest’ultima condizione è correlato con il reflusso gastroesofageo cronico. L’ulcera peptica, però, non va mai confusa con la gastrite, che invece è un’infiammazione che va a colpire le pareti dello stomaco, ma che con il passare del tempo è in grado di provocare un’ulcerazione.
Come già prima accennato, diversi anni fa si pensava che l’ulcera peptica fosse causata da stress e da cibi troppo speziati. Al giorno d’oggi, invece, la medicina ha scoperto che il vero motivo che porta all’insorgenza di tale patologia è l’Helicobacter Pylori, ovvero un batterio flagellato. Questo microrganismo ha la particolarità di svilupparsi e riprodursi nella mucosa che funge da copertura e protezione dei vari tessuti che formano le pareti dello stomaco, nonché dell’intestino tenue. Normalmente questo batterio non causa alcun tipo di malattia, ma in certe occasioni, come le carenze immunitarie, può danneggiare la mucosa e causare uno stato di infiammazione delle pareti del duodeno o dello stomaco. Tra le altre possibili cause troviamo anche una rara condizione chiamata sindrome di Zollinger-Ellison. Altra causa frequente è l’impiego frequente e costante di farmaci analgesici, come ad esempio i farmaci antinfiammatori non steroidei (FANS) che possono provocare un’irritazione, così come uno stato di infiammazione della mucosa all’interno dello stomaco e dell’intestino tenue. Si tratta di farmaci come l’aspirina, l’ibuprofene, il naprossene e il ketoprofene. Per tale ragione, si suggerisce sempre di assumerli con moderazione e nel corso del pasto, in maniera tale da ridurre il rischio di ulcera. Tra le altre cause troviamo indubbiamente il fumo, visto che la nicotina che si trova nel tabacco può comportare un aumento del volume e della quantità di acidi gastrici. Anche un consumo eccessivo di bevande alcoliche può portare all’ulcera peptica, così come lo stress, anche se non direttamente. Infatti, lo stress può favorire un peggioramento dei vari sintomi connessi a tale patologia e, tra l’altro, anche rendere decisamente più lenta la guarigione.
Per capire come i gli antinfiammatori (FANS) siano in grado di causare la formazione di un’ulcera nello stomaco è importante capire il loro meccanismo; si tratta di molecole usate per ridurre e trattare dolore, febbre e l’infiammazione. Nell’organismo umano i meccanismi biochimici alla base di questi sintomi passano attraverso due specifici enzimi che sono l’obiettivo di questi farmaci: bloccando o riducendo l’attività enzimatica si riducono i sintomi. Il problema nasce dal fatto che gli stessi enzimi sono coinvolti anche nella produzione di una sostanza che protegge le pareti dello stomaco dagli acidi gastrici e l’assunzione di antinfiammatori ne riduce fortemente la quantità prodotta, aumentando quindi la probabilità di sviluppo di ulcera peptica. In aggiunta, molti antinfiammatori sono di per sé acidi, l’assunzione per bocca è quindi responsabile anche di un’azione gastrolesiva diretta. Sono soggetti a questo rischio persone di tutte le età che si trovano a dover assumere FANS per lunghi periodi (settimane), ma in generale le sono a maggior rischio pazienti:
L’H. pylori è un batterio a forma di spirale in grado di causare la comparsa di ulcera peptica danneggiando il rivestimento mucoso che protegge la mucosa dello stomaco e del duodeno dall’azione degli acidi gastrici. Si tratta di un’infezione molto diffusa, che si stima colpisca circa un terzo della popolazione; nella maggior parte dei casi tuttavia l’infezione rimane asintomatica (senza sintomi né complicazioni) per anni o per sempre. Raramente i bambini infetti manifestano ulcera, mentre è più comune la comparsa negli adulti.
Leggi anche:
La sindrome di Zollinger-Ellison è una rara condizione che si verifica quando uno o più tumori si formano nel pancreas e nel duodeno e rilascian grandi quantità di gastrina, un ormone che stimola la produzione gastrica di acidi; questa eccessiva presenza di acidi gastrici alla lunga diventa causa di ulcere peptiche e intestinali. La sindrome colpisce circa un soggetto ogni milione di persone, tendenzialmente tra i 30 e i 50 anni.
Il sintomo che compare più di frequente e con la maggiore facilità è sicuramente il bruciore di stomaco. Infatti, il dolore che viene causato dall’ulcera può peggiorare rapidamente quando gli acidi gastrici urtano sempre più spesso contro la zona che ha subito l’ulcera. Si tratta di un dolore che, nella maggior parte dei casi, il paziente può sentire in una parte del corpo compresa tra l’ombelico e lo sterno, mentre la sua durata può variare (si va da pochi minuti fino a qualche ora). Inoltre, tale dolore diventa più intenso a stomaco vuoto, così come insorge spesso nel bel mezzo della notte. Si può rendere un po’ più sopportabile tale dolore consumando dei cibi che possano quantomeno contrastare l’acidità di stomaco o dei farmaci adatti.
Il fastidio tipicamente:
Tra i sintomi meno comuni ricordiamo:
Senza un adeguato trattamento l’ulcera peptica può peggiorare, è quindi indispensabile non trascurare alcun sintomo dubbio, prima che compaiano eventualmente:
L’ulcera peptica può durare anche solo per pochi giorni, così come può affliggere il paziente per diverse settimane. Nei casi più gravi, tale disturbo può dar luogo anche ad altri sintomi, come ad esempio sensazione di nausea, vomito con sangue, modifica dell’appetito, presenza di sangue più scuro nelle feci, feci di colore nero, perdita di peso senza apparenti motivazioni.
Nel caso in cui non venga curata a dovere, l’ulcera peptica potrebbe anche svilupparsi in un’emorragia interna, un’infezione piuttosto che in cicatrici. L’emorragia può insorgere dopo una progressiva, ma lenta perdita di sangue che è in grado di causare l’anemia. L’infezione, invece, può insorgere nel momento in cui l’ulcera peptica va a bucare le pareti che costituiscono lo stomaco oppure quelle dell’intestino tenue, provocando un serio pericolo di infezione della cavità dell’addome. Questo tipo di ulcere, inoltre, sono in grado anche di diventare del vero e proprio tessuto cicatrizzato che va a bloccare il normale percorso dei cibi all’interno del canale digerente. Le cicatrici, quindi, tolgono al paziente l’appetito anche dopo pochissimi bocconi e causano spesso vomito, così come una notevole perdita di peso.
L’ulcera non è un disturbo che sia possibile gestire con rimedi da automedicazione ed è quindi necessario rivolgersi al medico in caso di dubbi sulla sua presenza. Contattare urgentemente il medico o il Pronto Soccorso nel caso in cui comparissero:
Le complicazioni gravi sono relativamente rare, ma potenzialmente molto gravi se il disturbo viene trascurato.
Leggi anche:
Per scoprire se i sintomi del paziente sono causati da un’ulcera il primo passo è sempre la visita medica, che permette di ricostruire un’accurata anamnesi (sintomi, fattori di rischi, storia clinica, …) ed evidenziare eventuali segni caratteristici (gonfiore, suoni all’auscultazione, dolore e/o tensione alla pressione).
Leggi anche:
Il trattamento dell’ulcera peptica è strettamente legato alla causa della sua formazione e in alcuni casi le opzioni terapeutiche sono numerose; vediamo le principali.
Nel caso in cui siano i farmaci antinfiammatori ad aver provocato la comparsa di ulcera in genere si procede:
I farmaci di elezione in caso di problemi di stomaco sono i cosiddetti PPI, inibitori di pompa protonica. Il modo migliore per ridurre l’acidità di stomaco è quello di spegnere le “pompe” che si trovano all’interno delle cellule che secernono gli acidi. Gli inibitori della pompa protonica riducono l’acidità bloccando l’azione di queste minuscole pompe. Tra i farmaci di questa categoria, disponibili in farmacia con o senza ricetta, ricordiamo: l’omeprazolo (Mepral®, Omeprazen®), il lansoprazolo (Lansox®, Limpidex®), il rabeprazolo (Pariet®), l’esomeprazolo (Nexium®) e il pantoprazolo (Peptazol®). I medici spesso prescrivono questi farmaci per accelerare il processo di guarigione dell’ulcera peptica. Si ritiene che gli inibitori della pompa protonica inibiscano anche la proliferazione dell’H. pylori, tuttavia l’uso protratto di questi farmaci, soprattutto ad alti dosaggi, può aumentare il rischio di fratture del femore e altri disturbi a causa di un ridotto assorbimento di calcio, ferro, magnesio e altre sostanze.
I farmaci antistaminici anti-H2 erano la migliore scelta terapeutica prima della scoperta degli inibitori di pompa, ma ancora oggi rappresentano un’interessante opzione terapeutica alla luce dei possibili effetti collaterali dei PPI. Questi farmaci impediscono all’istamina di raggiungere i recettori preposti e aumentare così la produzione di succhi gastrici; diminuiscono quindi la quantità di acido cloridrico presente nell’apparato digerente, alleviando così il dolore provocato dall’ulcera e accelerandone il processo di guarigione. Gli antiulcera sono disponibili in farmacia, con o senza ricetta medica a seconda del dosaggio; tra di essi ricordiamo: la ranitidina (Zantac®, Ranidil®), la famotidina (Gastridin®) e la cimetidina (Tagamet®).
In alcuni casi si ricorre a farmaci in grado di proteggere le mucose interne dello stomaco e dell’intestino tenue. Tra di essi ricordiamo il sucralfato (Sucralfin®) e il misoprostol (Cytotec®), entrambi disponibili in farmacia con obbligo di ricetta; possono essere associati alle molecole viste in precedenza.
Per quanto riguarda le ulcere provocate dal batterio Helicobacter Pylori si ricorre a un approccio combinato:
Per realizzare questi due obiettivi è necessario usare almeno due (a volte tre o quattro) dei farmaci seguenti:
Le ulcere peptiche che non guariscono dopo la terapia sono dette ulcere refrattarie. Un’ulcera può non guarire o recidivare (cioè guarire e poi comparire nuovamente) per diversi motivi, tra cui ricordiamo:
In casi più rari, le ulcere refrattarie possono essere provocate da una sovrapproduzione di acidi gastrici, come avviene nelle persone affette dalla sindrome di Zollinger-Ellison. La terapia per l’ulcera refrattaria di solito consiste nell’eliminazione dei fattori che possono interferire con la guarigione e nell’assunzione di farmaci antiulcera a dosaggi maggiori. In alcuni casi, possono essere aggiunti altri farmaci. L’intervento chirurgico è necessario solo se l’ulcera non risponde a una terapia farmacologica aggressiva.
Prima della comprensione delle reali cause di ulcera peptica si riteneva che una dieta scrupolosa fosse un passo indispensabile alla guarigione, così come la riduzione dello stress; negli ultimi anni tuttavia questi aspetti sono stati rivalutati e, benché ancora importanti, non sembrano essere determinanti nel processo di guarigione. In passato si usava il latte per il trattamento dell’ulcera ma, dopo un iniziale sollievo dai sintomi (il latte è basico e tampona quindi l’acidità gastrica), questi vanno a peggiorare a causa del contenuto in grassi della bevanda. È comunque consigliabile:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
 Il termine “ulcera peptica” indica una lesione erosiva, con grandezza e profondità variabili, della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
Il termine “ulcera peptica” indica una lesione erosiva, con grandezza e profondità variabili, della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
Ricordiamo che il duodeno è il primo tratto dell’intestino tenue, che accoglie il cibo in uscita dallo stomaco. Al duodeno seguono gli altri due tratti del tenue che sono il digiuno e l’ileo.
Esiste anche un altro tipo di ulcera, l’ulcera esofagea, che colpisce l’esofago (più frequentemente la parte inferiore dell’esofago). Spesso è associata al reflusso gastroesofageo cronico.
Per approfondire:
Cause comuni
Un fattore di primaria importanza nella genesi dell’ulcera peptica, sia duodenale che gastrica, è l’infezione gastrica da Helicobacter pylori, un batterio in grado di provocare infiammazione e ulcera sia a livello dello stomaco sia, tramite il suo effetto sulla secrezione acida, nel duodeno.
Un tipo particolare di ulcera, prevalentemente ma non esclusivamente localizzata allo stomaco, può essere provocata dall’impiego di cronico aspirina o di altri farmaci antinfiammatori non steroidei (FANS), che inibiscono la produzione dei fattori protettivi normalmente in grado di difendere lo stomaco dall’azione dell’acido. Altre cause comuni e fattori di rischio sono il fumo di sigaretta, l’abuso di alcolici e la gastrite.
Leggi anche:
La secrezione acida
L’ulcera duodenale può essere associata a un aumento della secrezione di acido da parte dello stomaco, a sua volta favorita da fattori genetici, stimoli nervosi, fumo.
Nell’ulcera gastrica, invece, la secrezione acida gastrica non gioca alcun ruolo, anzi è ridotta in molti casi a gastrite atrofica.
I sintomi di ulcera peptica
I sintomi più comuni, sia per l’ulcera gastrica per quella duodenale, sono dolore e bruciore di stomaco, per lo più notturni e comunque a digiuno nell’ulcera duodenale, subito dopo il pasto nell’ulcera gastrica. L’ulcera gastrica in particolare è spesso associata a sintomi dispeptici (digestione difficile, sazietà precoce, gonfiore), determinati verosimilmente dalla gastrite cronica associata. Le complicanze sono anemizzazione progressiva o emorragia acuta (melena), più raramente l’ulcera può perforarsi.
Leggi anche:
Diagnosi di ulcera gastrica e duodenale
La diagnosi in entrambi i casi si basa sui segni clinici e viene confermata con la gastroduodenoscopia, correlata da biopsie della mucosa gastrica. Molto importante è ovviamente la ricerca dell’infezione dal batterio Helicobacter pylori, che come abbiamo visto è una delle cause principali di ulcera peptica, a tal proposito leggi anche: Breath test Helicobacter: come funziona, come si fa e valori
Come si curano?
In entrambi i casi di ulcera, esistono vari farmaci efficaci come inibitori della secrezione acida gastrica (anti H2, inibitori di pompa protonica) e protettori della mucosa gastrica che possono essere ottimi palliativi, ma solo la sospensione dell’assunzione di FANS e/o l’eradicazione dell’Helicobacter pylori (con cocktails di vari medicinali, specie antibiotici) può risolvere definitivamente e a monte il problema delle recidive.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 È un’infezione cronica della mucosa gastrica, a opera dell’Helicobacter Pylori (HP). Questo batterio riesce a sopravvivere nell’ambiente acido dello stomaco e ne danneggia le cellule, innescando una reazione infiammatoria che determina una malattia cronica, la gastrite cronica superficiale o atrofica. L’infezione è anche il principale fattore eziologico dell’ulcera peptica (sia duodenale che gastrica).
È un’infezione cronica della mucosa gastrica, a opera dell’Helicobacter Pylori (HP). Questo batterio riesce a sopravvivere nell’ambiente acido dello stomaco e ne danneggia le cellule, innescando una reazione infiammatoria che determina una malattia cronica, la gastrite cronica superficiale o atrofica. L’infezione è anche il principale fattore eziologico dell’ulcera peptica (sia duodenale che gastrica).
COME SI RICONOSCE?
Non è stata identificata una sintomatologia specifica determinata dall’infezione. I sintomi possono dunque essere quelli della gastrite cronica e della dispepsia funzionale o quelli della malattia ulcerosa. In molti casi l’infezione viene riscontrata in soggetti del tutto asintomatici.
Per diagnosticare l’infezione da Helicobacter Pylori si possono utilizzare metodiche invasive e non invasive. Le prime prevedono l’esecuzione dell’esofagogastroduodenoscopia con biopsie gastriche: il batterio può essere identificato dall’istologo sul preparato istologico, o può essere individuato già nel corso dell’esame mediante un test rapido (test all’ureasi); nei casi di resistenza documentata del batterio ai trattamenti antibiotici tradizionali, la biopsia può essere utilizzata per la coltura dell’Helicobacter Pylori, cioè per un esame diagnostico molto preciso, anche se tecnicamente complesso, che, abbinato all’antibiogramma, permette di documentare a quali antibiotici è resistente o è sensibile il batterio. Ciò permette quindi di effettuare una terapia di eradicazione mirata.
Gli esami non invasivi consentono la diagnosi dell’infezione tramite prelievo di sangue (ricerca degli anticorpi), analisi del respiro (urea breath test) o anche analisi delle feci, una metodica utilizzata in pochi centri, ma spesso eseguita nei bambini.
COME SI CURA?
L’eradicazione dell’infezione si ottiene utilizzando diversi schemi terapeutici che prevedono un potente inibitore della secrezione acida gastrica (inibitori di pompa protonica) e un’associazione di antibatterici, variamente combinati tra di loro. L’indicazione all’eradicazione dell’infezione è certa nei soggetti affetti da malattia ulcerosa, da lesioni precancerose dello stomaco, da linfoma MALT e in chi deve essere sottoposto a terapia cronica con farmaci antinfiammatori non steroidei (FANS); è invece da definire in tutti gli altri casi.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!