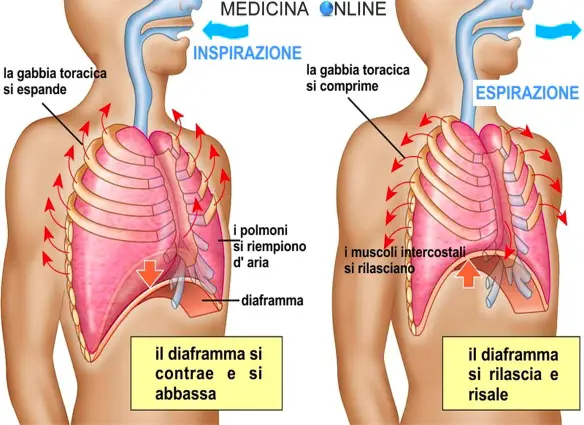
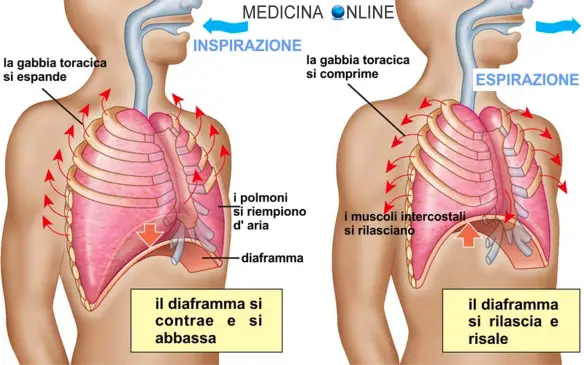
Eupnea
Con il termine “eupnea” si intende una frequenza respiratoria normale, che nell’adulto si attesta in un intervallo di valori tra i Continua a leggere


Con il termine “eupnea” si intende una frequenza respiratoria normale, che nell’adulto si attesta in un intervallo di valori tra i Continua a leggere
 Esiste un segnale che indica che il paziente sta per morire? Secondo un medico statunitense tale segnale premonitore esiste e si chiama “rantolo della morte” (in inglese “death rattle“) che consiste in un Continua a leggere
Esiste un segnale che indica che il paziente sta per morire? Secondo un medico statunitense tale segnale premonitore esiste e si chiama “rantolo della morte” (in inglese “death rattle“) che consiste in un Continua a leggere
 Le funzioni dei polmoni sono estremamente varie e – al contrario di quello che comunemente si pensa – non servono solo al trasporto dell’ossigeno. Oltre alla funzione respiratoria, i polmoni svolgono anche numerose funzioni non respiratorie. Continua a leggere
Le funzioni dei polmoni sono estremamente varie e – al contrario di quello che comunemente si pensa – non servono solo al trasporto dell’ossigeno. Oltre alla funzione respiratoria, i polmoni svolgono anche numerose funzioni non respiratorie. Continua a leggere
 Con “insufficienza respiratoria” si indica una sindrome causata dall’incapacità dell’intero sistema respiratorio (non solo dei polmoni come erroneamente si pensa) di svolgere le proprie numerose funzioni, tra cui la vitale funzione di assicurare all’organismo un adeguato scambio gassoso (anidride carbonica – ossigeno) sia a riposo Continua a leggere
Con “insufficienza respiratoria” si indica una sindrome causata dall’incapacità dell’intero sistema respiratorio (non solo dei polmoni come erroneamente si pensa) di svolgere le proprie numerose funzioni, tra cui la vitale funzione di assicurare all’organismo un adeguato scambio gassoso (anidride carbonica – ossigeno) sia a riposo Continua a leggere
 Le “prove di funzionalità polmonare”, più correttamente chiamate “prove di funzionalità respiratoria” (PFR), sono un gruppo di indagini strumentali che permettono di valutare la funzione dell’apparato respiratorio nelle sue multiple e complesse componenti, sia in pazienti sani (ad esempio atleti o soggetti a rischio di sviluppare Continua a leggere
Le “prove di funzionalità polmonare”, più correttamente chiamate “prove di funzionalità respiratoria” (PFR), sono un gruppo di indagini strumentali che permettono di valutare la funzione dell’apparato respiratorio nelle sue multiple e complesse componenti, sia in pazienti sani (ad esempio atleti o soggetti a rischio di sviluppare Continua a leggere
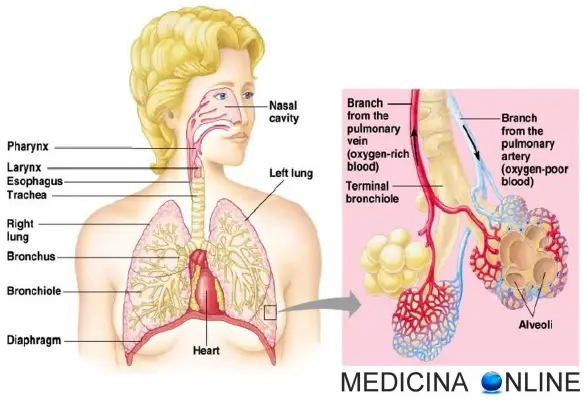
 I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino, dove è contenuto il cuore. Il polmone destro è più voluminoso del sinistro, in quanto quest’ultimo deve “lasciar spazio” al cuore, posizionato lievemente a sinistra rispetto alla linea mediana del corpo. Alla domanda dei nostri studenti “dove si trovano i polmoni davanti o dietro?” rispondiamo che i polmoni, sul piano sagittale, non possono essere Continua a leggere
I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino, dove è contenuto il cuore. Il polmone destro è più voluminoso del sinistro, in quanto quest’ultimo deve “lasciar spazio” al cuore, posizionato lievemente a sinistra rispetto alla linea mediana del corpo. Alla domanda dei nostri studenti “dove si trovano i polmoni davanti o dietro?” rispondiamo che i polmoni, sul piano sagittale, non possono essere Continua a leggere
 Introduzione
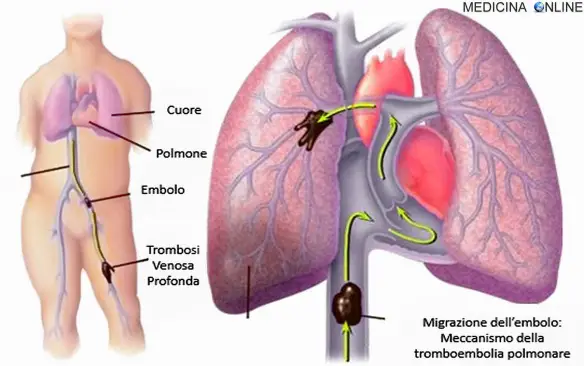
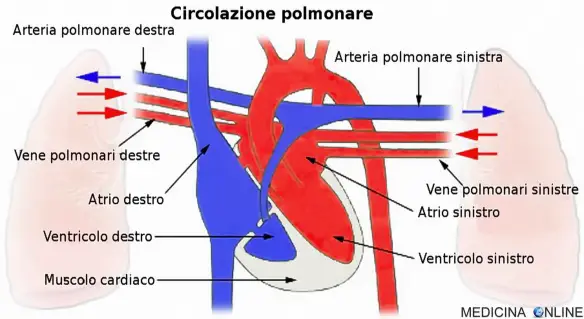
IntroduzioneL’embolia polmonare (EP) è l’ostruzione acuta (completa o parziale) di uno o più rami dell’arteria polmonare, da parte di materiale embolico proveniente dalla circolazione venosa sistemica. Se tale ostruzione è causata da materiale trombotico viene definita più precisamente col termine tromboembolia polmonare (TEP). Nel 95% dei casi, gli emboli partono da una trombosi venosa profonda (TVP) degli arti inferiori (un coagulo di sangue nelle vene profonde delle gambe o bacino), nella restante parte dei casi da una TVP degli arti superiori (più spesso da interessamento della vena succlavia al livello del distretto toracico), oppure sono costituiti da materiale non trombotico (gas, liquidi, grasso). L’ostruzione del flusso sanguigno attraverso i polmoni e la pressione risultante sul ventricolo destro del cuore sono le cause che portano ai sintomi e segni dell’embolia polmonare. Il rischio di sviluppare questa situazione può aumentare in alcune circostanze, come ad esempio la presenza di un tumore, l’allettamento prolungato (cioè la “costrizione a stare a letto” per lunghi periodi, come avviene nei pazienti politraumatizzati, quelli con paralisi o con deficit di mobilità, gli anziani), un recente intervento chirurgico o una frattura di femore.
I sintomi di embolia polmonare comprendono difficoltà respiratorie, dolore al torace durante l’inspirazione e palpitazioni. I segni clinici includono bassa saturazione di ossigeno nel sangue e cianosi, respirazione rapida e tachicardia. I casi più gravi possono portare al collasso, bassa pressione sanguigna e alla morte improvvisa.
La diagnosi si basa sui segni clinici in combinazione con i test di laboratorio (test del D-dimero) e studi di imaging biomedico, solitamente angiografia polmonare realizzata con tomografia computerizzata o scintigrafia polmonare.
Il trattamento in genere avviene con la somministrazione di farmaci anticoagulanti, come eparina e coumadin. I casi più gravi richiedono l’effettuazione di una procedura di trombolisi farmacologica o un intervento chirurgico di trombectomia polmonare.
Se non trattata tempestivamente, l’embolia polmonare è potenzialmente mortale.
Si parla di “embolia polmonare massiva” quando vi è coinvolgimento di almeno due rami lobari o del 50% della circolazione polmonare.
Negli Stati Uniti ogni anno si registrano più di 0,6 milioni di casi di embolia polmonare. Essa è causa del decesso di un numero di pazienti che varia dai 50.000 ai 200.000. Il rischio in coloro che sono ricoverati in ospedale è di circa l’1%. Il tasso di mortalità per embolia polmonare è sceso dal 6% al 2% nel corso degli ultimi 25 anni (al 2014) negli Stati Uniti. Le dimensioni epidemiologiche del problema embolia polmonare non si presentano in modo univoco in Italia, con un’incidenza che varia dai 30 casi/100.000 abitanti/anno dei dati ISTAT dai 250 casi/anno calcolati dal gruppo del Centro di Pisa su una popolazione di 250.000 abitanti.
L’ostruzione completa o parziale di uno o più rami dell’arteria polmonare che caratterizza un’embolia polmonare, è causata da materiale embolico proveniente dalla circolazione venosa sistemica che rimane bloccato nell’arteria polmonare. L’embolo può essere di varie tipologie:
Nella maggioranza dei casi l’embolo causa di una embolia polmonare ha origine da una trombosi venosa profonda (TVP) posta nel territorio della vena cava inferiore (arto inferiore), o – molto più raramente – da un trombo in atrio sinistro in concomitanza di una pervietà del forame atriale. Le cause di formazione del trombo in vena sono riassunte dalla cosiddetta triade di Virchow (vedi paragrafo successivo):
Leggi anche:
I fattori di rischio per EP si dividono in congeniti e acquisiti:
Tutti questi stati soddisfano almeno uno dei parametri di Virchow, che li aveva evidenziati già nel XIX secolo. Come già prima anticipato, sebbene i tromboemboli possano formarsi quasi ubiquitariamente nell’apparato cardiocircolatorio, circa il 95% di essi origina a livello delle vene profonde degli arti inferiori (trombosi venosa profonda o TVP); il rischio embolico aumenta se la trombosi si verifica nelle vene poste al di sopra del ginocchio. Per tali motivi, tutti i fattori di rischio e le cause per la trombosi venosa profonda diventano a loro volta potenziali fattori di rischio e cause per la tromboembolia polmonare. Tra le cause e fattori di rischio per la TVP e le sue complicanze, ricordiamo:
Leggi anche:
Il sospetto clinico di embolia polmonare si basa sul riscontro di sintomi come dispnea ad insorgenza improvvisa, dolore toracico, sincope, tosse con emottisi e febbre sopra i 38 °C. Tra i segni più frequenti troviamo cianosi, turgore delle giugulari, tachicardia, polipnea e ipotensione che se grave può determinare shock cardiogeno. Una menzione particolare va ai segni e sintomi di TVP, ovvero edema e dolore agli arti inferiori specialmente alla palpazione, che peraltro non sono presenti in più del 30% dei pazienti con EP.
La diagnosi si basa sull’anamnesi del paziente e sull’esame obiettivo, che fanno sorgere nel medico il dubbio di embolia polmonare. Tale dubbio viene confermato da una serie di analisi sia di laboratorio che diagnostica per immagini. Gli esami diagnostici principali sono rappresentati da:
Emogasanalisi
Leggi anche:
La presunzione di embolia si basa sul sospetto clinico, che deve poi essere confermato seguendo un corretto iter diagnostico per non portare a spreco di risorse o a rischi inutili per i pazienti.
Per fare una corretta diagnosi è necessario scegliere per ogni paziente la giusta strategia che dovrebbe essere organizzata analizzando il rischio specifico di TEP di ogni singolo caso che può essere calcolato tramite il punteggio di Wells che divide i pazienti ad alta e a bassa probabilità a seconda del risultato ottenuto (se >7 si intende alta probabilità):
| criterio | punteggio |
|---|---|
| Segni clinici di TVP | +3 |
| Altre diagnosi differenziali meno probabili | +3 |
| Frequenza cardiaca > 100 battiti/min | +1,5 |
| Pregressa TVP o TEP | +1,5 |
| Recente (4 settimane) intervento chirurgico, o immobilizzazione >3 giorni | +1,5 |
| Neoplasia | +1 |
| Emottisi | +1 |
Leggi anche:
Gli obiettivi della terapia sono fondamentalmente tre:
I trombolitici sono farmaci in grado di lisare il trombo, tra questi si utilizzano attualmente urochinasi, streptochinasi oppure l’attivatore tissutale del plasminogeno (rt-PA). A causa dell’elevato rischio di emorragia tali farmaci sono usati solo in casi selezionati di pazienti emodinamicamente instabili.
Per arrestare l’ulteriore implementazione del coagulo si utilizza l’eparina in infusione continua (Bolo di 80 U/Kg subito, poi 18 U.I./kg/h di peso corporeo). L’eparina viene utilizzata da sola in pazienti emodinamicamente stabili oppure dopo la trombolisi negli altri pazienti (mantenendo il ptt ratio fra 1,5 e 2,3 volte la norma e controllando emoglobina e piastrine per verificare l’assenza di piastrinopenia eparinodipendente); questo fintanto che l’anticoagulante orale (warfarin) non faccia effetto (alcuni giorni perché l’INR sia nel range terapeutico: fra 2,5 e 3,5) per poi proseguire solo con quello sotto periodici controlli del medesimo parametro. Al posto dell’eparina normale è possibile utilizzare l’eparina a basso peso molecolare (LMWH) che ha come vantaggi il non modificare il ptt (quindi non richiede esami di controllo) e il poter essere somministrata sottocute (100U/kg). Questo a patto che il rischio emorragico non sia elevato e non ci sia insufficienza renale. In tali casi i controlli vanno comunque fatti e quindi si usa l’eparina standard. Il trattamento anticoagulante orale va proseguito per 3-6 mesi per evitare recidive. Altri provvedimenti terapeutici, importanti soprattutto in caso di controindicazioni ai farmaci sopraccitati, sono: i filtri cavali, supporti impiantabili che prevengono la migrazione di emboli verso il sistema arterioso polmonare, l’embolectomia chirurgica, il cui ruolo ha perso importanza con l’impiego dei trombolitici e la disostruzione transvenosa che permette di rimuovere il trombo per via endovascolare.
Se non trattata tempestivamente, l’embolia polmonare è potenzialmente mortale. Si stima che circa il 10% dei pazienti con embolia polmonare muoia entro poche ore dall’esordio. Nella maggior parte dei pazienti che muore a causa di embolia polmonare acuta non si riesce a giungere a una diagnosi perché il paziente muore prima. I pazienti con malattia tromboembolica cronica rappresentano una minima, ma importante, parte dei pazienti con embolia polmonare che sopravvivono.
Per ridurre la mortalità, gli obiettivi del personale sanitario includono:
La terapia anticoagulante riduce la frequenza delle recidive di embolia polmonare al 5% circa, e alcuni studi hanno scoperto che gli anticoagulanti riducono ancora di più questa percentuale di recidive.
Per prevenire una embolia polmonare, è necessario prevenire a monte la trombosi venosa profonda; la necessità di prevenzione dipende dai rischi del paziente. La prevenzione sarà tanto più necessaria quanto:
I pazienti costretti a letto e quelli sottoposti a procedure chirurgiche, specialmente ortopediche (tipicamente frattura di anca e femore), possono trarne beneficio e la maggior parte di questi pazienti può essere individuata prima che il trombo si formi. Le misure preventive comprendono:
La scelta del farmaco o del dispositivo dipende da vari fattori, tra cui popolazione di pazienti, rischio percepito, controindicazioni (in particolare da valutare il rischio emorragico in caso di paziente con recente operazione chirurgica), costi relativi e facilità d’uso. Il punteggio di Caprini è comunemente utilizzato per la stratificazione del rischio di trombosi venosa profonda e la determinazione della necessità di una profilassi per trombosi venosa profonda in pazienti chirurgici.
La terapia farmacologica per prevenire la trombosi venosa profonda è generalmente iniziata dopo l’intervento chirurgico per aiutare a prevenire il sanguinamento intraoperatorio. Tuttavia, anche la profilassi preoperatoria è efficace. Nei pazienti di chirurgia generale si somministra eparina non frazionata a basse dosi in dosi di 5000 unità sottocute ogni 8-12 h per 7-10 giorni fino alla ripresa completa della deambulazione del paziente. I pazienti immobilizzati non sottoposti a intervento devono ricevere 5000 unità sottocute ogni 8-12 h fino a completa mobilizzazione. Il dosaggio di eparina a basso peso molecolare per profilassi di trombosi venosa profonda dipende dal farmaco specifico (enoxaparina, dalteparina, tinzaparina). Le eparine a basso peso molecolare sono efficaci almeno quanto una bassa dose di eparina non frazionata per prevenire trombosi venosa profonda ed embolia polmonare. Il fondaparinux 2,5 mg sottocute 1 volta/die è efficace quanto l’eparina a basso peso molecolare per la chirurgia ortopedica e in alcuni altri scenari. È un inibitore selettivo del fattore Xa. Il warfarin è solitamente efficace e sicuro alla dose di 2-5 mg per via orale 1 volta/die o a una dose adeguata per mantenere un rapporto internazionale normalizzato (INR) di 2-3 nei pazienti che hanno subito una sostituzione totale dell’anca o del ginocchio. Il rivaroxaban, un inibitore orale del fattore Xa, viene utilizzato per la prevenzione della trombosi venosa profonda acuta/embolia polmonare in pazienti sottoposti ad artoplastica totale di ginocchio o anca. La dose è 10 mg per via orale 1 volta/die. Il suo uso in altri pazienti (chirurgici e non) è attualmente sotto inchiesta. L’apixaban, un altro inibitore orale del fattore Xa, viene utilizzato anche per la prevenzione della trombosi venosa profonda acuta/embolia polmonare in pazienti sottoposti ad artoplastica totale di ginocchio o anca. La dose è di 2,5 mg per via orale 2 volte/die. Come il rivaroxaban il suo uso in altri tipi di pazienti è attualmente oggetto di studio.
Filtri cavali, compressione pneumatica intermittente (anche noto come dispositivo di compressione sequenziale) e calze elastiche compressive graduate possono essere usati da soli o in combinazione con i farmaci per prevenire l’embolia polmonare. Se questi dispositivi sono usati da soli o in combinazione dipende dalla specifica indicazione. Un filtro cavale inferiore può aiutare a prevenire un’embolia polmonare in pazienti con trombosi venosa profonda delle gambe, ma il posizionamento del filtro cavale inferiore può generare complicanze a lungo termine. I benefici superano i rischi se si prevede un 2o episodio di embolia polmonare potenzialmente fatale; tuttavia sono disponibili pochi trial clinici. Un filtro è più chiaramente indicato nei pazienti che hanno:
Per approfondire:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
 Con versamento pleurico si intende una raccolta di liquido nel cavo pleurico superiore a quella fisiologicamente presente (10-20ml). La prevalenza di versamento pleurico negli stati industrializzati è di 320 casi ogni 100.000 abitanti, mentre l’incidenza negli USA è stimata intorno a 1.300.000 nuovi casi per anno. Le malattie che rappresentano più del 90% delle cause di versamento pleurico sono lo scompenso cardiaco, le malattie infettive polmonari, le malattie neoplastiche polmonari e l’embolia polmonare.
Con versamento pleurico si intende una raccolta di liquido nel cavo pleurico superiore a quella fisiologicamente presente (10-20ml). La prevalenza di versamento pleurico negli stati industrializzati è di 320 casi ogni 100.000 abitanti, mentre l’incidenza negli USA è stimata intorno a 1.300.000 nuovi casi per anno. Le malattie che rappresentano più del 90% delle cause di versamento pleurico sono lo scompenso cardiaco, le malattie infettive polmonari, le malattie neoplastiche polmonari e l’embolia polmonare.
Il versamento pleurico si verifica o per un’aumentata produzione di liquido o per un inadeguato smaltimento. Moltissime malattie sono in grado di interferire con questi due processi; in particolare si riconoscono 2 grandi gruppi di patologie, in base alla capacità di dare un versamento di tipo essudatizio o trasudatizio.
I segni e i sintomi apprezzabili in corso di versamento pleurico sono strettamente correlati alla patologia di base; in relazione all’entità del versamento, il soggetto mostrerà dispnea, dolore toracico, cianosi, anemia e febbre. I segni apprezzabili all’esame obiettivo sono (nel polmone colpito):
Un reperto estremamente suggestivo di versamento pleurico è l’ottusità plessica che può comparire anche associata ottusità mobile e declive demarcata dalla linea di Damoiseau-Ellis valutabile con la percussione.
Nel soggetto con un quadro anamnestico ed obiettivo compatibile con il versamento pleurico, l’esame di primo livello è rappresentato dalla radiografia del torace che mostra la presenza di liquido declive e radiopaco nel polmone colpito. La TAC è invece un esame di secondo livello utilizzato nei casi in cui si voglia identificare un quadro peculiare o la patologia causale sottostante.
Una volta raccolto il liquido pleurico attraverso la toracentesi si deve procedere all’analisi del liquido pleurico, procedura in grado di discriminare tra liquido essudatizio e trasudatizio. I reperti suggestivi per l’origine essudativa sono:
Nei casi in cui sia ancora dubbia la natura del liquido può essere opportuno valutare il gradiente tra l’albumina siericae l’albumina nel liquido pleurico; se il gradiente è superiore a 1,2 mg/dl si può ragionalmente ritenere che il liquido sia di origine trasudatizia.
I versamenti pleurici trasudatizi (detti anche idrotorace) più comuni sono dovuti a
Versamento pleurico di origine cardiaca: questo tipo di versamento è dovuto al fatto che la parte di liquido in eccesso negli spazi polmonari interstiziali fuoriesce nel cavo pleurico e si deposita nella zone declivi. Il versamento è quasi sempre bilaterale e di pari dimensioni nei due emitoraci; la diagnosi è supportata dal quadro anamnestico che testimonia la presenza di insufficienza cardiaca. Il versamento tende a risolversi spontaneamente in seguito alla somministrazioni di diuretici.
Versamento da cirrosi epatica: tale versamento si reperta nel 5% dei pazienti con ascite. La patogenesi è innescata, oltreché dalla ipoalbuminemia, dalla comunicazione attraverso piccole lacune diaframmatiche tra peritoneo e pleura (nel qual caso il versamento si chiama idrotorace epatico). Il quadro radiologico mostra tipicamente un interessamento più intenso del emitorace destro accompagnato da una grave dispnea.
Versamento da embolia polmonare: tale versamento può essere sia essudatizio (più frequente) che trasudatizio. Reperti tipici sono la presenza di versamento monolaterale in un soggetto in cui è comparsa dispnea improvvisa e con quadro scintigrafico e radiologico compatibile.
Versamento da sindrome nefrosica: tale versamento si riscontra frequentemente nei paziente con grave edema e stato anasarcale. Riscontrare una proteinuria superiore a 3-3,5 g/l con oliguria od altri parametri che orientino verso la patologia renale, unitamente alla presenza di idropericardio e idroperitoneo, sono reperti più che sufficienti per porre diagnosi di stato anasarcale dovuto a sindrome nefrosica.
Leggi anche:
I versamenti pleurici essudatizi più comuni sono dovuti a
Versamento parapneumonico: con questa dizione si fa riferimento al versamento pleurico in corso di polmonite di natura batterica, causa più frequente di versamento negli USA. Tale stretta relazione impone la ricerca di versamento pleurico ogni volta che si è verificata la presenza di polmonite, soprattutto se accompagnata a dolore toracico. Una raccolta pleurica saccata (non diffusa, limitata ad un sola sezione del cavo pleurico), un pH del liquido pleurico inferiore a 7,2 e una concentrazione di glucosio inferiore a 60 mg/dl sono dei reperti che assumono valore patognomonico se accompagnati dall’analisi microbiologica che attesti la presenza di batteri nelle colture e nei campioni isolati; nei casi in cui si ha raccolta di pus nel cavo pleurico si parla di piotorace o empiema pleurico. Un quadro particolare di infezione batterica è quella sostenuta da parte Mycobacterium tubercolosis; in tali casi si dovrebbe ricercare il bacillo nell’espettorato o rilativi antigeni nel siero del paziente.
Versamento pleurico secondario a neoplasie maligne: i tumori maligni che più comunemente danno versamento pleurico sono il tumore del polmone, il carcinoma della mammella e il linfoma. La diagnosi può essere posta ogni volta che si mostra un versamento in seguito a neoplasia toracica già precedentemente nota e all’analisi citologica liquido raccolto. Questo tipo di versamente rappresenta un fattore prognostico estremamente negativo, in quanto si associa con malattia neoplastica avanzata e non trattabile con chemioterapia. Il mesotelioma pleurico diffuso è un’altra condizione che molto frequentemente è associato a versamento pleurico.
Versamento pleurico secondario ad infezioni virali: moltissimi virus sono in grado di sostenere quadri polmonari con conseguente coinvolgimento pleurico; tra questi i più importanti sono il virus della varicella-zoster, gli Hantavirus, il Morbillivirus, i Paramyxovirus e gli Orthomyxovirus. I virus più comunemente isoltati nei versamenti pleurici e pericardici senza interessamento polmonare e cardiaco sono gli Echovirus e i Coxsackie virus. I soggetti con AIDS raramente hanno versamento pleurico; nel caso in cui si presente si deve ricercare il possibile ruolo del sarcoma di Kaposi.
Altre cause di versamento essudatizio: in corso di pancreatite è possibile rilevare un versamento pleurico con elevate concentrazioni di amilasi; tuttavia questo enzima può essere rilevabile nel liquido pleurico anche per rottura esofagea secondaria a traumi toracici.
Un’entità clinico-patologica a sé stante è rappresentata dal chilotorace, spesso dovuto alla rottura del dotto toracico in seguito a tumori o traumi toracici. In questi casi la concentrazione di trigliceridi nel liquido pleurico è superiore a 110 mg/dl.
Si parla di emotorace quanto l’ematocrito del liquido pleurico è maggiore del 50% rispetto a quello del sangue periferico. Ogni causa in grado di ledere un vaso polmonare o un vaso pleurico può associarsi ad emotorace; frequentemente si riscontra in corso di neoplasie o traumi toracici.
In tutti i casi di scarso versamento pleurico anamnesticamente trasudatizio, la terapia è sintomatologica, associando all’ossigenoterapia la somministrazione di un diuretico (soprattutto nei casi di insufficienza cardiaca); la terapia del versamento pleurico in corso di polmonite batterica è invece basata sull’uso di antibiotici quali le penicilline e le cefalosporine. Nei casi di batteri atipici e resistenti è necessario l’allestimento di un antibiogramma. I versamenti pleurici massivi complicati da gravi quadri sintomatologici (dispnea ingravescente) devono invece essere trattati con la toracocentesi o l’inserimento di un tubo di drenaggio. Nei soggetti con neoplasie in cui il versamento pleurico è recidivante può essere opportuno indurre la pleurodesi attraverso procedure come l’abrasione meccanica o anche talcaggio per via toracoscopica o attraverso infusione di doxiciclina.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!