
Indice glicemico
L’indice glicemico (da cui l’acronimo “IG”; in inglese glycemic index) rappresenta la capacità dei carboidrati contenuti negli alimenti di innalzare la glicemia. La glicemia è il valore che indica la quantità di glucosio presente nel sangue. Per quantificare l’indice glicemico di un alimento è necessario assumerne 50 grammi e monitorare i livelli glicemici nelle due ore seguenti. Tali valori andranno poi confrontati con quelli dello standard di riferimento che nella fattispecie è il glucosio, che ha un indice glicemico pari a 100. Se un alimento ha indice glicemico pari a 60 significa che ingerendo 50 grammi di quel dato alimento la glicemia sale del 60% rispetto a quanto avviene con 50 grammi di glucosio.
La definizione precisa di indice glicemico di un alimento, sulla base di quanto detto, è: la velocità con cui aumenta la glicemia in seguito all’assunzione di un quantitativo di quel dato alimento contenente 50 g di carboidrati, ottenuto misurando la glicemia due ore dopo l’assunzione, espresso in percentuale rispetto al valore standard sulla velocità di aumento della glicemia con la stessa quantità di glucosio.
Dal punto di vista dell’indice glicemico, non tutti i carboidrati sono uguali:
- alcuni vengono assorbiti più velocemente e determinano un aumento più rapido della glicemia (indice glicemico alto);
- alcuni vengono assorbiti più lentamento e determinano un aumento più lento della glicemia (indice glicemico basso).
L’indice glicemico può essere considerato:
- molto basso: indice glicemico fino a 40
- basso: indice glicemico tra 41 e 55
- moderato: indice glicemico tra 56 e 69
- alto: indice glicemico da 70 in su.
Parlando in generale, possiamo dire che:
- tanto più un carboidrato è digeribile e tanto maggiore sarà il suo indice glicemico;
- i carboidrati con basso indice glicemico determinano un senso di sazietà che dura più a lungo rispetto a quelli con alto indice glicemico;
- i carboidrati con basso indice glicemico sono da preferire per i diabetici e per chi è sottoposto a dieta ipocalorica;
- se la persona ha problemi di ipoglicemia, un alimento con alto indice glicemico le permette di vedere un rapido rialzo dei valori di glucosio ematico.
Leggi anche: Valore biologico: significato, alimenti con proteine ad alto e basso valore biologico
Carico glicemico
Quando si parla di indice glicemico è molto importante specificare anche il concetto di carico glicemico (in inglese glycemic load). Questo parametro si ottiene rapportando l’indice glicemico di un certo alimento alla sua porzione, diviso 100. E’ quindi sufficiente moltiplicare l’IG di un dato carboidrato (ad esempio fruttosio, che ha un IG pari a 20) per la quantità assunta (ad esempio 30 grammi). Nel caso specifico il carico glicemico del pasto è pari a 20 x 30 = 600 : 100 = 60. Maggiore è il carico glicemico maggiore è il conseguente innalzamento dei livelli glicemici e il rilascio di insulina nel sangue. Il carico glicemico può essere considerato:
- basso: carico glicemico fino a 10
- moderato: carico glicemico tra 11 e 19
- alto: carico glicemico da 20 in su.
Il carico glicemico e la quantità di cibo assunto, sono concetti più importanti rispetto all’indice glicemico preso singolarmente: spesso – infatti – si assiste ad una superficiale ed errata valutazione che vede i cibi ad alto indice glicemico come la causa di una iperglicemia (alto indice glicemico uguale iperglicemia), quando in realtà ciò che deve essere considerato per prevenirla è unicamente il carico glicemico. È quest’ultimo metodo di calcolo infatti che serve a comprendere in che quantità può essere assunto un cibo glucidico per prevenire l’iperglicemia. In base a queste considerazioni si può capire che i cibi ad alto indice glicemico non causano iperglicemia in termini assoluti, ma la causano in base alla quantità in cui vengono assunti. Quindi come un cibo con indice glicemico non determina necessariamente iperglicemia se assunto in quantità ridotte, allo stesso tempo una grande quantità di cibi a basso indice glicemico può comunque determinare iperglicemia. Semplificando questi concetti, possiamo dire con certezza che – per non ingrassare e tenere sotto controllo glicemia ed appetito – la quantità di ciò che si mangia è più importante dell’indice glicemico del singolo alimento. Escludere dalla propria dieta alcuni cibi solo perché hanno un indice glicemico elevato non ha alcun senso: basta, semplicemente, avere un rapporto equilibrato con il cibo evitando gli eccessi e – nel dubbio – seguendo i consigli di un bravo nutrizionista.
Leggi anche: Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
Tabella con indice glicemico degli alimenti più diffusi
La seguente tabella riporta l’indice glicemico di alcuni alimenti appartenenti a gruppi differenti. Per una più facile identificazione abbiamo diviso gli alimenti in tre gruppi:
| INDICE GLICEMICO MODERATO/ALTO |
INDICE GLICEMICO BASSO/MODERATO |
INDICE GLICEMICO MOLTO BASSO |
| ALIMENTI |
IG |
ALIMENTI |
IG |
ALIMENTI |
IG |
| Maltosio |
109 |
Ananas |
59 ± 8 |
Prugna |
39±15 |
| Datteri (secchi) |
103±21 |
Gelato |
da 57 a 80 |
Albicocca |
38 ± 2 |
| Maltodestrine |
100 |
Kellogg’s Special K |
da 54 a 84 |
Pere |
38±2 |
| Glucosio |
100 |
Muesli |
da 39 a 75 |
Bastoncini pesce |
38 |
| Pane bianco |
da 30 a 110 |
Coca Cola |
58±5 |
Yogurt |
36 ± 4 |
| Cornflakes (Kellog’s) |
91 |
Spaghetti Barilla cotti 10 minuti |
57 |
Piselli bolliti |
32.9 |
| Miele |
da 32 a 95 |
Banana |
52 ± 4 |
Latte magro |
32 ± 5 |
| Patate al forno |
89±12 |
Kiwi |
53±6 |
Latte di soia |
32±2 |
| Pizza al formaggio (Italia) |
80 |
Mango |
51±5 |
Pesche in Scatola |
da 30 a 71 |
| Gatorade |
78±13 |
Pane di Segale |
da 50 a 64 |
Fagioli bolliti |
29 ± 9 |
| Pane di frum. senza glutine |
76±5 |
Succo d’Ananas |
50 ± 4 |
Pesca fresca |
da 28 a 56 |
| Patate fritte |
75 |
Succo di Pompelmo |
48 |
Mela |
da 28 a 44 |
| Zucca |
75 ± 9 |
Maccheroni |
47±2 |
Salsiccia |
28 |
| Crackers |
da 52 a 98 |
Carota |
47 ± 16 |
Latte intero |
27 ± 4 |
| Melone |
75 |
Uva |
da 46 a 59 |
Ciliegie |
22 |
| Cocomero |
72 ± 13 |
Pere in Scatola |
46.0 |
Lenticchie |
da 22 a 34 |
| Popcorn |
72±17 |
Yogurt magro alla frutta |
45 |
Fruttosio puro |
19 ± 2 |
| Riso arborio |
69 ± 7 |
Arancia |
42 ± 3 |
Fagioli di Soia bolliti |
18 ± 3 |
| Fanta |
68 ± 6 |
All-Bran |
42 ± 5 |
Yogurt magro |
da 14 a 45 |
| Saccarosio e Zucchero di Canna |
68 ± 5 |
Succo di Mela |
40 ± 1 |
Arachidi |
13 |
| Croissant |
67 |
|
|
|
|
| Biscotti (Oro Saiwa, Italia) |
64±3 |
|
|
|
|
| Patate comuni bollite |
da 56 a 101 |
|
|
|
|
| Patate dolci |
61 ± 7 |
|
|
|
|
Variabilità dell’indice glicemico e del carico glicemico
Osservando la tabella prima riportata, possiamo notare come alcuni alimenti abbiano un indice glicemico molto variabile. Prendiamo ad esempio i pop corn, che hanno un indice glicemico pari a 72±17. Ciò significa che l’IG dei pop corn può oscillare tra 55 e 89. I punteggi assegnati alla maggior parte degli alimenti sono variabili, e spesso questa variabilità può essere anche molto marcata. Ad eccezione dei carboidrati puri (come glucosio, fruttosio, saccarosio, galattosio, lattosio ecc. che hanno un IG stabile), i cibi glucidici (che sono composti solo in parte da carboidrati) sono soggetti ad un’estrema variabilità in base a molteplici fattori che alterano il punteggio dell’indice glicemico:
- varietà dell’alimento: le diverse varietà di un frutto o un ortaggio hanno un diverso IG (ad esempio le mele verdi hanno un IG più basso delle rosse);
- grado di maturazione: maggiore è la maturazione di frutto, maggiore è l’IG;
- rapporto tra diversi carboidrati: il diverso rapporto tra glucidi contenuti in un alimento determina un diverso IG (come il rapporto glucosio/fruttosio per il miele, o il rapporto amilosio/amilopectina per l’amido);
- formato della pasta: in base al formato, una pasta può avere un diverso indice glicemico;
- zona di coltivazione: la diversa provenienza e il diverso clima causano una variazione dell’IG;
- eventuale raffinazione: i cibi glucidici raffinati, come i farinacei nel caso del grano o di altri cereali, hanno un IG più alto;
- contenuto degli altri macronutrienti: il maggiore contenuto di grassi e di proteine determina un IG più ridotto, ma un indice insulinico maggiore;
- contenuto in fibre: il maggiore contenuto di fibre (specie solubili) determina un IG più ridotto;
- grado di idratazione: un cibo glucidico maggiormente idratato è più digeribile di uno secco (l’amido crudo è indigeribile);
- grado di masticazione: un cibo masticato meno ha un IG inferiore allo stesso cibo masticato di più;
- eventuali tempi di cottura: la cottura di un alimento amidaceo aumenta l’IG in maniera proporzionale;
- pasti precedenti e orari: l’impatto glicemico di un pasto glucidico varia in base agli orari e alla composizione dei pasti precedenti.
Fatte queste premesse, si capisce che non è possibile stabilire con esattezza l’indice glicemico di un alimento glucidico, salvo alcune eccezioni. Anche il conseguente calcolo del carico glicemico di conseguenza, dal momento che si basa sul valore dell’indice glicemico, non potrà rivelarsi fisso.
Leggi anche: Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
Densità glucidica
Fondamentale per la valutazione del carico glicemico è il riconoscimento della densità o percentuale di glucidi contenuta in un alimento, poiché è necessario anche questo dato per poterne stabilire il valore. A poco serve conoscere l’IG di un alimento se poi non si considera la quantità di carboidrati contenuti al suo interno. Se infatti un alimento ha un alto IG ma una bassa densità di carboidrati (prevalentemente per l’alto contenuto di acqua), il suo consumo potrà comunque essere relativamente più abbondante, senza che venga raggiunto un alto CG, ovvero il risultato che interessa prevalentemente la prevenzione di un evento di iperglicemia. Al contrario se un alimento ha un moderato IG ma un’alta densità glucidica, il suo consumo dovrà essere più contenuto.
- se l’IG medio del cocomero è 80, e la sua densità media di carboidrati è del 5%, per ottenere una porzione dal carico glicemico medio si potrà consumarne al massimo poco meno di 500 grammi.
IG (80) x quantità di carboidrati (25 su 500 di peso) / 100 = 20
- se l’IG medio delle patate bollite è di 80, e la loro densità di carboidrati è di circa il 20%, per ottenere un pasto dal carico glicemico medio si potrà consumarne al massimo poco più di 120 grammi.
IG (80) x quantità di carboidrati (24 su 120 di peso) / 100 = 19,2
- se l’IG medio degli spaghetti è 57, e la loro densità di carboidrati medio sul peso secco è del 75%, per ottenere un piatto dal carico glicemico medio si potrà consumarne al massimo circa 40 grammi sul peso secco.
IG (57) x quantità di carboidrati (30 grammi su 40 di peso) / 100 = 17,1
Osservando questi esempi si può capire che non è solo l’indice glicemico di un alimento a rivelarsi essenziale per conoscere e controllare il carico glicemico, ma anche la percentuale glucidica. Sono entrambi questi valori che, assieme, hanno un ruolo ugualmente determinante sul risultato del carico glicemico. Alimenti ad alto indice glicemico ma a bassa densità di carboidrati (5-20 %) come il cocomero o le patate bollite, possono essere consumate in quantità notevolmente più abbondanti (100, 200, 500 gr) rispetto ad un cibo a IG medio come gli spaghetti (40 gr secchi), ma dall’alta densità glucidica (75 %). L’alta densità di carboidrati negli spaghetti comunque è dovuta al fatto che l’alimento viene pesato secco; in seguito alla cottura, il peso degli spaghetti aumenta a causa dell’idratazione: se la percentuale di acqua incrementa, di conseguenza diminusice quella dei macronutrienti (quindi anche dei carboidrati). Allo stesso modo la bassa densità di glucidi nelle patate e nel cocomero sono daterminate soprattutto dal loro alto contenuto di acqua.
Leggi anche: Indice glicemico: perché è importante per il paziente diabetico
Indice insulinico e carico insulinico
Ai concetti prima espressi, bisogna aggiungere altri due, che sono l’indice insulinico ed il carico insulinico dei cibi:
- indice insulinico: è un parametro che misura la produzione di Insulina nell’organismo in risposta all’ingestione di un qualsiasi alimento. Esso quindi rappresenta l’effetto di un alimento esclusivamente e direttamente sull’insulinemia, e non sulla glicemia, permettendo una valutazione più precisa della risposta insulinica. L’indice insulinico è un valore assoluto che stabilisce il diverso potere insulinogenico degli alimenti sulla base della stessa quantità calorica (239 kcal, equivalenti di 1000 kj), e quindi guarda ai diversi tempi di assimilazione e all’intensità di secrezione dell’ormone a parità di valore calorico;
- carico insulinico: è un parametro che stabilisce l’impatto sull’insulinemia di un cibo in base al suo indice insulinico ed al suo valore calorico. In analogia con quanto fa il carico glicemico in relazione al indice glicemico per valutare i livelli della glicemia in base alla specifica quantità di carboidrati di un alimento glucidico, il carico insulinico misura i livelli dell’insulinemia indotti da una specifica quantità dei cibi calorici in base al loro indice insulinico, cioè al potere dei cibi di stimolare l’insulina in termini assoluti sulla base della stessa quantità isocalorica standard, senza considerare però la quota di carboidrati contenuti al loro interno. Il carico insulinico viene calcolato moltiplicando i valori dell’indice insulinico per l’apporto calorico totale.
Leggi anche: Differenza tra indice glicemico e insulinico
Alimenti ad alto indice glicemico
Consumando alimenti ad alto indice glicemico:
- la glicemia sale di più e più in fretta
- la risposta insulinica è più marcata
- l’organismo si abitua ad utilizzare, preferenzialmente, gli zuccheri al posto dei grassi; anche la trasformazione dello zucchero in grassi tende ad aumentare (sovrappeso)
- lo stress ossidativo aumenta (invecchiamento precoce, rischio oncologico)
- dopo 2-4 ore la glicemia scende e torna la fame
- nel tempo si crea un sovraccarico di lavoro per il pancreas che causa inizialmente insulinoresistenza e successivamente la comparsa del diabete
- Il rischio di carie dentaria è maggiore
Una dieta troppo ricca di alimenti ad alto indice glicemico (carico glicemico complessivo elevato) incrementa il rischio di cancro soprattutto all’apparato gastrointestinale e all’ovaio. Non è ancora chiaro se tale relazione sia dovuta all’eccessivo consumo di alimenti ad elevato IG, al conseguente sovrappeso, oppure ad una dieta troppo ricca di zuccheri e povera di frutta e verdura. Per lo sportivo è importante evitare di assumere troppi alimenti ad alto indice glicemico prima della competizione o allenamento. Il consumo di zuccheri semplici farebbe infatti aumentare rapidamente la glicemia stimolando una pronta secrezione di insulina con conseguente ipoglicemia secondaria, diminuzione dell’ossidazione dei grassi e possibile rapida deplezione delle scorte di glicogeno. I carboidrati ad alto e moderato indice glicemico sono invece utili per favorire il recupero nel postallenamento.
Leggi anche: Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
Alimenti a basso indice glicemico
Gli alimenti a basso indice glicemico hanno un notevole effetto sul rischio cardiovascolare in quanto attenuano l’iperinsulinemia postprandiale e favoriscono un aumento del colesterolo buono (HDL). E’ interessante notare che l’indice glicemico degli alimenti non dipende soltanto dal tipo di carboidrati in esso contenuti. Riso e patate, pur essendo ricchi di amido (polisaccaride) possiedono un indice glicemico superiore al fruttosio e a molti frutti zuccherini. La fibra alimentare rallenta infatti il tempo di transito gastrico, con riduzione della velocità di assorbimento degli zuccheri assunti insieme alla fibra. Un analogo discorso può essere fatto per i grassi (il latte scremato ha un indice glicemico superiore rispetto a quello intero) e in misura minore per le proteine. L’assunzione di alimenti a basso indice glicemico prima della competizione ha un effetto positivo sulla performance degli sportivi.
Leggi anche:
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Warrior Diet: a che serve e come è organizzata?
- Dieta senza glutine: cos’è e quali sono i suoi benefici
- I 4 cereali integrali senza glutine che devi conoscere
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Il diabetico può mangiare il riso?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e
- Differenza tra indice glicemico e carico glicemico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Diabete: zucchero o dolcificanti per il diabetico?
- Diabete: il diabetico può mangiare cioccolato? Quale preferire?
- Diabete: lista di alimenti vietati e moderatamente ammessi
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Chi ha il diabete può mangiare l’anguria?
- Ricetta per la granita all’anguria: gustosa, facile e veloce
- Come scegliere l’anguria più buona, matura al punto giusto?
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Vuoi dimagrire? Meglio i pesi della Zumba!
- L’arma segreta per dimagrire? E’ l’indice glicemico
- Trucchi per dimagrire in fretta: il mentolo
- Bere l’acqua fa dimagrire?
- Per dimagrire è meglio eliminare carboidrati o i grassi? L’esperimento dei due gemelli
- Dimagrire scientificamente: scopri i fattori che aumentano o rallentano il tuo metabolismo
- Dimagrire con le proteine: tutti gli alimenti snellenti
- Vuoi dimagrire? Non ci riuscirai mai se non conosci il concetto di “termogenesi indotta dalla dieta”. Scoprilo ora!
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
- Alga bruna o fucus per dimagrire: proprietà e controindicazioni
- Zucchine per dimagrire: proprietà, calorie, e controindicazioni
- Il diabetico può mangiare il gelato?
- I diabetici possono mangiare i dolci?
- Il diabetico può mangiare la pizza? Quale preferire?
- Il diabetico può bere caffè?
- Diabete: con cosa posso sostituire lo zucchero?
- Il diabetico può mangiare le uova?
- Il diabetico può bere vino?
- I diabetici possono mangiare lo yogurt?
- Il diabetico può mangiare arance, limoni, mandarini, cedro e bergamotto?
- Il diabetico può mangiare lo zucchero di canna? Quanti carboidrati e calorie ha?
- Diabete: le sostituzioni di alcuni alimenti di uso comune
- I diabetici possono mangiare i pop corn?
- Il diabetico può mangiare le carote? Quanti carboidrati e calorie hanno?
- Il diabetico può bere birra?
- Diabete: quale verdura e legumi preferire per controllare la glicemia
- Il diabetico può mangiare le fragole ed altra frutta?
- Il diabetico può bere latte? Quanti carboidrati e calorie ha?
- I diabetici possono mangiare i pomodori?
- I diabetici possono mangiare i kiwi?
- Il diabetico può mangiare il riso integrale?
- Il diabetico può mangiare le ciliegie?
- I diabetici possono mangiare ricotta? Quante calorie ha?
- Il diabetico può mangiare l’uva?
- Il diabetico può mangiare le nespole? Quante calorie hanno?
- Il diabetico può mangiare il melone? Quante calorie ha?
- Il diabetico può mangiare la frutta secca?
- I diabetici possono mangiare i peperoni?
- I diabetici possono mangiare lo yogurt greco?
- Il diabetico può mangiare i wurstel? Quante calorie e carboidrati hanno?
- I diabetici possono mangiare ravanelli?
- Il diabetico può mangiare i broccoli? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare datteri, canditi, fichi e prugne secche?
- Il diabetico può mangiare gli asparagi?
- Il diabetico può mangiare la zucca? Quanti carboidrati e calorie contiene?
- Il diabetico può mangiare le zucchine? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare i carciofi? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare le bacche di Goji?
- I diabetici possono mangiare le barbabietole rosse?
- I diabetici possono mangiare le mandorle?
- Differenza tra calo di zuccheri e calo di pressione: sono la stessa cosa?
- Cosa fare se ho la pressione bassa? Consigli e rimedi
- Se ho la pressione bassa, può essere utile lo zucchero? Cosa fare?
- Perché d’estate la pressione arteriosa è più bassa che nei mesi freddi
- Quanto varia la pressione arteriosa durante l’estate?
- Perché col freddo la pressione arteriosa è più alta che col caldo?
Articoli sul prediabete:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Il diabete mellito abbreviato DM è una forma di diabete ovvero un gruppo di disturbi metabolici accomunati dal fatto di presentare una persistente instabilità del livello glicemico del sangue, passando da condizioni di iperglicemia, più frequente, a condizioni di ipoglicemia.
Il diabete mellito abbreviato DM è una forma di diabete ovvero un gruppo di disturbi metabolici accomunati dal fatto di presentare una persistente instabilità del livello glicemico del sangue, passando da condizioni di iperglicemia, più frequente, a condizioni di ipoglicemia.
 Il diabete mellito abbreviato DM è una forma di diabete ovvero un gruppo di disturbi metabolici accomunati dal fatto di presentare una persistente instabilità del livello glicemico del sangue, passando da condizioni di iperglicemia, più frequente, a condizioni di ipoglicemia.
Il diabete mellito abbreviato DM è una forma di diabete ovvero un gruppo di disturbi metabolici accomunati dal fatto di presentare una persistente instabilità del livello glicemico del sangue, passando da condizioni di iperglicemia, più frequente, a condizioni di ipoglicemia. Il diabete mellito abbreviato DM è una forma di diabete ovvero un gruppo di disturbi metabolici accomunati dal fatto di presentare una persistente instabilità del livello glicemico del sangue, passando da condizioni di iperglicemia, più frequente, a condizioni di ipoglicemia.
Il diabete mellito abbreviato DM è una forma di diabete ovvero un gruppo di disturbi metabolici accomunati dal fatto di presentare una persistente instabilità del livello glicemico del sangue, passando da condizioni di iperglicemia, più frequente, a condizioni di ipoglicemia.
 Diabete (dal greco διαβήτης, diabètes, derivato di διαβαίνω, diabàino, «passare attraverso») è un termine che identifica alcune malattie caratterizzate da poliuria (abbondante produzione di urina), polidipsia (abbondante ingestione di acqua) e polifagia (fame eccessiva). Comunemente il termine è utilizzato per indicare una malattia cronica, inquadrabile nel gruppo delle patologie note come diabete mellito, caratterizzata da un’elevata concentrazione di glucosio nel sangue, a sua volta causata da una carenza (assoluta o relativa) di insulina nell’organismo umano.
Diabete (dal greco διαβήτης, diabètes, derivato di διαβαίνω, diabàino, «passare attraverso») è un termine che identifica alcune malattie caratterizzate da poliuria (abbondante produzione di urina), polidipsia (abbondante ingestione di acqua) e polifagia (fame eccessiva). Comunemente il termine è utilizzato per indicare una malattia cronica, inquadrabile nel gruppo delle patologie note come diabete mellito, caratterizzata da un’elevata concentrazione di glucosio nel sangue, a sua volta causata da una carenza (assoluta o relativa) di insulina nell’organismo umano.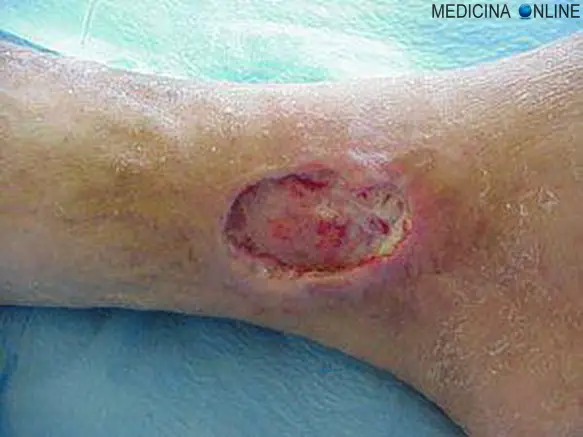 Con ulcera diabetica si intende una lesione di continuo di difficile guarigione spontanea che può interessare, in relazione alla sua importanza e gravità, i tessuti cutanei, sottocutanei ed ossei. La sua localizzazione distrettuale più comune è nel piede coinvolgendo in senso disto-prossimale le regioni apicali delle dita, le giunture articolari delle interfalangee, le teste metatarsali (regione plantare), il tallone, le prominenze ossee del mortaio tibio-peroneo-astragalico (caviglia), e la gamba. Il coinvolgimento del piede è molto pericoloso per il protrarsi della patologia in quanto spesso si presentano coinvolgimenti dei tessuti sottocutanei ed ossei con infezioni e fistole che possono far sviluppare necrosi settica e relativa amputazione della regione interessata, anche se la ricerca e la tecnologia consentono la realizzazione del trapianto dei tessuti.
Con ulcera diabetica si intende una lesione di continuo di difficile guarigione spontanea che può interessare, in relazione alla sua importanza e gravità, i tessuti cutanei, sottocutanei ed ossei. La sua localizzazione distrettuale più comune è nel piede coinvolgendo in senso disto-prossimale le regioni apicali delle dita, le giunture articolari delle interfalangee, le teste metatarsali (regione plantare), il tallone, le prominenze ossee del mortaio tibio-peroneo-astragalico (caviglia), e la gamba. Il coinvolgimento del piede è molto pericoloso per il protrarsi della patologia in quanto spesso si presentano coinvolgimenti dei tessuti sottocutanei ed ossei con infezioni e fistole che possono far sviluppare necrosi settica e relativa amputazione della regione interessata, anche se la ricerca e la tecnologia consentono la realizzazione del trapianto dei tessuti. I pazienti con diabete mellito devono evitare sia miele che marmellate, anche senza zuccheri aggiunti, per mantenere costante la propria glicemia. Possono essere assunte piccole quantità di tali alimenti solo dopo parere positivo da parte del proprio medico curante.
I pazienti con diabete mellito devono evitare sia miele che marmellate, anche senza zuccheri aggiunti, per mantenere costante la propria glicemia. Possono essere assunte piccole quantità di tali alimenti solo dopo parere positivo da parte del proprio medico curante. La colomba, tipico dolce pasquale, possiede circa da 350 a 380 calorie ogni 100 grammi di prodotto; per quanto riguarda i carboidrati si aggirano intorno ai 55 grammi, mentre i grassi sono 12 grammi e le proteine 3 grammi. Questi valori possono variare molto in base alla marca ed alla eventuale farcitura aggiuntiva.
La colomba, tipico dolce pasquale, possiede circa da 350 a 380 calorie ogni 100 grammi di prodotto; per quanto riguarda i carboidrati si aggirano intorno ai 55 grammi, mentre i grassi sono 12 grammi e le proteine 3 grammi. Questi valori possono variare molto in base alla marca ed alla eventuale farcitura aggiuntiva.