 Il bruciore di stomaco è un fastidioso sintomo localizzato nella parte superiore dell’addome e legato a diversi disturbi gastrici, dalla gastrite all’ulcera gastrica, dall’ulcera duodenale al reflusso gastroesofageo. Spesso il bruciore di stomaco è presente in gravidanza. Ci sono comunque anche fattori emozionali che entrano in gioco: ansia e stress possono aumentare il fastidio. I rimedi principali consistono nell’utilizzo dei farmaci antiacidi o al tanto usato bicarbonato di sodio, tuttavia esistono numerosi altri metodi per alleviare il bruciore di stomaco, fermo restando che sono tutti palliativi e che se il disturbo non accenna a diminuire è necessario interpellare subito il medico che indagherà sulle cause organiche del bruciore.
Il bruciore di stomaco è un fastidioso sintomo localizzato nella parte superiore dell’addome e legato a diversi disturbi gastrici, dalla gastrite all’ulcera gastrica, dall’ulcera duodenale al reflusso gastroesofageo. Spesso il bruciore di stomaco è presente in gravidanza. Ci sono comunque anche fattori emozionali che entrano in gioco: ansia e stress possono aumentare il fastidio. I rimedi principali consistono nell’utilizzo dei farmaci antiacidi o al tanto usato bicarbonato di sodio, tuttavia esistono numerosi altri metodi per alleviare il bruciore di stomaco, fermo restando che sono tutti palliativi e che se il disturbo non accenna a diminuire è necessario interpellare subito il medico che indagherà sulle cause organiche del bruciore.
Leggi anche: Acidità di stomaco e bruciore: tutti i farmaci antiacidi
I rimedi naturali
Contro il bruciore di stomaco, meglio puntare tutto sui toccasana naturali capaci di assorbire i succhi gastrici in eccesso, responsabili dell’acidità. Allo scopo, si possono sfruttare le proprietà calmanti e antinfiammatorie dell’altea, da consumare sotto forma di infuso prima dei pasti principali, o l’azione antispasmodica e antinfiammatoria della liquirizia (estratto secco titolato assunto mattina e sera).
Ma la migliore alleata anti-acidità è sicuramente l’argilla verde, grazie alle sue proprietà assorbenti e cicatrizzanti da sfruttare al meglio immergendo due cucchiai da caffè di argilla in mezzo bicchiere d’acqua, da lasciare a riposo per una notte, filtrare con una garza, per poi bere, due volte al giorno, dopo i pasti principali. Digestiva e rilassante, calmante e lenitiva, anche in questo caso la camomilla è un valido rimedio naturale, così come la melissa, grazie alle sue proprietà sedative e spasmolitiche o la malva, dall’azione antinfiammatoria garantita: il consiglio è di consumare queste erbe come protagoniste di infusi e tisane, mattina e sera, come benefici alleati digestivi dopo i pasti principali.
Leggi anche: Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
Come mangiare
E’ fondamentale optare per un regime alimentare equilibrato e regolare, fatto di tre pasti principali, cioè colazione, pranzo e cena, che non vanno mai saltati, e di due spuntini leggeri spezza fame da consumare a metà mattina e a metà pomeriggio. Importantissima la scelta degli alimenti da mangiare:
CIBI DA EVITARE O LIMITARE:
- i cibi ricchi di grassi e conservanti;
- i grassi animali;
- le portate troppo abbondanti, specie a cena;
- le fritture;
- le salse ipercaloriche;
- i piatti troppi unti.
CIBI CONSIGLIATI:
- frutta;
- verdura;
- legumi;
- cereali integrali;
- pesce;
- carne bianca;
- olio extravergine di oliva come condimento per i piatti da utilizzare preferibilmente a crudo;
- le cotture leggere e salutari, come quella al vapore.
Leggi anche:
- Dieta e reflusso gastroesofageo
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
Bruciore di stomaco, i miei consigli:
- Dormi sul fianco sinistro. Da recenti ricerche del “The Journal of Clinical Gastroenterology” è emerso che dormire sul fianco sinistro mantiene la giunzione tra esofago e stomaco al di sopra del livello dell’acido gastrico, in particolare limita il reflusso gastrico, quindi se il tuo bruciore è provocato da esso il mio primo consiglio è di provare a dormire sul fianco sinistro.
- Usa due cuscini: il reflusso gastroesofageo sarà ostacolato dalla forza di gracità.
- Il materassino triangolare. Altrettanto valida ed efficace come soluzione è quella di adottare un materassino triangolare per rialzare il tuo materasso nella zona cervicale e quindi dormire con una leggera pendenza a favore dello stomaco per contrastare con la forza di gravità la “risalita di succhi gastrici”. Lo stesso effetto lo puoi ottenere con una rete a doghe reclinabile.
- Una camminata dopo cena aiuta digerire meglio. Cerca di non praticare attività fisica prima di andare a dormire, piuttosto fai una bella camminata di circa 20 minuti a passo sostenuto, in questo modo favorirai la tua digestione e diminuirai le probabilità di avere acidità di stomaco durante la notte.
- Mangia una gomma da masticare dopo cena. Masticare una gomma dopo cena sicuramente aiuterà a limitare l’acidità di stomaco, tuttavia non può rappresentare “la soluzione definitiva” al tuo problema di reflusso gastrico.
Leggi anche:
- Inibitori della pompa protonica: effetti collaterali e meccanismo d’azione
- I migliori farmaci antiacidi da banco, senza ricetta medica
- Farmaci procinetici: effetti collaterali e meccanismo d’azione
- Esofagite: cause, cronica, sintomi, cura, dieta, alimentazione
- Esofagite infettiva erpetica: cause, sintomi, cura, prevenzione
- Fundoplicatio secondo Nissen-Rossetti: intervento e rischi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Esofagite da reflusso: cause e fattori di rischio
- Esofagite da reflusso: sintomi e segni
- Esofagite da reflusso: esami, diagnosi, endoscopia, breath test
- Esofagite da reflusso: gravità e complicanze
- Esofagite da reflusso: terapia, farmaci, chirurgia
- Esofagite da reflusso: consigli, dieta, cibi da evitare, come dormire, prevenzione
- Cancro dell’esofago: epidemiologia, età di esordio, tipologie
- Cancro dell’esofago: cause, fattori di rischio, esofago di Barrett
- Cancro dell’esofago: sintomi e segni iniziali, tardivi e di metastasi
- Cancro dell’esofago: esami, diagnosi, stadiazione, classificazione TNM, gravità
- Cancro dell’esofago: trattamento, chirurgia, chemioterapia, radioterapia
- Cancro dell’esofago: prognosi, mortalità, sopravvivenza, aspettativa di vita
- Cancro dell’esofago: prevenzione, dieta, cibi da evitare, consigli
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

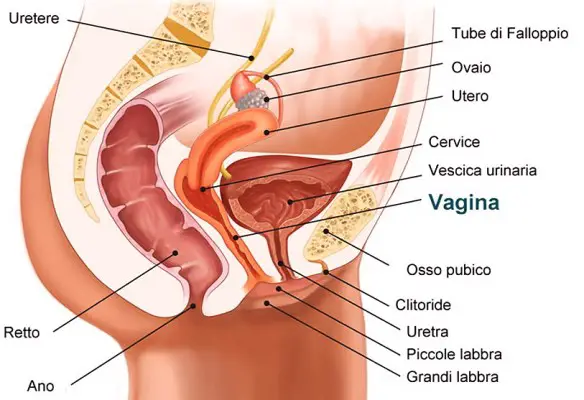 La cistite è una comune patologia, specie tra le donne, caratterizzata da una infiammazione della vescica. I sintomi classici della cistite sono: bruciore al tratto urinario; stimoli frequenti ed impellenti di urinare, espellendo spesso solo una lieve quantità di urina (pollachiuria); l’urina in genere è torbida in quanto contiene globuli bianchi, espressione della reazione dell’organismo nei confronti dell’infezione; l’urina può anche contenere un po’ di sangue (ematuria) a causa dell’infiammazione della vescica, ma ciò non è un indice di gravità della patologia.
La cistite è una comune patologia, specie tra le donne, caratterizzata da una infiammazione della vescica. I sintomi classici della cistite sono: bruciore al tratto urinario; stimoli frequenti ed impellenti di urinare, espellendo spesso solo una lieve quantità di urina (pollachiuria); l’urina in genere è torbida in quanto contiene globuli bianchi, espressione della reazione dell’organismo nei confronti dell’infezione; l’urina può anche contenere un po’ di sangue (ematuria) a causa dell’infiammazione della vescica, ma ciò non è un indice di gravità della patologia. La malattia da reflusso gastroesofageo, sigla MRGE (in inglese GERD, Gastro-Esophageal Reflux Disease o GORD, Gastro-Oesophageal Reflux disease), è una malattia di interesse gastroenterologico, causata da complicanze patologiche del reflusso gastroesofageo: si parla di “malattia” (MRGE) quando il reflusso causa sintomi (pirosi, rigurgito) o quando, con la gastroscopia, si evidenziano lesioni infiammatorie a carico dell’esofago (esofagite), o ulcere, o trasformazione metaplastica della mucosa (esofago di Barrett). La malattia presenta tendenza alle recidive.
La malattia da reflusso gastroesofageo, sigla MRGE (in inglese GERD, Gastro-Esophageal Reflux Disease o GORD, Gastro-Oesophageal Reflux disease), è una malattia di interesse gastroenterologico, causata da complicanze patologiche del reflusso gastroesofageo: si parla di “malattia” (MRGE) quando il reflusso causa sintomi (pirosi, rigurgito) o quando, con la gastroscopia, si evidenziano lesioni infiammatorie a carico dell’esofago (esofagite), o ulcere, o trasformazione metaplastica della mucosa (esofago di Barrett). La malattia presenta tendenza alle recidive. La cistite acuta è una patologia caratterizzata dall’infiammazione della vescica dovuta nella maggioranza dei casi ad un’infezione urinaria. Si tratta di una patologia benigna, molto frequente fra le donne e facilmente curabile, tuttavia la cistite non deve essere trascurata in quanto, se non trattata, l’infezione può propagarsi a valla (determinando una cistouretrite) e/o a monte, risalendo al contrario il percorso dell’urina, giungendo all’uretere ed al rene con risultati che possono essere anche gravi. La cistite è molto più diffusa tra le donne che tra gli uomini, per approfondire i motivi che portano a questa differenza tra i due sessi, leggi questo articolo:
La cistite acuta è una patologia caratterizzata dall’infiammazione della vescica dovuta nella maggioranza dei casi ad un’infezione urinaria. Si tratta di una patologia benigna, molto frequente fra le donne e facilmente curabile, tuttavia la cistite non deve essere trascurata in quanto, se non trattata, l’infezione può propagarsi a valla (determinando una cistouretrite) e/o a monte, risalendo al contrario il percorso dell’urina, giungendo all’uretere ed al rene con risultati che possono essere anche gravi. La cistite è molto più diffusa tra le donne che tra gli uomini, per approfondire i motivi che portano a questa differenza tra i due sessi, leggi questo articolo: 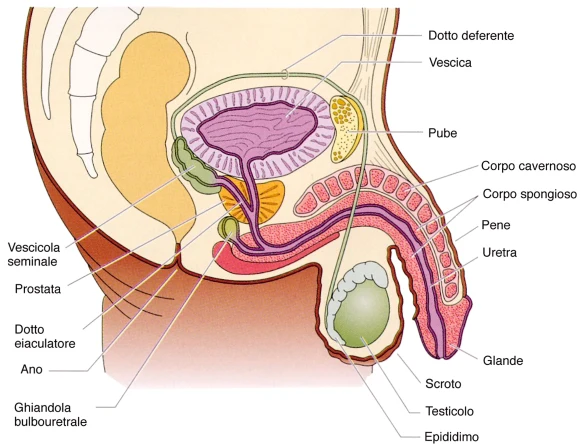 Le infezioni del pene e del glande sono diversi processi infettivi di origine batterica, virale, parassitaria o fungina che coinvolgono i genitali maschili ma che possono diffondersi anche ad altre aree del corpo e trasmettersi sessualmente al partner. Tra le infezioni più diffuse ricordiamo la balanite, le verruche genitali, la candidosi, il lichen planus e la gonorrea.
Le infezioni del pene e del glande sono diversi processi infettivi di origine batterica, virale, parassitaria o fungina che coinvolgono i genitali maschili ma che possono diffondersi anche ad altre aree del corpo e trasmettersi sessualmente al partner. Tra le infezioni più diffuse ricordiamo la balanite, le verruche genitali, la candidosi, il lichen planus e la gonorrea.