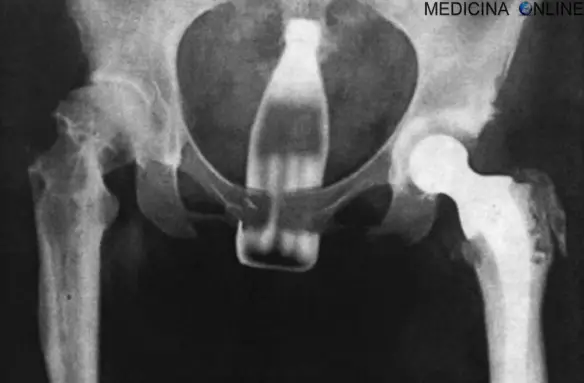
 Ingerire casualmente o inserire volutamente un oggetto all’interno del nostro apparato digerente, può essere un evento assolutamente innocuo o estremamente grave a seconda di molti fattori. Circa l’85% dei corpi estranei che transitano nel tratto gastroenterico, accidentalmente o volutamente ingeriti, viene espulso facilmente con le feci e non Continua a leggere
Ingerire casualmente o inserire volutamente un oggetto all’interno del nostro apparato digerente, può essere un evento assolutamente innocuo o estremamente grave a seconda di molti fattori. Circa l’85% dei corpi estranei che transitano nel tratto gastroenterico, accidentalmente o volutamente ingeriti, viene espulso facilmente con le feci e non Continua a leggere
Archivi tag: corpo estraneo
Differenza tra granulomi asettici (da corpo estraneo) e settici
 Il granuloma è una reazione immunitaria a lesioni tipiche delle infiammazioni croniche, non solo di natura infettiva (streptococchi, per esempio nella febbre reumatica si formano i noduli di Aschoff, tubercolosi, sifilide, actinomiceti, ecc.), ma anche da corpi estranei.
Il granuloma è una reazione immunitaria a lesioni tipiche delle infiammazioni croniche, non solo di natura infettiva (streptococchi, per esempio nella febbre reumatica si formano i noduli di Aschoff, tubercolosi, sifilide, actinomiceti, ecc.), ma anche da corpi estranei.
Cause di granuloma
Tra le cause di granuloma si annoverano:
- Corpi estranei endogeni (cheratina, colesterolo);
- Corpi estranei esogeni (adiuvanti vaccinali, spine, spighe, fili di sutura, latte in caso di neonati con palatoschisi, pulviscolo in caso di antracosi);
- Virus (Come nel caso della peritonite infettiva felina);
- Batteri (Come nel caso di granuloma tubercolare da micobatterio, granuloma morvoso);
- Protozoi (Come nel caso di leishmaniosi o infestazione da encephalitozoon cuniculi).
Granulomi da corpo estraneo
Detti anche granulomi asettici per l’assenza di agenti biologici al loro interno, si sviluppano quando il materiale è troppo massiccio per poter essere fagocitato oppure quando la sua composizione non permette ai macrofagi di eliminarlo mediante i loro sistemi di degradazione (per esempio, in caso di inalazione di particelle di asbesto, quarzo o limatura di ferro). Le cellule epitelioidi e le cellule giganti di Langhans circondano il corpo estraneo aderendo alla sua superficie e isolandolo dall’ambiente circostante, pur non riuscendo ad eliminarlo.
Granulomi immunologici
Detti anche granulomi settici, sono caratterizzati dalla persistenza dell’organismo o di
sue parti non digerite e da una risposta immunitaria mediata da linfociti T. L’esempio più comune consiste nel granuloma tubercolare, dovuto ad infezione da parte di Mycobacterium tuberculosis: questo batterio è in grado infatti di sfuggire ai meccanismi di killing intracellulare dei macrofagi grazie alla sua spessa parete cellulare, comune a tutti i micobatteri, e di provocare la lisi dei fagociti. L’attivazione macrofagica, e le sostanze citosoliche che vengono liberate nell’alveolo polmonare dopo la lisi della cellula, forniscono un fortissimo richiamo chemiotattico verso i linfociti T, che giungono in loco causando lo sviluppo del granuloma. Questo si manifesta morfologicamente con:
- una parte centrale in necrosi caseosa, costituita da quel che rimane dei macrofagi lisati e dai micobatteri;
- un anello più esterno di cellule epitelioidi e cellule giganti di Langhans;
- un ultimo anello di linfociti e plasmacellule; più esternamente si può talvolta riscontrare la presenza di una capsula connettivale secreta dai fibroblasti attivati dall’infiammazione.
L’aspetto morfologico non segue sempre questi canoni e, pertanto, può essere necessaria l’identificazione dell’agente eziologico mediante esami di laboratorio ai fini di una corretta diagnosi. Il granuloma può rimanere silente per molti anni, ma si riattiva immediatamente in conseguenza di fenomeni di immunodepressioneanche lievi, estendendosi sempre più nel parenchima polmonare e causando la comparsa di grosse caverne. L’evoluzione più frequente è verso la necrosi, mentre la guarigione comporta sclerosi con formazione di cicatrici deturpanti.
Leggi anche:
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
- Differenza tra infezione acuta e cronica
- Morte cellulare: differenza tra necrosi, apoptosi ed autofagia
- Infestazione: cos’è, da cosa è causata, come si cura
- Differenza tra infezione ed infestazione
- Differenza tra infestazione interna ed esterna
- Differenza tra infiammazione cronica granulomatosa e non granulomatosa
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra cisti e linfonodo
- Differenza tra cisti, pseudocisti, ascesso ed empiema
- Differenza infiammabile, combustibile, comburente e facilmente infiammabile
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Peritonite: tipi, cause, sintomi, diagnosi e terapie
- Appendicite acuta e cronica: cause, sintomi e terapie
- Differenza tra empiema ed ascesso
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- HIV: sintomi iniziali in donne e uomini
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenzialeAsma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
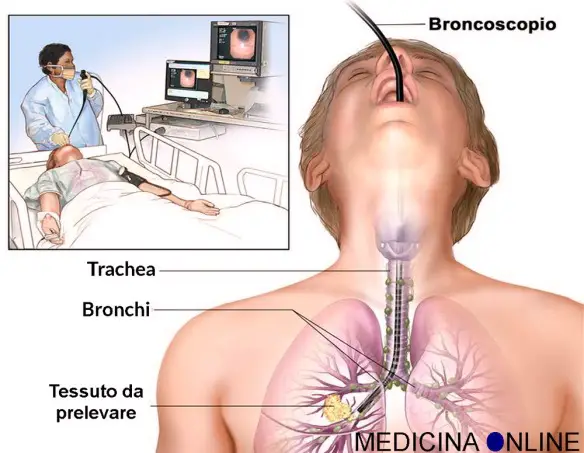 La broncoscopia (o videobroncoscopia o fibrobroncoscopia) è un esame mediamente invasivo con cui è possibile osservare direttamente le vie aeree – cioè laringe, trachea e bronchi – attraverso uno strumento, detto fibrobroncoscopio di forma tubolare flessibile composto da fibre ottiche e da un canale operativo, introdotto nel corpo tramite il naso o la bocca del paziente. La prima broncoscopia è stata eseguita da Gustav Killian nel 1887 utilizzando uno strumento rigido.
La broncoscopia (o videobroncoscopia o fibrobroncoscopia) è un esame mediamente invasivo con cui è possibile osservare direttamente le vie aeree – cioè laringe, trachea e bronchi – attraverso uno strumento, detto fibrobroncoscopio di forma tubolare flessibile composto da fibre ottiche e da un canale operativo, introdotto nel corpo tramite il naso o la bocca del paziente. La prima broncoscopia è stata eseguita da Gustav Killian nel 1887 utilizzando uno strumento rigido.
La broncoscopia si effettua in genere in anestesia locale mediante inalazione di anestetico polverizzato da appositi nebulizzatori (quasi sempre viene usata la lidocaina). La broncoscopia rigida invece viene eseguita in anestesia generale e trova indicazione prevalentemente nella broncoscopia pediatrica o nella broncoscopia operativa. Le due metodiche, broncoscopia rigida e flessibile, possono essere eseguite anche in combinata, in alcune situazioni.
Leggi anche: Intubazione: rischi, anestesia, rianimazione, dolore alla gola
Cosa si intende con “broncoscopia operativa”?
La broncoscopia operativa permette di eseguire biopsie trans bronchiali di linfonodi anche con ausilio ecografico (EBUS TBNA) o di lesioni polmonari (TBLB). In casi selezionati vi è la necessità di utilizzare anche broncoscopi rigidi per manovre operative particolari (ad esempio laserterapia a scopo distruttivo, asportazione di corpi estranei, posizionamento di protesi). Queste procedure vengono eseguite in sala operatoria con il paziente in sedazione o anestesia generale e ricoverato in regime di day surgery.
Leggi anche: Parametri della spirometria: capacità, volumi, rapporti e flussi
Cos’è un broncoscopio?
Il fibrobroncoscopio (o più comunemente broncoscopio) è utilizzato quotidianamente dagli pneumologi ed è uno strumento cavo flessibile in cui nell’estremità rivolta verso l’operatore vi è applicata un’ottica o una telecamera, mentre l’altra estremità viene introdotta attraverso il naso o la bocca e successivamente, valicate le corde vocali consente di osservare la trachea e i bronchi principali e segmentari. Per casi selezionati vi è la possibilità di utilizzare anche broncoscopi rigidi per manovre operative particolari (es. laserterapia) in pazienti sottoposti ad anestesia totale in sala operatoria.
Leggi anche: Apparato respiratorio: anatomia in sintesi, struttura e funzioni
Broncoscopia: a cosa serve?
Mediante la broncoscopia è possibile riconoscere irregolarità o lesioni della trachea e dei bronchi e se necessario si possono anche eseguire biopsie, cioè prelevare piccole parti di tessuto da sottoporre a esami di laboratorio. Può essere utile inoltre in caso di patologie infiammatorie e/o infettive per eseguire un bronco aspirato da sottoporre a indagini microbiologiche. La broncoscopia ha le finalità principali di:
- Diagnosi eziologica (individuare il germe responsabile) delle infezioni delle basse vie respiratorie (polmoniti, TBC, germi opportunisti, ecc.)
- Diagnosi e stadiazione del tumore del polmone effettuando biopsie all’interno dei bronchi patologici, ma anche attraverso biopsie trans bronchiali;
- Valutazione delle cause di sanguinamento di origine polmonare o bronchiale.
- Studio delle cellule e di molecole provenienti dal “polmone profondo”, tramite lavaggio bronchioloalveolare (BAL).
- Ausilio alla diagnosi di malattie rare quali fibrosi polmonari, vasculiti, sarcoidosi, etc..
- Drenaggio secrezioni bronchiali altrimenti non rimuovibili nelle malattie croniche (BPCO, bronchiettasie, malattie neuromuscolari, ecc.)
- Rimozione di corpi estranei
- Trattamento di tumori del polmone che determinano compressione dei bronchi principali e o tracheale mediante esecuzione di brachiterapia (irradiazioni di raggi ionizzanti atti a diminuire e/o eliminare la massa neoplastica).
La broncoscopia è dolorosa?
La broncoscopia non è, in genere, dolorosa, ma può certamente provocare molta ansia prima dell’esame ed un certo fastidio durante il suo svolgimento. Per rendere l’esame più confortevole in genere viene somministrato al paziente – come accennato all’inizio dell’articolo – un farmaco sedativo e rilassante e praticata un’anestesia locale (con un spray attraverso il naso e la bocca). A seconda della sensibilità delle vie respiratorie, si potrebbe avere uno stimolo alla tosse che può essere ridotto con la deglutizione e con l’instillazione di ulteriori farmaci anestetici ad azione locale. Solo in casi particolari è necessaria un’anestesia profonda generale completa come quella attuata nelle sale operatorie.
Leggi anche: Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
Broncoscopia: come ci si prepara all’esame?
A tal proposito leggi: Broncoscopia: come ci si prepara all’esame?
Broncoscopia: cosa succede durante l’esame?
Prima di cominciare l’esame è necessario togliere eventuali occhiali e apparecchi dentari mobili. Per eseguire l’esame il paziente viene invitato a stare steso o seduto su un lettino per fare l’anestesia locale attraverso il naso e alla bocca con xylocaina (dal sapore amaro) e somministrato ossigeno attraverso delle cannule nasali o maschere facciali. Si procederà dunque, attraverso il naso o la bocca ad introdurre delicatamente il broncoscopio nei bronchi. Nel corso dell’esame il paziente sarà costantemente assistito dal medico e dal personale sanitario e tenuti sotto controllo la pressione arteriosa, il contenuto di ossigeno nel sangue e la frequenza cardiaca/tracciato elettrocardiografico. Il broncoscopio non ostruisce le vie respiratorie e, pertanto, il paziente nel corso dell’esame continua a respirare normalmente. L’esame dura, in genere, 15 minuti.
Leggi anche: Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
Quando posso avere il risultato di una broncoscopia?
Il referto dell’esplorazione broncoscopica è disponibile in tempo reale e consegnato al termine della procedura al paziente, mentre ovviamente – in caso di biopsia o prelievi – bisogna attendere qualche giorno per gli esiti degli esami citoistologici e microbiologici.
Broncoscopia: quali sono gli effetti collaterali, i rischi e le complicanze?
Come tutti gli esami invasivi, la broncoscopia non è purtroppo completamente immune da rischi, a tal proposito leggi anche: Broncoscopia polmonare con biopsia: rischi e complicazioni gravi
Broncoscopia: come devo comportarmi dopo aver fatto l’esame? Cosa può succedere e quando chiamare il medico?
A tal proposito leggi: Dopo una broncoscopia: cosa può succedermi? Quando chiamare il medico?
Leggi anche:
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Enfisema polmonare: sintomi, tipi, cause, diagnosi, terapia e complicazioni
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Sensazione di corpo estraneo nell’occhio: cause e cure
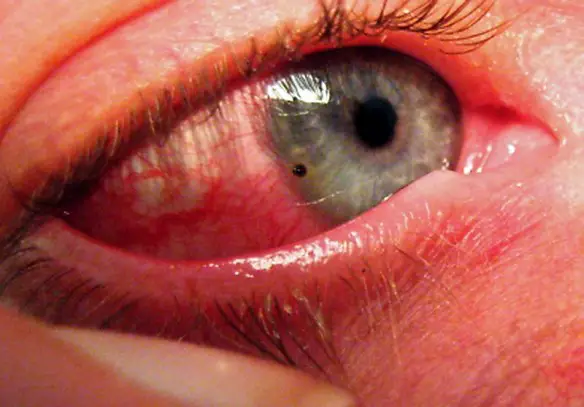 La sensazione di avere un corpo estraneo nell’occhio è un sintomo piuttosto comune che di solito ha origine nella cornea, ovvero il tessuto trasparente che riveste la parte anteriore dell’occhio. La cornea presenta una vasta quantità di nervi. Un danneggiamento a carico di questi ultimi spesso può tradursi in una sensazione di corpo estraneo. Tale sensazione può insorgere indipendentemente dalla reale presenza o meno di un corpo estraneo nell’occhio. Le lesioni oculari più comuni sono causate da corpi estranei e abrasioni. I sintomi, oltre alla sensazione di cui sopra, possono includere dolore, arrossamento, lacrimazione, sensibilità alla luce e vista offuscata.
La sensazione di avere un corpo estraneo nell’occhio è un sintomo piuttosto comune che di solito ha origine nella cornea, ovvero il tessuto trasparente che riveste la parte anteriore dell’occhio. La cornea presenta una vasta quantità di nervi. Un danneggiamento a carico di questi ultimi spesso può tradursi in una sensazione di corpo estraneo. Tale sensazione può insorgere indipendentemente dalla reale presenza o meno di un corpo estraneo nell’occhio. Le lesioni oculari più comuni sono causate da corpi estranei e abrasioni. I sintomi, oltre alla sensazione di cui sopra, possono includere dolore, arrossamento, lacrimazione, sensibilità alla luce e vista offuscata.
Blefarite
La blefarite è un disturbo palpebrale comune associato a dermatite seborroica o infezione batterica o ad una combinazione di entrambe le condizioni. La blefarite causa una sensazione di bruciore o di corpo estraneo (descrivibile come “sabbia negli occhi”), eccessiva lacrimazione, prurito, palpebre rosse e gonfie, secchezza oculare, formazioni crostose sulle palpebre e squame simili a forfora sulle ciglia. La blefarite anteriore insorge nel bordo anteriore esterno della palpebra in cui sono attaccate le ciglia. La blefarite posteriore interessa il bordo interno della palpebra. E’ correlata alla disfunzione delle ghiandole di Meibomio, poste all’interno della palpebra e deputate alla secrezione di oli che contribuiscono a lubrificare l’occhio. Il trattamento della blefarite prevede la pulizia delle palpebre e l’applicazione di un impacco caldo per favorire la caduta dei detriti untuosi. Anche l’impiego di antibiotici topici può contribuire a ridurre l’infezione. La blefarite può colpire persone di tutte le età e, sebbene sia causa di disagio, non è contagiosa e di solito non causa danni permanenti alla vista.
Leggi anche: Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
Abrasioni corneali
Le abrasioni corneali sono una delle lesioni oculari più comuni. Si verificano quando una lesione causa una rottura a carico dello strato protettivo esterno dell’epitelio corneale. Ciò può essere dovuto alla presenza di un corpo estraneo, al graffio di un’unghia, a lenti di contatto non posizionate correttamente o a ustioni chimiche, tra le varie cause. Le abrasioni corneali possono essere piccole o grandi, ma di solito guariscono senza complicazioni. Le abrasioni corneali profonde possono tradursi in formazioni cicatriziali dello stroma, lo strato centrale trasparente della cornea. L’applicazione di fluoresceina può contribuire a rendere maggiormente visibili le abrasioni.
Leggi anche: Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
Lenti a contatto
Le lenti a contatto sono generalmente sicure, ma il loro utilizzo non è privo di rischi. Alcune delle complicazioni possono compromettere la vista in modo permanente. Questa tipologia di lenti, come suggerisce il nome stesso, è in costante contatto con la cornea e la congiuntiva. Le allergie ai depositi presenti sulle lenti, al materiale di cui sono fatte le lenti o alle soluzioni per la pulizia delle lenti, possono comportare arrossamento, prurito, sensazione di corpo estraneo, lacrimazione o secrezione oculare. Le abrasioni corneali possono essere dovute a lenti a contatto non posizionate correttamente, materiale estraneo presente sotto le lenti a contatto o ad un uso eccessivo. Le ulcere corneali sono la complicazione più grave dovuta alle lenti a contatto e sono osservabili con maggiore frequenza in caso di lenti a contatto morbide a porto prolungato. Le soluzioni per la pulizia contaminate possono portare all’insorgenza di gravi infezioni fungine. Questa fu la causa di un focolaio di cheratite da Acanthamoeba nel periodo 2005-2007.
Leggi anche: Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
Corpi estranei corneali
I corpi estranei corneali possono causare significativa irritazione oculare, sensibilità alla luce e lacrimazione. Se un corpo estraneo (come una particella di legno, polvere o metallo) viene inglobato nello strato superficiale della cornea (epitelio) o nello strato più profondo (stroma), può causare infiammazione con conseguente gonfiore corneale e palpebrale, nonché significativo arrossamento a carico della congiuntiva. Se il corpo estraneo non viene rimosso, può provocare infezioni, distruzione dei tessuti o perdita permanente della vista.
Leggi anche: Come difendere la salute dei nostri occhi al mare e cosa fare se si irritano?
Ulcere corneali
Le ulcere corneali sono gravi infezioni causate da batteri, virus o funghi. Esse insorgono con maggiore frequenza nei pazienti che utilizzano lenti a contatto morbide a porto prolungato. Un’ulcera corneale può manifestarsi sotto forma di una macchia rotonda di colore bianco o grigio sulla cornea, visibile ad occhio nudo. Essa causa dolore, disagio e, in alcuni casi, vista offuscata. Si tratta di una emergenza, poiché la condizione può progredire sino a causare la perdita della vista. Il trattamento consiste nell’applicazione frequente di gocce oculari antibiotiche nell’occhio interessato. Occasionalmente, possono rivelarsi necessarie iniezioni di antibiotici nella sede dell’infezione o il ricorso ad un intervento chirurgico. L’utilizzo di lenti a contatto deve essere sospeso per un periodo di 4 settimane.
Leggi anche:
Congiuntivite
La congiuntivite si riferisce alla infiammazione o infezione a carico della membrana trasparente (congiuntiva) che riveste le palpebre interne e copre la parte bianca dell’occhio. I piccoli vasi sanguigni presenti nella congiuntiva diventano infiammati, conferendo all’occhio un aspetto rosso o rosa. La congiuntivite è comunemente causata da una reazione allergica o da una infezione virale o batterica. I sintomi possono includere arrossamento, prurito, sensazione di corpo estraneo (“sabbia negli occhi”), lacrimazione e secrezione e può interessare uno o ambedue gli occhi. Può causare estremo disagio, ma raramente interessa la vista e non rappresenta un grave rischio per la salute, se diagnosticata per tempo. La congiuntivite causata da infezione può diffondersi facilmente da persona a persona e il trattamento precoce è importante per limitarne la diffusione.
Leggi anche: Occhi rossi, forse è congiuntivite
Flittena
La flittena può svilupparsi nei pazienti affetti da blefarite ed è una lesione della superficie corneale. Ha l’aspetto di una vescicola o di una bolla di colore bianco e può essere molto irritante. I sintomi includono prurito, bruciore, arrossamento oculare, lacrimazione, fotofobia e la sensazione di corpo estraneo nell’occhio. Il trattamento prevede igiene palpebrale e l’impiego di gocce oculari lubrificanti. Gli steroidi e gli antibiotici vengono utilizzati per i casi gravi o qualora si sviluppino complicazioni.
Secchezza oculare
La secchezza oculare è un problema comune. La secrezione lacrimale può ridursi con l’avanzare dell’età e la presenza di secchezza oculare può anche essere associata a malattie quali la sindrome di Sjogren o l’artrite reumatoide. Tuttavia, in molti individui, la secchezza oculare si sviluppa in assenza di altre malattie associate. I sintomi includono sensazione di corpo estraneo, bruciore, arrossamento e stanchezza oculare generalizzata. La vista può essere offuscata o fluttuante. Paradossalmente, la lacrimazione può essere un sintomo di secchezza oculare. Se gli occhi raggiungono un determinato livello di secchezza, si attiva una grande ghiandola lacrimale che può produrre una eccessiva lacrimazione. Il volume della produzione lacrimale può essere misurato mediante il test di Schirmer (striscia di carta bibula messa a contatto con la ghiandola lacrimale inferiore). Il trattamento principale consiste nella lubrificazione supplementare dell’occhio. Nei casi gravi viene talvolta utilizzata la ciclosporina (Restasis).
Leggi anche: Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
Colliri
Molti colliri da banco e soggetti a prescrizione medica possono creare irritazione oculare o allergia, specie se utilizzati per lunghi periodi di tempo. I colliri da banco (come lacrime artificiali, colliri per allergie e soluzioni per lenti a contatto) contengono conservanti. Se l’individuo presenta una sensibilità a tali conservanti, questi possono causare irritazione e arrossamento a carico degli occhi. I colliri antibiotici soggetti a prescrizione medica possono essere efficaci nel trattare una infezione, ma possono essere anche piuttosto irritanti per l’occhio. I colliri steroidei di solito non sono irritanti per l’occhio. Alcuni colliri per allergie soggetti a prescrizione sono noti per causare un po’ di arrossamento e bruciore con l’uso. I colliri vasocostrittori o anti-arrossamento nascondono semplicemente il rossore. Se utilizzati troppo spesso, possono causare un aumento dell’arrossamento una volta interrotto l’impiego.
Trichiasi
La trichiasi è una condizione caratterizzata dalla deviazione delle ciglia verso il globo oculare. Le cause sono molteplici. La condizione può essere congenita oppure causata da condizioni autoimmuni e traumi, come ustioni o lesioni. I pazienti di origine asiatica possono presentare un disturbo congenito in cui le ciglia assumono una posizione verticale, denominato epiblefaron. Le ciglia posizionate in modo anomalo comportano un continuo sfregamento delle congiuntiva e della cornea da parte delle ciglia che può tradursi in abrasioni e ulcerazioni corneali.
Leggi anche: Bruciore agli occhi: cause e rimedi naturali
Entropion
L’entropion (o entropio) è il rovesciamento verso l’interno del bordo libero della palpebra. Può interessare sia la palpebra superiore o più comunemente quella inferiore. Lo sfregamento della superficie oculare da parte delle ciglia deviate verso l’interno (trichiasi) può causare l’insorgenza di sintomi quali arrossamento, irritazione, dolore, eccessiva lacrimazione e riduzione della vista, se la cornea è danneggiata. L’entropion interessa più spesso gli adulti più anziani. Le lacrime artificiali e le pomate lubrificanti possono alleviare i sintomi, ma spesso è necessario un intervento chirurgico per correggere la condizione. La prognosi è eccellente, se l’intervento viene eseguito prima che la cornea venga danneggiata.
Ectropion
L’ectropion (o ectropio) è il rovesciamento all’infuori del bordo libero della palpebra. La palpebra si distacca dall’occhio e inizia a cedere. I sintomi possono includere arrossamento, lacrimazione, irritazione e secchezza oculare e palpebrale. La palpebra normalmente scorre contro la superficie dell’occhio. A seguito dell’abbassamento della stessa, anche le lacrime tenderanno a drenare fuori dall’occhio sul viso. Ne consegue secchezza dell’occhio che causa irritazione, arrossamento e vista offuscata. Il trattamento si focalizza sulla lubrificazione oculare, sebbene nei casi gravi sia necessario il ricorso all’intervento chirurgico.
Leggi anche:
Pterigio
Lo pterigio è una crescita non cancerosa della congiuntiva sulla cornea. Lo pterigio è caratterizzato da una “testa”, che può crescere lentamente sulla cornea, e da un “corpo”, che di solito si estende verso l’angolo interno dell’occhio. Si ritiene sia associato ad una eccessiva esposizione a sole o vento. I sintomi possono includere arrossamento, infiammazione, sensazione di corpo estraneo, lacrimazione o secchezza e prurito oculare. L’arrossamento e l’irritazione dovuti a pterigio possono essere trattati con lacrime artificiali e con altre gocce oculari su prescrizione. Se lo pterigio si sposta verso la pupilla può interferire con la vista. In questo caso, è necessaria la rimozione chirurgica. Anche in caso di approccio chirurgico, vi è un rischio di recidiva.
Cheratocongiuntivite Vernal
La cheratocongiuntivite Vernal è una infiammazione cronica della congiuntiva bilaterale. I sintomi si aggravano comunemente in primavera e in estate. La condizione è caratterizzata da protuberanze dure e rialzate nella parte interna della palpebra superiore. E’ possibile anche l’insorgenza di gonfiore a carico della congiuntiva. I sintomi includono forte prurito, irritazione, fotofobia e bruciore. Il coinvolgimento corneale può portare a complicazioni, quali la riduzione della vista.
Leggi anche:
- Occhi stanchi davanti al computer? Riposali con la “regola 20-20-20”
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Differenza diottrie, gradi e decimi
- Come cambiare in maniera permanente il colore degli occhi
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- Differenza tra strabismo e diplopia
- I muscoli e nervi che controllano i movimenti degli occhi
- Strabismo nell’adulto: risultati dell’intervento
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Cataratta primaria, secondaria, congenita: sintomi e terapie
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Se uso gli occhiali per la presbiopia poi non ne potrò più fare a meno?
- Che vuol dire “occhio dominante”?
- Come vediamo i colori e cos’è lo spettro visibile?
- Da che dipende il colore degli occhi?
- L’occhio quando fissa è fermo? Cosa sono i movimenti saccadici?
- Nei bambini non usare gli occhiali porta ad un aggravamento della miopia?
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
