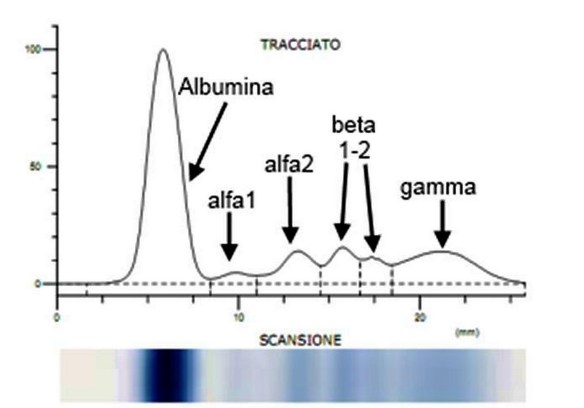
 L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.
L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.
Le proteine del siero sono di cinque tipi:
- L’albumina, che generalmente rappresenta la quantità più elevata di proteine che si trovano nel siero. E’ la proteina prodotta dal fegato ed ha diverse funzioni, tra cui la conservazione corretta dei liquidi nell’organismo perché con la sua presenza fa in modo che i liquidi stiano all’interno dei vasi sanguigni e non debordino (sovrintende alla cosiddetta “pressione osmotica”). Inoltre, ha il compito di trasportare, attraverso il sangue, i principi attivi dei farmaci che vengono assunti, gli ormoni e le sostanze come la bilirubina.
- Le Alfa-1-globuline. proteine diffuse nelle cellule dove svolgono una funzione di trasporto dei lipidi, dei grassi del sangue e degli ormoni.
- Le Alfa-2-globuline, che, come le Alfa-1-globuline, sono proteine diffuse nelle cellule adibite al trasporto di alcune sostanze come i lipidi e gli ormoni.
- Le Beta-globuline, proteine con funzione di trasporto di sostanze presenti nel sangue. In particolare tra queste è presente la transferrina, che trasporta il ferro.
- Le Gamma-globuline, le più importanti proteine del sangue perché costituiscono gli anticorpi dell’organismo.
Perché si esegue l’elettroforesi delle proteine sieriche?
Il protidogramma è una analisi utile per valutare molte patologie: ad esempio indica la corretta funzionalità del fegato, la presenza di infiammazioni o infezioni nell’organismo e, addirittura, può orientare il medico verso la diagnosi di malattie più preoccupanti e che richiedono ulteriori approfondimenti come il “mieloma multiplo”, o “plasmacitoma”, un tumore maligno del sangue.
Leggi anche:
Come si esegue e come ci si prepara all’esame?
L’elettroforesi del siero è una analisi di laboratorio che consiste in un semplice prelievo di sangue che deve essere eseguito a digiuno da dodici ore, in modo che il cibo non interferisca con il risultato. L’assunzione di farmaci non influenza l’esito dell’analisi, ma è consigliabile, in ogni caso, segnalare al medico eventuali terapie farmacologiche in corso, importanti per valutare lo stato di salute globale della persona.
Quali sono i valori normali delle proteine del siero?
Albumina 59,1-69,3% 3,70-5,30 g/dl
Globuline alfa 1 2,0-3,5 % 0,14-0,30 g/dl
Globuline alfa 2 6,1-11,2% 0,41-0,90 g/dl
Globuline Beta 6,3-12,1 % 0,56-1,00 g/dl
Globuline Gamma 9,8-20,0% 0,68-1,50 g/dl
Rapporto Albumine/Globuline 1,1-2,5 %
Protidogramma: come interpretare i risultati
1) Albumina: l’analisi di questa proteina può essere definita normale se la sua percentuale si trova nell’intervallo compreso tra 59.1 e 69.3 e la sua quantità si trova compresa tra i 3.70 e 5.30 grammi per decilitro di sangue.
- Se la sua percentuale o la sua quantità aumentano rispetto ai valori normali, significa che le altre proteine, per differenza, si sono ridotte e,
quindi, si ha una buona funzionalità del fegato. E’ un dato, comunque,
che non ha una grande rilevanza clinica per il medico.
- Se la sua percentuale diminuisce, ma non la sua quantità, significa che le altre proteine, per differenza, sono aumentate e questo potrebbe orientare il medico verso alcuni approfondimenti relativamente a malattie infiammatorie o ad una malattia preoccupante come il mieloma.
- Se diminuiscono sia la sua percentuale sia la sua quantità, significa che il fegato non svolge in modo corretto la sua funzione di produzione delle proteine. Questa alterazione, in genere, indica una cirrosi epatica, malattia caratterizzata da una grave e irreversibile anomalia delle cellule del fegato con la conseguente perdita delle sue funzioni.
2) Alfa-1-globuline: l’analisi di questa proteina può essere definita normale se la sua percentuale si trova nell’intervallo compreso tra 2 e 3.5 e la sua quantità si trova compresa tra 0.14 e 0.30 grammi per decilitro di sangue.
- La diminuzione della sua percentuale o della sua quantità non ha alcun significato clinico.
- Se la sua percentuale o la sua quantità aumentano rispetto ai valori normali, l’alterazione indica un processo infiammatorio o una infezione in corso all’interno dell’organismo.
3) Alfa-2-globuline: l’analisi di questa proteina può essere definita normale se la sua percentuale si trova nell’intervallo compreso tra 6.1 e 11.2 e la sua quantità si trova compresa tra 0.41 e 0.90 grammi per decilitro di sangue.
- La diminuzione della sua percentuale o della sua quantità non ha alcun significato clinico.
- Se la sua percentuale o la sua quantità aumentano rispetto ai valori normali, l’alterazione, come per la Alfa-1-globuline, indica un processo infiammatorio o una infezione in corso all’interno dell’organismo.
4) Beta-globuline: l’analisi di questa proteina può essere definita normale se la sua percentuale si trova nell’intervallo compreso tra 6.30 e 12.1 e la sua quantità si trova compresa tra 0.56 e 1 grammo per decilitro di sangue.
- La diminuzione della sua percentuale o della sua quantità non ha alcun significato clinico.
- Se la sua percentuale o la sua quantità aumentano rispetto ai valori normali, l’alterazione può essere un segnale di anemia perché tra le beta-globuline è presente la transferrina, che aumenta quando il ferro nell’organismo è basso.
5) Gamma-globuline: l’analisi di questa proteina può essere definita normale se la sua percentuale si trova nell’intervallo compreso tra 9.8 e 20 e la sua quantità si trova compresa tra 0.68 e 1.5 grammi per decilitro di sangue.
- La diminuzione della sua percentuale o della sua quantità indica una ridotta produzione di anticorpi, per lo più dovuta ad assenza di stimoli (batteri) e non causata da malattie. Può, quindi, essere interpretato come un indice di buona salute.
- Se la sua percentuale o la sua quantità aumentano rispetto ai valori normali, l’alterazione è un segnale di:
- malattia policlonale, quando l’aumento comprende tutti i tipi di anticorpi ed è tipico delle infiammazioni acute o croniche, per cui indica un processo infiammatorio o una infezione in corso;
- oppure è un segnale di malattia monoclonale, se le cellule produttrici di anticorpi impazziscono e producono un solo tipo di anticorpo, sempre lo stesso, in grande quantità e in modo sconclusionato. Quando l’alterazione monoclonale è elevatissima, potrebbe indicare la presenza di una malattia preoccupante come il “plasmacitoma” o “mieloma multiplo”, tumore maligno del sangue caratterizzato da questa eccessiva produzione di anticorpi, oppure di una “gammapatia monoclonale benigna”, una malattia piuttosto diffusa nella popolazione che, in alcuni casi, è associata a malattie infettive o croniche e può scomparire naturalmente, in altri casi ha significato incerto ed è opportuno tenerla sotto controllo.
Leggi anche:
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Differenza tra sindrome nefritica e nefrosica
- Proteinuria 24 ore alta: cause, tipi, valori e terapie
- Differenza tra proteinuria transitoria, persistente ed ortostatica
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Lingua bianca, impastata, spaccata: cure e rimedi naturali
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Mi dicevano “sei grassa” così decisi che non avrei mangiato più. Mai più. La testimonianza di una paziente anoressica
- Anoressia: le immagini drammatiche di un corpo che non esiste più
- Si mette a dieta e perde 60 kg. La ragione per cui lo fa vi lascerà senza parole
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:

 Il fegato è una ghiandola extramurale annessa all’apparato digerente dalla particolare forma a cuneo, situata al di sotto del diaframma, sul lato destro. Il fegato svolge numerose funzioni espletate dalle sue cellule, chiamate epatociti, che sono le seguenti:
Il fegato è una ghiandola extramurale annessa all’apparato digerente dalla particolare forma a cuneo, situata al di sotto del diaframma, sul lato destro. Il fegato svolge numerose funzioni espletate dalle sue cellule, chiamate epatociti, che sono le seguenti: L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.
L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.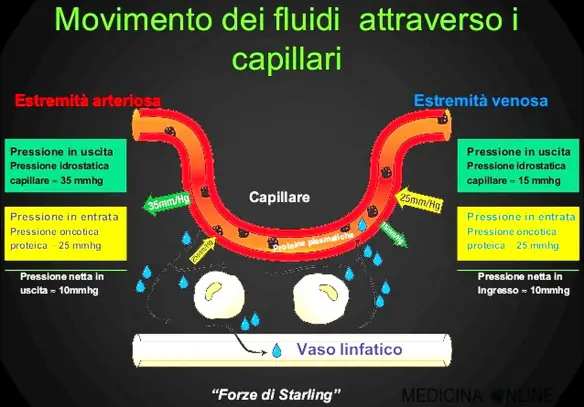 La pressione idrostatica è la forza esercitata da un fluido in quiete sull’unità di superficie con cui è a contatto normalmente a essa. Il valore di questa pressione dipende esclusivamente dalla densità del fluido e dall’affondamento del punto considerato dal pelo libero o, in linea più generale, dal piano dei carichi idrostatici.
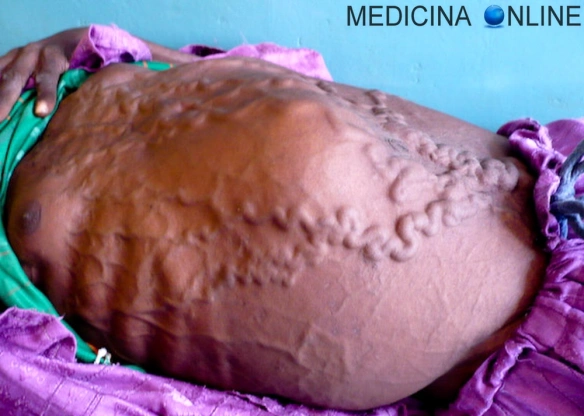
La pressione idrostatica è la forza esercitata da un fluido in quiete sull’unità di superficie con cui è a contatto normalmente a essa. Il valore di questa pressione dipende esclusivamente dalla densità del fluido e dall’affondamento del punto considerato dal pelo libero o, in linea più generale, dal piano dei carichi idrostatici. La cirrosi epatica è l’espressione di una tappa terminale di danno cronico del fegato indotto da fattori lesivi di diversa origine. Al danno cronico il fegato ripara compensando attraverso la formazione di “cicatrici” costituite da tessuto fibroso e attraverso la rigenerazione delle cellule perdute. L’espressione esasperata di tali processi porta ad una estesa fibrosi e ai noduli di rigenerazione; a lungo andare ne consegue una progressiva riduzione della massa funzionante epatica (causa di insufficienza dell’organo nelle fasi di malattia avanzata), fenomeni infiammatori e necrotici ed un sovvertimento della architettura vascolare intraepatica con conseguente ipertensione portale e cirrosi conclamata.
La cirrosi epatica è l’espressione di una tappa terminale di danno cronico del fegato indotto da fattori lesivi di diversa origine. Al danno cronico il fegato ripara compensando attraverso la formazione di “cicatrici” costituite da tessuto fibroso e attraverso la rigenerazione delle cellule perdute. L’espressione esasperata di tali processi porta ad una estesa fibrosi e ai noduli di rigenerazione; a lungo andare ne consegue una progressiva riduzione della massa funzionante epatica (causa di insufficienza dell’organo nelle fasi di malattia avanzata), fenomeni infiammatori e necrotici ed un sovvertimento della architettura vascolare intraepatica con conseguente ipertensione portale e cirrosi conclamata. L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.
L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.