 L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.
L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.
Valori normali di albumina
La concentrazione di albumina nel sangue (albuminemia) varia fra 3,5 e 5,0 g/dl e si misura con l’elettroforesi delle proteine.
Funzioni dell’albumina
L’albumina è essenziale per la regolazione e il mantenimento della pressione oncotica, ovvero la pressione che “tiene” il sangue all’interno dei vasi sanguigni. Oltre ad essere la proteina più presente nel sangue, l’albumina è il principale veicolo di altre proteine trasportate attraverso di esso: se viene escreta con le urine (dove in condizioni normali è praticamente zero), il calo di albumina nel plasma lo rende con meno proteine disciolte e meno colloidale, con una pressione oncotica che scende sotto il limite di 20 mmHg, travaso di fluidi ed elettroliti dai vasi ai tessuti con edema generalizzato (di solito a palpebre ed estremità nella fase iniziale, e vistoso nell’addome nei cali di pressione maggiori). Le funzioni dell’albumina, in sintesi, sono le seguenti:
- mantenimento della pressione oncotica (soglia fisiologica di 20 mmHg);
- trasporto degli ormoni della tiroide;
- trasporto degli altri ormoni, in particolare quelli solubili nei grassi (liposolubili);
- trasporto degli acidi grassi liberi;
- trasporto della bilirubina non coniugata;
- trasporto di molti farmaci;
- legame competitivo con gli ioni calcio (Ca2+);
- tamponamento del pH.
Alterazioni di albumina
Eventuali valori più bassi di albuminemia sono, nella maggior parte dei casi, da ricondursi a una ridotta produzione di albumina da parte del fegato. La capacità di sintetizzare proteine da parte dell’epatocita risulta compromessa nelle epatopatie gravi, come l’emocromatosi, le epatiti croniche, la cirrosi epatica. In questi casi, la concentrazione di albumina nel siero costituisce un indice importante, sia dal punto di vista diagnostico, che da quello prognostico.
Albumina nelle urine
La molecola dell’albumina è carica negativamente, come la membrana del glomerulo renale; la repulsione elettrostatica impedisce quindi, normalmente, il passaggio dell’albumina nell’urina. Nelle sindromi nefrosiche questa proprietà viene persa e si nota di conseguenza la comparsa di albumina nelle urine del malato. L’albumina, per questo, è considerata un importante marcatore di disfunzioni renali, che compaiono anche a distanza di anni.
Leggi anche:
Ipoalbuminemia
Si parla di ipoalbuminemia generalmente quando i livelli di albumina nel sangue sono inferiori a 3,5 g/dl. Le cause di diminuita albumina nel sangue, sono varie:
- 1) ipoalbuminemia da sintesi ridotta di albumina, causata da:
- cirrosi epatica (è la causa più comune);
- sindromi da malassorbimento;
- carenze nutrizionali;
- malattie infiammatorie croniche con diminuzione della funzionalità epatica;
- epatiti acute e croniche;
- anomalie genetiche che portano alla sintesi di albumina difettosa (rare).
- 2) ipoalbuminemia da aumentata perdita di albumina, causata da:
- sindrome nefrosica;
- ustioni estese;
- enteropatia proteino-disperdente.
- 3) ipoalbuminemia da aumentato catabolismo di albumina, causato da neoplasie metastatizzate.
Iperalbuminemia
Si parla di iperalbuminemia generalmente quando i livelli di albumina nel sangue superano i 5,0 g/dl. Le cause dell’albumina alta nel sangue possono essere diverse. Si può avere un problema di disidratazione per varie ragioni, in seguito al vomito o alla diarrea prolungata, di ustioni che interessano una vasta area corporea o a causa del morbo di Addison, un’insufficienza cronica che è da attribuire alle ghiandole surrenali. Altre cause di albumina alta nel sangue possono essere la sarcoidosi (formazione di cellule del sistema immunitario in vari organi del corpo) o il morbo di Burger (infiammazione delle piccole e medie arterie). L’albumina alta nelle urine può essere determinata da una dieta troppo ricca di proteine o da un uso eccessivo di integratori. Altri fattori che influiscono possono essere il diabete, l’ipertensione, l’elevata concentrazione di acido urico nel sangue, il lupus eritematoso sistemico. Possono essere fattori di rischio anche l’età avanzata e il tabagismo. Un’altra causa è costituita dai problemi a livello renale.
Terapia delle alterazioni dell’ambuninemia
E’ impossibile indicare una terapia generale nell’ambito dei rimedi contro l’albumina alta o bassa. A volte la variazione può essere anche non patologico e legato semplicemente a condizioni transitorie dell’organismo, se si tratta invece di vere e proprie patologie, per rimediare occorre individuare e curare la malattia che costituisce la causa a monte del disturbo.
Leggi anche:
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Dialisi e MARS nella terapia dell’insufficienza renale
- Rene: anatomia, funzioni e patologie in sintesi
- Insufficienza renale acuta: sintomi, terapia, linea guida, morte
- Insufficienza renale cronica: stadi, dieta, sintomi, diagnosi e terapia
- Differenza tra insufficienza renale acuta e cronica
- Esami per valutare funzionalità renale ed insufficienza renale
- Emodialisi: come funziona, effetti collaterali e complicanze
- Differenza tra dialisi, emodialisi e dialisi peritoneale
- Dove si trovano i reni ed a che servono?
- Quali sono i sintomi di malattia o cattivo funzionamento dei reni?
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra anuria ed oliguria
- Differenza tra surrene e rene
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra uretra e uretere
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Elettroforesi delle proteine o protidogramma: valori e significato clinico
- Surrene: anatomia, funzioni e patologie in sintesi
- Differenza tra renella e calcoli renali
- Differenza tra anuria e ritenzione urinaria
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Si può vivere senza reni? Conseguenze della nefrectomia
- Differenze tra apparato urinario maschile e femminile
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Urodinamica: cos’è, a che serve e come funziona
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra sinapsi elettrica e chimica
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Differenza tra neuroni e nervi
- Qual è la differenza tra arteria e vena?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
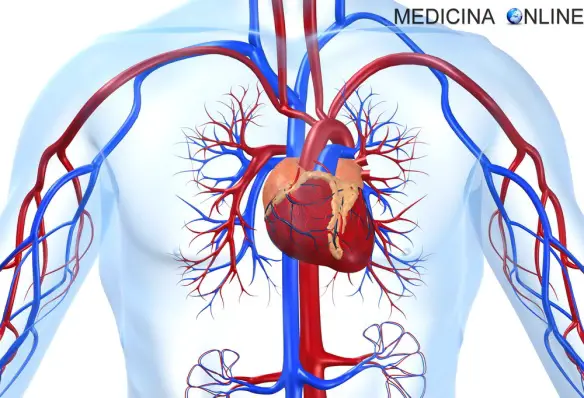 La fuoriuscita di sangue (emorragia) che si verifica in caso di lesione, è diversa in base a quattro fattori fondamentali:
La fuoriuscita di sangue (emorragia) che si verifica in caso di lesione, è diversa in base a quattro fattori fondamentali:
 L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.
L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.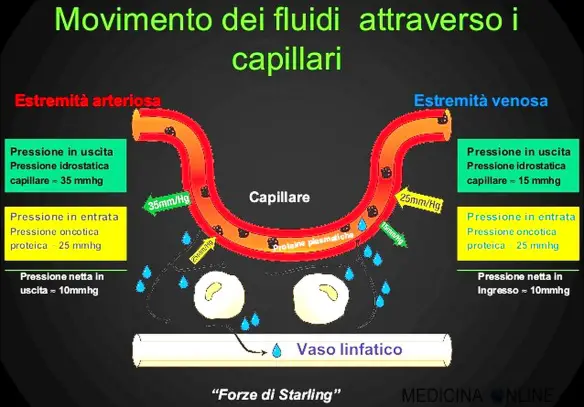 La pressione idrostatica è la forza esercitata da un fluido in quiete sull’unità di superficie con cui è a contatto normalmente a essa. Il valore di questa pressione dipende esclusivamente dalla densità del fluido e dall’affondamento del punto considerato dal pelo libero o, in linea più generale, dal piano dei carichi idrostatici.
La pressione idrostatica è la forza esercitata da un fluido in quiete sull’unità di superficie con cui è a contatto normalmente a essa. Il valore di questa pressione dipende esclusivamente dalla densità del fluido e dall’affondamento del punto considerato dal pelo libero o, in linea più generale, dal piano dei carichi idrostatici.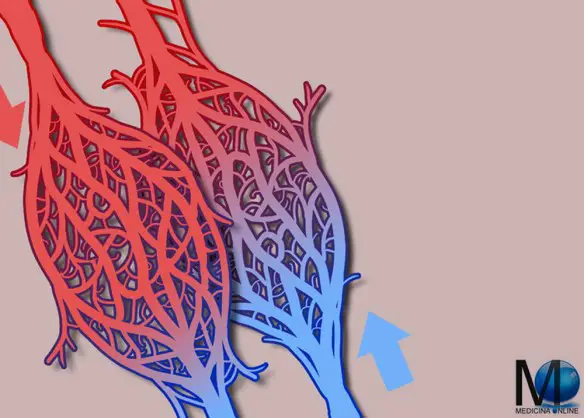 La rete mirabile è una rete di capillari sanguigni interposta tra due tronchi arteriosi (rete mirabile arteriosa) o tra due tronchi venosi (rete mirabile venosa). La rete dipende dal flusso sanguigno controcorrente (il sangue scorre all’interno dei vasi della rete in direzioni opposte) e scambia calore, ioni e gas tra le pareti dei vasi sanguigni. In questo modo si mantiene un gradiente di temperatura o di concentrazione dei gas o dei soluti tra i flussi sanguigni arteriosi e venosi. L’efficacia delle reti è determinata principalmente da quanto velocemente vengono scambiati calore, ioni o gas. Inoltre, per una data lunghezza, l’efficacia della rete decresce andando dagli scambi di calore e gas, ai piccoli ioni e alle altre sostanze.
La rete mirabile è una rete di capillari sanguigni interposta tra due tronchi arteriosi (rete mirabile arteriosa) o tra due tronchi venosi (rete mirabile venosa). La rete dipende dal flusso sanguigno controcorrente (il sangue scorre all’interno dei vasi della rete in direzioni opposte) e scambia calore, ioni e gas tra le pareti dei vasi sanguigni. In questo modo si mantiene un gradiente di temperatura o di concentrazione dei gas o dei soluti tra i flussi sanguigni arteriosi e venosi. L’efficacia delle reti è determinata principalmente da quanto velocemente vengono scambiati calore, ioni o gas. Inoltre, per una data lunghezza, l’efficacia della rete decresce andando dagli scambi di calore e gas, ai piccoli ioni e alle altre sostanze. Composizione di Arvenum
Composizione di Arvenum