 Cosa sono le piastrine?
Cosa sono le piastrine?
Le piastrine (anche chiamate “trombociti“, i due termini sono sinonimi) sono cellule facenti parte della parte solida del sangue, necessarie per la Continua a leggere

 Cosa sono le piastrine?
Cosa sono le piastrine?Le piastrine (anche chiamate “trombociti“, i due termini sono sinonimi) sono cellule facenti parte della parte solida del sangue, necessarie per la Continua a leggere
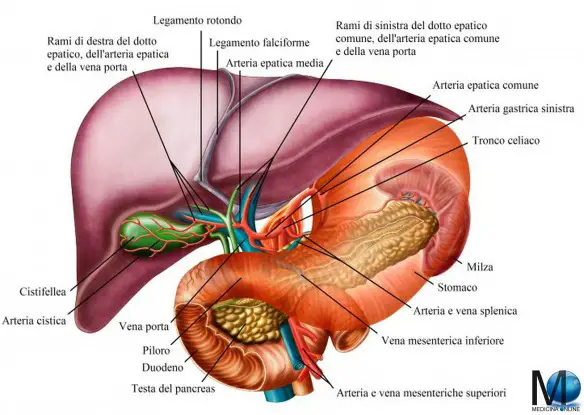
Fegato, cistifellea, stomaco, pancreas e duodeno
La gastrina è un ormone peptidico presente nella mucosa gastrica. Esistono diverse isoforme di gastrina, le quali si differenziano per sede di produzione, velocità di turnover, potenza d’azione e catena aminoacidica, ma tutte hanno in comune la sequenza pentapeptidica terminale, la quale è quindi la responsabile della sua funzione. Con “gastrinemia” si intende la concentrazione di gastrina nel sangue, il cui valore è utile Continua a leggere
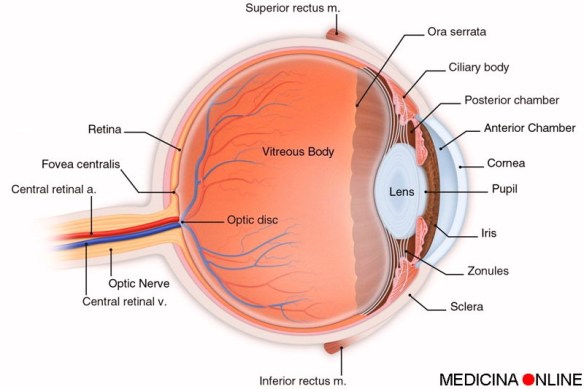 Con “pressione intraoculare” o più semplicemente “pressione oculare” (in inglese “intraocular pressure” da cui l’acronimo “IOP”) si intende la pressione fisiologicamente presente all’interno degli occhi, determinata dall’equilibrio tra la produzione di liquido prodotto all’interno dell’occhio, chiamato umor acqueo, ed il suo ricambio: più liquido c’è nel bulbo oculare e più alto è il valore della pressione.
Con “pressione intraoculare” o più semplicemente “pressione oculare” (in inglese “intraocular pressure” da cui l’acronimo “IOP”) si intende la pressione fisiologicamente presente all’interno degli occhi, determinata dall’equilibrio tra la produzione di liquido prodotto all’interno dell’occhio, chiamato umor acqueo, ed il suo ricambio: più liquido c’è nel bulbo oculare e più alto è il valore della pressione.
L’umor acqueo viene continuamente prodotto e riassorbito, il che permette di mantenere una pressione stabile e fisiologica:
In condizioni normali questo ciclo continuo di produzione e riassorbimento consente di mantenere sempre una pressione positiva all’interno dell’occhio, indispensabile per garantire le corrette condizioni adatte ai processi di rifrazione e per rendere ottimale la visione: la pressione intraoculare favorisce infatti il mantenimento della corretta forma del bulbo oculare e protegge quest’ultimo da alcune deformazioni che potrebbero essere causate dalle palpebre, dai muscoli oculari o da altre strutture limitrofe. Se il normale circolo dell’umor acqueo viene ad essere alterato per una qualche ragione, la pressione intraoculare può salire oltre il normale e rappresentare un rischio per la vista del soggetto.
Il valore della pressione interna dell’occhio come quelli della pressione arteriosa, si misurano in millimetri di mercurio (mmHg). La pressione intraoculare normale è compresa tra 10 e 21 mmHg.
Quando la pressione oculare è al di sopra dei 21 mmHg, si parla di “ipertensione oculare“, una condizione che – se non trattata – può portare al glaucoma, una malattia che può provocare cecità a causa di danni al nervo ottico. La pressione oculare elevata non porta però necessariamente a glaucoma: esistono infatti molti casi di ipertensione oculare innocua. Per approfondire, leggi anche:
L’ipertensione intraoculare è subdola perché risulta spesso asintomatica, cioè non determina alcun segno o sintomo, come dolore o altro, specie nelle fasi iniziali e se l’alterazione è di pochi mmHg. Nelle fasi avanzate l’ipertensione oculare potrebbe invece determinare la comparsa di alcuni sintomi relativi al glaucoma, come:
Esistono diversi metodi per la sua misurazione, che rientrano nell’ampio gruppo di tecniche diagnostiche chiamate “tonometrie”. Alcuni esempi sono:
Attualmente lo strumento più diffuso negli ospedali è il tonometro ad applanazione di Goldmann, mentre per gli screening di massa la tecnologia più diffusa è il tonometro a soffio (anche chiamata “senza contatto” o “a getto d’aria”), che non richiede contatto con la cornea perché si impiega un piccolo getto di aria compressa, anche se è importante ricordare che la tonometria a soffio non è così attendibile e accurata come quella per applanazione.
La tonometria per applanazione rappresenta il “gold standard” per la misurazione della pressione intraoculare a livello mondiale, e può essere eseguita solo dal medico oculista in quanto prevede l’instillazione di collirio anestetico nell’occhio e il contatto dello strumento con la superficie oculare. Oggi si ritiene fondamentale, per una corretta valutazione della IOP, affiancare alla lettura della pressione introculare i dati relativi allo spessore centrale medio della cornea (pachimetria centrale), in quanto una cornea più “spessa” del normale necessita di una forza maggiore per essere applanata dal tonometro, con conseguente lettura sovrastimata della IOP.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 L’emocromo o “esame emocromocitometrico” è un esame di laboratorio completo del sangue, che determina la quantità dei globuli (leucociti o globuli bianchi, eritrociti o globuli rossi, e trombociti o piastrine), i livelli dell’ematocrito (HCT), e dell’emoglobina (Hb), nonché diversi altri parametri del sangue, come gli indici corpuscolari. Sul referto che viene consegnato al paziente, vengono indicati i valori riscontrati nell’analisi del campione con accanto l’intervallo di riferimento, ossia l’intervallo di valori normali per il sesso, l’età e la strumentazione usata. Ecco ora uno schema con tutti i range di valori di riferimento normali, oltre i quali c’è il sospetto di patologia descritto.
L’emocromo o “esame emocromocitometrico” è un esame di laboratorio completo del sangue, che determina la quantità dei globuli (leucociti o globuli bianchi, eritrociti o globuli rossi, e trombociti o piastrine), i livelli dell’ematocrito (HCT), e dell’emoglobina (Hb), nonché diversi altri parametri del sangue, come gli indici corpuscolari. Sul referto che viene consegnato al paziente, vengono indicati i valori riscontrati nell’analisi del campione con accanto l’intervallo di riferimento, ossia l’intervallo di valori normali per il sesso, l’età e la strumentazione usata. Ecco ora uno schema con tutti i range di valori di riferimento normali, oltre i quali c’è il sospetto di patologia descritto.
| Parametro | Sigla e descrizione | Valori di riferimento | Difetto | Eccesso |
| Globuli bianchi | WBC (White Blood Cells): il numero di GB per µL o mm³ di sangue. | 4.500 – 8.500 | leucopenia | leucocitosi |
| Globuli rossi | RBC (Red Blood Cells): il numero di GR per µL o mm³ di sangue. | 4.500.000 – 5.900.000(uomo)
4.000.000 – 5.500.000 (donna) |
anemia | poliglobulia o
eritrocitosi |
| Emoglobina | Hb (Hemoglobin): la quantità in grammi di Hb presente in un L o in un dL di sangue. | 13 – 17,5 g/dL (uomo)12 – 15,5 g/dL (donna) | anemia | |
| Ematocrito | Ht (Hematocrit): la percentuale del volume del sangue che è occupato dagli eritrociti. | 40 – 48 (uomo)36 – 47 (donna) | anemia | poliglobulia |
| Volume corpuscolare medio | MCV (Mean Corpuscular Volume): il volume medio dei globuli rossi.(Ht/RBC) | 80 – 100 fL | microcitosi | macrocitosi |
| Contenuto cellulare medio di emoglobina | MCH (Mean Corpuscular Hemoglobin): la quantità media di emoglobina in ogni globulo rosso.(Hb/RBC) | 25 – 35 pg | anemia ipocromica | |
| Concentrazione cellulare media di emoglobina | MCHC (Mean Corpuscular Hemoglobin Concentration): la concentrazione media di emoglobina in 1dL di globuli rossi.(MCH/MCV = Hb/Ht) | 31 – 37% | ||
| Ampiezza della distribuzione eritrocitaria | RDW (Red cells Dispersion Width): l’ampiezza della distribuzione del volume dei GR attorno al suo valore medio. | 11,5 – 14,5% | ||
| Reticolociti | Percentuale (%) di reticolociti circolanti nel sangue. I reticolociti sono i precursori degli eritrociti maturi. | 0.5 – 2,0 | reticolocitosi | |
| Piastrine | PLTS (Platelets): il numero di piastrine presenti nel campione esaminato per mm³. | 150.000 – 400.000 | piastrinopenia o trombocitopenia | piastrinosi o
trombocitosi |
| Volume piastrinico medio | MPV (Mean platelet Volume): il volume medio delle piastrine. | 9,9 – 15,7 |
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, leggi anche: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
La dimostrazione della presenza di una quota anomala di fattore reumatoide, utile nelle indagini di alcune patologie reumatologiche, può essere determinata attraverso le seguenti indagini diagnostiche:
Questi due test sierologici consentono di individuare con diverse metodiche i fattori reumatoidi eventualmente presenti in circolo.
Il fattore reumatoide è diretto sia contro il Fc delle IgG omologhe (utilizzate nel Reuma test) sia contro il Fc delle IgG eterologhe (utilizzate nel test di Waaler-Rose), secondo i seguenti principi:
Come si eseguono il Reuma test e la reazione di Waaler Rose?
Per l’esecuzione del Reuma test e della reazione di Waaler Rose è necessario ricorrere ad un semplice prelievo di sangue e per questo è consigliabile il digiuno dalla sera precedente. In caso si stiano assumendo particolari medicinali come il cortisone o farmaci immunosoppressivi, è necessario avvisare il medico, in quanto potrebbero alterare l’esito delle analisi.
Leggi anche:
Reuma test
Il Reuma test è standardizzabile ed automatizzabile (a differenza della reazione di Waaler Rose, ormai quasi in disuso).
Inoltre, è molto sensibile e diventa positivo più precocemente, ma è meno specifico:
Il reuma test è positivo se il fattore reumatoide è >20 U.I./ml
Scarsa specificità e sensibilità del test
Una certa percentuale non trascurabile di persone perfettamente sane potrebbe risultare positiva all’esame, infatti a causa della scarsa specificità e sensibilità del test non può essere usato come esame di screening o come esame che “da solo fa la diagnosi”, ma deve essere inserito in una più ampia indagine diagnostica. Importante notare che la frequenza di esiti falsi positivi dell’esame aumenta con l’età del paziente (dal 5% fino al 20% e oltre negli ultrasessantacinquenni).
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
 Cos’è il fattore reumatoide?
Cos’è il fattore reumatoide?Il fattore reumatoide (FR) è un autoanticorpo molto rilevante nell’artrite reumatoide ed in altre malattie autoimmuni. Un autoanticorpo è un anticorpo “alterato” che – anziché essere diretto contro agenti estranei come virus e batteri -, attacca i tessuti propri dell’organismo. Il fattore reumatoide – in particolare – è diretto verso la porzione Fc delle IgG (cioè le immunoglobuline G). Il fattore reumatoide e le IgG concorrono alla formazione di immunocomplessi in grado di contribuire al processo patologico. Non tutti i soggetti con artrite reumatoide possiedono livelli sierici rilevabili di fattore reumatoide; tuttavia, questi soggetti, non sono da considerare sieronegativi. Il fattore reumatoide è anche una “crioglobulina” cioè un anticorpo che precipita dopo raffreddamento di un campione ematico. Può essere sia una crioglobulina di tipo 2 (IgM monoclonale contro IgG policlonali) sia crioglobulina di tipo 3 (IgM policolonale contro IgG policlonale). L’analisi nel sangue con analisi del fattore reumatoide permette di misurare la quantità dell’anticorpo nel sangue, il che può aiutare il medico nella diagnosi dell’artrite reumatoide e di altre malattie autoimmunitarie.
La determinazione del fattore reumatoide deve avvenire in tutti i pazienti nei quali si ha rilievo clinico di artrite. È importante considerare che un rilievo positivo non indica necessariamente artrite reumatoide e che, viceversa, un rilievo negativo non la esclude. In parole povere:
Nonostante ciò, il valore del fattore reumatoide assume notevole importanza diagnostica e prognostica se associato all’obiettività di altri rilievi tipici dell’artrite reumatoide. In parole semplici: se il valore è alterato e se durante la visita il medico trova importanti segni di una data malattia, diventa più probabile il fatto che il fattore reumatoide positivo indichi realmente la presenza di quella malattia.
L’esame è utile nella diagnosi di artrite reumatoide o di sindrome di Sjögren, ma può avere un esito positivo anche in altri casi, tra cui il lupus eritromatoso sistemico e la sclerodermia. Il fattore è anche presente nei pazienti affetti da diverse altre malattie, ad esempio infezioni batteriche, virali e parassitiche protratte e da alcuni tipi di tumore. Il fattore reumatoide generalmente non è utilizzato per monitorare l’andamento della malattia reumatica, anche se può aiutare con l’uso di alcuni farmaci biologici recenti.
Per essere considerato normale, il valore di fattore reumatoide deve essere al di sotto di 20 U.I./ml. In questo caso il fattore reaumatoide viene detto “negativo”. Al di sopra di tale valore, il fattore reumatoide viene detto “positivo”.
Alti livelli di FR (sopra a 20 IU/mL) sono indicativi per:
Inoltre, c’è una connessione tra i livelli di FR e la gravità della malattia. C’è una buona possibilità di incorrere in falsi positivi, dovuti alla presenza di alcune malattie o di disordini autoimmuni. Queste includono:
In percentuale inferiore al 30% il FR può indicare:
Una certa percentuale non trascurabile di persone perfettamente sane potrebbe risultare positiva all’esame, infatti a causa della scarsa specificità e sensibilità del test non può essere usato come esame di screening o come esame che “da solo fa la diagnosi”, ma deve essere inserito in una più ampia indagine diagnostica. Importante notare che la frequenza di esiti falsi positivi dell’esame aumenta con l’età del paziente (dal 5% fino al 20% e oltre negli ultrasessantacinquenni).
Per approfondire:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
 Il termine prediabete viene riservato a due condizioni di iniziale alterazione del metabolismo glucidico (metabolismo degli zuccheri) – in cui i sintomi del diabete conclamato sono ancora assenti – e precisamente:
Il termine prediabete viene riservato a due condizioni di iniziale alterazione del metabolismo glucidico (metabolismo degli zuccheri) – in cui i sintomi del diabete conclamato sono ancora assenti – e precisamente:
Come si può intuire, le prime due condizioni segnalano rispettivamente un’alterazione della glicemia a digiuno e della risposta glicemica dopo stimolo (in questo caso, per l’esame si utilizza il glucosio) e pertanto possono comparire isolatamente o essere co-presenti. La valutazione di queste iniziali alterazioni del metabolismo glucidico prevede pertanto il dosaggio periodico della glicemia plasmatica a digiuno e/o della Hb glicata e nei soggetti risultati positivi per ‘prediabete’ si completa con l’esecuzione della curva da carico di glucosio allo scopo di escludere la presenza di diabete fino ad allora misconosciuto, in particolare in presenza di altri fattori di rischio di diabete (obesità, familiarità per diabete, etc).
Perché è molto importante scoprire se si è prediabetici?
È stato ampiamente dimostrato che se si iniziano a controllare i valori di iperglicemia sin dalla fase iniziale di prediabete, si può ritardare o addirittura prevenire l’insorgenza del diabete mellito di tipo 2. Inoltre, nella fase di prediabete si possono già prevenire la possibili complicanze del diabete, che sono il vero problema di questa malattia. I danni a lungo termine, soprattutto al cuore e al sistema circolatorio, si avviano già in questa fase, in modo subdolo e silenzioso.
Altri articoli sul prediabete:
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 Quando misurare la pressione arteriosa durante il giorno?
Quando misurare la pressione arteriosa durante il giorno?
Salvo diverse indicazioni del medico curante, consiglio di rilevare la pressione due volte al giorno:
Modalità
Sia la mattina che la sera ripetete il procedimento tre volte di seguito, ad intervalli di uno o due minuti, per evitare misurazioni errate. Può essere utile scrivere il risultato su un taccuino in una tabella e portare i risultati al proprio medico curante.
Precauzioni per una corretta rilevazione
Per una corretta rilevazione dei valori sistolici e diastolici (massima e minima), è opportuno seguire queste indicazioni:
I migliori strumenti per rilevare la pressione arteriosa a casa, li potete trovare in questi articoli:
Per approfondire, leggi anche:
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!