La ectrodattilia (o agenesia centrale) è una malattia genetica, a trasmissione per lo più dominante, che colpisce circa 1 bambino ogni milione (anche se alcune fonti parlano di 1 su 90 mila) e comporta la mancanza o lo sviluppo incompleto di una o più dita degli arti inferiori e/o superiori. Generalmente sono coinvolti il terzo e quarto dito delle mani, ma può riguardare indifferentemente qualsiasi dito e un arto come tutti e quattro. La ectrodattilia si presenta in diverse forme:
- sindattilia: due o più dita sono racchiuse in un unico rivestimento epidermico, solitamente pollice e indice;
- oligodattilia: numero delle dita inferiore alla norma;
- schisi mediana: mani e/o piedi si presentano bisecati centralmente fino al carpo/tarso, con opponibilità digitale; la mancata saldatura è dovuta ad un arresto dello sviluppo embrionale. Quest’ultima configura l’estremità con il classico aspetto denominato a “Chela di aragosta“.
Occasionalmente si riscontrano differenti caratteristiche, come la monodattilia, nella quale mancano i raggi radiali ad eccezione, di regola, del quinto dito. I pazienti possono presentare una sola o entrambe le anomalie. Anche quando è isolata, nel tipo non sindromico, questa deformità si può eccezionalmente associare alla sordità, ed è stata anche osservata con l’aniridia e con la Sindrome di Alport. Per la correzione dei difetti sono disponibili la riduzione chirurgica e le protesi.
Sindrome EEC ectrodattilia – displasia ectodermica – labiopalatoschisi
A volte questa patologia può entrare a far parte della EEC, acronimo che indica l’associazione tra ectrodattilia, displasia ectodermica e labiopalatoschisi, una sindrome che si può manifestare con:
- labiopalatoschisi (labbro leporino);
- l’anoftalmia/microftalmia;
- l’atrofia cutanea;
- l’adonzia/microdonzia;
- l’anotia;
- l’agenesia/ipoplasia del rene, mono o bilaterale.
Per approfondire:
- Microtia ed anotia: la malformazione congenita dell’orecchio
- Palatoschisi: cause, problemi derivanti e cure
- Labbro leporino (cheiloschisi): tipi, cause, problematiche e cure
- Arinia: la mancanza congenita del naso
Cura della ectrodattilia
È correggibile con interventi di chirurgia plastica ricostruttiva, ma per ottenere buoni risultati è necessario intervenire entro il primo anno di età: interventi in età adulta suno poco efficaci per risolvere il problema.
Leggi anche:
- Aracnodattilia, segno del pollice e del polso, Sindrome di Marfan e di Beals
- Polidattilia; cause, ereditarietà, sindromica e chirurgia
- Sindrome di Beals e padiglione auricolare “accartocciato”: sintomi e cure
- Differenza tra polidattilia, sindattilia, ectrodattilia, oligodattilia e aracnodattilia
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Brachidattilia a mano o piede: trasmissione ereditaria e cura
- Quante ossa ci sono nella mano e come si chiamano?
- Sindrome di Marfan: trasmissione, sintomi e frequenza
- Le malattie genetiche più diffuse al mondo
- Donne nate senza vagina: è la sindrome di Rokitansky-Kuster-Hauser
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Demenza senile: cause, sintomi, decorso e cure
- Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Sindrome di Cornelia de Lange: avere l’aspetto di un bambino per tutta la vita
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Quando il paziente deceduto “resuscita”: la Sindrome di Lazzaro
- La sindrome che fa crescere il pene alle bambine di 12 anni
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- La Sindrome da abbandono: cos’è e come si supera
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
- Insensibilità congenita al dolore: la strana malattia che non ti fa sentire nessun dolore
- Cos’è un cromosoma ed a che serve?
- Differenza tra gene e allele
- Quanti cromosomi hanno esseri umani, scimmie, cani, gatti e topi?
- Quanti cromosomi ha chi è affetto da Sindrome di Down?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!







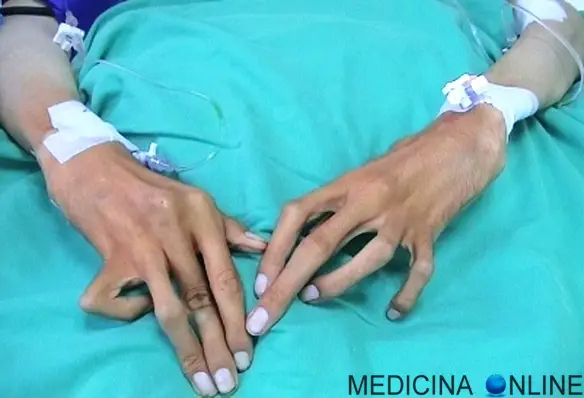 Con “aracnodattilia” (“dita a ragno”) si intende una deformità dello scheletro delle mani caratterizzata da dita affusolate e sproporzionatamente allungate rispetto al palmo della mano o alla pianta del piede. Queste estremità possono risultare, inoltre, insolitamente flessibili, similmente alle zampe di un ragno, motivo per cui questa patologia è così chiamata. Costituisce uno dei sintomi della Sindrome di Marfan ed è caratterizzata dal “segno del pollice” e dal “segno del polso”. L’aracnodattilia può essere congenita e svilupparsi nel contesto di diverse malattie genetiche. Altre persone possono manifestare questo allungamento patologico delle dita delle mani e dei piedi nel tempo, durante l’infanzia o l’età adulta.
Con “aracnodattilia” (“dita a ragno”) si intende una deformità dello scheletro delle mani caratterizzata da dita affusolate e sproporzionatamente allungate rispetto al palmo della mano o alla pianta del piede. Queste estremità possono risultare, inoltre, insolitamente flessibili, similmente alle zampe di un ragno, motivo per cui questa patologia è così chiamata. Costituisce uno dei sintomi della Sindrome di Marfan ed è caratterizzata dal “segno del pollice” e dal “segno del polso”. L’aracnodattilia può essere congenita e svilupparsi nel contesto di diverse malattie genetiche. Altre persone possono manifestare questo allungamento patologico delle dita delle mani e dei piedi nel tempo, durante l’infanzia o l’età adulta.

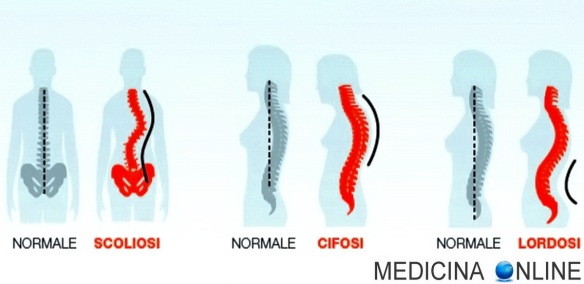 Le vertebre nell’uomo sono in tutto 33 o 34 (a seconda della presenza o assenza della quinta vertebra coccigea) e sono infilate le une sulle altre e fra loro articolate per formare la colonna vertebrale. Osservando la colonna vertebrale nella sua interezza, si potrà notare che essa non è perfettamente diritta neanche nel soggetto sano, ma presenta invece quattro lievi curvature assolutamente normali che formano una sorta di due “S” impilate una sull’altra. Una delle quattro curvature fisiologiche è la lordosi lombare, una curva corrispondente alle 5 vertebre lombari con la convessità rivolta in avanti. Quando la lieve curvatura lombare si accentua, arrivando ad angoli maggiori di 40-50°, la lordosi non è più “fisiologica”, bensì prende il nome di “lordosi patologica” o “iperlordosi lombare“, caratterizzata da un infossamento profondo della colonna vertebrale nella regione lombare, che proietta indietro il bacino e crea un dorso curvo. L’iperlordosi lombare è un disturbo della schiena molto comune che è legato soprattutto all’assunzione di posture sbagliate e di un portamento scorretto del corpo; alcune volte può derivare anche da cause congenite.
Le vertebre nell’uomo sono in tutto 33 o 34 (a seconda della presenza o assenza della quinta vertebra coccigea) e sono infilate le une sulle altre e fra loro articolate per formare la colonna vertebrale. Osservando la colonna vertebrale nella sua interezza, si potrà notare che essa non è perfettamente diritta neanche nel soggetto sano, ma presenta invece quattro lievi curvature assolutamente normali che formano una sorta di due “S” impilate una sull’altra. Una delle quattro curvature fisiologiche è la lordosi lombare, una curva corrispondente alle 5 vertebre lombari con la convessità rivolta in avanti. Quando la lieve curvatura lombare si accentua, arrivando ad angoli maggiori di 40-50°, la lordosi non è più “fisiologica”, bensì prende il nome di “lordosi patologica” o “iperlordosi lombare“, caratterizzata da un infossamento profondo della colonna vertebrale nella regione lombare, che proietta indietro il bacino e crea un dorso curvo. L’iperlordosi lombare è un disturbo della schiena molto comune che è legato soprattutto all’assunzione di posture sbagliate e di un portamento scorretto del corpo; alcune volte può derivare anche da cause congenite. L’abisso dei sentimenti umani è spesso imperscrutabile e dai risvolti sorprendenti. Lo sa bene lo psicologo che ha provveduto a versare del detersivo
L’abisso dei sentimenti umani è spesso imperscrutabile e dai risvolti sorprendenti. Lo sa bene lo psicologo che ha provveduto a versare del detersivo 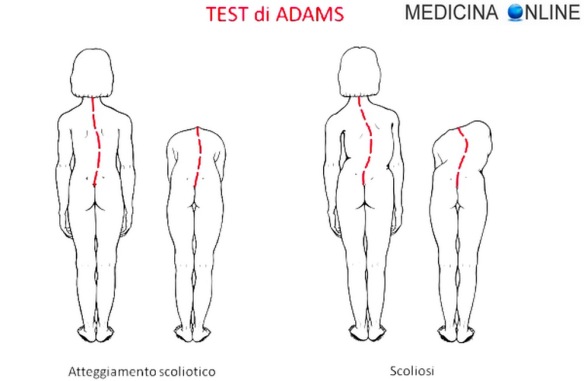 Atteggiamento scoliotico
Atteggiamento scoliotico Un malformazione piuttosto particolare si è verificata in uno sfortunato neonato dell’Azerbaigian, che è nato con due organi genitali maschili: il primo pene è posizionato nella sua sede fisiologica, mentre il secondo pene sulla schiena. I medici dell’Istituto di Ricerca Scientifica di Pediatria di Baku, dapprima stupiti della cosa hanno poi stabilito che si trattava in una parte del corpo di un gemello del neonato che non si è sviluppato.
Un malformazione piuttosto particolare si è verificata in uno sfortunato neonato dell’Azerbaigian, che è nato con due organi genitali maschili: il primo pene è posizionato nella sua sede fisiologica, mentre il secondo pene sulla schiena. I medici dell’Istituto di Ricerca Scientifica di Pediatria di Baku, dapprima stupiti della cosa hanno poi stabilito che si trattava in una parte del corpo di un gemello del neonato che non si è sviluppato. Lo “svenimento”, che in medicina viene più correttamente chiamato “sincope”, è una condizione caratterizzata dalla improvvisa perdita transitoria della coscienza associata all’incapacità di mantenere la posizione eretta, fatti potenzialmente pericolosi se si sta guidando una vettura, si sta svolgendo un lavoro pericoloso o se nella caduta si sbatte la testa (o il femore, se il soggetto è anziano e/o con osteoporosi) con elevato rischio di trauma cerebrale e fratture ossee. Generalmente, in tempi variabili di circa poche decine di secondi, lo svenimento cessa e la persona torna vigile spontaneamente, in caso contrario si parla di coma. Non tutte le perdite di coscienza transitorie sono però sincopi: in alcune forme di epilessia, ad esempio, si perde coscienza ma non si tratta di sincope, perché non si ha diminuzione del flusso ematico cerebrale né perdita del tono posturale. Alcune perdite di coscienza con perdita di tono posturale possono essere inoltre determinate da ipoglicemia, ma in questo caso non si tratta di sincope perché la causa della perdita di coscienza dipende dall’abbassamento della concentrazione degli zuccheri nel sangue, e non dalla diminuzione del flusso cerebrale.
Lo “svenimento”, che in medicina viene più correttamente chiamato “sincope”, è una condizione caratterizzata dalla improvvisa perdita transitoria della coscienza associata all’incapacità di mantenere la posizione eretta, fatti potenzialmente pericolosi se si sta guidando una vettura, si sta svolgendo un lavoro pericoloso o se nella caduta si sbatte la testa (o il femore, se il soggetto è anziano e/o con osteoporosi) con elevato rischio di trauma cerebrale e fratture ossee. Generalmente, in tempi variabili di circa poche decine di secondi, lo svenimento cessa e la persona torna vigile spontaneamente, in caso contrario si parla di coma. Non tutte le perdite di coscienza transitorie sono però sincopi: in alcune forme di epilessia, ad esempio, si perde coscienza ma non si tratta di sincope, perché non si ha diminuzione del flusso ematico cerebrale né perdita del tono posturale. Alcune perdite di coscienza con perdita di tono posturale possono essere inoltre determinate da ipoglicemia, ma in questo caso non si tratta di sincope perché la causa della perdita di coscienza dipende dall’abbassamento della concentrazione degli zuccheri nel sangue, e non dalla diminuzione del flusso cerebrale.