 I granulociti basofili sono dei globuli bianchi, ossia cellule deputate alla difesa dell’organismo e, insieme ai mastociti, alle risposte allergiche. Vengono prodotti dal midollo osseo partendo da cellule staminali comuni agli altri globuli bianchi, rossi e piastrine. La loro funzione prevede per esempio il rilascio di istamina, bradichinina, serotonina in caso di infortunio od infezione: queste sostanze sono importanti per il processo infiammatorio poiché aumentano la permeabilità capillare e quindi aumentano il flusso di sangue nella zona interessata. Sono anche importanti intermediari nella produzione di reazioni allergiche, inoltre sono in grado di secernere eparina, una sostanza anticoagulante naturale coinvolta in numerosi e delicati equilibri di coagulazione.
I granulociti basofili sono dei globuli bianchi, ossia cellule deputate alla difesa dell’organismo e, insieme ai mastociti, alle risposte allergiche. Vengono prodotti dal midollo osseo partendo da cellule staminali comuni agli altri globuli bianchi, rossi e piastrine. La loro funzione prevede per esempio il rilascio di istamina, bradichinina, serotonina in caso di infortunio od infezione: queste sostanze sono importanti per il processo infiammatorio poiché aumentano la permeabilità capillare e quindi aumentano il flusso di sangue nella zona interessata. Sono anche importanti intermediari nella produzione di reazioni allergiche, inoltre sono in grado di secernere eparina, una sostanza anticoagulante naturale coinvolta in numerosi e delicati equilibri di coagulazione.
Valori Normali
- 0.01-0.1 x 109/l
Rappresentano solo lo 0,5 -1% dei leucociti.
Leggi anche:
- Globuli bianchi (leucociti) alti, bassi, valori normali ed interpretazione
- Eosinofili alti, bassi, valori normali ed interpretazione
- Neutrofili alti, bassi, valori normali ed interpretazione
- Emoglobina bassa, alta, cause e valori normali
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra anemia ed anemia mediterranea (talassemia)
Interpretazione
Per basofilia in campo medico, si intende una elevata concentrazione dei basofili nel sangue; valori elevati senza ulteriori anomalie negli esami del sangue sono rari, mentre molto più spesso rappresenta uno dei valori alterati in patologie come la leucemia, le infezioni virali, la colite ulcerosa ed alcune forme di reazione allergica.
La basopenia è invece una rilevazione di valori bassi ed una delle cause più comuni è l’orticaria; curioso segnalare che sia stato proposto come indicatore di ovulazione.
Valori Bassi
(Basopenia)
- Gravidanza
- Infezione
- Morbo di Grave
- Shock
- Stress
Valori Alti
(Basofilia)
- Colite ulcerosa
- Leucemia
- Malattie della pelle
- Malattie mieloproliferative
- Mixedema
- Morbillo
- Post-splenectomia
- Sinusite
- Vaiolo
- Varicella
(Attenzione, elenco non esaustivo. Si sottolinea inoltre che spesso piccole variazioni dagli intervalli di riferimento possono non avere significato clinico.)
Fattori che influenzano l’esame
In gravidanza si potrebbe osservare una leggera diminuzione.
Quando viene richiesto l’esame
Viene in genere richiesto nel contesto della conta leucocitaria, quindi come parte dell’emocromo, un test di laboratorio effettuato sul sangue che serve a determinare la quantità delle principali cellule circolanti (globuli bianchi, globuli rossi e piastrine) e a determinare i livelli dell’ematocrito (HTC) e dell’emoglobina (Hb), nonché diversi altri paramentri del sangue.
Può essere richiesto per varie ragioni:
- Diagnosi per una vasta gamma di malattie,
- Contributo nella determinazione di un’infezione, ma anche per individuare la presenza di altre malattie che colpiscono i globuli bianchi, come le allergie, leucemia, malattie autoimmuni, …
- Monitorare l’evoluzione delle malattie descritte o la risposta dell’organismo alla terapia somministrata.
Preparazione richiesta
Non è necessaria alcuna preparazione.
Leggi anche:
- Anemia da carenza di ferro: cause, sintomi e cure
- Diagnosi di laboratorio di anemia da carenza di ferro
- Aumentare il ferro in modo naturale, specie in gravidanza
- Emocromo completo con formula leucocitaria: valori, interpretazione e significato
- Differenza tra globuli rossi, bianchi e piastrine
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Indici corpuscolari MCV, MCH, MCHC, RDW: cosa sono ed a che servono
- Volume corpuscolare medio (MCV): alto, basso, valori normali e significato
- MCH alto, basso, valori normali ed interpretazione
- MCHC alto, basso, valori normali ed interpretazione
- RDW alto, basso, valori normali ed interpretazione
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Globuli rossi (eritrociti) alti, bassi, valori normali e interpretazione
- Differenza tra anemia e leucemia
- Perché la mononucleosi è chiamata anche “malattia del bacio”?
- Leucemia: sintomi, cause, cure e le diverse forme
- Leucemia mieloide acuta: cause, sintomi, diagnosi e cura
- Mieloma multiplo: cause, sintomi, diagnosi e cura
- Microcitemia (talassemia) : cause, sintomi, diagnosi e cura
- Differenza tra anemia e microcitemia
- Differenza tra anemia megaloblastica e perniciosa
- Differenza tra anemia mediterranea e falciforme
- Differenza tra emoglobina e mioglobina
- Differenza tra emoglobina fetale ed adulta
- Differenza tra emoglobina, ferro, ferritina e transferrina
- Differenza tra emoglobina e globuli rossi
- Differenza tra emocromo ed ematocrito
- Testosterone basso, alto, valori normali ed interpretazione
- Ormone follicolo stimolante (FSH) alto, basso, valori normali e significato
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Colesterolo: cos’è ed a cosa serve?
- Colesterolo e uova: si o no? Tutta la verità scientifica
- Colesterolo: gli italiani non lo misurano e non fanno prevenzione
- Colesterolo e trigliceridi: valori normali, alti, bassi ed interpretazione
- Dieta per abbassare il colesterolo: cibi consigliati e da evitare
- Differenza tra colesterolo HDL “buono” e LDL “cattivo”
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Tiroide: dove si trova, com’è fatta e quali funzioni svolge?
- Patologie della tiroide: possono far veramente ingrassare?
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Beta carotene: cos’è, a cosa serve e in quali cibi lo trovo?
- Ecco come il nostro corpo ci segnala la carenza di vitamine
- Hai voglia di un cibo in particolare? E’ il tuo corpo che ti rivela le carenze nutrizionali che hai
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Plasmaferesi e donazione di sangue
- Plasma: a cosa serve e quali sono le sue funzioni?
- Differenza tra plasma liquido e secco
- Differenza tra siero e plasma
- Il plasma contiene fibrinogeno? Ed il siero?
- Come si separa il siero dal sangue?
- Qual è il volume totale del sangue (volemia) nel corpo umano?
- Da cosa viene prodotto il sangue nel corpo umano?
- Quanti litri di sangue abbiamo nel corpo?
- Quanto sangue si può donare in una sola volta?
- Ogni quanto tempo si può donare il sangue
- Quanto tempo serve per reintegrare il sangue dopo una donazione?
- Donare sangue: come fare con mestruazioni, pillola o gravidanza
- Condizioni e preparazione per donare il sangue: tutte le informazioni
- Quanto sangue possiamo perdere prima di morire dissanguati?
- Fibrinogeno: cos’è, a che serve, quali sono i suoi valori normali?
- Fibrinogeno alto o basso: valori normali ed interpretazione
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- Proteggere la pelle dal freddo e prevenirne l’invecchiamento: l’importanza degli integratori di vitamine
- Hai dolori mestruali insopportabili? ti consiglio 10 formidabili rimedi naturali per alleviarli
- Dismenorrea: quando le mestruazioni sono dolorose
- Il ciclo influenza le prestazioni in palestra: il periodo migliore per allenarsi e gli esercizi da fare durante le mestruazioni
- Come alleviare i sintomi della Sindrome pre-mestruale?
- Farmaci per curare le mestruazioni dolorose e terapia non farmacologica
- Perché viene la diarrea prima e durante il ciclo mestruale e cure
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 I globuli rossi (anche chiamati eritrociti) sono la popolazione di cellule costituenti il sangue più numerosa. Hanno una forma biconcava, colore rosso e nei mammiferi non presentano il nucleo.
I globuli rossi (anche chiamati eritrociti) sono la popolazione di cellule costituenti il sangue più numerosa. Hanno una forma biconcava, colore rosso e nei mammiferi non presentano il nucleo. I granulociti eosinofili sono un tipo di globuli bianchi il cui contenuto contiene granuli che legano fortemente l’eosina, una sostanza in grado di conferire loro un tipico colore rosso-arancio; hanno funzione di difesa dell’organismo, anche per esempio verso i parassiti intestinali come i vermi.
I granulociti eosinofili sono un tipo di globuli bianchi il cui contenuto contiene granuli che legano fortemente l’eosina, una sostanza in grado di conferire loro un tipico colore rosso-arancio; hanno funzione di difesa dell’organismo, anche per esempio verso i parassiti intestinali come i vermi. La splenectomia parziale e totale è l’intervento chirurgico di rimozione della milza – attuata in parte o nella sua totalità – che si rende necessaria quando questo organo è oggetto di danni irreparabili o non è più funzionale per colpa di una grave patologia.La milza ricopre diverse funzioni:
La splenectomia parziale e totale è l’intervento chirurgico di rimozione della milza – attuata in parte o nella sua totalità – che si rende necessaria quando questo organo è oggetto di danni irreparabili o non è più funzionale per colpa di una grave patologia.La milza ricopre diverse funzioni:
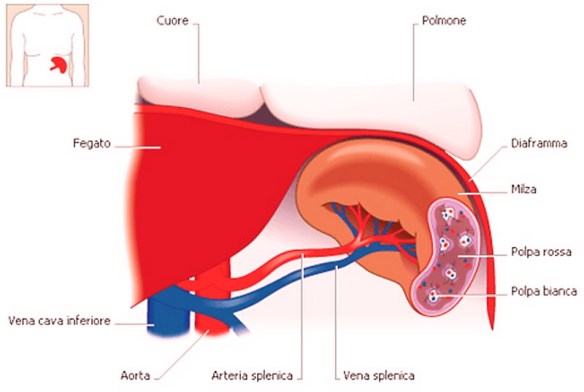 La milza è un organo indispensabile?
La milza è un organo indispensabile?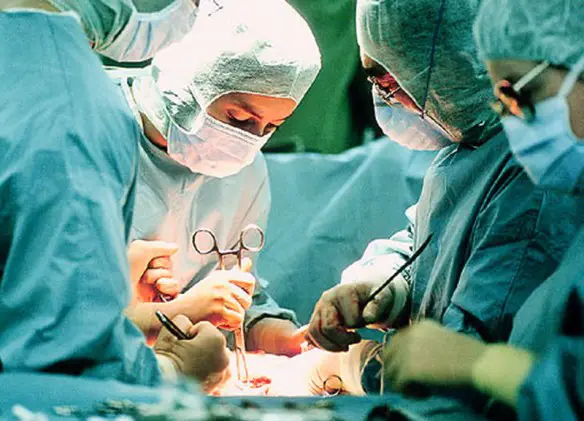 Le lesioni della milza possono essere di lieve o di grossa entità. Lesioni spleniche vaste trasformano la rottura della milza in una vera e propria emergenza medica, che richiede l’immediato intervento chirurgico per arrestare l’emorragia interna e salvare la vita al paziente. In caso di traumi più superficiali, la rottura della milza può essere invece trattata in modo conservativo, ospedalizzando per qualche giorno il paziente ed osservando l’evolversi della situazione verso l’eventuale guarigione spontanea.
Le lesioni della milza possono essere di lieve o di grossa entità. Lesioni spleniche vaste trasformano la rottura della milza in una vera e propria emergenza medica, che richiede l’immediato intervento chirurgico per arrestare l’emorragia interna e salvare la vita al paziente. In caso di traumi più superficiali, la rottura della milza può essere invece trattata in modo conservativo, ospedalizzando per qualche giorno il paziente ed osservando l’evolversi della situazione verso l’eventuale guarigione spontanea.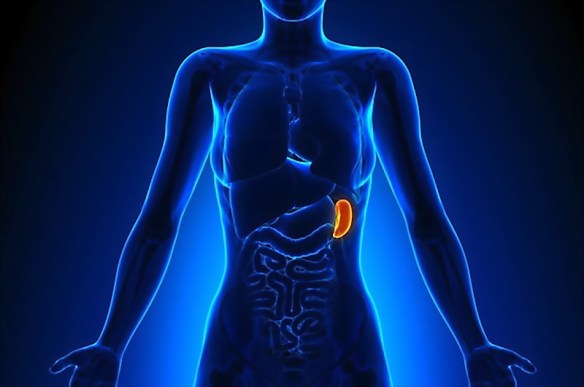 In un
In un  L’emocromo, anche chiamato esame emocromocitometrico, è un esame del sangue che può fornire al medico indicazioni importanti relativamente agli elementi presenti nel sangue: globuli rossi, globuli bianchi e piastrine.
L’emocromo, anche chiamato esame emocromocitometrico, è un esame del sangue che può fornire al medico indicazioni importanti relativamente agli elementi presenti nel sangue: globuli rossi, globuli bianchi e piastrine.