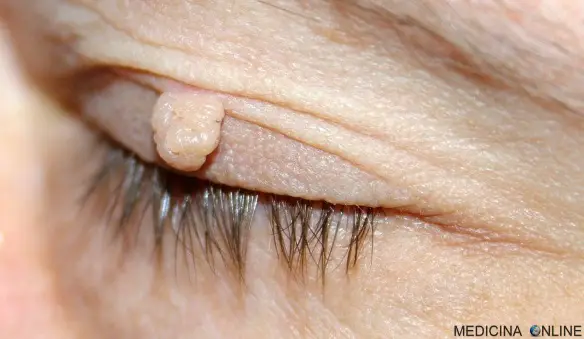
Un fibroma pendulo sulla palpebra superiore dell’occhio
Fibromi penduli e nevi (ricordiamo che il termine “nevo” è sinonimo di “neo”) sono due strutture che possono comparire sulla cute e, in alcuni casi, possono essere Continua a leggere


Un fibroma pendulo sulla palpebra superiore dell’occhio
Fibromi penduli e nevi (ricordiamo che il termine “nevo” è sinonimo di “neo”) sono due strutture che possono comparire sulla cute e, in alcuni casi, possono essere Continua a leggere
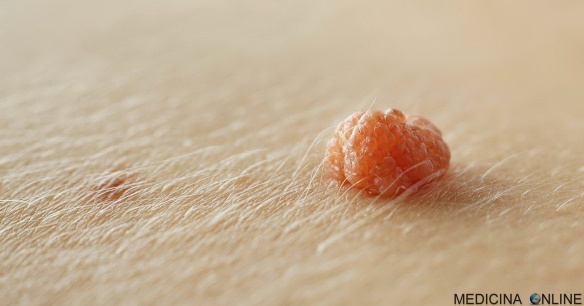 Con fibroma pendulo in medicina si intende una escrescenza cutanea peduncolata benigna molto comune specialmente dopo i 40 anni che, partendo dalla cute, si protende verso Continua a leggere
Con fibroma pendulo in medicina si intende una escrescenza cutanea peduncolata benigna molto comune specialmente dopo i 40 anni che, partendo dalla cute, si protende verso Continua a leggere
 “Che cos’è Matrix? Matrix è ovunque. È intorno a noi. Anche adesso, nella stanza in cui siamo. È quello che vedi quando ti affacci alla finestra, o quando accendi il televisore. L’avverti quando vai al lavoro, quando vai in chiesa, quando paghi le tasse. È il mondo che ti è stato messo davanti agli occhi per nasconderti la verità”.
“Che cos’è Matrix? Matrix è ovunque. È intorno a noi. Anche adesso, nella stanza in cui siamo. È quello che vedi quando ti affacci alla finestra, o quando accendi il televisore. L’avverti quando vai al lavoro, quando vai in chiesa, quando paghi le tasse. È il mondo che ti è stato messo davanti agli occhi per nasconderti la verità”.
“Quale verità?”
“Che tu sei uno schiavo, Neo. Come tutti gli altri, sei nato in catene, sei nato in una prigione che non ha sbarre, che non ha mura, che non ha odore. Una prigione per la tua mente”.
Morpheus (Laurence Fishburne) a Neo (Keanu Reeves), dialogo tratto dal film di fantascienza del 1999 “Matrix” scritto e diretto dalle sorelle Larry e Andy Wachowski.
Sullo stesso tema:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube e su Pinterest, grazie!
 Quando ci si avvicina all’estate su giornali, televisioni e radio si leggono e sentono i soliti falsi miti sull’abbronzatura, specie sui fantastici vantaggi che l’esposizione alla radiazione solare porta alla nostra salute. Ma è davvero tutto… sole quello che luccica? La realtà, senza tanti complimenti, è una soltanto: il sole fa male alla pelle. Prendere il sole determina certamente alcuni vantaggi alla salute ma la verità è che i benefici dell’esposizione ai raggi solari sono decisamente inferiori al rischio di sviluppare tumori e alla certezza di fare invecchiare precocemente la pelle. La parola d’ordine è sempre la stessa: moderazione: prendere il sole usando protezione solare elevata, diminuendo i tempi di esposizione specie le prime volte ed evitando le ore più calde.
Quando ci si avvicina all’estate su giornali, televisioni e radio si leggono e sentono i soliti falsi miti sull’abbronzatura, specie sui fantastici vantaggi che l’esposizione alla radiazione solare porta alla nostra salute. Ma è davvero tutto… sole quello che luccica? La realtà, senza tanti complimenti, è una soltanto: il sole fa male alla pelle. Prendere il sole determina certamente alcuni vantaggi alla salute ma la verità è che i benefici dell’esposizione ai raggi solari sono decisamente inferiori al rischio di sviluppare tumori e alla certezza di fare invecchiare precocemente la pelle. La parola d’ordine è sempre la stessa: moderazione: prendere il sole usando protezione solare elevata, diminuendo i tempi di esposizione specie le prime volte ed evitando le ore più calde.
Cerchiamo di fare chiarezza, rispondendo oggi alle domande più frequenti sui pericoli del sole. E svelando alcune curiosità e consigli sulla tintarella.
CHE COSA SUCCEDE QUANDO CI ABBRONZIAMO?
L’abbronzatura è a tutti gli effetti il modo con cui il nostro corpo si difende dal sole. Tutto merito della melanina, un pigmento che viene prodotto quando siamo colpiti dal Sole e che ha il compito di proteggerci dai raggi ultravioletti (Uv).
Resistente ed elastica, la pelle costituisce nel complesso uno degli organi più voluminosi del nostro organismo, rappresentando circa il 16% del totale peso corporeo. Di vario spessore (massimo nella pianta del piede – 4-5 millimetri – e minimo – circa 0,5 millimetri – nelle palpebre e nel prepuzio), la cute è composta da cellule di diversa natura.
Il 5% dei raggi viene riflesso, ma il resto penetra nei tessuti e la luce inizia a riflettersi sulle cellule. Parte dell’energia viene assorbita da queste ultime, quella che rimane passa agli strati sottostanti dell’epidermide. Ed è qui che incontra i melanociti, cellule particolari che producono la melanina.
Due tipi di melanina
La melanina è molto importante per l’equilibrio della pelle: non soltanto le dà il colore, ma è in grado di assorbire i raggi Uv e quindi di scaricarne l’energia.
Esistono in realtà due tipi di melanina: quella “scura” (eumelanina) che caratterizza le persone brune, e quella rossa (feomelanina) presente in chi ha i capelli di quel colore. E i biondi? Le possiedono tutte e due.
Più la melanina è scura, più è in grado di svolgere il suo compito: l’abbronzatura è proprio il risultato di questa operazione di difesa. Quando ci si espone al sole, i melanociti producono nuovo pigmento nel giro di 2 o 3 giorni e la pelle si scurisce. L’effetto abbronzatura è subito visibile perché nell’epidermide c’è sempre una piccola scorta di melanina pronta ad intervenire subito.
Leggi anche:
IL SOLE È DANNOSO PER LA SALUTE?
Per molti anni si è pensato che l’esposizione alla luce solare fosse la principale causa del cancro della pelle; oggi la visione dei rapporti tra raggi ultravioletti e tumori è più complessa: da un lato studi recenti hanno confermato che l’esposizione aumenta il rischio di sviluppare tumori della pelle e sottolineato l’importanza di adottare sempre, soprattutto nei bambini, misure preventive; dall’altro, nuovi dati hanno dimostrato che la luce solare, permettendo all’organismo di disporre di adeguati livelli di vitamina D, riduce il rischio di sviluppare tumori di altri organi.
Sole e tumori
L’eccessiva esposizione ai raggi UV rimane comunque uno dei principali fattori di rischio per lo sviluppo dei tumori meno aggressivi, quelli che originano dal rivestimento cutaneo (carcinomi baso e spinocellulari). Per il melanoma, potenzialmente più aggressivo, i fattori di rischio sono conosciuti solo in parte. Alcuni sono legati strettamente alla persona, ovvero la predisposizione familiare e la presenza di nei e lentiggini – soprattutto se numerosi e di grosse dimensioni, dai bordi irregolari, di forma e colore variabile – e il fototipo (occhi, capelli e pelle chiara).
La fabbrica del colore
I melanociti si trovano in tutto il corpo ma la loro densità cambia da regione e regione. Nel viso se ne trovano quasi 300 mila per mm2, ma nell’interno avambraccio sono poco più di 100 mila. L’intensità dell’abbronzatura non dipende però dal numero di melanociti, ma dalla quantità e dal tipo di melanina prodotta. Per queste persone l’esposizione al sole – senza adeguate protezioni – è estremamente pericolosa, anche se il sole rappresenta solo il fattore scatenante, soprattutto quando le scottature sono avvenute in età infantile.
Leggi anche:
ATTENTI ALLA VISTA
Ma il sole può essere nocivo anche per gli occhi; gli effetti più frequenti sono la fotocheratite e la fotocongiuntivite, che possiamo paragonare a una vera e propria scottatura degli occhi. E sono molto dolorose, ma si curano e generalmente non hanno conseguenze a lungo termine. I problemi dell’esposizione al sole possono però essere anche più gravi e comprendono anche la cataratta.
Altri effetti nocivi dell’esposizione solare sono l’invecchiamento precoce della pelle, con perdita progressiva dell’elasticità e dell’idratazione. Diversi studi sembrano inoltre suggerire che l’esposizione prolungata ai raggi Uv possa aumentare il rischio di infezioni virali, batteriche e fungine.
INDIGESTIONE SOLARE
Occorre dunque evitare assolutamente l’esposizione al sole? Non c’è bisogno. Facciamo un paragone con l’alimentazione: mangiare è necessario per sopravvivere, ma se tutti i giorni si fa indigestione compaiono danni anche irreparabili. Lo stesso avviene con l’esposizione al sole.
In spiaggia ricorrere sempre alla protezione delle creme solari che evitano le scottature e che vanno spalmate (questo è il sistema corretto) alcuni minuti prima di esporsi al sole, anche nei posti più impensati: per esempio la pianta del piede, come nel caso di queste due bagnanti.
PERCHÉ IL SOLE FA MALE ALLE PELLE?
Nonostante l’effetto protettivo dell’abbronzatura, i raggi Uv riescono a penetrare e raggiungere il derma. E qui cominciano i guai e gli effetti negativi.
In primo luogo possono danneggiare il Dna delle cellule della pelle. Nella maggior parte dei casi questi danni vengono riparati, oppure portano alla morte delle cellule stesse. A volte, però, possono trasformare qualche cellula in senso canceroso, provocandone una crescita incontrollata.
PERDITA DI ELASTICITÀ
In più, a lungo andare, il sole causa la degenerazione della elastina e del collagene, le due proteine che danno sostegno ed elasticità alla pelle. Rughe, pieghe d’espressione più visibili, solchi sono causate anche dalla mancanza di collagene indotta dal sole. In altre parole, troppo sole fa invecchiare.
Le radiazioni ultraviolette modificano il patrimonio genetico della cellula perché alterano le basi azotate che costituiscono il DNA, formando legami anomali. Queste alterazioni, se non vengono riparate, possono impedire la normale replicazione del DNA e portare alla comparsa di mutazioni che, a loro volta, possono causare tumori. La cellula è normalmente dotata di meccanismi di riparazione, uno dei quali prevede l’eliminazione di legami anomali tra le basi di DNA e la sostituzione del tratto di DNA danneggiato con uno di nuova sintesi. In una rara malattia ereditaria, lo xeroderma pigmentoso, per esempio, i meccanismi di riparazione del DNA sono alterati e chi ne è affetto è molto sensibile ai danni provocati dalla luce solare e ha un elevato rischio di sviluppare tumori della cute. Si ipotizza che, anche nel caso del melanoma non ereditario debbano esistere, nell’individuo, una o più alterazioni genetiche che compromettono questo meccanismo e favoriscono la comparsa del tumore.
Leggi anche:
4. QUANTI TIPI DI TUMORI ALLA PELLE ESISTONO?
Esistono tre principali tipi di tumore della pelle: i carconomi basocellulari, quelli spinocellulari e i melanomi.
Dalle cellule epiteliali hanno origine i carcinomi basocellulari e quelli spinocellulari, mentre dai melanociti si sviluppano i melanomi.
La prognosi dei due tipi di tumore è molto diversa: i primi crescono infatti molto lentamente, e di rado danno luogo a metastasi: molto raramente sono mortali.
Il melanoma, invece, è la forma più grave dei tumori della pelle, ed è particolarmente pericoloso perché rispetto ad altri tumori cutanei può dar luogo con maggiore frequenza a metastasi.
Leggi anche:
5. QUANTO SONO DIFFUSI I TUMORI ALLA PELLE?
Purtroppo l’incidenza dei tumori cutanei è rapidamente aumentata in diversi Paesi, in particolar modo in Australia, Europa e Nord America. Tra le cause, vi è l’assottigliamento dell’ozonosfera e quindi una riduzione della sua attività di filtro dei raggi ultravioletti emessi dal sole. Inoltre, una pelle abbronzata, che in passato era un segno dell’appartenenza alle classi contadine che svolgevano lavori all’aperto, oggi nei Paesi industrializzati è diventata sinonimo di relax, inteso come tempo libero trascorso all’aria aperta. Stiamo più al sole. Anzi, troppo.
NUMERI IN CRESCITA.
Ogni anno nel mondo si registrano 2-3 milioni di casi di tumore cutaneo diverso da melanoma e 130 mila casi di melanoma maligno. In Italia negli ultimi 10 anni il carcinoma basocellulare è cresciuto del 10% e ogni anno si registrano circa 95 nuovi casi ogni 100mila abitanti.
Anche l’incidenza del melanoma, il più temuto, continua ad aumentare (aumento del 4% ogni anno, è al dodicesimo posto fra tutte le forme di cancro) ed è raddoppiata nel corso dell’ultimo decennio. Fino a qualche anno da era considerato un tumore raro. Oggi nel nostro Paese si manifestano 6-9 casi di melanoma ogni 100mila abitanti.
6. COME SI SVILUPPANO I TUMORI ALLA PELLE?
Il carcinoma spinocellulare nasce dalle cellule più superficiali dell’epidermide ed è la forma di tumore cutaneo più chiaramente associato all’esposizione cronica e cumulativa al sole. È il più frequente tra coloro che lavorano all’aperto, colpisce prevalentemente le parti del corpo più esposte, quali viso, orecchie, collo, cuoio capelluto, spalle e dorso. Difficilmente dà luogo a metastasi e si cura con facilità.
Il basalioma, invece, nasce dalla morte delle cellule più profonde dell’epidermde ed è associato a un’esposizone intensa e intermittente, come quella che si riceve durante le vacanze. Si presenta come un piccolo nodulo duro al tatto che progressivamente cresce di dimensioni. In alcuni casi possono essere pigmentati e quindi scambiati per melanomi. Colpiscono dopo i 60 anni e raramente danno metastasi. Si tratta di forme neoplastiche aggressive.
Più complesso è lo sviluppo dei melanomi. I fattori di rischio sono noti soltanto in parte. Alcuni di questi sono strettamente legati alla persona:
– una predisposizione familiare (in circa il 10% dei casi si presenta in due o più individui di una stessa famiglia);
– la presenza di lentiggini o di nei, soprattutto se sono grossi, dai bordi irregolari, di forma e colore variabile o in gran quantità (più di 50);
– occhi, capelli e pelle chiara: queste persone generalmente durante esposizioni solari intense si scottano con facilità, ma non si abbronzano.
Nel caso del melanoma il legame tra l’esposizione ai raggi solari e l’insorgenza del tumore è meno forte rispetto agli altri tumori della pelle. Si è comunque osservato che molti malati di melanoma avevano avuto ustioni solari in età giovanile, oppure avevano mostrato un aumento del numero dei nevi a seguito dell’esposizione ai raggi ultravioletti.
Leggi anche:
NEI MALIGNI
Statisticamente nel 30% dei casi si originano dai nevi (il termine medico per indicare i nei della pelle), che possono essere presenti fin dalla nascita oppure dalle macchie displasiche.
I nei benigni hanno generalmente una forma circolare e margini netti. Diventano maligni quando si trasformano rapidamente e crescono di dimensione o cambiano di colore.
Le macchie displasiche invece sono più grandi di un neo (più di 5 millimetri), hanno colore variabile e forma irregolare.
A differenza degli altri tumori della pelle, il melanoma può essere letale se non si interviene negli stadi iniziali. È un tumore da non sottovalutare.
Si origina dai melanociti e può crescere sia in superficie sia in profondità. Le cellule tumorali possono staccarsi dalla zona d’origine e raggiungere i linfonodi più vicini (ascelle, inguine e collo) oppure, attraverso la circolazione sanguigna, qualsiasi organo. Il rischio che il melanoma possa dare metastasi è tanto maggiore quanto più alto è il suo spessore. E lo spessore sopra il quale questo rischio comincia ad aumentare è uguale a 1 millimetro.
La mortalità del melanoma è per fortuna in calo perché viene diagnosticato sempre più precocemente, quando l’asportazione chirurgica può risolvere definitivamente il problema: questo anche grazie a una maggiore sensibilità per l’autocontrollo di nei nuovi e anomali (vedi pagina seguente). Secondo uno studio recente pubblicato su Cancer i soggetti con melanoma in situ o sottile hanno una probabilità di sopravvivenza a 5 anni superiore al 90%.
OGNI QUANTO OCCORRE CONTROLLARE I NEI?
L’autoispezione della pelle è una prevenzione raccomandata quanto l’autopalpazione del seno per le donne e andrebbe fatta ogni 6 mesi. La regola dell’ABCDE è utile per ricordare gli elementi principali di allarme, ma non sufficiente per una diagnosi corretta per la quale è necessario effettuare un esame più approfondito delle lesioni cutanee.
A scopo preventivo è consigliabile, verso i 30 anni di età, effettuare dal dermatologo la mappatura dei nei, così da avere uno schema di riferimento per eventuali cambiamenti.
Anche ispezionare i nei prima e dopo l’estate, controllando poi se sono intervenuti cambiamenti sospetti, può essere un’ottima prevenzione.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
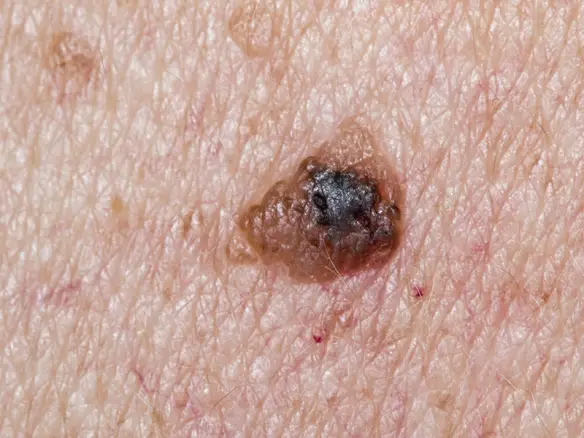 NEI NORMALI
NEI NORMALIUn giovane adulto presenta in media da 10 a 20 nei. Generalmente, i nei normali (nevi melanocitici) hanno le seguenti caratteristiche:
Questi nei sono generalmente grandi, “atipici” e rappresentano uno dei più importanti fattori di rischio per il melanoma: cioè non significa che chi li possiede ha necessariamente un tumore maligno della pelle, ma solo che ha un rischio più elevato di soffrirne. Clinicamente i nei displastici possono somigliare a un melanoma. Di solito, hanno le seguenti caratteristiche:
Per approfondire: Nei sospetti, riconoscere quelli normali ed i tumori: la regola ABCDE
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
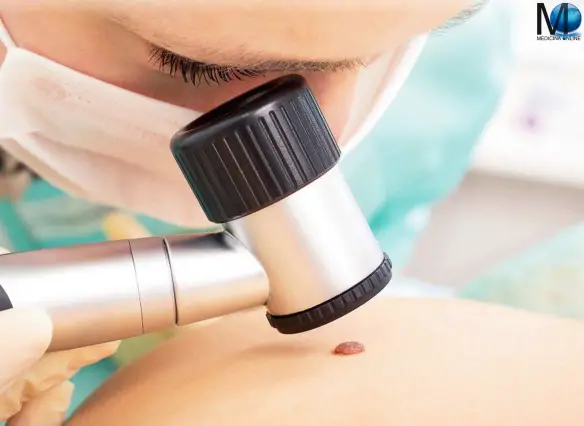 Sempre più diffusa, la dermatoscopia – anche chiamata mappatura dei nei – è una tecnica non invasiva che si utilizza per diagnosticare clinicamente le lesioni cutanee, soprattutto quelle pigmentate. Grazie a questo metodo, il medico può studiare la pelle osservandone le strutture non visibili ad occhio nudo. Nel caso del melanoma, la dermatoscopia è fondamentale per ciò che riguarda la diagnosi precoce.
Sempre più diffusa, la dermatoscopia – anche chiamata mappatura dei nei – è una tecnica non invasiva che si utilizza per diagnosticare clinicamente le lesioni cutanee, soprattutto quelle pigmentate. Grazie a questo metodo, il medico può studiare la pelle osservandone le strutture non visibili ad occhio nudo. Nel caso del melanoma, la dermatoscopia è fondamentale per ciò che riguarda la diagnosi precoce.
La tecnica
È una tecnica molto semplice, efficace e rapida che si serve di un dermatoscopio (una lente di ingrandimento da 10 a 30 volte che incorpora una luce) per studiare i nei o le lesioni presenti sulla pelle. Spesso, per evitare la dispersione della luce a contatto con lo strato corneo, i dispositivi utilizzano una luce polarizzata; altre volte, basta una luce normale ma in questo caso dev’essere utilizzato un liquido incolore, per esempio un olio minerale. Attualmente esistono dei macchinari digitali (dermatoscopia digitale) che non solo permettono di visualizzare la lesione ma registrano le immagini in formato digitale in modo che il medico possa valutare l’evoluzione del neo o della lesione sospetta.
Come si svolge l’esame?
L’esame, è simile ad una ecografia, semplice, rapido e indolore. Si esegue appoggiando il dermatoscopio digitale sulla pelle del paziente e visualizzando sullo schermo del computer la lesione sospetta. Il computer, permette di creare una cartella clinica personalizzata ed una mappa delle lesioni neviche. Le immagini potranno essere confrontate con altre immagini della stessa lesione raccolte in controlli successivi, così da poter monitorare ogni minimo cambiamento.
Quali sono le controindicazioni?
Non ha nessuna controindicazione. Ovviamente la pelle indagata dallo strumento deve essere integra, cioè non deve avere lesioni sanguinanti.
Quando si utilizza?
È una tecnica sempre più diffusa grazie ai bassi costi e alle informazioni che permette di ottenere. Essendo molto utile nello studio dei tumori cutanei pigmentati, viene utilizzata sempre più spesso per studiare le lesioni che abbiano queste caratteristiche. Per la sua capacità di distinguere un’alta percentuale di lesioni benigne e maligne, è fondamentale nella diagnosi precoce del melanoma, specie nei soggetti che hanno casi di tumore cutaneo in famiglia. Spesso, la dermatoscopia viene utilizzata quando si deve realizzare un controllo generale durante il quale il medico analizza tutta la superficie della pelle, impiegando tra i 40 e i 60 minuti per farlo.
Chi deve sottoporsi a dermatoscopia?
In generale, si raccomanda una dermatoscopia periodica soprattutto a quelle persone che:
Quali sono le caratteristiche di un neo sospetto?
A tal proposito, leggi questi due articoli:
Ogni quanto va fatta?
Questo dipende dal livello di rischio del paziente. Soggetti con molti nei specie se atipici, che apparentemente stanno cambiando forma/colore/caratteristiche, con casi di tumore cutaneo in famiglia, dovrebbero fare l’esame ogni 3/6 mesi. Nei soggetti con minore fattore
Quali sono i vantaggi?
In primo luogo, è una tecnica molto rapida. Per non parlare del fatto che sia uno strumento che ha costituito un notevole passo avanti nella diagnosi precoce e nel trattamento dei melanomi maligni. Se sei preoccupato per una lesione alla pelle o vuoi semplicemente controllare i tuo nei, non esitare a chiedere al tuo medico una dermatoscopia.
Cosa succede se un neo è fortemente a rischio?
Se il neo è a rischio (per esempio sta cambiando caratteristiche), il medico valuta se continuare con dermatoscopie periodiche per osservare l’andamento del neo nel tempo, oppure può procedere con una escissione chirurgica seguita da un esame istologico che può chiarire la natura benigna o maligna della lesione.
Perché è così importante?
Il melanoma è un tumore maligno della pelle che può insorgere su un neo presente da tempo (anche dalla nascita), o su una zona di pelle normale e per la sua elevata tendenza invasiva è responsabile della maggior parte dei decessi dovuti a tumori cutanei. Studi statistici sulla popolazione dimostrano un costante aumento dell’incidenza del tumore negli individui di pelle bianca. Quindi nei confronti del melanoma, come verso tutti i tumori maligni, l’unico vero approccio terapeutico consiste nella prevenzione e nella diagnosi precoce. Infatti, il melanoma si può considerare l’esempio più chiaro di neoplasia maligna nella quale un precoce trattamento costituisce la chiave per la sopravvivenza. La visita medica periodica con dermatoscopia è importante perché è l’unica che permette questa diagnosi precoce salvavita.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 I nei (o “nevi”, i due termini sono sinonimi) sospetti si riconoscono in genere abbastanza facilmente, perché sono diversi dagli altri e si presentano sotto forma di una macchia asimmetrica, con bordi irregolari o sfumati; non fanno male, ma il loro colore non è omogeneo. Devono essere oggetto di particolare attenzione, anche nel caso in cui compaia una nuova macchia scura che si evolve rapidamente, nell’arco di settimane o di mesi. La prevenzione si rivela la strategia più efficace, per contrastare con successo i tumori della pelle, come, per esempio, i melanomi, la cui incidenza è in crescita.
I nei (o “nevi”, i due termini sono sinonimi) sospetti si riconoscono in genere abbastanza facilmente, perché sono diversi dagli altri e si presentano sotto forma di una macchia asimmetrica, con bordi irregolari o sfumati; non fanno male, ma il loro colore non è omogeneo. Devono essere oggetto di particolare attenzione, anche nel caso in cui compaia una nuova macchia scura che si evolve rapidamente, nell’arco di settimane o di mesi. La prevenzione si rivela la strategia più efficace, per contrastare con successo i tumori della pelle, come, per esempio, i melanomi, la cui incidenza è in crescita.
Per riconoscere un neo o una macchia cutanea sospetta, una regola fondamentale è quella che si insegna ai futuri medici fin dall’esame di dermatologia all’università: la “regola ABCDE“. Tale regola è stata descritta per la prima volta nel 1985 da Robert Friedman della New York University School of Medicine. E’ un metodo clinico, basato sull’osservazione, che permette di identificare i cambiamenti nella morfologia del neo che sono più spesso associati con il melanoma. Ogni lettera corrisponde ad una caratteristica che devo evidenziare durante l’esame obiettivo: Asimmetria, Bordi, Colore, Dimensione, Evoluzione.
I nei pericolosi sono spesso asimmetrici: significa che se li dividiamo virtualmente in due parti e le facciamo combaciare, queste non combaciano. Insomma hanno una forma “strana”, rispetto al tipico neo “sano”, in genere tondo/ovale e simmetrico e questo è il primo campanello di allarme da non sottovalutare.
Quando un neo è sospetto, i suoi bordi sono frastagliati e sfumati e non netti e lineari come invece accade per i nei considerati comuni. La sensazione è quella di guardare una cartina geografica con linee irregolari.
Tra le caratteristiche sospette dei nei potenzialmente maligni anche il colore che è spesso molto particolare. Generalmente i nei hanno un colore omogeneo sulle tonalità del marrone, quelli pericolosi sono rossastri o neri, e manifestano, spesso, anche discromie, cioè hanno colori diversi al loro interno.
Ai miei pazienti dico sempre di fare particolare attenzione anche alle dimensioni dei nei, che se sospetti sono spesso significative, soprattutto se il neo appare molto più grande di tutti gli altri nei presenti sul corpo. In generale, quando un neo supera i 6 millimetri di diametro va fatto controllare con costanza perché è di per sé potenzialmente a rischio: non significa che debba per forza sfociare in gravi patologie legate alla salute della pelle, ma è comunque più rischioso di tutti gli altri quindi è vivamente consigliato controllarlo. Ancora più indicativa della dimensione in sesno assoluto, tuttavia, è l’eventuale rapido aumento della dimensione del neo, come vedremo nel prossimo punto.
Una caratteristica importante da osservare è l’evoluzione del neo in un dato arco temporale. Un neo probabilmente “sano”, in genere non cambia morfologia nel tempo o la cambia in modo molto lento. Quando è pericoloso, un neo, al contrario cambia morfologia e la cambia a volte anche in modo molto rapido ed evidente: ad esempio diventa più grande oppure assume un colore differente o ancora diventa frastagliato. L’evoluzione repentina di un neo è un campanello di allarme importante ed è per questo che il medico osserva il neo in un dato giorno e gli fa una foto, poi lo riosserva a distanza di tempo e gli scatta un’altra foto che poi metterà a paragone con la prima.
Alla regola ABCDE si possono associare altre quattro caratteristiche, che io ho denominato “regola IRPU”:
Mentre i nei normali “nascono” più spesso entro l’eta di giovane adulto, al contrario quelli sospetti nella fascia di età adulta appaiono “dal nulla” dalla terza o quarta decade di vita in poi. I nei sospetti nella fascia di età pediatrica sono quelli congeniti, cioè quelli già presenti alla nascita o comparsi entro alcune settimane o mesi dalla nascita. Il melanoma in età pediatrica è comunque un tumore raro che costituisce circa il 2% dei melanomi al di sotto dei 20 anni.
I nei sani in genere sono “piatti” o lievemente sopraelevati rispetto al resto della pelle; al contrario un neo sospetto è in genere molto sopraelevato rispetto alla pelle circostante.
Mentre i nei normali sono più spesso concentrati sulla pelle esposta al sole del viso, del tronco, delle braccia e delle gambe, al contrario quelli a rischio sono più spesso situati sulla pelle non esposta al sole.
I nei normali sono generalmente simili l’uno all’altro: ciò significa che – in uno stesso corpo – tutti i nei tenderanno mediamente ad avere caratteristiche anatomiche simili tra loro, quindi si “assomiglieranno” in termini ad esempio di colore, forma e dimensioni. I nei sospetti, al contrario, tendono ad essere macroscopicamente diversi da tutti gli altri.
IMPORTANTE: Ovviamente un neo che abbia tutte queste caratteristiche, non significa necessariamente cancro, come anche un neo che appaia del tutto normale, non significa necessariamente assenza di cancro. In caso di dubbio, recatevi da un dermatologo ed evitate sempre l’auto-diagnosi.
Leggi anche: Nei normali e displastici: quali sono le caratteristiche?
E’ bene fare controllare i nei sospetti ciciclamente, specie nel caso in cui compaia una macchia con aspetto rilevato nodulare o una lesione che somiglia ad una lentiggine e che presenta una porzione rilevata. Il medico procederà ad uno specifico esame, che consiste in una valutazione effettuata con il dermatoscopio. Si tratta di uno strumento ottico, attraverso il quale si osservano dei particolari che non sono visibili ad occhio nudo. In questo modo i nei anomali si possono riconoscere più facilmente. Per approfondire, leggi: Mappatura dei nei e dermatoscopia in epiluminescenza per la diagnosi di melanoma
Ci sono dei fattori di rischio, che presuppongono un controllo più frequente e accurato:
In caso di nei sospetti e famigliarità, è meglio toglierli attraverso l’asportazione chirurgica tempestiva. E’ importante però anche basarsi sulla diagnosi precoce, selezionando i soggetti a rischio, e non eccedere prendendo il sole, abituandosi ad una misura moderata fin da bambini ed usando creme con opportuni filtri solari ad ampio spettro anti UVA e UVB. I nei considerati a rischio, lo ripeto, sono quelli di grandi dimensioni, oltre i 20 centimetri, quelli che tendono a crescere velocemente, quelli molto scuri o con colori discordanti, quelli più grandi di 6 millimetri di diametro, quelli frastagliati, sfumati e sopraelevati, e quelli che sono localizzati in delle zone del corpo soggette a sfregamento.
Leggi anche: Vuoi abbronzarti in totale sicurezza? Scopri a quale fototipo appartieni
I tumori della pelle sono classificati in base alle cellule da cui hanno origine. Si può trattare di carcinomi basocellulari, di carcinomi spinocellulari e di melanomi. I primi hanno origine dalle cellule basali, che si trovano nello strato più profondo dell’epidermide. I secondi si originano dalle cellule più superficiali, quelle che formano il cosiddetto strato spinoso. I melanomi possono manifestarsi a partire da una cute integra o a partire da nei preesistenti. I carcinomi, che sono anche i più diffusi, sono in genere più facili da curare. I melanomi sono più pericolosi, perché hanno la capacità di invadere i tessuti circostanti e inoltre, per mezzo della circolazione del sangue o linfatica, possono diffondere metastasi in differenti organi o tessuti.
Alcune persone presentano nei normali e displastici in numero così elevato da essere classificati come affetti da “sindrome del nevo displastico”. Essi sono a particolare rischio di sviluppare un melanoma. Le persone con una classica sindrome del nevo displastico presentano le tre caratteristiche seguenti:
Un rischio particolarmente alto di sviluppare un melanoma è presentato anche dalle persone affette da sindrome familiare con nevi atipici multipli e melanoma (FAMMM). Questi pazienti non solo hanno la sindrome del nevo displastico, ma hanno anche uno o più parenti di primo e secondo grado affetti da melanoma. Mentre i nei displastici compaiono spesso durante l’infanzia, nei pazienti affetti da FAMMM essi possono comparire a qualsiasi età.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!

Un tipico melanoma dell’iride
Cos’è il melanoma oculare?
Il melanoma è un tumore che si sviluppa a partire dalle cellule che producono melanina, cioè è il pigmento che da colore alla vostra pelle. Anche gli occhi hanno anche cellule che producono melanina ed esse possono sviluppare un melanoma, che viene chiamato melanoma oculare.
Leggi anche:
Quali sono i sintomi del melanoma oculare?
Il melanoma oculare in genere non provoca segni e sintomi nelle fasi iniziali di progressione, tale fatto, unito alla sfortuna che la maggior parte dei melanomi oculari si forma in una parte dell’occhio non visibile, rende il melanoma oculare di difficile individuazione nella fase iniziale. I segni, quando appaiono, sonodi solito:
1) Una macchia scura sull’iride;
2) Una sensazione di luci lampeggianti;
3) Un cambiamento evidente nel contorno dell’iride;
4) Scarsa visione spesso sfocata;
5) Perdita della vista nell’occhio colpito.
Quali sono le cause melanoma oculare?
Non è chiaro cosa causi il melanoma oculare . I medici sanno che il melanoma oculare si verifica quando nel DNA si sviluppano errori che portano alla formazione di tale problema. Gli errori del DNA permettono alle cellule di crescere e moltiplicarsi senza controllo, per cui le cellule mutate continuano a vivere normalmente quando dovrebbero già essere sparite e rimpiazzate. Le cellule mutate si accumulano negli occhi e formano il melanoma dell’occhio.
 Dove si forma melanoma oculare?
Dove si forma melanoma oculare?
Il melanoma oculare più frequentemente si sviluppa nelle cellule dell’uvea, lo strato vascolare dell’occhio interposto tra la retina, il sottile strato di tessuto che riveste la parete posteriore del bulbo oculare, e la sclera. Nella foto a sinistra è indicata la coroide, che – assieme a iride e corpo ciliare – forma appunto l’uvea. Il melanoma oculare si può anche verificare nella parte anteriore del uvea o nella parte posteriore dell’uvea detto strato coroide . Il melanoma oculare può verificarsi anche sullo strato più esterno sulla parte anteriore dell’occhio ovvero nella congiuntiva, anche se questi tipi di melanoma oculari sono molto rari.
Leggi anche:
Quali sono i fattori di rischio per il melanoma oculare?
I fattori di rischio per il melanoma dell’occhio sono:
Quali sono le possibili complicazioni del melanoma oculare?
Può il melanoma oculare causare perdita della vista parziale o totale?
Purtroppo si. I melanomi grandi spesso causano perdita della vista nell’occhio colpito e possono causare complicazioni, come il distacco della retina. I melanomi dell’occhio di piccole dimensioni possono comportare alterazioni ma anche perdita della vista, se si verificano in parti critiche degli occhi.
Diagnosi di melanoma oculare
Per la diagnosi di melanoma dell’occhio, il medico può raccomandare:
Per approfondire:
Determinare se il cancro si è diffuso
Il medico può anche raccomandare ulteriori test e procedure per determinare se il melanoma si è diffuso ad altre parti del corpo. I test possono includere:
Quali sono le terapie del melanoma oculare?
La terapia dipende ovviamente da molti fattori. Un piccolo melanoma dell’occhio che colpisce la parte colorata dell’occhio (iride), non richiede un trattamento immediato. Se il melanoma è piccolo e non è in crescita, il medico può scegliere di attendere e vedere se inizia ad espandersi o meno. La crioterapia può essere usata per distruggere le cellule del melanoma in alcuni melanomi piccoli, ma questo trattamento non è di uso comune. Se il melanoma si sviluppa, si può scegliere in quel momento il trattamento più opportuno, tra quelli elencati di seguito.
1) Chirurgia melanoma oculare
Le operazioni usate per il trattamento del melanoma oculare comprendono le procedure per rimuovere parte dell’occhio o l’intero occhio. Le opzioni possono includere:
2) Radioterapia nel melanoma oculare
La radioterapia è di solito usata direttamente sopra il tumore in una procedura chiamata brachiterapia. La radiazione può provenire anche da una macchina che dirige le particelle radioattive e in questo caso parliamo di radioterapia esterna o teleterapia. Questo tipo di radioterapia è spesso somministrata per diversi giorni.
3) Trattamento laser nel melanoma oculare
Il trattamento che utilizza un laser per eliminare le cellule di un melanoma può essere una buona opzione in certe situazioni, ma questo trattamento non è ampiamente utilizzato. Un tipo di trattamento laser, chiamato termoterapia, usa un laser infrarosso a volte utilizzato in combinazione con radioterapia.
Per approfondire: Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!