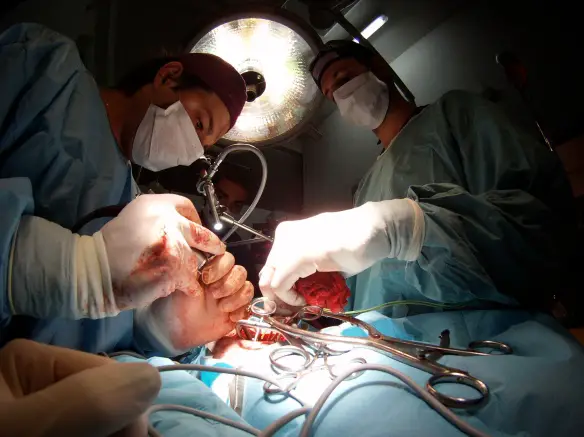
 La splenectomia parziale e totale è l’intervento chirurgico di rimozione della milza – attuata in parte o nella sua totalità – che si rende necessaria quando questo organo è oggetto di danni irreparabili o non è più funzionale per colpa di una grave patologia.La milza ricopre diverse funzioni:
La splenectomia parziale e totale è l’intervento chirurgico di rimozione della milza – attuata in parte o nella sua totalità – che si rende necessaria quando questo organo è oggetto di danni irreparabili o non è più funzionale per colpa di una grave patologia.La milza ricopre diverse funzioni:
- combatte le infezioni, controllando la presenza di agenti patogeni in circolo (batteri e particelle estranee) e producendo anticorpi e globuli bianchi;
- favorisce la maturazione dei globuli rossi (eritrociti);
- ripulisce il sangue dai globuli rossi invecchiati (un globulo rosso ha una vita media di 120 giorni) o danneggiati;
- è una riserva di ferro, di piastrine e di globuli bianchi.
Quando si esegue una splenectomia parziale o totale?
L’intervento di splenectomia viene messo in pratica alla comparsa di una delle seguenti condizioni o patologie:
- Rottura della milza. Causata da un trauma addominale, provoca un’emorragia interna, che, se non viene bloccata, può portare alla morte. La splenectomia rappresenta, molto spesso, l’unica soluzione valida per interrompere la perdita di sangue.
La splenomegalia, condizione patologica in cui la milza è ingrossata, è uno dei fattori favorenti la rottura della milza, in quanto quest’ultima è più esposta agli urti a causa delle notevoli dimensioni. - Malattie del sangue. Alcune gravi malattie del sangue, come l’anemia falciforme, la talassemia, la policitemia vera o la porporatrombocitopenica idiopatica, possono richiedere la splenectomia. La decisione di rimuovere la milza, tuttavia, viene presa solo dopo che tutti gli altri trattamenti possibili non sono andati a buon fine.
- Tumori. Determinate neoplasie, come la leucemia linfatica cronica, il linfoma di Hodgkin, il linfoma non-Hodgkin o la leucemia a cellule capellute, possono interessare anche la milza, causandone un suo ingrossamento (splenomegalia). Come nel caso precedente, se tutti i trattamenti attuati per la cura della splenomegalia sono inefficaci, è necessario ricorrere alla splenectomia.
- Infezioni. Alcuni agenti patogeni (virus, batteri e parassiti) possono infiammare la milza, provocando splenomegalia. Se le infezioni sono molto serie e i trattamenti sono inefficaci, il rimedio ultimo è rappresentato dall’asportazione dell’organo infiammato. Alcuni esempi di patogeni, che provocano splenomegalia (e che potenzialmente potrebbero richiedere splenectomia), sono il plasmodio della malaria (un parassita) ed il batterio della sifilide.
- Cisti o tumori benigni. La milza può sviluppare delle cisti o dei tumori benigni, che ne alterano la normale anatomia. Se queste malformazioni sono di dimensioni elevate o se la loro completa rimozione chirurgica è impossibile, l’unico rimedio attuabile è la splenectomia.
- Casi particolari. In rarissime occasioni, la milza può ingrossarsi senza un causa precisa, o meglio senza una causa documentabile attraverso i test diagnostici. In questi casi, impostare un terapia è difficile, perché non si sa quale sia il fattore scatenante. Pertanto, l’unico rimedio, per evitare le complicazioni della splenomegalia, è rappresentato dalla splenectomia.
Leggi anche:
- emorragie;
- coaguli di sangue (trombi);
- infezioni della ferita;
- lesioni degli organi adiacenti (stomaco, pancreas e colon).
La milza è un organo indispensabile? Cosa succede quando viene asportata la milza?
A causa di tutte le funzioni elencate precedentemente, i pazienti che hanno subìto un intervento di asportazione della milza possono andare incontro ad alcune condizioni particolari. Per approfondire leggi: La milza è un organo indispensabile? Se viene asportata cosa può succedere?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il virus dell’HIV (“virus dell’immunodeficienza umana“) causa una malattia del sistema immunitario nota come AIDS, acronimo di sindrome da immunodeficienza acquisita (in inglese Acquired Immune Deficiency Syndrome).
Il virus dell’HIV (“virus dell’immunodeficienza umana“) causa una malattia del sistema immunitario nota come AIDS, acronimo di sindrome da immunodeficienza acquisita (in inglese Acquired Immune Deficiency Syndrome).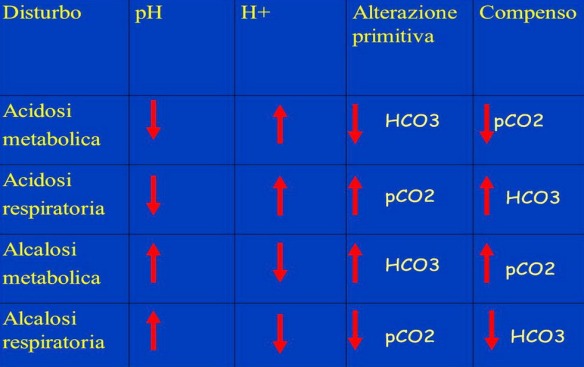 Con i termini “acidosi” ed “alcalosi”, in fisiologia e patologia, si intende una condizione caratterizzata dall’alterazione del pH del plasma sanguigno, dovuto ad un eccesso di acidità o di basicità.
Con i termini “acidosi” ed “alcalosi”, in fisiologia e patologia, si intende una condizione caratterizzata dall’alterazione del pH del plasma sanguigno, dovuto ad un eccesso di acidità o di basicità.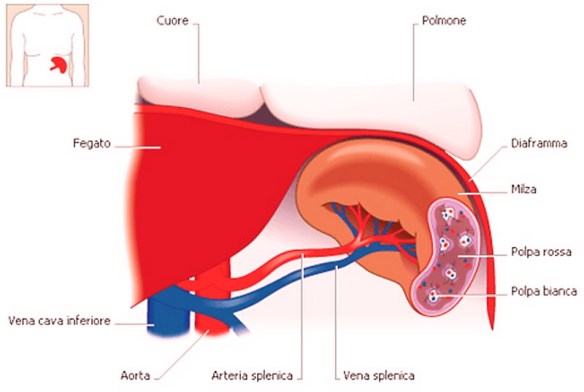 La milza è un organo indispensabile?
La milza è un organo indispensabile?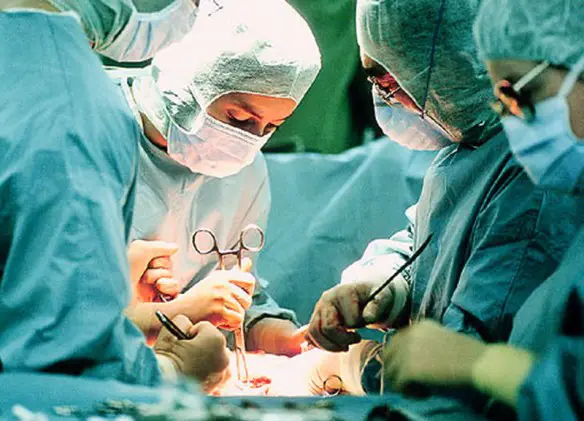 Le lesioni della milza possono essere di lieve o di grossa entità. Lesioni spleniche vaste trasformano la rottura della milza in una vera e propria emergenza medica, che richiede l’immediato intervento chirurgico per arrestare l’emorragia interna e salvare la vita al paziente. In caso di traumi più superficiali, la rottura della milza può essere invece trattata in modo conservativo, ospedalizzando per qualche giorno il paziente ed osservando l’evolversi della situazione verso l’eventuale guarigione spontanea.
Le lesioni della milza possono essere di lieve o di grossa entità. Lesioni spleniche vaste trasformano la rottura della milza in una vera e propria emergenza medica, che richiede l’immediato intervento chirurgico per arrestare l’emorragia interna e salvare la vita al paziente. In caso di traumi più superficiali, la rottura della milza può essere invece trattata in modo conservativo, ospedalizzando per qualche giorno il paziente ed osservando l’evolversi della situazione verso l’eventuale guarigione spontanea.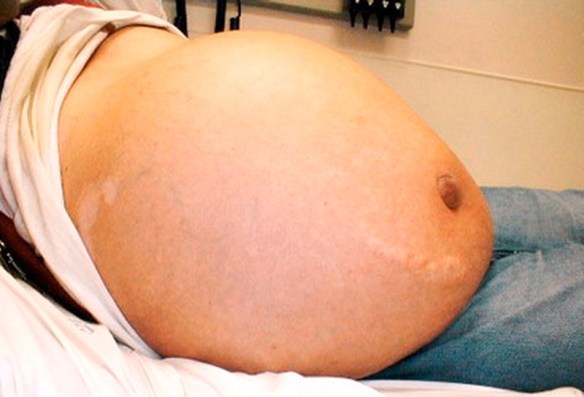 Che significa il termine idropisìa? E’ un termine medico che ormai non viene più usato, al suo posto si usa il termine “anasarca”.
Che significa il termine idropisìa? E’ un termine medico che ormai non viene più usato, al suo posto si usa il termine “anasarca”. Con il termine “ìdrope” si intende un accumulo anomalo di trasudato (edema non infiammatorio) in una cavità sierosa del corpo, cavo pericardico, cavo pleurico e cavo peritoneale.
Con il termine “ìdrope” si intende un accumulo anomalo di trasudato (edema non infiammatorio) in una cavità sierosa del corpo, cavo pericardico, cavo pleurico e cavo peritoneale.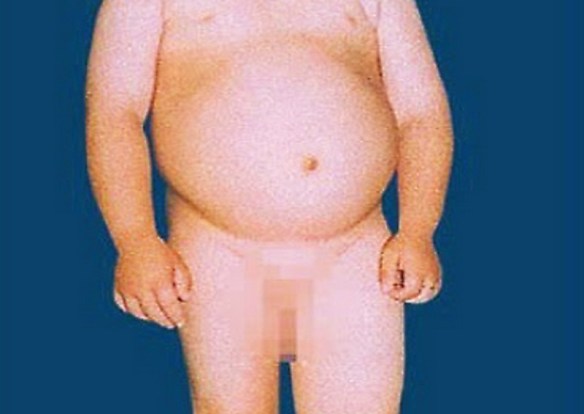 L’anasarca è un esempio di edema non infiammatorio sistemico o generalizzato. E’ caratterizzato da accumulo di edema massivo e diffuso, sottocutaneo, non avente origine infiammatoria, che determina gonfiore diffuso dei tessuti sottocutanei, dovuto alla ritenzione di un’abnorme quantità di liquido interstiziale. Idropisìa è un termine non più in uso per designare la presenza di liquido nelle cavità sierose, successivamente sostituito da anasarca.
L’anasarca è un esempio di edema non infiammatorio sistemico o generalizzato. E’ caratterizzato da accumulo di edema massivo e diffuso, sottocutaneo, non avente origine infiammatoria, che determina gonfiore diffuso dei tessuti sottocutanei, dovuto alla ritenzione di un’abnorme quantità di liquido interstiziale. Idropisìa è un termine non più in uso per designare la presenza di liquido nelle cavità sierose, successivamente sostituito da anasarca.