 In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.
In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.
Sarà possibile chiamare il 112:
- da qualsiasi telefono in Italia ed Europa, fisso o cellulare;
- da cellulare anche se non c’è campo;
- da cellulare anche se il credito è esaurito;
- anche se lo smartphone è bloccato dal PIN;
- senza gettone né scheda se si chiama da una cabina telefonica.
Il numero 112 è gratuito sia da rete fissa che da cellulare.
In quali emergenze sanitarie chiamare il 112?
Chiamare il 112 in tutte quelle situazioni in cui ci può essere rischio per la vita o l’incolumità di qualcuno come nel caso di malori, infortuni, traumi, ustioni, avvelenamenti, incidenti (domestici, stradali, agricoli, industriali), annegamento.
Come chiamare il 112 e cosa dire all’operatore?
- comporre il numero telefonico 112;
- rispondere con maggior calma e razionalità possibile alle domande poste dall’operatore del centralino e del Pronto Soccorso;
- fornire il proprio recapito telefonico;
- spiegare l’accaduto (malore, incidente…);
- indicare dove è accaduto (Comune, via, civico);
- indicare quante persone sono coinvolte;
- comunicare le condizioni della persona coinvolta: risponde, respira, sanguina, ha dolore…;
- comunicare particolari situazioni: bambino piccolo, donna in gravidanza, persona con malattie conosciute (cardiopatie, asma, diabete, epilessia, etc.).
IMPORTANTE:
- la conversazione va svolta con voce chiara e debbono essere fornite tutte le notizie richieste dall’operatore che ha il compito di analizzarle;
- a fine conversazione accertarsi che il ricevitore sia stato rimesso a posto, per permettere di essere richiamati se necessario;
- per lo stesso motivo lasciare libero il telefono utilizzato per chiamare i soccorsi: si potrebbe essere contattati in qualsiasi momento dalla Centrale Operativa per ulteriori chiarimenti o istruzioni.
Leggi anche:
Cosa fare in attesa dei soccorsi:
- slacciare delicatamente gli indumenti stretti (cintura, cravatta) per agevolare la respirazione;
- coprire il paziente con una coperta se necessario;
- restare vicino al paziente;
- osservare attentamente il paziente e notare eventuali cambiamenti;
- incoraggiare e rassicurare il paziente;
- in caso di incidente, non ostacolare l’arrivo dei soccorsi e segnalare il pericolo ai passanti;
- se possibile mettere delicatamente il paziente nella Posizione laterale di sicurezza;
- chiamare nuovamente il 112 se le condizioni della persona che ha bisogno dei soccorsi peggiorano rispetto alla prima telefonata (ad esempio perde i sensi o non ha più respiro/pulsazioni cardiache);
- se possibile eseguire manovra di rianimazione (massaggio cardiaco, respirazione bocca a bocca, uso di defibrillatore…).
Leggi anche:
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
Cosa non fare in attesa dei soccorsi:
- NON lasciarsi prendere dal panico;
- NON spostare la persona traumatizzata (salvo casi eccezionali in cui rimanere in un dato posto mette ulteriormente a rischio la sua e la vostra vita, ad esempio locale in fiamme);
- NON opprimere il paziente creando una calca di persone attorno a lui;
- NON abbandonare la persona traumatizzata da sola;
- NON somministrare cibi o bevande a meno che non siate CERTI che possano davvero migliorare la situazione;
- NON occupare MAI la linea del numero telefonico utilizzato per chiamare i soccorsi: si potrebbe essere contattati in qualsiasi momento dalla Centrale Operativa per ulteriori chiarimenti o istruzioni;
- NON fare assumere farmaci a meno che non siate CERTI che possano davvero migliorare la situazione;
- NON improvvisate NESSUNA PRATICA MEDICO CHIRURGICA a meno che non siate ESTREMAMENTE CERTI di quello che fate e del fatto che tali manovre possano davvero salvare la vita al paziente e non peggiorare la sua situazione.
In quali casi NON chiamare i soccorsi?
- per servizi non urgenti: ricoveri programmati, dimissioni ospedaliere, trasferimenti intraospedalieri;
- per consulenze medico-specialistiche;
- per informazioni di natura socio-sanitaria: orari servizi, prenotazioni di visite o indagini diagnostiche.
In questi casi è preferibile chiamare il numero specifico che trovate sul sito dell’ospedale di riferimento, evitando di impegnare inutilmente un operatore del 112.
Leggi anche:
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Malattia da decompressione: terapia e fisiopatologia
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Come, dove e quando si misura la frequenza cardiaca?
- Frequenza cardiaca normale, alta, bassa, a riposo e sotto sforzo
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Valori di temperatura corporea normali ed in caso di febbre
- Differenza tra congelamento, assideramento ed ipotermia
- Differenza tra cardioversione spontanea, elettrica e farmacologica
- Il defibrillatore non funziona: muore a 51 anni per un infarto
- Differenza tra dispnea, apnea e tachipnea
- Muscoli respiratori volontari ed involontari
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra sintomo e segno con esempi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:


 Se un soggetto, a seguito dell’assunzione di Continua a leggere
Se un soggetto, a seguito dell’assunzione di Continua a leggere  Il 17% delle persone che accedono al Pronto Soccorso a causa di intossicazione da alcol, in Italia ha meno di 14 anni, età in cui l’organismo è ancora Continua a leggere
Il 17% delle persone che accedono al Pronto Soccorso a causa di intossicazione da alcol, in Italia ha meno di 14 anni, età in cui l’organismo è ancora Continua a leggere 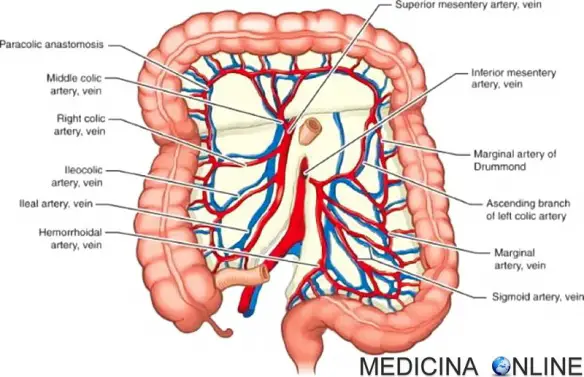 Con “ischemia intestinale“, in medicina si identifica una alterazione della circolazione sanguigna nei tessuti dell’intestino, determinata da Continua a leggere
Con “ischemia intestinale“, in medicina si identifica una alterazione della circolazione sanguigna nei tessuti dell’intestino, determinata da Continua a leggere 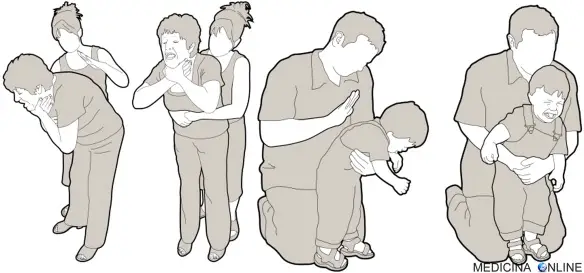 La manovra di Heimlich è una tecnica di primo soccorso usata per rimuovere in modo semplice e rapido una ostruzione delle vie aeree che, in alcuni casi, potrebbe condurre ad un Continua a leggere
La manovra di Heimlich è una tecnica di primo soccorso usata per rimuovere in modo semplice e rapido una ostruzione delle vie aeree che, in alcuni casi, potrebbe condurre ad un Continua a leggere 
 In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.
In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza. Orientarsi nella efficiente ma complessa rete della sanità milanese ed in quella della regione Lombardia non è sempre facile: per ottenere tutte le informazioni utili si può comporre il numero 02 85781 del centralino dell’ASL di Milano. L’azienda sanitaria milanese ha la sede centrale in Corso Italia, 19.
Orientarsi nella efficiente ma complessa rete della sanità milanese ed in quella della regione Lombardia non è sempre facile: per ottenere tutte le informazioni utili si può comporre il numero 02 85781 del centralino dell’ASL di Milano. L’azienda sanitaria milanese ha la sede centrale in Corso Italia, 19.