 Con “primo soccorso” (in inglese “first aid”) si intende l’insieme delle azioni che permettono ad uno o più soccorritori di aiutare una o Continua a leggere
Con “primo soccorso” (in inglese “first aid”) si intende l’insieme delle azioni che permettono ad uno o più soccorritori di aiutare una o Continua a leggere
Archivi tag: 118
Regola ABC, ABCD, ABCDE, XABCDE in medicina d’urgenza: cosa deve fare il soccorritore
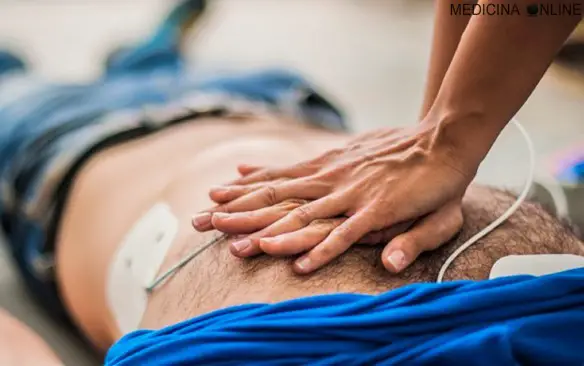 Con “regola ABC” o semplicemente “ABC” in medicina si indica una tecnica mnemonica che ricorda ai soccorritori in generale (non solo ai medici) le Continua a leggere
Con “regola ABC” o semplicemente “ABC” in medicina si indica una tecnica mnemonica che ricorda ai soccorritori in generale (non solo ai medici) le Continua a leggere
Chiamare il Pronto Soccorso: quale numero e cosa fare in attesa dell’ambulanza
 In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.
In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.
Sarà possibile chiamare il 112:
- da qualsiasi telefono in Italia ed Europa, fisso o cellulare;
- da cellulare anche se non c’è campo;
- da cellulare anche se il credito è esaurito;
- anche se lo smartphone è bloccato dal PIN;
- senza gettone né scheda se si chiama da una cabina telefonica.
Il numero 112 è gratuito sia da rete fissa che da cellulare.
In quali emergenze sanitarie chiamare il 112?
Chiamare il 112 in tutte quelle situazioni in cui ci può essere rischio per la vita o l’incolumità di qualcuno come nel caso di malori, infortuni, traumi, ustioni, avvelenamenti, incidenti (domestici, stradali, agricoli, industriali), annegamento.
Come chiamare il 112 e cosa dire all’operatore?
- comporre il numero telefonico 112;
- rispondere con maggior calma e razionalità possibile alle domande poste dall’operatore del centralino e del Pronto Soccorso;
- fornire il proprio recapito telefonico;
- spiegare l’accaduto (malore, incidente…);
- indicare dove è accaduto (Comune, via, civico);
- indicare quante persone sono coinvolte;
- comunicare le condizioni della persona coinvolta: risponde, respira, sanguina, ha dolore…;
- comunicare particolari situazioni: bambino piccolo, donna in gravidanza, persona con malattie conosciute (cardiopatie, asma, diabete, epilessia, etc.).
IMPORTANTE:
- la conversazione va svolta con voce chiara e debbono essere fornite tutte le notizie richieste dall’operatore che ha il compito di analizzarle;
- a fine conversazione accertarsi che il ricevitore sia stato rimesso a posto, per permettere di essere richiamati se necessario;
- per lo stesso motivo lasciare libero il telefono utilizzato per chiamare i soccorsi: si potrebbe essere contattati in qualsiasi momento dalla Centrale Operativa per ulteriori chiarimenti o istruzioni.
Leggi anche:
- ASL Milano: tutti i numeri e gli indirizzi utili per ogni esigenza
- Cos’è un infarto e quanti tipi di infarto conosci?
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
Cosa fare in attesa dei soccorsi:
- slacciare delicatamente gli indumenti stretti (cintura, cravatta) per agevolare la respirazione;
- coprire il paziente con una coperta se necessario;
- restare vicino al paziente;
- osservare attentamente il paziente e notare eventuali cambiamenti;
- incoraggiare e rassicurare il paziente;
- in caso di incidente, non ostacolare l’arrivo dei soccorsi e segnalare il pericolo ai passanti;
- se possibile mettere delicatamente il paziente nella Posizione laterale di sicurezza;
- chiamare nuovamente il 112 se le condizioni della persona che ha bisogno dei soccorsi peggiorano rispetto alla prima telefonata (ad esempio perde i sensi o non ha più respiro/pulsazioni cardiache);
- se possibile eseguire manovra di rianimazione (massaggio cardiaco, respirazione bocca a bocca, uso di defibrillatore…).
Leggi anche:
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
Cosa non fare in attesa dei soccorsi:
- NON lasciarsi prendere dal panico;
- NON spostare la persona traumatizzata (salvo casi eccezionali in cui rimanere in un dato posto mette ulteriormente a rischio la sua e la vostra vita, ad esempio locale in fiamme);
- NON opprimere il paziente creando una calca di persone attorno a lui;
- NON abbandonare la persona traumatizzata da sola;
- NON somministrare cibi o bevande a meno che non siate CERTI che possano davvero migliorare la situazione;
- NON occupare MAI la linea del numero telefonico utilizzato per chiamare i soccorsi: si potrebbe essere contattati in qualsiasi momento dalla Centrale Operativa per ulteriori chiarimenti o istruzioni;
- NON fare assumere farmaci a meno che non siate CERTI che possano davvero migliorare la situazione;
- NON improvvisate NESSUNA PRATICA MEDICO CHIRURGICA a meno che non siate ESTREMAMENTE CERTI di quello che fate e del fatto che tali manovre possano davvero salvare la vita al paziente e non peggiorare la sua situazione.
In quali casi NON chiamare i soccorsi?
- per servizi non urgenti: ricoveri programmati, dimissioni ospedaliere, trasferimenti intraospedalieri;
- per consulenze medico-specialistiche;
- per informazioni di natura socio-sanitaria: orari servizi, prenotazioni di visite o indagini diagnostiche.
In questi casi è preferibile chiamare il numero specifico che trovate sul sito dell’ospedale di riferimento, evitando di impegnare inutilmente un operatore del 112.
Leggi anche:
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Malattia da decompressione: terapia e fisiopatologia
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Come, dove e quando si misura la frequenza cardiaca?
- Frequenza cardiaca normale, alta, bassa, a riposo e sotto sforzo
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Valori di temperatura corporea normali ed in caso di febbre
- Differenza tra congelamento, assideramento ed ipotermia
- Differenza tra cardioversione spontanea, elettrica e farmacologica
- Il defibrillatore non funziona: muore a 51 anni per un infarto
- Differenza tra dispnea, apnea e tachipnea
- Muscoli respiratori volontari ed involontari
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra sintomo e segno con esempi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Posizione laterale di sicurezza: come, quando e perché può salvare una vita
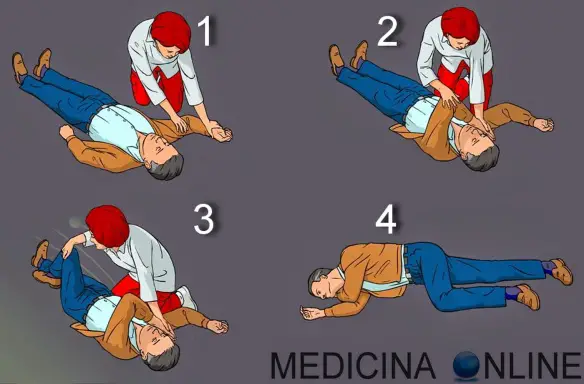 La posizione laterale di sicurezza (PLS) è una particolare posizione in cui si dispone – su una superficie preferibilmente piana – il corpo di un soggetto infortunato, ad esempio a causa di un incidente stradale, ed in stato di incoscienza, con il principale scopo permettergli di respirare liberamente e con il secondario obiettivo di non procurargli ulteriori danni.
La posizione laterale di sicurezza (PLS) è una particolare posizione in cui si dispone – su una superficie preferibilmente piana – il corpo di un soggetto infortunato, ad esempio a causa di un incidente stradale, ed in stato di incoscienza, con il principale scopo permettergli di respirare liberamente e con il secondario obiettivo di non procurargli ulteriori danni.
Cosa fare PRIMA
Nonostante questa manovra possa in alcuni casi salvare la vita del soggetto, chiunque si trovi di fronte ad un infortunato NON DEVE MAI operarla immediatamente, ma deve sempre osservare un preciso comportamento, volto a garantire innanzitutto la sicurezza del soccorritore e, quindi, la sicurezza e la salvaguardia del soggetto da soccorrere, evitando movimenti che potrebbero solo essere controproducenti. Prima di eseguire qualsiasi manovra, è di vitale importanza ricordarsi che:
- posizionando un soggetto in PLS si determina un movimento della colonna vertebrale, ed è quindi una manovra da evitare qualora si abbia il sospetto, o la certezza, di un trauma alla stessa in base alla dinamica dell’incidente o ai dati evidenti: fate estrema attenzione a questa raccomandazione, visto che un movimento sbagliato potrebbe avere risultati drammatici, come ad esempio la paralisi a vita del paziente;
- bisogna assicurarsi il soggetto respiri ed abbia un battito cardiaco presente. In caso contrario bisogna subito allertare il 118 e successivamente il paziente NON deve essere messo in posizione laterale, bensì in decubito supino (a pancia in alto) su un piano rigido e praticare immediatamente massaggio cardiaco e respirazione bocca a bocca;
- i pazienti traumatizzati devono essere trattati esclusivamente da personale addestrato, salvo quei casi di grave necessità in cui ci siamo solo noi ed il soggetto incosciente.
Posizione laterale di sicurezza: lato destro o lato sinistro?
Non c’è una risposta univoca: il lato scelto è indifferente salvo particolari situazioni in cui particolari traumi e feriti possono rendere preferibile un lato piuttosto che l’altro.
Leggi anche:
- Decubito prono, supino, laterale: significato, posizione e lesioni
- Posizione di Trendelenburg (antishock): cos’è e quando è consigliata
- Posizione di Trendelenburg inversa: cos’è e quando è consigliata
Per quali motivi mettere il paziente in posizione di sicurezza?
La posizione laterale di sicurezza ha il principale scopo di evitare il rischio di soffocamento per ostruzione delle vie respiratorie, il che può avvenire, in particolare, se la persona è supina e priva di coscienza. Il soffocamento avviene per due cause possibili:
- Ostruzione meccanica: un oggetto blocca le vie respiratorie. In molti casi si tratta della lingua della persona stessa, che cade all’indietro (quindi nella faringe) a causa della perdita di tono muscolare dovuta allo stato di non coscienza. In alternativa alla PLS, la fase A (Airways) della procedura ABC permette di gestire questa eventualità.
- Ostruzione dovuta a fluidi, ad esempio nel caso in cui il vomito del malcapitato si fermi nella faringe, ostruendola. Può capitare che la perdita di tono muscolare porti alla fuoriuscita di parte del contenuto dello stomaco; in questo caso, si parla di passive regurgitation. È possibile, inoltre, che parte dei contenuti rigurgitati finisca nei polmoni, corrodendoli a causa della acidità degli acidi dello stomaco.
La PLS permette all’infortunato di respirare liberamente proprio perché impedisce alla lingua di scivolare verso la gola e, in caso di vomito, i liquidi non vanno ad ostruire le vie aeree ma scorrono verso l’esterno del cavo orale.
Come fare a mettere il paziente nella posizione di sicurezza?
A partire da un soggetto in posizione supina con gli arti allineati lungo il corpo si deve innanzitutto individuare il lato su cui questo andrà ad appoggiare, dopodiché:
- il soccorritore si posiziona dal lato scelto, controlla che nella bocca non ci siano oggetti (dentiera, gomme da masticare, etc…) in grado di ostruirlo. Se sono presenti bisogna asportarli
- sul suo lato il soccorritore piega il ginocchio dell’infortunato ed estende accanto a sé il braccio del soggetto, lasciando il gomito flesso. Il braccio ed il torace formano così un angolo di circa 90 gradi sul terreno, il ginocchio forma invece un angolo meno esteso e verticale.
- il soccorritore posiziona la mano dell’arto superiore opposto a sé tra la testa dell’infortunato e la spalla dal proprio lato, o poco più in basso.
- infine afferra il soggetto per la spalla e per il fianco opposti a sé e, tirando, fa ruotare il corpo dell’infortunato, che dovrebbe ritrovarsi accovacciato sul lato prescelto, con la mano del lato opposto sotto la testa. Se presente, un secondo soccorritore può sostenere il capo durante la rotazione per evitare movimenti bruschi.
Dopo aver eseguito la manovra, è importante restare per effettuare il controllo periodico della presenza e della regolarità del respiro e del battito cardiaco e, comunque, non abbandonare il soggetto fino all’arrivo dei soccorsi qualificati.
Leggi anche:
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
Linee guida
Si noti che esistono diverse versioni della posizione laterale di sicurezza. Ci sono piccole differenze tra le une e le altre, ma tutte condividono gli stessi principi di base:
- la bocca è rivolta verso il basso, in modo che eventuali liquidi possano scorrere all’esterno e non ostruire le vie aeree del soggetto;
- il mento è rivolto leggermente verso l’alto in modo da mantenere l’epiglottide aperta;
- le braccia e le gambe sono incrociate, in modo da rendere stabile questa posizione;
- se possibile, si può cercare di mantenere l’allineamento della colonna vertebrale tramite un cuscino o la mano stessa del soggetto.
La posizione ottenuta dovrebbe essere il più naturale possibile e non dovrebbe generare pressioni sul petto che possano rendere difficoltosa la respirazione.
Altri articoli che potrebbero interessarti:
- Differenza tra Trendelenburg e Trendelenburg inversa
- Differenza tra prono o supino: significato e posizione
Semeiotica dell’addome:
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- La zona del dolore addominale indica la patologia corrispondente
- Come si chiama la parte inferiore dell’addome?
- Linea ombelicale trasversa: dove si trova e cosa delimita?
- Appendice vermiforme: posizione, anatomia e funzione originaria
- Appendicectomia durata, tecnica, rischi, postoperatorio, convalescenza
- Punto di McBurney e segno positivo nell’appendicite
- Segno di Blumberg positivo o negativo: cos’è e cosa indica
- Manovra e segno dello psoas positivo o negativo: cos’è e cosa indica
- Punto di Morris, Munro, Lanz, Clado, Jalaguier e gli altri punti indicanti appendicite
- Manovra e segno di Rovsing positivo o negativo: cos’è e cosa indica
Semeiotica della colecisti:
- Manovra e segno di Murphy positivo o negativo: cos’è e cosa indica
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Punti di dolorabilità di fegato, colecisti, stomaco e pancreas
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
Semeiotica del rene:
- Semeiotica dei reni: esame obiettivo renale
- Manovra e segno di Giordano positivo o negativo: cos’è e cosa indica
- Prova di Guyon (prova dei tre bicchieri): cos’è e cosa indica
- Manovra di Guyon: come si effettua ed a cosa serve
- Manovra del ballottamento renale: cos’è, come si esegue ed a che serve
- Manovra di Glenard: come si effettua ed a cosa serve
- Manovra di Petit: come si effettua ed a cosa serve
Semeiotica del cuore:
- Esame obiettivo cardiovascolare: guida completa all’esecuzione
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Semeiotica del cuore: l’esame obiettivo cardiaco completo
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Manovra di Valsalva in medicina (tachicardia e nervo vago)
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
Leggi anche:
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Esame obiettivo generale: come farlo, importanza ed esempi
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
- Appendicite acuta e cronica: cause, sintomi e terapie
- Segno della fovea in medicina: cos’è e cosa indica
- Differenza tra pube e inguine
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Dove finisce il torace ed inizia l’addome?
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Osso omero: anatomia e funzioni in sintesi
- Costola incrinata: sintomi, terapia e tempi di recupero
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Quanti muscoli abbiamo nel nostro corpo?
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Differenza tra legamento e tendine con esempi
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Differenza tra legamento ed articolazione con esempi
- Quanto pesano scheletro ed ossa?
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra osso compatto e spugnoso
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Epicondilite: cure, cosa fare, quando chiamare il medico?
![]() Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, leggi questo articolo: Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, leggi questo articolo: Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
Ecco i cinque punti chiave per proteggere il gomito in presenza di epicondilite:
- Protezione. Proteggete il gomito da ulteriori lesioni mettendolo a riposo. Se i sintomi sono provocati da attività o da sport particolari, non praticateli finché i sintomi non migliorano.
- Riposo. Non fate lavorare troppo il gomito, ma non lasciatelo nemmeno immobile. In molti casi è sufficiente indossare una guaina elastica sull’avambraccio di notte per diminuire i sintomi.
- Ghiaccio. Per diminuire il gonfiore usate la borsa del ghiaccio, i massaggi con la borsa del ghiaccio, i bagni nell’acqua fredda o la guaina elastica impregnata d’acqua fredda. Cercate di applicare il ghiaccio il prima possibile dopo la comparsa del dolore.
- Compressione. Usate una benda o una guaina elastica per comprimere la zona lesionata.
- Elevazione. Quando possibile cercate di alzare il gomito al livello delle spalle per prevenire o diminuire il gonfiore.
È possibile poi modificare il modo in cui si affrontano determinate attività, ad esempio chi gioca a tennis può verificare che la racchetta abbia le caratteristiche adatte, oppure ci si può mettere a riposo o limitare le attività che comportano un uso eccessivo del braccio e della mano.
La classica borsa del ghiaccio può essere utile per diminuire il dolore e l’infiammazione. È possibile applicare il ghiaccio direttamente sulla zona dolorante oppure massaggiare con la borsa del ghiaccio diverse volte al giorno per circa venti minuti, soprattutto dopo quelle attività che provocano il dolore.
Fare stretching e ginnastica per i muscoli collegati al gomito è utile per rafforzare i muscoli e diminuire il dolore. Di solito è possibile fare gli esercizi a casa, ma nei casi più gravi sarà necessario l’aiuto del fisioterapista.
Esistono bende e tutori in grado di diminuire il sovraccarico del tendine e quindi il dolore. Li si può usare durante l’attività fisica, oltre a seguire il programma di esercizi di stretching e rafforzamento del gomito. Per difendere i polsi esistono le polsiere, efficaci per diminuire lo stress dei tendini.
Per diminuire il dolore è possibile andare in farmacia e acquistare un comune antinfiammatorio senza ricetta. Esistono anche antinfiammatori con obbligo di ricetta ma, prima di farseli prescrivere, è opportuno informarsi su eventuali effetti collaterali.
Un’altra possibilità per evitare l’intervento chirurgico sono le iniezioni di cortisone. Il cortisone è iniettato direttamente nel tendine in modo da diminuire l’infiammazione. Possono rivelarsi necessarie diverse iniezioni. Se questo tipo di cure, associate a fisioterapia, non hanno il successo sperato ed il dolore dovuto all’epicondilite continua a essere grave ed invalidante, è consigliabile ricorrere all’intervento chirurgico.
Leggi anche:
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
Quando chiamare il medico
E’ necessario parlare con il medico quando i principali rimedi di automedicazione (riposo, ghiaccio e l’uso di antidolorifici da banco) non migliorano la situazione.
E’ invece urgente la necessità di una visita se:
- il gomito è caldo e infiammato e c’è febbre,
- non è possibile piegare il gomito,
- il gomito sembra deforme,
- si sospetta una frattura ossea.
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema per dolori muscolari e articolari: http://amzn.to/2FmPOvd
- Olio di Arnica Montana: http://amzn.to/2Fmsdem
- Cerotti per dolori muscolari e articolari: http://amzn.to/2CZFoUT
- Nastro kinesiologico per alleviare i dolori muscolari e sostenere i muscoli: http://amzn.to/2AL2B7n
- Elettrostimolatore muscolare e nervoso digitale: http://amzn.to/2CYyf6I
- Terapia ad infrarossi sotto i 20 euro: http://amzn.to/2CJWQZu
- Terapia ad infrarossi sotto i 70 euro: http://amzn.to/2Fn9QGf
- Terapia ad infrarossi professionale: http://amzn.to/2Flxlzw
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Quanto dura l’epicondilite (gomito del tennista)?
- Epicondilite: chirurgia, rischi, complicazioni, dopo l’intervento
- Gomito del tennista (epicondilite): come prevenire le recidive
- Terapia con Infrarossi per il dolore
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Dopo una broncoscopia: cosa può succedermi? Quando chiamare il medico?
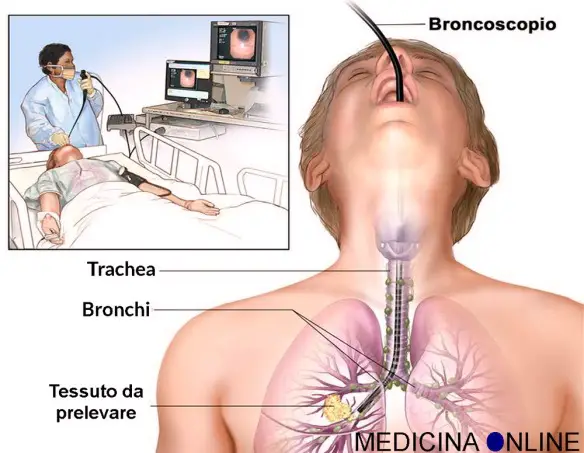 Broncoscopia: come devo comportarmi dopo aver fatto l’esame?
Broncoscopia: come devo comportarmi dopo aver fatto l’esame?
Al termine dell’esame la sensazione di anestesia alla gola con difficoltà alla deglutizione durerà ancora per qualche ora e poi sparirà spontaneamente, pertanto non bisogna assolutamente né bere né mangiare per almeno 2 ore dalla fine della broncoscopia. Dopo qualche ora si potrà ritornare a casa. Nel caso di esecuzione di prelievi polmonari è comunque consigliabile una dieta fredda per il giorno in cui si esegue la broncoscopia. Poiché i farmaci usati per rendere l’esame meno fastidioso possono provocare un rallentamento dei riflessi e della vigilanza, è bene che il/la paziente si faccia accompagnare da una persona di fiducia in grado di riaccompagnarlo/a a casa. Per lo stesso motivo è bene evitare, nel corso della giornata, di prendere decisioni importanti o usare macchinari che richiedano un elevato livello di attenzione.
Broncoscopia: cosa può succedermi nei giorni successivi?
E’ possibile, nei giorni immediatamente successivi alla broncoscopia, accusare un leggero mal di gola, notare piccole quantità di sangue nell’espettorato, avere un rialzo della temperatura: sono fenomeni comuni che non devono destare alcuna preoccupazione.
Broncoscopia: quando chiamare il medico?
Se nelle ore successive all’esame si dovesse avvertire dolore acuto al torace o tosse insistente con emissione cospicua di sangue occorre mettersi subito in contatto con il presidio dove è stata eseguita la broncoscopia.
Leggi anche:
- Broncoscopia polmonare con biopsia: rischi e complicazioni gravi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Enfisema polmonare: sintomi, tipi, cause, diagnosi, terapia e complicazioni
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
