 Con “insufficienza respiratoria” si indica una sindrome causata dall’incapacità dell’intero sistema respiratorio (non solo dei polmoni come erroneamente si pensa) di svolgere le proprie numerose funzioni, tra cui la vitale funzione di assicurare all’organismo un adeguato scambio gassoso (anidride carbonica – ossigeno) sia a riposo Continua a leggere
Con “insufficienza respiratoria” si indica una sindrome causata dall’incapacità dell’intero sistema respiratorio (non solo dei polmoni come erroneamente si pensa) di svolgere le proprie numerose funzioni, tra cui la vitale funzione di assicurare all’organismo un adeguato scambio gassoso (anidride carbonica – ossigeno) sia a riposo Continua a leggere
Archivi tag: cronica
Differenza tra infezione acuta e cronica
 L’infiammazione, o flogosi, è un meccanismo di difesa non specifico innato, che costituisce una risposta protettiva, seguente all’azione dannosa di agenti fisici, chimici e biologici, il cui obiettivo finale è l’eliminazione della causa iniziale di danno cellulare o tissutale, nonché l’avvio del processo riparativo. Può essere acuta o cronica.
L’infiammazione, o flogosi, è un meccanismo di difesa non specifico innato, che costituisce una risposta protettiva, seguente all’azione dannosa di agenti fisici, chimici e biologici, il cui obiettivo finale è l’eliminazione della causa iniziale di danno cellulare o tissutale, nonché l’avvio del processo riparativo. Può essere acuta o cronica.
L’infiammazione acuta è un processo flogistico di breve durata, in cui i meccanismi di difesa dell’organismo riescono a debellare l’agente flogogeno in tempi brevi e delineati.
L’infiammazione cronica è invece un processo flogistico di lunga durata in cui coesistono l’infiammazione attiva, la distruzione tissutale ed i tentativi di riparazione. Le infiammazioni croniche possono derivare da:
- determinate caratteristiche di alcuni agenti flogogeni ed in particolare la loro resistenza ai meccanismi di uccisione intracellulare;
- incapacità dei sistemi di difesa immunitari di debellare l’agente flogogeno;
- la produzione preferenziale di citochine di tipo I.
L’indice di cronicità dell’infiammazione è dato dalla quantità di tessuto di granulazione che è stato formato dai fibroblasti e dal livello della linfocitosi sviluppatasi.
Leggi anche:
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Peritonite: tipi, cause, sintomi, diagnosi e terapie
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
- Morte cellulare: differenza tra necrosi, apoptosi ed autofagia
- Infestazione: cos’è, da cosa è causata, come si cura
- Differenza tra infezione ed infestazione
- Differenza tra infestazione interna ed esterna
- Differenza tra infiammazione cronica granulomatosa e non granulomatosa
- Differenza tra granulomi asettici (da corpo estraneo) e settici
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra cisti e linfonodo
- Differenza tra cisti, pseudocisti, ascesso ed empiema
- Differenza infiammabile, combustibile, comburente e facilmente infiammabile
- Appendicite acuta e cronica: cause, sintomi e terapie
- Differenza tra empiema ed ascesso
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- HIV: sintomi iniziali in donne e uomini
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenzialeAsma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra malattia acuta e cronica con esempi
 Una malattia acuta è un processo morboso (di tipo funzionale o organico) a rapida evoluzione, con tipica struttura “a picco”: si nota la comparsa di sintomi e segni violenti in breve tempo (pochi giorni) e di cui in genere si dà un riscontro causale diretto (ad esempio: virus influenzale –> influenza). La guarigione in questo caso è molte volte possibile in modo relativamente rapido anche senza intervento medico (grazie sia ai meccanismi di difesa insiti nel corpo umano) oppure grazie a cure mediche tempestive.
Una malattia acuta è un processo morboso (di tipo funzionale o organico) a rapida evoluzione, con tipica struttura “a picco”: si nota la comparsa di sintomi e segni violenti in breve tempo (pochi giorni) e di cui in genere si dà un riscontro causale diretto (ad esempio: virus influenzale –> influenza). La guarigione in questo caso è molte volte possibile in modo relativamente rapido anche senza intervento medico (grazie sia ai meccanismi di difesa insiti nel corpo umano) oppure grazie a cure mediche tempestive.
Una malattia cronica è una processo morboso che, al contrario della malattia acuta, presenta sintomi che non si risolvono nel tempo né generalmente giungono a miglioramento con farmaci né tanto meno senza intervento medico. Sono croniche tutte quelle patologie caratterizzate da un lento e progressivo declino delle normali funzioni fisiologiche. In un malato cronico si possono alternare periodi di remissione, nei quali i sintomi diminuiscono o sono maggiormente sopportati, e periodi di riacutizzazione o peggioramento. La lenta e progressiva evoluzione di una malattia cronica è spesso derivante da poli-causalità, cioè da più fattori in concatenazione fra loro nonostante il più delle volte ciascuno di essi, preso singolarmente, non causi di solito direttamente la malattia (ad esempio un’artrosi lombare derivante da microtraumatismi, vizi posturali, obesità, tensioni muscolari anche psicologiche, mal posizioni degli appoggi plantari, eccetera). Pur con marcate differenze fra ciascuna patologia, in genere è possibile trattare i sintomi ma non guarire. Le patologie croniche vanno dalle cardiopatie (ipertensione arteriosa, valvulopatie…), ai tumori, alle patologie gastriche o intestinali (pancreatite cronica), neurologiche (sclerosi laterale amiotrofica, sclerosi multipla, Alzheimer, Parkinson…), muscolo-scheletriche, autoimmunitarie (lupus eritematoso sistemico) e polomonari (polmonite eosinofila cronica).
Una malattia acuta può diventare cronica?
Certamente è possibile. Una malattia acuta in un corpo con scarse difese oppure trascurata, o ancora, mal curata può via via diventare malattia cronica (ad esempio un colpo di frusta cervicale può causare, nel tempo, un’artrosi cervicale).
Leggi anche:
- Che significa malattia terminale?
- Quanto tempo mi rimane da vivere?
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Esame obiettivo generale: come farlo, importanza ed esempi
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Che significa malattia autoimmune? Spiegazione ed esempi
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Mark Sloan e il recupero fittizio: il mistero del cervello pochi attimi prima di morire
- Cosa sente chi è in coma?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Esperienze di pre-morte: uno scherzo del cervello o la prova che esiste il paradiso? Finalmente sappiamo la risposta
- Quando il paziente deceduto “resuscita”: la Sindrome di Lazzaro
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
 Chiunque può sentirsi stanco e assonnato più o meno occasionalmente, ma in genere è sufficiente una buona notte di sonno per recuperare e affrontare nuovamente con entusiasmo i mille impegni che caratterizzano i ritmi di vita attuali. Se tuttavia la stanchezza persiste da molte settimane, magari inspiegabilmente, è senza dubbio opportuno rivolgersi al medico per approfondire. I medici parlano in questo caso di astenia, il cui significato è una costante sensazione di esaurimento fisico, un sintomo che consiste nella riduzione di energia del soggetto colpito. La stanchezza non è una malattia di per sé, ma può essere il sintomo di una patologia, l’effetto collaterale di un farmaco o la conseguenza di uno stile di vita errato. Un disturbo caratterizzato da una stanchezza e una sonnolenza patologici è la sindrome da fatica cronica, che persiste per lunghissimi periodi senza trarre sollievo dal riposo.
Chiunque può sentirsi stanco e assonnato più o meno occasionalmente, ma in genere è sufficiente una buona notte di sonno per recuperare e affrontare nuovamente con entusiasmo i mille impegni che caratterizzano i ritmi di vita attuali. Se tuttavia la stanchezza persiste da molte settimane, magari inspiegabilmente, è senza dubbio opportuno rivolgersi al medico per approfondire. I medici parlano in questo caso di astenia, il cui significato è una costante sensazione di esaurimento fisico, un sintomo che consiste nella riduzione di energia del soggetto colpito. La stanchezza non è una malattia di per sé, ma può essere il sintomo di una patologia, l’effetto collaterale di un farmaco o la conseguenza di uno stile di vita errato. Un disturbo caratterizzato da una stanchezza e una sonnolenza patologici è la sindrome da fatica cronica, che persiste per lunghissimi periodi senza trarre sollievo dal riposo.
Cause
Malattie
La sensazione di fatica, di stanchezza, di sonnolenza, è spesso un campanello d’allarme che l’organismo utilizza per segnalarci che qualcosa non sta funzionando come dovrebbe; tra le condizioni che possono causare astenia troviamo ad esempio:
- celiachia non curata, ossia l’intolleranza al glutine, che tra i diversi sintomi spesso si presenta anche con affaticamento, anemia e perdita di peso;
- anemia, una delle spiegazioni più comuni di pazienti costantemente stanchi (soprattutto donne in età fertile, magari con mestruazioni abbondanti), causata spesso dalla carenza di ferro;
- sindrome da fatica cronica, una condizione caratterizzata da stanchezza e affaticabilità debilitanti;
- fibromialgia, una sindrome caratterizzata da dolore e stanchezza;
- sindrome delle apnee notturne, una condizione caratterizzata dalla ripetuta interruzione della respirazione durante la notte, che quindi inficia pesantemente la qualità del riposo notturno;
- ipotiroidismo, uno dei sintomi più comuni di una tiroide pigra è proprio l’astenia;
- diabete, uno dei sintomi più comuni (ma spesso sconosciuti) è una stanchezza a lungo termine, accompagnata da sete e perdita di peso;
- mononucleosi, un’infezione virale che colpisce la gola e che, soprattutto negli adulti, può causare stanchezza per mesi,
- sindrome delle gambe senza riposo, una condizione caratterizzata dall’esigenza di muovere costantemente le gambe, anche di notte;
- artrite reumatoide, una condizione dolorosa che colpisce le articolazioni e che spesso è accompagnata anche da stanchezza;
- tumore, a prescindere dall’organo colpito molto spesso i pazienti colpiti da tumore vanno incontro a forte astenia (peggiorata dalle terapie).
Leggi anche:
- Come rilassarsi velocemente la sera subito prima di dormire in 20 passi
- Colpo di sonno improvviso alla guida: cause, conseguenze, rimedi
- Ipersonnia primaria e secondaria: cause, sintomi e rimedi
Farmaci
Moltissimi farmaci possono causare astenia, ma tra quelli più comunemente usati e in grado di dare questo effetto collaterale ricordiamo:
- antistaminici,
- antidepressivi,
- farmaci per nausea e vomito (ad esempio Plasil),
- farmaci per la cinetosi (mal d’auto),
- chemioterapia e radioterapia.
Anche il recupero da un intervento chirurgico è assolutamente normale che possa richiedere tempo e causare affaticamento.
Emozioni
Le preoccupazioni emotive e altre condizioni psicologiche possono spesso causare astenia, ad esempio:
- ansia (spesso legata anche all’insonnia),
- attacchi di panico,
- depressione,
- lutti,
- stress (per esempio per problemi finanziari o personali, come un divorzio o un lutto),
- noia.
Come vedremo meglio in seguito l’attività fisica regolare può efficacemente contribuire a ridurre queste sensazioni, migliorando stato d’animo e benessere generale.
Stile di vita
Anche uno stile di vita sbagliato può avere un concreto impatto sull’energia disponibile:
- restare svegli troppo a lungo la sera,
- consumo eccessivo di caffeina,
- consumo eccessivo di alcool,
- alimentazione ricca di junk-food (ricca di calorie vuote).
Anche un peso significativamente diverso da quello ideale può essere causa di affaticamento, sia in caso di sovrappeso (ancor di più se si parla di obesità) che di sottopeso, anche se ovviamente per ragioni diverse. Un importante sovrappeso rende qualsiasi attività, anche se banale come camminare, molto più faticosa per l’organismo e la stanchezza si accumula più facilmente; se a questo sommiamo il fatto che spesso l’obesità si porta dietro numerosi altri problemi (apnee notturne, pasti abbondanti alla sera) è intuitivo comprende le cause di questo legame. Nel caso di importante sottopeso l’organismo potrebbe essere carente di scorte di energia e segnala queste difficoltà attraverso una costante sensazione di astenia. Possiamo infine aggiungere la gravidanza, una condizione e non una malattia, che tipicamente nel primo e nel terzo trimestre è spesso causa di stanchezza e sonnolenza anche intense.
Leggi anche:
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
Stanchezza invernale
Moltissime persone patiscono i lunghi periodi invernali, a causa della riduzione delle ore di luce; con l’accorciarsi delle giornate i ritmi circadiani dell’organismo possono venire alterati con un aumento della produzione endogena di melatonina che si traduce rapidamente in un aumento della sonnolenza. La produzione di questo importante ormone è fortemente influenzata dalle ore di buio, quindi nel tardo pomeriggio viene anticipata la produzione e così aumenta il desiderio di andare a letto presto. In alcuni casi questo passaggio può influire così profondamente da permettere la formulazione di una vera e propria diagnosi di disturbo affettivo stagionale, considerato a tutti gli effetti un disturbo dell’umore collegato alla depressione.
Quando contattare il medico?
Se la stanchezza persiste per parecchie settimane senza alcun sollievo e apparentemente senza alcuna spiegazione, è sicuramente necessario valutare la situazione con il medico curante, che procederà a un’anamnesi (domande su sonno, attività quotidiane, appetito ed esercizio) e probabilmente alla prescrizione di esami del sangue.
Dove perdiamo energia inutilmente?
È possibile individuare alcune cause nascoste in grado di influenzare sensibilmente la nostra riserva di energia giornaliera, vediamo quali sono:
- Rimanere per lunghi periodi immobili: Anche stiamo guardando la TV o leggendo un libro, è consigliabile cambiare periodicamente posizione, fare qualche rapido esercizio di stretching e magari anche fare qualche passo; l’organismo associa l’immobilità al sonno e così riduce attenzione, voglia di fare, …
- Cattiva postura: Rimanere a lungo in posizioni sbagliate o poco ergonomiche è spesso causa di affaticamento alla colonna vertebrale, causato dalla necessità di compensare con la forza muscolare uno scorretto allineamento.
- Diete troppo aggressive: Recuperare il peso forma è sicuramente consigliabile sotto tutti i punti di vista, ma procedere con una dieta troppo audace può essere controproducente: può far sentire di più la stanchezza e soprattutto dopo aver perso i primi chili rapidamente si andrà altrettanto rapidamente in una condizione di stallo metabolico che renderà molto più difficile perdere i restanti.
- Chiudersi in casa: Ridurre eccessivamente l’esposizione al sole e all’aria esterna ha un concreto impatto sulla produzione ormonale e può causare astenia (oltre a causare carenza di vitamina D per insufficiente esposizione solare).
- Eccesso di zuccheri: A colazione è corretto concedersi una parte delle calorie giornaliere derivanti dagli zuccheri, ma è bene non esagerare e possibilmente andrebbero associati alla fibra (per esempio alla frutta o a cereali integrali); in questo modo si beneficerà dell’energia a pronto assorbimento, ma senza patire un calo ipoglicemico a distanza di due ore, dovuto alla risposta insulinica dell’organismo.
- Ansia e stress: Anche quando non si tratta di ansia patologica, vivere costantemente in tensione è causa di aumento del battito cardiaco, aumento della pressione sanguigna e tensione muscolare, tutte attività che tra le diverse conseguenze (anche in termini di rischio cardiovascolare) si traducono in un enorme e inutile dispendio energetico.
- Eccesso di esercizio fisico: L’attività fisica, inutile dirlo, è consigliata a tutti: migliora l’umore, riduce il rischio cardiovascolare e fa stare bene. Esagerare, come tutte le cose, è però controproducente e può non dare modo all’organismo di recuperare.
Rimedi
Moltissimi casi di stanchezza e astenia sono dovuti a stress, carenza di sonno, dieta poco sana e altri fattori inerenti lo stile di vita: vediamo come affrontarle.
- Preferire 5-6 spunti giornalieri ai 2-3 classici pasti abbondanti, questo permetterà di mantenere costanti i livelli di energia disponibile ed eviterà la sonnolenza dovuta agli eccessi.
- L’attività fisica moderata deve essere un pochino stancante, ma se praticata regolarmente permette di mantenere in salute l’organismo e ridurre la stanchezza e la fatica sul lungo periodo, aumentando i livelli di energia disponibili. È molto importante iniziare con sforzi compatibili con il proprio stato di salute e grado di allenamento e in seguito aumentare gradualmente, senza voler a tutti i costi strafare.
- Perdere peso se necessario, in modo da permette all’organismo di spendere meno energia a parità di attività (riferendomi anche e soprattutto al quotidiano, come camminare, salire le scale o anche solo lo stare in piedi).
- Migliorare la qualità del sonno e dormire un numero di ore adeguato (in genere almeno 7-8 per un adulto).
- Ridurre lo stress.
- Ridurre la caffeina e il consumo di alcolici per favorire il riposo notturno.
- Bere almeno 1.5 l al giorno di acqua (alcuni casi di stanchezza sono legati a una moderata disidratazione).
- Esporsi quotidianamente e regolarmente al sole e all’aria aperta, magari mentre si fa attività fisica; l’esposizione al sole stimola la produzione ormonale dell’organismo e regola finemente i ritmi circadiani, aiutando il corpo a essere attento e attivo durante il giorno e riposare meglio durante la notte.
Rimedi che NON funzionano
Nonostante claim pubblicitari e parole di sedicenti esperti, girano moltissimi falsi miti che è bene sfatare.
- Praticare diete o altri protocolli detossificanti non serve a nulla, non esiste anzi alcuna evidenza scientifica che l’organismo abbia bisogno di alimenti o integratori detox (detossificarsi da cosa poi?).
- Non esistono cibi miracolosi, ma esistono evidenze che un’alimentazione varia e completa possa fare la differenza. È la varietà a essere importante, non l’eccesso di un singolo alimento.
- Pur essendo estremamente utili in molte situazione, gli integratori multivitaminici non devono mai sostituire interamente un’alimentazione ricca di frutta e verdura, ma solo integrarsi con essa.
Leggi anche:
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Ernia del disco e mal di schiena: sintomi, diagnosi e cura
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Stress: non basta dormire nel weekend per recuperare
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Arrabbiarsi fa male alla salute del cuore: aumenta il rischio di infarto ed ictus
- Settembre è il lunedì dell’anno: i dieci consigli utili per combattere la Sindrome da stress da rientro, a casa e sul lavoro
- Ritornare al lavoro dopo le vacanze: il decalogo delle cose stressanti ed i consigli per evitarle
- I 12 motivi per cui il tuo cervello ha bisogno di una vacanza
- I nove consigli per superare lo stress del lunedì mattina
- Morire per il troppo lavoro
- In Svezia lavori 6 ore ma te ne pagano 8 e sei anche più produttivo
- Scopri oggi i lavori più pagati del futuro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Sei disoccupato? Rischi la “Sindrome da lavoro precario”. Ti spiego i trucchi per difenderti
- I dieci lavori che portano più facilmente al divorzio
- La disoccupazione modifica il tuo carattere, ecco come
- Meno lavori e più sei impotente
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Come fare un curriculum vitae: il modello da compilare
- Il modo per rivoluzionare tutto il Sistema
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Disturbo post-traumatico da stress: rivivere ogni giorno una esperienza drammatica
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Quali sono i benefici del sonno?
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Le cinque regole d’oro per dormire bene
- Un semplice test per misurare i tuoi livelli di autostima e migliorarli
- Aumenta la tua autostima ed impara ad amarti
- Il peggior nemico siamo noi stessi: i segnali che ci stiamo autosabotando
- Scopri come affronti la vita e le sue difficoltà, con il “Test del bosco”
- Impara a camminare da solo e non cadrai mai
- Trovate connessioni tra lavoro della madre e rischio malformazioni del figlio: quali sono i mestieri più a rischio?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Esofago di Barrett, tumore e reflusso gastroesofageo
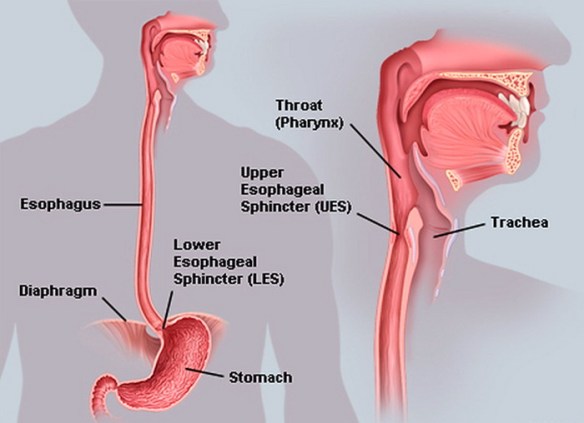 Prima di iniziare la lettura, per comprendere meglio l’argomento trattato, vi consiglio di leggere questo articolo: Reflusso gastroesofageo: sintomi, diagnosi e cura
Prima di iniziare la lettura, per comprendere meglio l’argomento trattato, vi consiglio di leggere questo articolo: Reflusso gastroesofageo: sintomi, diagnosi e cura
Quali sono le possibili complicanze della malattia da reflusso gastroesofageo?
In alcuni casi la malattia da reflusso si associa a lesioni della mucosa esofagea (esofagite). Una irritazione cronica delle pareti dell’esofago da parte dei succhi gastrici può infatti causarne dapprima l’infiammazione e poi il logoramento. In base ai risultati dell’esame endoscopico queste lesioni vengono classificate in cinque livelli di gravità. Al primo stadio troviamo piccole erosioni isolate che, salendo di livello, interessano sempre più severamente l’esofago fino a provocare vere e proprie perforazioni (ulcere). L’esofago di Barrett è la complicanza più grave poiché causa il cambiamento della mucosa esofagea in senso metaplasico e rappresenta un aumento del rischio di patologia tumorale. In pratica alcune cellule dell’esofago vengono sostituite con altre più simili al rivestimento dello stomaco, questo avviene perché il corpo si tutela contro un assalto da parte dell’acidità gastrica che potrebbe determinare danni seri all’esofago, attrezzando quest’ultimo con cellule meno funzionali ma più resistenti all’azione corrosiva dei succhi gastrici che refluiscono.
Tale alterazione può essere acuta e reversibile o cronica ed in quest’ultimo caso viene considerata come uno stadio precanceroso. L’esofago di Barrett deve essere riconosciuto endoscopicamente ed essere confermato da una biopsia. Presente in circa il 10% dei pazienti che soffrono di reflusso gastroesofageo, si accompagna talvolta ad esofagiti severe, ulcere, stenosi e sanguinamento.
Tumore all’esofago e reflusso gastroesofageo
Molte persone temono che la malattia da reflusso gastroesofageo possa in qualche modo favorire la formazione di tumore all’esofago. Tuttavia tale rischio, pur essendo comunque basso, è apprezzabile soltanto nelle condizioni più gravi. La probabilità che l’esofago di Barret si evolva in una condizione precancerosa è infatti intorno al 10% (ricordiamo che l’esofago di Barrett è presente in circa il 10% dei pazienti che soffrono da reflusso, quindi 10% del 10% = 1% circa). Come gran parte dei tumori anche la curabilità dell’adenocarcinoma esofageo è legata alla tempestività della diagnosi.
Leggi anche:
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Esofagite da reflusso: cause e fattori di rischio
- Esofagite da reflusso: sintomi e segni
- Esofagite da reflusso: esami, diagnosi, endoscopia, breath test
- Esofagite da reflusso: gravità e complicanze
- Esofagite da reflusso: terapia, farmaci, chirurgia
- Esofagite da reflusso: consigli, dieta, cibi da evitare, come dormire, prevenzione
- Cancro dell’esofago: epidemiologia, età di esordio, tipologie
- Cancro dell’esofago: cause, fattori di rischio, esofago di Barrett
- Cancro dell’esofago: sintomi e segni iniziali, tardivi e di metastasi
- Cancro dell’esofago: esami, diagnosi, stadiazione, classificazione TNM, gravità
- Cancro dell’esofago: trattamento, chirurgia, chemioterapia, radioterapia
- Cancro dell’esofago: prognosi, mortalità, sopravvivenza, aspettativa di vita
- Cancro dell’esofago: prevenzione, dieta, cibi da evitare, consigli
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
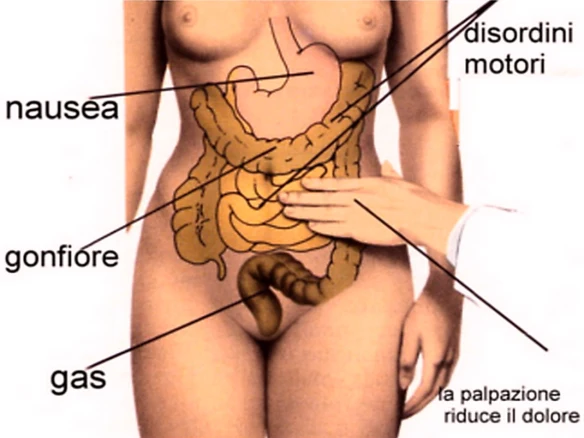 La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.
La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.
Solitamente la stipsi è anche caratterizzata dalla durezza e dalla secchezza delle feci, che ne rende difficile l’espulsione: questo stato delle feci può essere dovuto a eccessivo assorbimento di acqua da parte del colon e spesso specie nella stipsi cronica è legato a episodiche o ricorrenti coprostasi ma non è obbligatoriamente connesso a questa: il soggetto può infatti avvertire difficoltà ad evacuare a prescindere dalla lentezza del traffico fecale che caratterizza la coprostasi.
Leggi anche:
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra stipsi, stitichezza e costipazione
- Differenza tra laringe, faringe e trachea
Classificazione e fisiopatologia
La stipsi è il risultato di un’alterazione nella propulsione del bolo fecale e/o della evacuazione dello stesso. I disturbi della progressione possono essere correlati ad una ridotta massa fecale (diete incongrue, scarso introito di fibre, alterazioni elettrolitiche), ad affezioni organiche del colon che meccanicamente impediscono il passaggio del bolo fecale, oppure ad alterazioni funzionali intestinali, quali la stipsi cronica a lento transito o l’atonia coli. I disturbi della evacuazione sono anche correlabili ad alterazioni organiche della regione ano-rettale (ragadi, fistole, emorroidi, neoplasie ano-rettali, m. di Hirschsprung, tubercolosi intestinale) o ad alterazioni funzionali, quali la dischezia rettale o la sindrome del perineo discendente. La malattia celiaca può presentarsi con stipsi (i primi lavori inglesi sulla malattia celiaca evidenziarono che il sintomo più frequente di questa malattia era la stipsi e non la diarrea). Nei bambini una causa frequente di stipsi è l’intolleranza alimentare.
La stipsi (sia acuta che cronica) è in media connotata da difficoltà e dolori nel transito degli escrementi ed è usualmente accompagnata da scarsi stimoli all’evacuazione. La stitichezza dà sintomi locali, come modesti dolori locali o diffusi, che possono riacutizzarsi fino a diventare una colica, alcune volte possono portare a modificazioni dell’alvo con encopresi.
La stitichezza può influire sullo stato generale: mal di testa, cardiopalmo, insonnia, alitosi. Possono comparire difficoltà digestive e una diminuzione dell’appetito. Sono frequenti le dermatosi (orticaria, eczema, acne), causate probabilmente da autointossicazione dovuta all’assorbimento di sostanze che avrebbero dovuto essere eliminate, ma che invece permangono troppo a lungo nell’intestino.
Secondo recenti statistiche su un campione consistente di soggetti attenzionati il 40 % della popolazione mondiale soffre o ha sofferto di stipsi almeno una volta nella vita.
La stipsi può essere primitiva o secondaria. È secondaria se generata da fattori terzi, temporanei o stabili che siano. Ad es. febbre, farmaci, invalidità psicofisica, etc… La stipsi acuta (quindi temporanea e facilmente regredibile) è quasi sempre secondaria.
Stispi cronica
La Stipsi cronica va distinta dalla semplice stipsi generica (acuta o saltuaria), in quanto a differenza da quest’ultima costituisce una condizione a tutti gli effetti clinica e perché il trattamento iniziale di questa con modificazioni dietetiche, uso di fibre, tentativi di regolarizzare l’alvo e lo stile di vita non è sostenuto da solide evidenze cliniche ed è spesso causa di notevole frustrazione da parte dei pazienti. Costituisce infatti una falsa convinzione che questa condizione, anche nelle sue forme più severe, sia una variante fisiologica, più o meno mal sopportata, dello stato di salute e non una condizione clinica che, quando di grado severo, può essere incapacitante. La Stipsi cronica in media è autodiagnosticata dal paziente, talvolta incontrando difficoltà perché i non specialisti possono attribuirne i sintomi ad altre patologie o sindromi.
Leggi anche:
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
Identificazione e classificazione
La stipsi cronica clinicamente è divisibile in:
- stipsi silente
- stipsi complicata
- stipsi riferita
Inizialmente questa sarebbe stata definita dagli stessi pazienti, secondo criteri soggettivi, in termini di ridotta frequenza dell’alvo e disturbi addominali imputati ad una difficoltosa ed insufficiente evacuazione (stitichezza quantitativa). Alcuni studiosi indicarono il criterio di 3 evacuazioni per settimana (il 98° percentile della frequenza dell’alvo statisticamente riportata dalla popolazione adulta) come frequenza minima per non considerarsi affetti dal disturbo. Il punto è che evacuare ogni 2-3 giorni è potenzialmente ancora considerabile normale e il 60% di coloro che si definiscono stitici hanno un’attività apparentemente in termini di frequenza più regolare della norma (una volta al giorno), accusando i sintomi di una stitichezza fisiologica sulla base di un malessere esclusivamente soggettivo. Oggi si procede alla diagnosi in base ai Criteri di Roma III. Per esser definita cronica la stipsi:
- deve presentare almeno alcune caratteristiche (ad es. sforzo, sensazione di incompleto svuotamento, meno di 3 evacuazioni a settimana, …) negli ultimi 3 mesi con un esordio da almeno 6 mesi
- le cosiddette “feci non formate” si presentano raramente senza lassativi
- non deve rientrare nella diagnosi di Sindrome dell’intestino irritabile
Primitiva o secondaria
La stipsi cronica può essere primitiva o secondaria. E’ secondaria se generata da fattori terzi, ad es. farmaci, invalidità psicofisica, etc… cioè può essere secondaria a numerose condizioni morbose, nosologicamente determinate, in cui il sintomo è quindi ciò che si manifesta di una patologia organica gastrointestinale o extraintestinale. Nella maggior parte dei casi la stipsi cronica è primitiva o idiopatica, rappresenta cioè un’entità autonoma che, in assenza di lesioni organiche o biochimiche, è ricollegabile a patologia cosiddetta «funzionale» della motilità del viscere. Nella pratica clinica si distingue nelle forme di stipsi idiopatica:
- la stipsi cronica idiopatica semplice, che risponde ai comuni trattamenti medici
- la stipsi cronica idiopatica intrattabile, che non risponde ai comuni presidi terapeutici di tipo medico ed è suscettibile di approccio chirurgico.
Caratteristiche e sintomi
Le dosi fecali sono scarse e spesso hanno un aspetto molto secco e duro; la defecazione non è mai completa. Come esame complementare si può usare la manometria colica delle 24 ore e clisma opaco ed eventualmente la defecografia. Può essere utile per monitorizzare nel tempo la consistenza delle feci e i miglioramenti ottenuti con la terapia l’uso della Bristol stool scale. Il quadro clinico della stipsi cronica non è però dato solo dalla frequenza e difficoltà con cui si va al bagno ma anche da una serie di sintomi spesso associati (ad es. gonfiore e dolore addominale) e dal come tutto questo interagisce con l’esistenza e la quotidianità psicosociale della persona.
Leggi anche:
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Esofago: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
Terapie della stipsi
La diagnosi è multifattoriale e talvolta complessa, quindi le terapie possono variare. In media tra i farmaci utilizzati c’è in via preferenziale il macrogol, in via secondaria il prucalopride. Nei casi in cui la stipsi cronica sia effetto e parte della Sindrome dell’Intestino Irritabile negli ultimi anni è emerso che un notevole miglioramento sia dato dalle diete a basso contenuto di Fodmap. Per approfondire leggi: Stitichezza o stipsi acuta e cronica: terapie farmacologiche
Cause
La stipsi specie quella cronica essendo un sintomo e una sindrome può essere causata da numerosi fattori (di cui un tot sono di matrice ambientale psicologica e persino soggettiva) tra cui anche – ma assolutamente non per forza o solo – da coprostasi (movimento troppo lento del materiale digerito attraverso il colon, che determina una eccessiva quantità di acqua assorbita dall’intestino) che a sua volta può essere dovuta a molti fattori (insufficiente assunzione di liquidi, stati di decubito prolungato).
Cause primarie
Funzionali
- idiopatica;
- malattia di Hirschsprung;
- pseudo-ostruzione intestinale;
- malattia di Chagas;
- miopatia congenita dello sfintere anale;
- iperglanglionosi;
- Iipogangliosi;
- inertia coli;
- anismo o dissinergia pelvica;
Ostruttive
- Stenosi (derivate da malattie infiammatorie croniche intestinali, neoplasie o disfunzioni anatomiche)
- Outlet obstruction (prolasso mucoso,sindrome del perineo discendente…)
Ginecologiche
- Rettocele;
- Rilassamento pelvico.
Cause secondarie
Malattie connettivali
- Amiloidosi;
- Sclerosi sistemica.
Malattie batteriche
- Tubercolosi intestinale;
Stile di vita
- Disidratazione;
- Scarsa assunzione di fibre alimentari;
- Sedentarietà;
- Soppressione o posposizione volontaria della defecazione.
Farmaci
- Antiacidi;
- Anticolinergici;
- Anticonvulsivanti o Antiepilettici;
- Antidepressivi;
- Antistaminici;
- Antiparkinsoniani;
- Antipsicotici;
- Calcio-Antagonisti;
- Calcio supplementi;
- Diuretici;
- Terapia marziale;
- Lassativi per usi cronici (specie con gli stimolanti/irritanti p.e.: Antrachinonici);
- Antinfiammatori FANS;
- Oppiodi Maggiori;
- Oppiodi minori;
- Antitussigeni;
- Codeino simili;
Malattie metaboliche
- Diabete Mellito;
- Avvelenamento da metalli pesanti;
- Avvelenamento da mercurio
- Ipercalcemia;
- Ipokaliemia;
- Ipotiroidismo;
- Ipomagniesemia;
- Porfiria;
- Uremia.
Malattie neurologiche
- Neuropatia autonomica;
- Sclerosi multipla;
- Neuropatie paraneoplastiche;
- Morbo di Parkinson.
Leggi anche:
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
Disturbi psichiatrici
- Disturbi del comportamento alimentare;
- Stress situazionale.
Rimedi
Nei casi di stipsi lieve e saltuaria (ed escludendo i casi in cui la stitichezza dipende da fattori patologici gravi) si indicano le seguenti misure:
- Camminare di più o realizzare un’altra attività che ponga in movimento il corpo. Normalmente aiutano 20 minuti di movimento al giorno a ritmo accelerato e per tonificare la muscolatura addominale e stimolare quella intestinale; svolgere, lontano dai pasti, un’intensa attività fisica di tipo “cardio” è sicuramente un valido aiuto contro la stitichezza.
- In determinati casi maggior quantità di fibre alimentari: legumi, verdura cotta e soprattutto cruda, cereali, e in generale tutti gli alimenti ricchi di fibre vegetali: psillio, crusca.
- Assumere maggior quantità di liquidi: acqua (a digiuno), brodo, latte, succo di frutta.
- Evitare invece di assumere fibre nei casi in cui la stipsi sia dovuta da patologie funzionali come morbo di Hirschsprung, da problemi motori come la pseudo ostruzione intestinale oppure da problemi anatomici come le stenosi.
I migliori prodotti per la salute dell’apparato digerente
Qui di seguito trovate una lista di prodotti di varie marche per il benessere del vostro apparato digerente, in grado di combattere stipsi, fecalomi, meteorismo, gonfiore addominale, acidità di stomaco, reflusso, cattiva digestione ed alitosi. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Integratore di finocchio, anice e carbone vegetale contro gas intestinale e meteorismo: http://amzn.to/2B704FB
- Integratore probiotico con Acidophilus & Lactobacillus per la salute dell’apparato digerente: http://amzn.to/2BlUseY
- Integratore lassativo alle erbe: http://amzn.to/2B5ONW9
- Compresse contro acidità di stomaco e reflusso gastroesofageo: http://amzn.to/2Bls7oM
- Supposte di glicerina: http://amzn.to/2kQ3BBf
- Clistere a peretta: http://amzn.to/2Bn0JqI
- Enteroclisma: http://amzn.to/2BOPG9e
- Microclismi evacuanti per adulti soluzione rettale: http://amzn.to/2BPmTkw
- Microclismi evacuanti per bambini soluzione rettale: http://amzn.to/2BMQnQc
- Doccetta per pulizia intestinale: http://amzn.to/2BOPW8c
- Gomma per l’alito cattivo: http://amzn.to/2BEKoup
- Carbone vegetale in compresse contro gas intestinale e meteorismo: http://amzn.to/2oSOHzr
Leggi anche:
- Feci nere e melena: cause e cure in adulti e neonati
- Fare un clistere evacuativo: procedura semplice con peretta
- Microclisma: cos’è e come si usa in adulti e neonati
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Qual è la differenza tra risonanza magnetica aperta e chiusa?
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Cause di pancia gonfia: alimentazione ed emozioni
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Clistere: dopo quanto fa effetto?
- Differenze tra clistere ed enteroclisma
- Clistere: quanto tempo va trattenuto affinché agisca?
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Laringite acuta e cronica: cause, sintomi e trattamenti
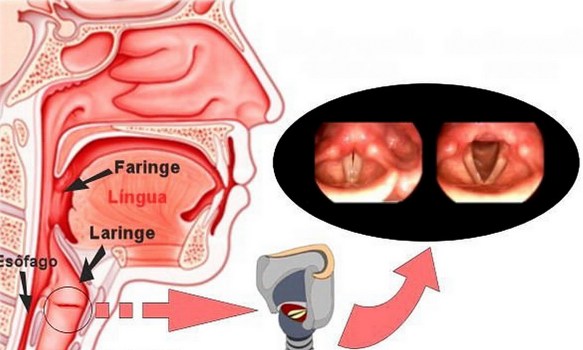 Con “laringite acuta e cronica” si fa riferimento ad un’entità clinico-patologica caratterizza da infiammazione a carico della mucosa della laringe nel suo complesso o specificatamente le sole corde vocali (cordite). Infezioni o l’inalazione di sostanze irritanti, come il fumo di sigarette, smog, sostanze chimiche possono essere responsabili di laringite. Non deve essere trascurato l’effetto irritante provocato dai gas acidi che risalgono dalla stomaco o dall’acido vero e proprio. In alcuni casi lo sforzo vocale (gridare allo stadio) può rappresentare un trauma per le corde vocali e determinarne un’irritazione. La laringe ha un impianto cartilagineo ricoperto da tessuti mucosi. L’irritazione determina la raccolta di essudato infiammatorio nella mucosa con il conseguente gonfiore e sensazione di soffocamento, oppure un’alterazione della motilità e della vibrazione delle corde vocali con conseguente alterazione del tono vocale (raucedine) o abbassamento della voce (disfonia).
Con “laringite acuta e cronica” si fa riferimento ad un’entità clinico-patologica caratterizza da infiammazione a carico della mucosa della laringe nel suo complesso o specificatamente le sole corde vocali (cordite). Infezioni o l’inalazione di sostanze irritanti, come il fumo di sigarette, smog, sostanze chimiche possono essere responsabili di laringite. Non deve essere trascurato l’effetto irritante provocato dai gas acidi che risalgono dalla stomaco o dall’acido vero e proprio. In alcuni casi lo sforzo vocale (gridare allo stadio) può rappresentare un trauma per le corde vocali e determinarne un’irritazione. La laringe ha un impianto cartilagineo ricoperto da tessuti mucosi. L’irritazione determina la raccolta di essudato infiammatorio nella mucosa con il conseguente gonfiore e sensazione di soffocamento, oppure un’alterazione della motilità e della vibrazione delle corde vocali con conseguente alterazione del tono vocale (raucedine) o abbassamento della voce (disfonia).
La laringite può presentarsi con due diverse modalità, a seconda della durata dei sintomi:
- acuta: i sintomi non durano per più di tre settimane
- cronica: i sintomi durano oltre tale periodo
L’irritazione per cause virali, batteriche o per uno sforzo eccessivo nell’uso della voce, determina un processo flogistico, associato ad arrossamento e dolore, che rende difficile deglutire e parlare. La laringe, infatti, oltre che rappresentare l’organo della fonazione, partecipa in modo attivo alla deglutizione incanalando il cibo verso le vie digestive inferiori. L’infiammazione delle corde vocali altera il movimento e la vibrazione delle stesse, provocando raucedine e disfonia.
Leggi anche:
- Differenza tra laringe, faringe e trachea
- Laringe: anatomia, muscoli, cartilagini, corde vocali, funzioni, patologie
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
Quali sono le cause della laringite?
Cause comuni di laringite includono infezioni virali, batteriche e inalazione di agenti irritanti. La malattia da reflusso gastroesofageo (MRGE), caratterizzata da evaporazione di acidi dallo stomaco all’esofago e quindi a faringe e laringe, determina un’irritazione cronica della mucosa faringolaringea. Il sintomo più comune è il senso di corpo estraneo faringeo (vellichio), ovvero la sensazione di qualcosa che non va né su né giù, la tosse cronica, le alterazioni del tono vocale. In alcuni casi l’irritazione cronica della laringe può rappresentare la spinta verso la modificazione delle normali caratteristiche dell’epitelio di rivestimento di questo organo, che si traduce nella formazione di leucoplachie (sono lesioni precancerose delle vie aereo digestive superiori, che necessitano di un attento monitoraggio e in alcuni casi di accertamenti bioptici). Fra gli agenti irritanti il fumo di sigaretta rappresenta il più importante. Il fumo attraversa la laringe entrando in diretto contatto con le corde vocale prima di passare nei polmoni. Il soggetto fumatore è un soggetto a rischio per malattie oncologiche della laringe anche in considerazione del fatto che l’esposizione a fattori inquinanti tipici delle aeree altamente industrializzate potenzia questa rischio. I soggetti fumatori e consumatori di alcolici meritano ancora di più una stretta osservazione clinica volta alla prevenzione o diagnosi precoce delle malattie oncologiche del cavo orale, della faringe e della laringe.
Oggi l’ammodernamento tecnologico che ha fortemente interessato la medicina (e con essa l‘otorinolaringoiatria) offre la possibilità di diagnosi precoci a cui corrispondono trattamenti conservativi efficaci, che garantiscono al paziente il mantenimento di una funzione d’organo efficace; per quanto riguarda la laringe sia di fonazione di compartecipazione dell’alimentazione.
Anche il trauma vocale, come l’urlo al gol della nostra squadra preferita, può determinare un’infiammazione delle corde vocali, che in alcuni casi si traduce in un reiterato mal utilizzo delle corde vocali e nel corso del tempo la possibilità di formazioni polipoidi.
Leggi anche:
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
Quali sono i sintomi della laringite?
I sintomi della laringite includono:
- Alterazione del tono vocale (disfonia e raucedine)
- Difficoltà a deglutire (disfagia)
- Difficoltà a respirare (dispnea)
- Febbre
- Faringodinia (Mal di gola)
- Otalgia riflessa
- Tosse
Come prevenire la laringite?
È necessario eliminare il fumo. Può essere utile umidificare gli ambienti, evitando quelli troppo caldi e secchi. È buona norma introdurre molti liquidi, evitando gli alcolici e quelli che causano acidità di stomaco. Nel caso l’alterazione del tono vocale sia secondaria a un non idoneo utilizzo della voce, la rieducazione logopedia (fisioterapia della voce) può restituire performance vocali efficaci.
Leggi anche:
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
Diagnosi
La diagnosi di laringite prevede un esame iniziale delle vie aeree. L’esame viene condotto con l’ausilio di fibre ottiche rigide o flessibili (la fibrolaringoscopia è un esame che si esegue introducendo un tubicino flessibile nel naso e che percorrendo le vie aeree raggiunge le corde vocali. Una microtelecamera e sistemi video di magnificazione dell’immagine oltre che sistemi di videoregistrazione rendono possibile anche alla condivisione collegiale dell’immagine per il migliore giudizio diagnostico). Più recentemente sono stati commercializzati fibrolaringoscopi con microchip in punta, ancora più efficaci nella restituzione di immagini qualitativamente eccellenti. E ancora a favore della diagnostica preventiva sono comparsi sul mercato sofisticati sistemi diagnostici come il Narrow Band Imaging (NBI). La NBI è un’avanzata tecnologia d’immagine ottica, che evidenzia la vascolarizzazione della superficie mucosa e si dimostra particolarmente utile nella diagnosi precoce di neoformazioni delle alte vie aereo-digestive (VADS), esaltandone l’aspetto neo-angiogenetico. In relazione all’esame clinico lo specialista otorinolaringoiatra può predisporre un esame bioptico in narcosi.
Leggi anche:
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
Trattamenti
La laringite tende a guarire spontaneamente dopo un periodo di riposo, in cui è necessario evitare fumo e alcol. È utile, se la causa è il reflusso di acidi gastrici, usare farmaci che riducono la produzione in eccesso e proteggono le VADS. Il ricorso agli antibiotici deve essere limitato alle infezioni batteriche accertate, altrimenti è inutile e controindicato. I Corticosteroidi sono utili per ridurre l’edema (gonfiore) secondario all’infiammazione e principalmente responsabile della dispnea.
Leggi anche:
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Kussmaul: caratteristiche e cause
- Respiro di Falstaff: caratteristiche e cause
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Lupus eritematoso sistemico (LES): cause, sintomi, diagnosi e terapie
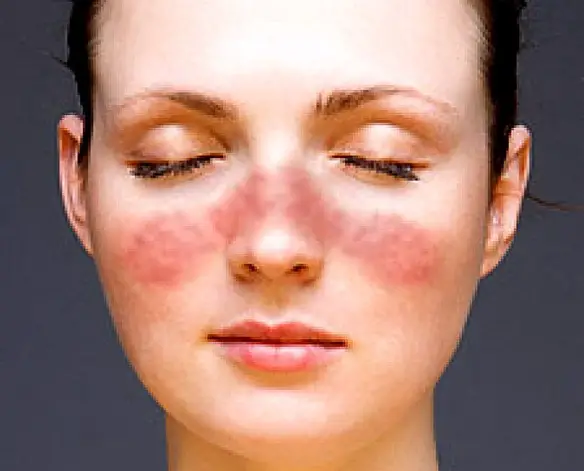 Il lupus eritematoso sistemico (da cui l’acronimo “LES“, o semplicemente “lupus“; in inglese “systemic lupus erythematosus“, da cui l’acronimo “SLE“) è una patologia del connettivo cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale. Il meccanismo patogenetico è un’ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi. Il lupus è una patologia caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento. Colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni.
Il lupus eritematoso sistemico (da cui l’acronimo “LES“, o semplicemente “lupus“; in inglese “systemic lupus erythematosus“, da cui l’acronimo “SLE“) è una patologia del connettivo cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale. Il meccanismo patogenetico è un’ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi. Il lupus è una patologia caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento. Colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni.
Leggi anche: Malattie reumatiche: cosa sono, come si curano, sono pericolose?
Etimologia
Il termine “Lupus” è una parola latina che significa “lupo” e si riferisce alla caratteristica eruzione cutanea a forma di farfalla riscontrata sul viso di molti pazienti affetti da LES, che ricordava ai medici i contrassegni bianchi presenti sul muso dei lupi. Secondo altri invece le lesioni cicatriziali successive al rash assomigliavano a quelle lasciate dai morsi o graffi dei lupi.
Che cos’è il lupus eritematoso sistemico?
Il lupus eritematoso sistemico (LES) è una malattia del connettivo (connettivite) caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento.
Tipologie
Esistono forme particolari di lupus:
- lupus indotto da farmaci: caratterizzato dalla presenza degli anticorpi anti-istone;
- lupus neonatale: causato dal trasferimento trans-placentare degli anti-SSA che possono causare nel neonato manifestazioni cutanee eritematose transitorie o blocchi atrio-ventricolari permanenti;
- lupus cutaneo: caratterizzato solo dalle manifestazioni cutanee (anche se esistono dei casi che evolvono in forme sistemiche) le cui varianti principali sono il lupus discoide e il lupus cutaneo subacuto.
Epidemiologia
Il LES colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni; il rapporto di incidenza tra femmine e maschi è di 9:1. Negli uomini con la sindrome di Klinefelter, caratterizzata dalla presenza di un genotipo 47,XXY, la prevalenza è simile a quella nel sesso femminile, suggerendo un possibile coinvolgimento del cromosoma X nella patogenesi della malattia. Possono verificarsi casi di familiarità, ma più spesso è una malattia sporadica. La prevalenza del lupus eritematoso sistemico varia considerevolmente a seconda del paese, dell’etnia e del genere.
Leggi anche: Fibromialgia: sintomi, cause, cura e tender points
Cause e fattori di rischio del lupus
Le cause della malattia non sono note, si ritiene che alla base ci sia un’alterata clearance delle cellule apoptotiche con conseguente reazione autoimmune nei confronti del DNA e di altri antigeni intracellulari. Nella patogenesi della malattia è coinvolta anche l’esposizione di antigeni intracellulari da parte dei cheratinociti danneggiati dai raggi UV; infatti l’esposizione al sole nei soggetti lupici è in grado di provocare le manifestazioni cutanee e flare (riattivazioni) di malattia.
La differente incidenza della malattia tra uomini e donne sembra possa essere dovuta a un ruolo importante di fattori ormonali ed epigenetici nella suscettibilità alla malattia del sesso femminile.
Sintomi e segni del lupus
I sintomi e segni del lupus sono molto vari:
- sintomi sistemici: febbre e stanchezza;
- segni cutanei e mucosi: rash a farfalla al volto, lesioni eritematose nelle zone esposte al sole, alopecia areata e perdita diffusa di capelli, lesioni rosso-violacee del palato duro e nasali, vasculite cutanea;
- coinvolgimento renale: sindrome nefritica e sindrome nefrosica;
- coinvolgimento articolare: artralgie e artrite;
- coinvolgimento delle sierose: pericarditi e pleuriti;
- coinvolgimento del sistema emopoietico: leucopenia, anemia emolitica, piastrinopenia;
- coinvolgimento del sistema nervoso centrale: deficit di concentrazione, epilessia, psicosi.
Alcuni pazienti con lupus hanno un più alto rischio di sviluppare depressione ed altre malattie psichiatriche.
Leggi anche: Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
Diagnosi
I criteri classificativi del lupus comprendono la presenza di quattro tra le manifestazioni cliniche e laboratoristiche di malattia o una biopsia renale probante con ANA o anti-DNA positivi.
Alla base della diagnosi vi è la presenza degli anticorpi anti nucleo (ANA), positivi in più del 90% dei casi. Le specificità più frequenti e specifiche sono gli anti-DNA seguiti dagli anti-Sm/RNP; si è osservato che le variazioni dei livelli degli anti-DNA correlano con l’andamento della malattia. Ugualmente frequenti, ma non specifici, sono gli anti-SSA e gli anti-SSB.
Una percentuale significativa di pazienti affetti da lupus presenta positività degli anticorpi anti-fosfolidipi (LAC, anticardiolipina, anti-beta 2 glicoproteina I), anticorpi in grado di provocare trombosi e aborti.
Esami strumentali per la determinazione dell’attività di malattia e per la stadiazione del coinvolgimento d’organo sono:
- Esami ematici: il dosaggio del complemento (C3 e C4, che si abbassa in caso di malattia attiva), l’emocromo, la creatinina;
- Analisi del sedimento urinario e la determinazione della proteinuria nelle 24 ore;
- Biopsia renale: consente di classificare l’eventuale coinvolgimento renale in 5 classi che prevedono protocolli terapeutici e prognosi diverse;
- RMN encefalo con mezzo di contrasto;
- Elettroencefalogramma;
- Ecocardiogramma;
- Rx torace;
- Ecografia articolare.
Leggi anche:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Trattamenti
Il trattamento delle fasi acute di malattia e delle manifestazioni d’organo più importanti si basa sull’uso di corticosteroidi endovena o per via orale, dapprima ad alte dosi poi alla più bassa dose sufficiente al controllo della malattia.
Gli antimalarici, come l’idrossiclorochina, se non controindicati, costituiscono la terapia di fondo di tutti i pazienti con lupus poiché riducono la frequenza dei flare, sono particolarmente efficaci nel controllare le manifestazioni cutanee e articolari di malattia e si possono utilizzare in gravidanza.
Agli anti-malarici si possono associare immunosoppressori come la ciclofosfamide, prima linea nel trattamento della glomerulonefrite lupica, l’azatioprina, comunemente utilizzata come terapia di mantenimento dopo ciclofosfamide e nel trattamento delle principali manifestazioni di malattia, il micofenolato mofetile, utilizzabile sia come terapia di induzione che di mantenimento della glomerulonefrite lupica, la ciclosporina, utile in caso di glomerulonefrite membranosa, ed il metotrexate, in caso di prevalenti manifestazioni artritiche non rispondenti agli anti-malarici.
Sono in studio numerosi farmaci biologici per il trattamento del lupus; è attualmente disponibile in commercio un anticorpo monoclonale (Belimumab) diretto contro la molecola BAFF, fattore di sopravvivenza dei linfociti B responsabili della produzione di anticorpi, che è efficace nel controllare il lupus attivo nonostante la terapia standard.
Leggi anche:
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Differenza tra anticorpo ed autoanticorpo
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
