 La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.
La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita.
Leggi anche:
Quali sono le cause ed i fattori di rischio della bronchite acuta e cronica?
A causare la bronchite possono essere agenti diversi. Nel caso della bronchite acuta, la causa prevalente è un’infezione di origine virale. I virus più frequenti sono quelli comuni del raffreddore e dell’influenza. Solitamente l’infezione riguarda le prime vie aeree, laringe e trachea, per poi estendersi ai bronchi. In alcuni casi può instaurarsi una sovrainfezione batterica. La bronchite cronica è invece il risultato di una degenerazione graduale delle strutture bronchiali causata dal fumo, dallo smog o dall’inalazione di sostanze tossiche. La bronchite cronica è più pericolosa dell’episodio acuto, perché rappresenta un danno spesso definitivo e difficilmente reversibile.
Cause di bronchiolite e contagio
L’agente infettivo più coinvolto (nel 75% circa dei casi) è il virus respiratorio sinciziale (VRS) ma anche altri virus possono esserne la causa (metapneumovirus, coronavirus, rinovirus, adenovirus, virus influenzali e parainfluenzali). L’infezione è secondaria a una trasmissione che avviene primariamente per contatto diretto con le aeree secrezioni infette. La fase di contagio dura tipicamente da 6 a 10 giorni. L’infezione interessa bronchi e bronchioli innescando un processo infiammatorio, aumento della produzione di muco e ostruzione delle vie aeree con possibile comparsa di difficoltà respiratoria. Fattori che aumentano il rischio di maggiore gravità nei bimbi, sono:
- prematurità,
- età del bambino < 12 settimane,
- cardiopatie congenite,
- displasia broncopolmonare,
- fibrosi cistica,
- anomalie congenite delle vie aeree,
- immunodeficienze primarie e secondarie.
Quali sono i sintomi della bronchite?
I sintomi della bronchite acuta o cronica, sono:
- malessere generale;
- respiro sibilante;
- fiato corto;
- febbre;
- brividi di freddo;
- difficoltà a respirare (dispnea);
- tosse persistente, secca o produttiva;
- dolore durante la deglutizione
- produzione eccessiva di muco, con catarro bianco o giallastro, con piccole perdite di sangue;
- dolori articolari;
- faringite;
- raucedine;
- oppressione al torace;
- debolezza;
- disturbi del sonno.
Sintomi di bronchiolite
Generalmente esordisce con febbricola (o addirittura SENZA FEBBRE) e rinite (infiammazione nasale); successivamente possono comparire tosse insistente, che si aggrava gradualmente, letargia e difficoltà respiratoria – più o meno marcata – caratterizzata da un aumento della frequenza respiratoria e da rientramenti intercostali. Il più delle volte si risolve spontaneamente e senza conseguenze. Tuttavia, in alcuni casi, può rendersi necessario il ricovero, specialmente al di sotto dei sei mesi di vita. In bambini così piccoli è spesso presente un calo dei livelli di saturimetria (ossigeno nel sangue) e può osservarsi una disidratazione causata dalla difficoltà di alimentazione e dell’aumentata perdita idrica determinata dal lavoro respiratorio. Inoltre, nei pazienti nati prematuri o di età inferiore alle 6 settimane di vita, è aumentato il rischio di apnea (episodio di pausa respiratoria prolungata) e ne vanno pertanto controllati i parametri cardio-respiratori. La frequenza respiratoria generalmente supera i 70 atti respiratori al minuto.
Leggi anche:
Bronchite e bronchiolite sono contagiose?
Sia la bronchite che la bronchiolite sono contagiose: la trasmissione del virus avviene per via aerea, cioè principalmente con:
Queste malattie infettive si possono trasmettere da un individuo ad un altro anche attraverso il contatto diretto, ad esempio si può verificare quando una persona infetta stringe la propria mano, contaminata con le secrezioni infette, a quella di una persona sana.
Per quanto tempo sono contagiose?
La trasmissione si può verificare da alcuni giorni ad una settimana dopo la comparsa dei sintomi e perdurano per tutta la durata di essi. Il contagio è comunque possibile anche quando i sintomi sono diminuiti o cessati da poco.
Diagnosi di bronchite
La diagnosi di bronchite include diversi tipi di esami:
- Esami del sangue, per la conta leucocitaria e per la ricerca di stati infettivi;
- Esami di coltura sull’espettorato, per determinare la presenza di batteri nel muco ed escludere altre infezioni;
- Radiografia del torace (Rx Torace), per valutare la presenza di segni di infezioni più estese (polmonite);
- TAC, nei casi in cui sia necessario individuare eventuali anomalie dei polmoni e delle vie aeree in generale;
- Spirometria, per misurare la quantità di aria che si immette nei polmoni;
- Test di provocazione bronchiale, per la misura dell’ossido nitrico presente nell’aria emessa (espirata) che indica il livello di infiammazione.
Diagnosi di bronchiolite
La diagnosi di bronchiolite è clinica, basata sull’andamento dei sintomi, sull’anamnesi e sull’esame obiettivo. Solo in casi particolari, ove ritenuto necessario dal medico, possono essere effettuati alcuni accertamenti di laboratorio e/o strumentali. Tra questi:
- la ricerca dei virus respiratori sull’aspirato nasofaringeo,
- la determinazione dell’ossigenazione tramite saturimetro (una saturazione arteriosa <92% è un indicatore di gravità e della necessità di ospedalizzazione),
- l’emogasanalisi arteriosa (un esame che permette di valutare l’ossigenazione del sangue e, attraverso la misurazione dell’anidride carbonica, l’efficacia degli scambi gassosi).
Molto raramente si rende necessaria la radiografia del torace (si possono riscontrare addensamenti ed aree di assenza di aria in più zone dei polmoni dovute alla alterata ventilazione).
Trattamento della bronchite acuta e cronica
Il trattamento della bronchite è diverso a seconda che si tratti di un episodio acuto o sia cronica e ancora che ci sia una sovrapposizione di un’infezione batterica. In tutti i casi la sospensione dal fumo deve essere totale. Generalmente, nel caso di un’infezione virale acuta basta un periodo di riposo a letto, una sufficiente idratazione, l’uso di antinfiammatori, antipiretici e mucolitici per il controllo dei sintomi. Se c’è una sovrainfezione batterica il medico indicherà la terapia con antibiotici più adatta.
La terapia della bronchite cronica, nel quadro complesso della BPCO, prevede un trattamento più articolato e di lunga durata che include farmaci per la broncodilatazione, a base di corticosteroidi, ossigenoterapia e una specifica terapia di riabilitazione polmonare.
Trattamento della bronchiolite
Un lattante senza difficoltà respiratoria, con SaO2 > 94 % in aria ed in grado di alimentarsi può essere trattato a domicilio sotto le attente cure del pediatra curante. Il paziente con bronchiolite viene in genere trattato con frequenti lavaggi nasali con aspirazione delle secrezioni e terapia aerosolica con soluzione ipertonica al 3%. Quest’ultima aiuta il piccolo a mobilizzare le abbondanti secrezioni mucose catarrali. È possibile utilizzare broncodilatori (farmaci che dilatano i muscoli dei bronchi e quindi migliorano la respirazione) per via inalatoria per 3-4 volte al giorno se si è osservato un miglioramento clinico dopo una prima somministrazione “di prova” nell’ambulatorio pediatrico o a domicilio. La terapia va invece sospesa in mancanza di evidente efficacia. Talvolta viene prescritto il cortisone per bocca ma la più recente letteratura scientifica non dimostra che i bambini sottoposti a questa terapia vanno incontro ad un miglioramento. L’uso routinario degli antibiotici non è raccomandato, tranne in bambini immunocompromessi o in caso si sospetti un’infezione batterica concomitante. È utile frazionare i pasti aumentandone la frequenza e diminuendo le quantità.Quando occorre il ricovero ospedaliero, il bambino viene sottoposto ad una terapia di supporto per garantire:
– un’adeguata ossigenazione del sangue attraverso la somministrazione di ossigeno umidificato e riscaldato (solo nei casi più gravi si somministra ossigeno ad alti flussi);
– un’adeguata idratazione, qualora l’alimentazione risultasse difficoltosa, attraverso la somministrazione di soluzioni glucosaline per via endovenosa.
Stile di vita che favoriscono la cura di bronchite
Una volta contratta la polmonite o la bronchite, esistono alcuni consigli che è preferibile seguire per guarire più rapidamente possibile dall’infezione ed evitare complicanze, tra cui:
- Smettere ASSOLUTAMENTE di fumare e di frequentare luoghi inquinati.
- Riposarsi molto.
- Rispettare il piano di trattamento stabilito dal medico.
- Assumere tutti i medicinali secondo quanto prescritto. Se sotto antibiotici, continuare la cura fino a guarigione completa. Si deve continuare la cura anche se ci si sente meglio prima di aver completato il ciclo di antibiotico. Se il trattamento viene interrotto troppo presto, l’infezione batterica e la polmonite possono recidivare.
- Chiedere al medico quando sottoporsi a una visita di controllo. Il medico può raccomandare una radiografia toracica per controllare la guarigione dell’infezione.
Come prevenire la bronchiolite nei bimbi?
Alcune semplici norme igieniche possono ridurre il rischio di contrarre la bronchiolite o evitare infezione correlate che possono peggiorare il quadro clinico. Cercare sempre di:
- evitare il contatto dei bambini più piccoli con altri bambini o adulti affetti da infezioni delle vie aeree;
- lavarsi sempre le mani prima e dopo aver accudito il bambino;
- favorire l’allattamento al seno e fornire una quantità adeguata di liquidi;
- fare frequenti lavaggi nasali con soluzione fisiologica o ipertonica;
- non fumare mai in casa, anche in ambienti diversi da quelli dove si trova il bambino.
Leggi anche:
- Perché viene la tosse e come faccio a farla passare?
- Differenza tra febbre ed influenza
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse e starnuto
- Differenza tra tosse, tosse convulsa e pertosse
- Bronchite: durata, sintomi, cura, rimedi, è contagiosa? Per quanto tempo?
- Differenza tra tosse e bronchite (acuta e cronica)
- Differenza tra bronchite acuta e cronica
- Differenza tra tosse secca, grassa, cronica e con catarro
- Differenza tra Mucosolvan e Fluimucil
- Differenza tra Mucosolvan e Bisolvon
- Differenza tra Fluimucil e Fluibron: sono uguali?
- Differenza tra bronchite e polmonite
- Bronchiolite in neonato ed adulti: contagio, cura, quanto dura e ricadute
- Differenza tra bronchite, bronchite asmatica e asma bronchiale
- Differenza tra bronchite virale e batterica
- Differenza tra bronchite cronica e BPCO (broncopneumopatia cronica ostruttiva)
- Differenza tra bronchite e asma
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Come e quando si misura la febbre?
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Lo sciroppo per la tosse e/o per il catarro vanno presi prima o dopo i pasti?
- Influenza: sintomi, virus, vaccino, quanto dura e rimedi
- Mycobacterium tuberculosis: il batterio che causa la tubercolosi
- Sintomi della tubercolosi polmonare ed extrapolmonare
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra soluzione ipertonica e ipotonica per aerosol e lavaggi nasali
- I maschi esagerano i sintomi dell’influenza?
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenze tra faringite, laringite e tracheite: non esiste un solo tipo di mal di gola
- Febbre alta: quando rivolgersi al medico
- Come fare un aerosol spiegato in modo semplice [GUIDA]
- Meglio Aspirina o Ibuprofene?
- Raffreddore: rimedi naturali e farmacologici
- Differenza tra febbre, ipertermia e colpo di calore
- Differenza tra febbre, piressia, stato subfebbrile e febbricola
- Perché si arrossisce senza motivo o per amore? Cause e rimedi
- Febbre alta nei bambini e neonati: quali farmaci e cosa fare
- Perché sento freddo e non ho fame quando ho la febbre?
- A che serve la Tachipirina (paracetamolo)?
- Avete sempre freddo? Ecco la dieta che vi riscalda!
- Naso chiuso (congestione nasale): cause, rimedi naturali e farmaci
- Laringite, asma, sinusite, raffreddore: riduci i sintomi con i suffumigi
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- I vari tipi di febbre
- Le fasi della febbre
- Perché quando cambia il tempo fanno male ossa, cicatrici e testa
- Perché quando cambia il tempo ho dolori alle ossa e mal di testa?
- Metereopatia: perché quando cambia il tempo hai dolori a collo e schiena
- Perché quando cambia il tempo fanno male le cicatrici e come far passare il dolore
- Cambio di clima: prevenire e combattere gli effetti sulle articolazioni
- Perché quando piove le ferite fanno male?
- Geloni alle mani e ai piedi: sintomi e rimedi naturali
- Perché viene la pelle d’oca? A che serve?
- Perché ho sempre le mani ed i piedi freddi? Cosa fare e cosa NON fare per scaldarli
- Perché esce il sangue dal naso? Cause, rimedi naturali, cosa fare e cosa NON fare
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
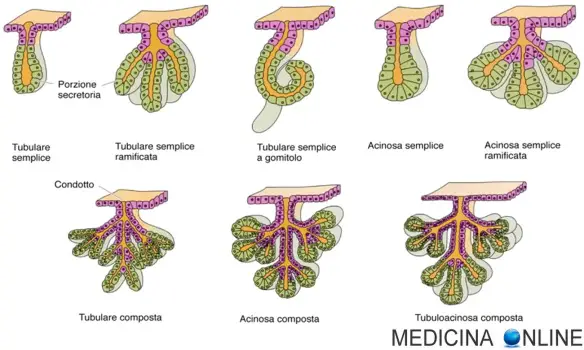

 Un uomo adulto, ad ogni eiaculazione, emette dai 1,5 ml ai 6 ml di sperma ed ogni millilitro contiene tra 20 e 200 milioni di spermatozoi circa. Lo sperma emesso è costituito da due parti fondamentali:
Un uomo adulto, ad ogni eiaculazione, emette dai 1,5 ml ai 6 ml di sperma ed ogni millilitro contiene tra 20 e 200 milioni di spermatozoi circa. Lo sperma emesso è costituito da due parti fondamentali: Padova, anticamente nota come Pàva in dialetto veneto, è a mio avviso una delle città più belle d’Italia. Capoluogo della provincia
Padova, anticamente nota come Pàva in dialetto veneto, è a mio avviso una delle città più belle d’Italia. Capoluogo della provincia  Una giovane lettrice ci ha scritto chiedendoci consigli su un argomento di cui non riesce a parlare con le proprie coetanee perché la imbarazza. La richiesta è la seguente: “Sto insieme al mio ragazzo da tempo ormai, ma io NON HO PROPRIO IDEA di come soddisfarlo tramite il sesso orale, quindi mi servirebbero consigli spiegati in maniera molto elementare, senza parole troppo tecniche, grazie”.
Una giovane lettrice ci ha scritto chiedendoci consigli su un argomento di cui non riesce a parlare con le proprie coetanee perché la imbarazza. La richiesta è la seguente: “Sto insieme al mio ragazzo da tempo ormai, ma io NON HO PROPRIO IDEA di come soddisfarlo tramite il sesso orale, quindi mi servirebbero consigli spiegati in maniera molto elementare, senza parole troppo tecniche, grazie”.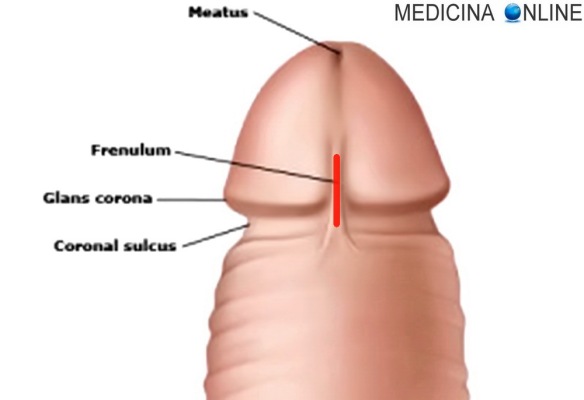
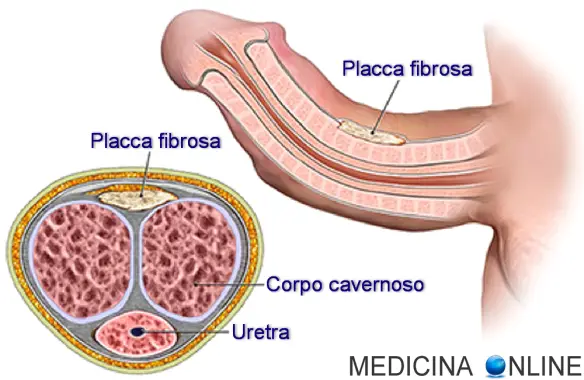 Con induratio penis plastica (da cui l’acronimo “IPP“), detta anche morbo di La Peyronie o malattia di La Peyronie o – più semplicemente malattia di Peyronie (in inglese “Peyronie’s disease), in medicina ci si riferisce ad una alterazione del tessuto connettivo che colpisce i corpi cavernosi del pene (i due cilindri che, riempiendosi di sangue, consentono l’erezione) e che determina una progressiva sostituzione della loro naturale struttura di rivestimento, la tunica albuginea, normalmente elastica e resistente, con un tessuto fibroso e rigido, che forma una placca fibrosa la quale deforma il pene, rendendolo lievemente curvo o storto. La malattia prende il suo nome dal chirurgo francese François de La Peyronie, che per primo la descrisse nel 1743 quando era alla Corte di Versailles, anche se la prima segnalazione della malattia fu fatta da Andrea Vesalio nel 1550.
Con induratio penis plastica (da cui l’acronimo “IPP“), detta anche morbo di La Peyronie o malattia di La Peyronie o – più semplicemente malattia di Peyronie (in inglese “Peyronie’s disease), in medicina ci si riferisce ad una alterazione del tessuto connettivo che colpisce i corpi cavernosi del pene (i due cilindri che, riempiendosi di sangue, consentono l’erezione) e che determina una progressiva sostituzione della loro naturale struttura di rivestimento, la tunica albuginea, normalmente elastica e resistente, con un tessuto fibroso e rigido, che forma una placca fibrosa la quale deforma il pene, rendendolo lievemente curvo o storto. La malattia prende il suo nome dal chirurgo francese François de La Peyronie, che per primo la descrisse nel 1743 quando era alla Corte di Versailles, anche se la prima segnalazione della malattia fu fatta da Andrea Vesalio nel 1550. La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie. La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita.
La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita. La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.