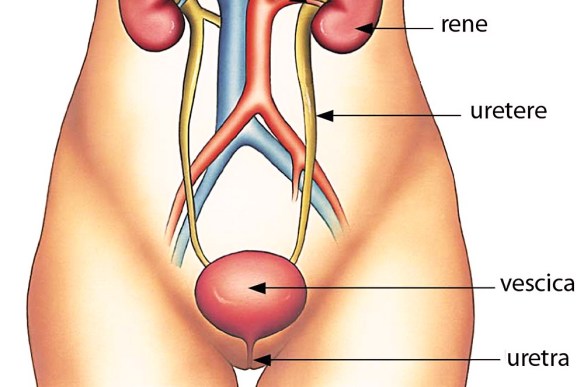
 L’uretere è un condotto che collega la pelvi renale con la vescica urinaria, ove vi termina con il meato, od orifizio, ureterale. Nell’uomo esistono due ureteri, l’uretere destro ed il sinistro, simmetrici tra loro, uno per ogni rene. La funzione dell’uretere è quella di convogliare l’urina, prodotta continuamente dal rene, all’interno della vescica, attraverso contrazioni peristaltiche.
L’uretere è un condotto che collega la pelvi renale con la vescica urinaria, ove vi termina con il meato, od orifizio, ureterale. Nell’uomo esistono due ureteri, l’uretere destro ed il sinistro, simmetrici tra loro, uno per ogni rene. La funzione dell’uretere è quella di convogliare l’urina, prodotta continuamente dal rene, all’interno della vescica, attraverso contrazioni peristaltiche.
Anatomia
Mediamente un uretere ha una lunghezza variabile tra i 28–29 cm, per quello di destra, ed i 29–30 cm per quello di sinistra. Durante tutto il suo tragitto, che va dalla zona lombare alla piccola pelvi, l’uretere può essere distinto in una porzione addominale, pelvi e vescicale.
La sezione addominale corrisponde alle regioni lombare ed iliaca, quella pelvica si trova nella piccola pelvi mentre quella vescicale (detta anche intramurale) è situata all’interno dello spessore vescicale in cui l’uretere passa.
L’uretere non ha un andamento rettilineo ma si dirige verso il basso e medialmente ed inoltre presenta due leggere curve. Nella sua prima parte, infatti, presenta una convessità anteriore che successivamente diventa posteriore. Ciò fa sì che l’uretere, passando dalla porzione addominale a quella pelvica, cambi direzione in maniera piuttosto brusca formando una flessura, detta marginale, situata a livello dell’incrocio con i vasi iliaci. A causa della pressione dei visceri addominali, l’uretere ha un lume appiattito anteroposteriormente con un diametro compreso tra i 4 ed i 7 mm. Durante tutto il suo tragitto, tuttavia, si possono individuare tre restringimenti fisiologici. Il primo di essi si trova ad una distanza di 7–8 cm dall’ilo renale ed è detto istmo superiore o colletto. Il secondo è a livello della flessura marginale (istmo inferiore o restringimento iliaco). L’ultimo si trova poco prima dello sbocco nella vescica ed è detto restringimento vescicale od intramurale.
Leggi anche:
Nella porzione addominale, l’uretere è avvolto dal tessuto connettivo sottoperitoneale e posteriormente si rapporta al muscolo psoasseguendone il decorso. Inoltre, si incrocia con i nervi genitofemorale e femorocutaneo. Nella parte anteriore destra è coperto dalla porzione discendente del duodeno e l’uretere si incrocia con i vasi genitali (ovarici per la donna e testicolari nel maschio) che prima sono in posizione mediale rispetto l’uretere e poi laterale. L’uretere destro, poi, si incrocia con l’arteria colica destra, l’arteria ileocolica e l’arteria mesenterica superiore. Quello sinistro, invece, s’incrocia con i vasi colici. Tramite l’interposizione del peritoneo parietale, gli ureteri anteriormente sono in rapporto con le anse dell’intestino tenue.
Medialmente gli ureteri si rapportano con la vena cava inferiore (quello di destra) e con l’aorta addominale (quello di sinistra). Lateralmente, sono in rapporto con il polo inferiore del rene e con il colon discendente (per quello di sinistra) ed ascendente (per quello di destra). A livello dello stretto superiore del bacino, lateralmente all’articolazione sacro iliaca, gli ureteri s’incrociano con i vasi iliaci, anteriormente rispetto a questi ultimi. L’uretere destro, in particolare, s’incrocia con i vasi iliaci esterni mentre quello sinistro con i vasi iliaci comuni. Nella zona d’incrocio è situata la flessura marginale la quale topograficamente corrisponde all’incrocio della linea bisiliaca (che unisce le due spine iliache) con quella verticale passante per il tubercolo pubico. Questa zona, sulla parete addominale, corrisponde a quella ove è situato il punto ureterale medio. A livello della porzione pelvica l’uretere incrocia alcune formazioni: l’arteria ombelicale, l’arteria otturatoria, nervo otturatore e le arterie vescicali superiori. Medialmente è in rapporto con il retto, nel maschio, e con l’ovaio, nella femmina. Delimita inoltre posteriormente la fossa ovarica. Poco prima di arrivare alla parete vescicale, l’uretere incontra posteriormente il canale deferente e poi passa tra la faccia anteriore delle vescichette seminali e la vescica, nel maschio, Nella femmina, l’uretere passa alla base del legamento largo, che collega l’utero alla parete pelvica. A poco distanza da quest’ultimo incrocia l’arteria uterina la quale passa anteriormente e poi medialmente per risalire verso l’utero. La sezione intramurale dell’uretere, lunga 1-1,5 cm, si trova all’interno della parete vescicale ove decorre verso il basso obliquamente e medialmente ed in tal modo, internamente alla vescica, determina la formazione d’un rilievo (piega ureterica) su cui si trova il meato ureterale. Questo sbocco ha la forma d’una fessura lunga tra i 3 ed i 5 mm e lateralmente ad esso si trova una ripiegatura della mucosa vescicale nota coma valvola dell’uretere. Le pieghe formate dai due ureteri si congiungono tra loro medialmente formando la piega interureterica che costituisce la base del trigono vescicale (lo spazio tra le aperture dei due ureteri e l’apertura interna dell’uretra). L’uretere ha 3 restringimenti fisiologici: giunzione pieloureterale (3mm) flessura marginale (4mm) sbocco della vescica (3mm).
Vascolarizzazione ed innervazione
Le arterie destinate all’irrorazione dell’uretere oltre a formare tra loro numerose anastomosi a livello della tonaca avventizia, tendono ad avere una elevata variabilità individuale. Le principali, comunque, derivano:
- dall’arteria renale (arteria ureterale superiore);
- dall’arteria iliaca interna o da un suo ramo (arteria ureterale inferiore).
Alcuni piccoli rami, noti come arterie ureterali brevi, possono derivare dall’arteria genitale, dall’aorta addominale, dall’arteria iliaca comune, dall’arteria vescicale inferiore e, nella donna, dall’arteria uterina.
Le vene affluiscono alla vena renale ed al plesso venoso perirenale e, più in basso, alla vena genitale e della vena iliaca interna od eventualmente d’un suo ramo.
I vasi linfatici si portano verso i linfonodi lomboaortici (per la porzione addominale) ed ipogastrici (per la sezione pelvica).
I nervi formano un elaborato plesso, situato presso la tonaca avventizia, costituito da fibre sia effettitrici che sensitive ortosimpatiche e parasimpatiche. Essi derivano dal plesso renale, genitale ed ipogastrico a seconda del livello.
Leggi anche:
Anatomia microscopica
La parete dell’uretere, dal lume interno verso l’esterno, è formata da tre strati: la tonaca mucosa, quella muscolare ed avventizia.
- La tonaca mucosa è formata da epitelio di transizione poggiante su una lamina propria formata da tessuto connettivo denso, ricco di fibre elastiche e molto vascolarizzato. Nella sua parte più esterna, confinante con la tonaca muscolare, il connettivo diventa più lasso permettendo, così, la distensione. Talvolta sono rilevabili dei noduli linfatici
- La tonaca muscolare è composta da fibrocellule muscolari inserite in abbondante tessuto connettivo. I fascetti muscolari sono orientati in modo tale da formare due strati: uno longitudinale interno ed uno esterno circolare. Nell’ultimo terzo dell’uretere si aggiungono anche fascetti muscolari orientati longitudinalmente. La tonaca muscolare, contraendosi, dà origine a movimenti peristaltici che permettono di sospingere l’urina verso la vescica.
- La tonaca avventizia è costituita da tessuto connettivo lasso ricco di fibre elastiche. Nella sezione intramurale dell’uretere questo connettivo, che in questo caso prende il nome di guaina dell’uretere, si arricchisce di fascetti muscolari longitudinali.
Malformazioni dell’uretere
Durante lo sviluppo embrionali si possono generare delle malformazioni ureterali a causa d’una anomalia dell’abbozzo ureterale o d’origine o di divisione.
In caso d’una assenza di formazione dell’abbozzo o per un mancato raggiungimento del blastema metanefrico da parte delluretere si determina un’atresia ureterale.
Nel 2% dei casi si può assistere a sdoppiamenti dell’uretere (duplicazione dell’uretere) di cui nei due terzi dei casi esso è parziale e nel terzo restante può essere totale (uretere duplice). In caso d’una precoce ramificazione dell’abbozzo ureterale si osserva uno sdoppiamento parziale dell’uretere. Più precocemente è avvenuta la ramificaziome, maggiore sarà la lunghezza del ramo secondario. In caso di formazione di due abbozzi ureterali, invece, si avrà come risultato un uretere duplice.
La presenza d’un restringimento non fisiologico dell’uretere si è di fronte ad una stenosi.
Qualora l’abbozzo ureterale sia più craniale rispetto alla norma l’uretere può terminare non in vescica ma in qualche altra parte (ectopia ureterale). Nei casi più lievi esso può terminare nell’uretra o in qualche altro organo che origina dal dotto mesonefrico. Nei casi più seri, invece, si può avere un’ectopia a livello delle vescichette seminali, dei dotti eiaculatori, dei dotti deferenti o dell’utricolo prostatico. Nella donna può esserci presso il vestibolo vaginale, nell utero o nel dotto di Gartner.
La canalizzazione incompleta o ritardata dell’abbozzo ureterale può dare origine ad una dilatazione sacciforme della parte terminale dell’uretere nota come ureterocele.
In caso di persistenza della vene sottocardinale destra l’uretere è obbligato a modificare il suo percorso che va dietro la vene cava (retrocavale) dando origine all’uretere retrocavale. In caso di presenza d’un uretere eccessivamente dilatato si parla di megauretere.
Infiammazioni
Generalmente le infiammazioni dell’uretere (ureteriti) fanno parte d’un processo infettivo più esteso che coinvolge l’apparato urinario. In caso d’un processo infammatorio continuativo o recidivante, l’infiammazione può diventare cronica.
Neoplasie
Le neoplasie primitive dell’uretere sono rare mentre più diffuse sono quelle dovute a metastatizzazione. Le neoplasie benigne sono di derivazione mesenchimale e per lo più sono costituite da polipi fibroepiteliali. Le neoplasie maligne nel 90% dei casi presentano una tipologia istologica a cellule di transizione.
Lesioni ostruttive
L’ostruzione dell’uretere può essere dovuta a molte cause che vengono divise in intrinseche ed estrinseche. Le cause intrinseche possono essere: calcoli, stenosi congenite od acquisite (infiammazioni o fibrosi retroperitoneale sclerosante), neoplasie, coaguli ematici, vescica neurologica. Le cause estrinseche sono: gravidanza (per rilasciamento della muscolatura ureterale o per compressione da parte del fundo dell’utero), infiammazioni adiacenti all’uretere (salpingiti, diverticoliti, ecc.), endometriosi, neoplasie. Talvolta l’ostruzione può essere iatrogena a seguito d’una legatura accidentale dell’uretere.
Leggi anche:
- Differenza tra anuria ed oliguria
- Differenza tra anuria e ritenzione urinaria
- Differenza tra poliuria e pollachiuria
- Differenza tra esame delle urine ed urinocoltura
- Perché viene la cistite e come curarla?
- Si può vivere senza reni? Conseguenze della nefrectomia
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Differenze tra apparato urinario maschile e femminile
- Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Uroflussometria: indicazioni, preparazione, come si esegue
- Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
- Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Feci dalla bocca: il vomito fecaloide
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Perché la cistite è più frequente nelle donne che negli uomini?
- Differenza tra esame delle urine ed urinocoltura
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra surrene e rene
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Glomerulo renale: schema, funzione e flusso ematico renale
- Com’è fatto un rene? [SCHEMA]
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Azotemia alta e reni: cibi da evitare per abbassarla
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Creatinina alta o bassa: cure e terapie per correggere i valori
- Cos’è il perineo maschile e femminile, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Papilloma vescicale: virus, sintomi, vaccino e cure
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Come si contrae il Virus del papilloma (HPV)?
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- Trattamento del Virus del papilloma (HPV)
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
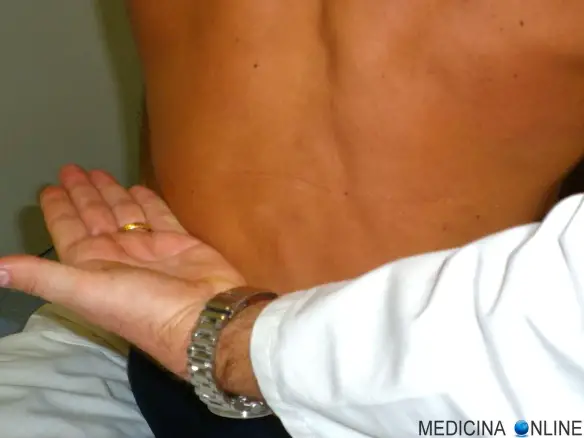 La manovra di Giordano è una manovra utilizzata in semeiotica medica per indagare la presenza di un dolore renale; viene così chiamata in onore del medico Davide Giordano, attivo nella prima metà del ‘900.
La manovra di Giordano è una manovra utilizzata in semeiotica medica per indagare la presenza di un dolore renale; viene così chiamata in onore del medico Davide Giordano, attivo nella prima metà del ‘900.
 L’urodinamica è un esame medico che consiste nello studio e nella verifica dello stato operativo del sistema urinario, in particolare della vescica e dell’uretra. È un esame prescritto sia agli uomini che alle donne per cercare ed offrire la cura più adatta per l’incontinenza urinaria, la disuria ed altri disturbi della minzione in genere. L’urodinamica fornirà al medico le informazioni necessarie per diagnosticare la causa e la natura, ad esempio, dell’incontinenza del paziente, dando così le migliori opzioni di trattamento disponibili.
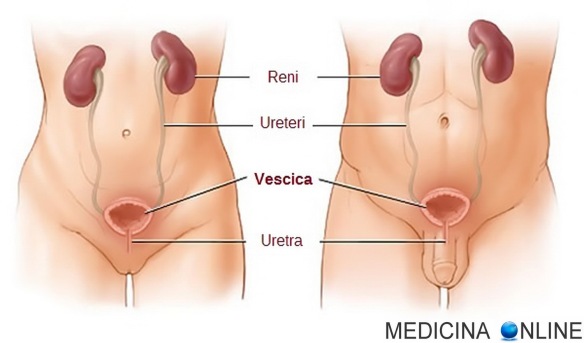
L’urodinamica è un esame medico che consiste nello studio e nella verifica dello stato operativo del sistema urinario, in particolare della vescica e dell’uretra. È un esame prescritto sia agli uomini che alle donne per cercare ed offrire la cura più adatta per l’incontinenza urinaria, la disuria ed altri disturbi della minzione in genere. L’urodinamica fornirà al medico le informazioni necessarie per diagnosticare la causa e la natura, ad esempio, dell’incontinenza del paziente, dando così le migliori opzioni di trattamento disponibili. L’uretere è un condotto che collega la pelvi renale con la vescica urinaria, ove vi termina con il meato, od orifizio, ureterale. Nell’uomo esistono due ureteri, l’uretere destro ed il sinistro, simmetrici tra loro, uno per ogni rene. La funzione dell’uretere è quella di convogliare l’urina, prodotta continuamente dal rene, all’interno della vescica, attraverso contrazioni peristaltiche.
L’uretere è un condotto che collega la pelvi renale con la vescica urinaria, ove vi termina con il meato, od orifizio, ureterale. Nell’uomo esistono due ureteri, l’uretere destro ed il sinistro, simmetrici tra loro, uno per ogni rene. La funzione dell’uretere è quella di convogliare l’urina, prodotta continuamente dal rene, all’interno della vescica, attraverso contrazioni peristaltiche.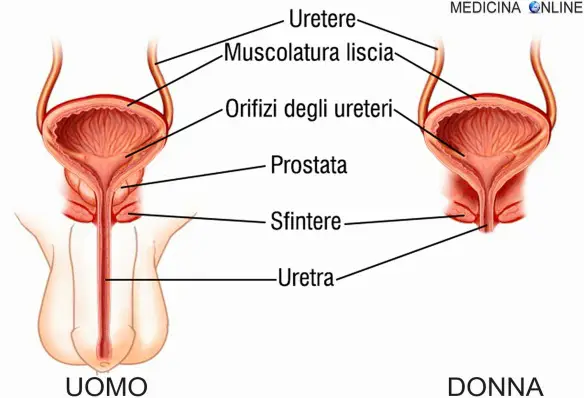 L’uretra è l’ultimo tratto delle vie urinarie. È un piccolo condotto che unisce il collo della vescica urinaria con l’esterno. Mentre nella femmina e in tutti i non mammiferi ha la sola funzione di permettere il passaggio dell’urina, nel maschio dei mammiferi serve anche per il passaggio del liquido seminale poiché in essa si immettono i condotti eiaculatori.
L’uretra è l’ultimo tratto delle vie urinarie. È un piccolo condotto che unisce il collo della vescica urinaria con l’esterno. Mentre nella femmina e in tutti i non mammiferi ha la sola funzione di permettere il passaggio dell’urina, nel maschio dei mammiferi serve anche per il passaggio del liquido seminale poiché in essa si immettono i condotti eiaculatori.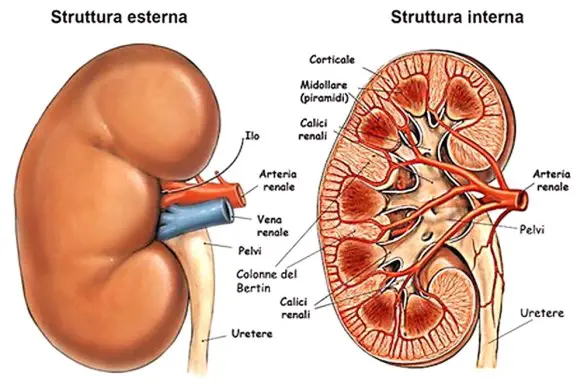 I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.
I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.