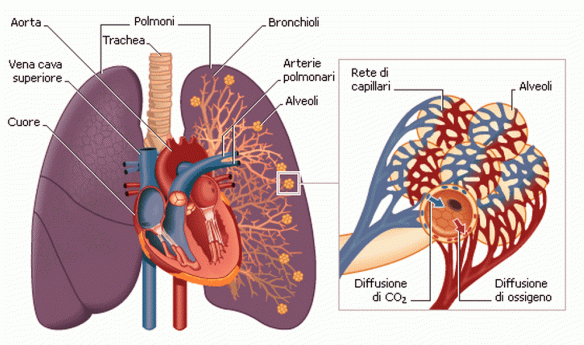
 I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.
I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.
Leggi anche: Apparato respiratorio: anatomia in sintesi, struttura e funzioni
Funzioni dei polmoni
La principale (ma non esclusiva) funzione dei polmoni è quella di trasportare l’ossigeno atmosferico ai fluidi corporei come sangue o emolinfa, e di espellere anidride carbonica da essi all’atmosfera. Questo scambio di gas è compiuto in un mosaico di cellule specializzate che formano delle piccole sacche d’aria chiamate alveoli. Il 70% della respirazione è guidata dal diaframma il quale si trova in fondo al torace. La contrazione del diaframma espande verticalmente la cavità dove il polmone è semichiuso. Il rilassamento del muscolo ha l’effetto opposto. L’aria entra attraverso le cavità nasali o orali; essa passa attraverso la laringe e successivamente per la trachea, arrivando ai bronchi. I bronchi dividono i polmoni in parti sempre più piccole, chiamati bronchioli. I polmoni terminano con le sacche alveolari. Gli alveoli sono piccole sacche a contatto con il sangue capillare. Qui l’ossigeno viene diffuso nel sangue, trasportato dall’emoglobina fino al cuore attraverso le vene polmonari. Il sangue senza ossigeno dal cuore parte arrivando attraverso l’arteria polmonare fino ai polmoni per avviare il processo di ossigenazione.
Leggi anche: A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
Funzioni non respiratorie dei polmoni
Oltre alle funzioni di respirazione come lo scambio di gas e la regolazione dell’idrogeno, i polmoni:
- insieme al rene e ai tamponi ematici, sono i principali regolatori dell’equilibrio acido-base;
- secernono sostanze quali l’ACE, fattore necessario per la conversione dell’angiotensina I (blando vaso costrittore) in angiotensina II, potentissimo vaso costrittore;
- influenzano la concentrazione di sostanze attive e di farmaci nel sangue arterioso;
- filtrano i piccoli grumi di sangue che si formano nelle vene;
- fungono da protezione fisica per il cuore.
Leggi anche: Differenza tra inspirazione e espirazione: l’atto respiratorio
Organizzazione strutturale
All’ingresso nei polmoni, i bronchi principali si ramificano dando origine all’albero bronchiale. Il bronco principale destro dà origine a tre bronchi lobari, che si portano ai tre lobi del P. destro, il sinistro ne forma invece due. Il parenchima polmonare è formato dall’insieme dei lobuli polmonari. Ogni lobulo ha forma poliedrica e riceve un bronco lobulare accompagnato da un ramo dell’arteria polmonare. Il bronco lobulare emette una serie di ulteriori ramificazioni, i bronchi intralobulari che, ramificandosi ulteriormente, danno origine a 10-15 rami più piccoli, i bronchioli terminali. Ciascun bronchiolo terminale si biforca in due bronchioli respiratori la cui parete presenta, a intervalli, estroflessioni sacciformi che vengono circondate da una rete di capillari originati dai rami dell’arteria polmonare. Sono gli alveoli polmonari, sede degli scambi gassosi e strettamente contigui gli uni agli altri. L’unità elementare del parenchima polmonare è rappresentata dall’acino polmonare, definito come l’insieme delle ramificazioni, provviste di alveoli polmonari, che originano da un bronchiolo terminale. In ogni acino sono presenti da 500 a 2.000 alveoli polmonari.
Leggi anche:
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Differenza tra apparato e sistema con esempi
- Differenza tra laringe, faringe e trachea
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Lobectomia polmonare: tecnica chirurgica, conseguenze, complicanze
- Differenza tra lobectomia, pneumonectomia, segmentectomia e resezione atipica
- Lobectomia: significato e cause dell’asportazione chirurgica del lobo
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Tipologie di respirazione nello yoga
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Kussmaul: caratteristiche e cause
- Respiro di Falstaff: caratteristiche e cause
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

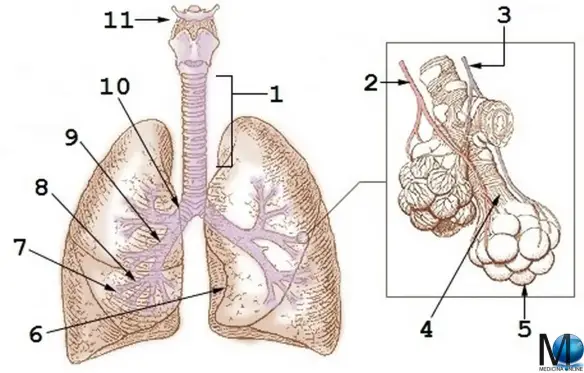 Schema riassuntivo dell’apparato respiratorio:
Schema riassuntivo dell’apparato respiratorio: L’apnea ostruttiva del sonno (anche chiamata apnea notturna di tipo ostruttivo, o OSA) è una condizione medica caratterizzata da interruzioni nella respirazione durante il sonno dovute all’ostruzione – totale o parziale – delle vie aeree superiori. Il disturbo interessa più frequentemente gli uomini delle donne e nelle donne è più frequente dopo la menopausa.
L’apnea ostruttiva del sonno (anche chiamata apnea notturna di tipo ostruttivo, o OSA) è una condizione medica caratterizzata da interruzioni nella respirazione durante il sonno dovute all’ostruzione – totale o parziale – delle vie aeree superiori. Il disturbo interessa più frequentemente gli uomini delle donne e nelle donne è più frequente dopo la menopausa. Con il termine respiro di Falstaff ci si riferisce ad una forma di respiro patologico ed estremamente difficoltoso associato alla sindrome delle apnee ostruttive nel sonno. Il respiro di Falstaff si verifica soprattutto in soggetti obesi tanto che prende il suo nome da Sir John Falstaff – raffigurato nel dipinto che vedete in alto – un personaggio inventato nel 1596 da William Shakespeare per la sua opera Enrico IV: Falstaff viene descritto come un individuo enorme, gravemente obeso che “russa come un cavallo e fa fatica a respirare”.
Con il termine respiro di Falstaff ci si riferisce ad una forma di respiro patologico ed estremamente difficoltoso associato alla sindrome delle apnee ostruttive nel sonno. Il respiro di Falstaff si verifica soprattutto in soggetti obesi tanto che prende il suo nome da Sir John Falstaff – raffigurato nel dipinto che vedete in alto – un personaggio inventato nel 1596 da William Shakespeare per la sua opera Enrico IV: Falstaff viene descritto come un individuo enorme, gravemente obeso che “russa come un cavallo e fa fatica a respirare”. Il Respiro di Kussmaul (o respiro grosso) è un tipo di respiro patologico caratterizzato da atti respiratori molto lenti, ed in particolare da una inspirazione profonda e rumorosa, a cui segue una breve apnea inspiratoria, quindi una espirazione breve e gemente, infine una pausa post-espiratoria decisamente prolungata. Questo respiro patologico deve il suo nome a Adolf Kussmaul che lo descrisse nel 1800.
Il Respiro di Kussmaul (o respiro grosso) è un tipo di respiro patologico caratterizzato da atti respiratori molto lenti, ed in particolare da una inspirazione profonda e rumorosa, a cui segue una breve apnea inspiratoria, quindi una espirazione breve e gemente, infine una pausa post-espiratoria decisamente prolungata. Questo respiro patologico deve il suo nome a Adolf Kussmaul che lo descrisse nel 1800.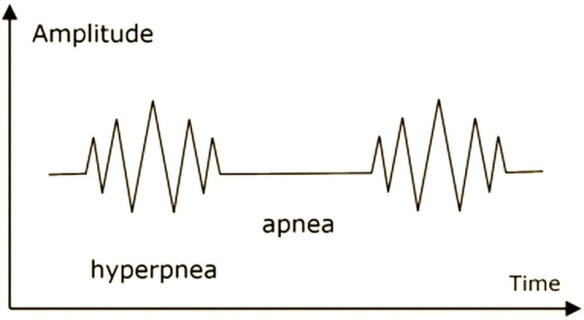 Per respiro di Cheyne-Stokes (o respiro periodico) si intende una forma di respiro patologico frequente negli anziani in cui si alternano fasi di apnea anche di lunga durata (fino a 20 secondi) a fasi in cui si passa gradatamente da una respirazione profonda ad una sempre più superficiale (cicli respiratori brevi e frequenti) che termina nuovamente nella fase di apnea. Ogni ciclo respiratorio anomalo dura da un minimo di 45 secondi ad un massimo di 3 minuti. Questo loop può prolungarsi varie volte.
Per respiro di Cheyne-Stokes (o respiro periodico) si intende una forma di respiro patologico frequente negli anziani in cui si alternano fasi di apnea anche di lunga durata (fino a 20 secondi) a fasi in cui si passa gradatamente da una respirazione profonda ad una sempre più superficiale (cicli respiratori brevi e frequenti) che termina nuovamente nella fase di apnea. Ogni ciclo respiratorio anomalo dura da un minimo di 45 secondi ad un massimo di 3 minuti. Questo loop può prolungarsi varie volte. Il Respiro di Biot è una forma di respiro patologico caratterizzato da una alternanza di gruppi di 4 o 5 atti respiratori brevi e superficiali seguiti da fasi di apnea di durata variabile, ma in genere tra i 10 ed i 30 secondi. Questo tipo di respiro è una manifestazione di una grave sofferenza del centro respiratorio bulbare ed è un indice prognostico grave. Deve il suo nome allo scopritore, Camille Biot, che lo descrisse nel 1876. Viene chiamato anche respiro intermittente o respirazione atassica anche se secondo alcuni si deve distinguere il respiro di Biot dalla respirazione atassica in quanto il primo appare più regolare mentre la respirazione atassica è caratterizzata da respiri del tutto irregolari e da pause.
Il Respiro di Biot è una forma di respiro patologico caratterizzato da una alternanza di gruppi di 4 o 5 atti respiratori brevi e superficiali seguiti da fasi di apnea di durata variabile, ma in genere tra i 10 ed i 30 secondi. Questo tipo di respiro è una manifestazione di una grave sofferenza del centro respiratorio bulbare ed è un indice prognostico grave. Deve il suo nome allo scopritore, Camille Biot, che lo descrisse nel 1876. Viene chiamato anche respiro intermittente o respirazione atassica anche se secondo alcuni si deve distinguere il respiro di Biot dalla respirazione atassica in quanto il primo appare più regolare mentre la respirazione atassica è caratterizzata da respiri del tutto irregolari e da pause.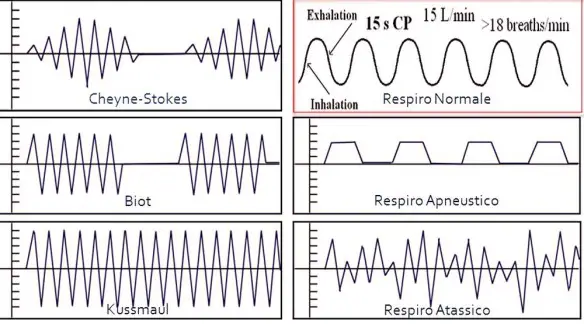 Con respiro patologico in campo medico, si intende un tipo di respirazione alterata che si verifica durante il sonno o la veglia, causata da una condizione patologica, in contrapposizione al respiro normale che alterna, senza apnee, inspirazione ed espirazione mediamente dalle 16 alle 20 volte al minuto.
Con respiro patologico in campo medico, si intende un tipo di respirazione alterata che si verifica durante il sonno o la veglia, causata da una condizione patologica, in contrapposizione al respiro normale che alterna, senza apnee, inspirazione ed espirazione mediamente dalle 16 alle 20 volte al minuto.