 Con “sindrome obesità-ipoventilazione” o “sindrome di Pickwick” (“OHS”, acronimo dall’inglese “Obesity Hypoventilation Syndrome” o “Pickwickian syndrome“), in medicina del sonno si indica una sindrome che rientra nel gruppo delle ipoventilazioni alveolari centrali e delle apnee nel sonno (sleep apnea), determinata dalla combinazione di obesità severa (in genere di II o III grado) ed apnea notturna di tipo ostruttivo. La sindrome determina ipossia ed ipercapnia in veglia e può rendere il sonno meno ristoratore, col risultato che il paziente può avere eccessiva sonnolenza diurna ed uno scarso livello di vigilanza, con tutti i rischi che ciò comporta, specie se esso svolge un lavoro pericoloso, dove è necessario mantenere sempre alto il livello di attenzione.
Con “sindrome obesità-ipoventilazione” o “sindrome di Pickwick” (“OHS”, acronimo dall’inglese “Obesity Hypoventilation Syndrome” o “Pickwickian syndrome“), in medicina del sonno si indica una sindrome che rientra nel gruppo delle ipoventilazioni alveolari centrali e delle apnee nel sonno (sleep apnea), determinata dalla combinazione di obesità severa (in genere di II o III grado) ed apnea notturna di tipo ostruttivo. La sindrome determina ipossia ed ipercapnia in veglia e può rendere il sonno meno ristoratore, col risultato che il paziente può avere eccessiva sonnolenza diurna ed uno scarso livello di vigilanza, con tutti i rischi che ciò comporta, specie se esso svolge un lavoro pericoloso, dove è necessario mantenere sempre alto il livello di attenzione.
Il nome “sindrome di Pickwick” è stato ideato dal medico William Osler prendendo spunto da un romanzo di Charles Dickens del 1837, chiamato “Il Circolo Pickwick” in cui si descrive il personaggio di Joe come “il ragazzo grasso”.
Cause
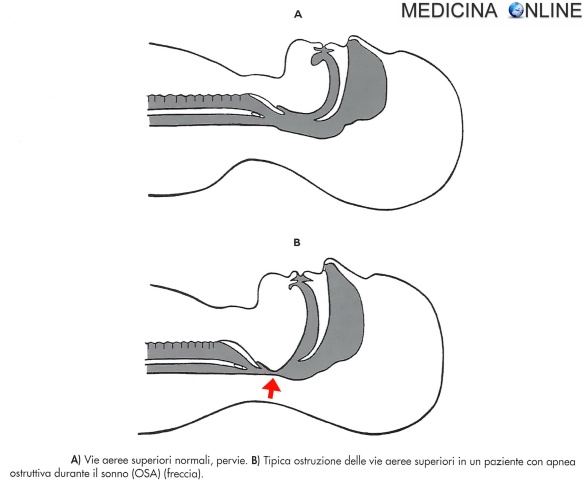
L’OHS è causata principalmente da una ostruzione delle vie aeree superiori (vedi immagine in alto) associata a forte sovrappeso od obesità. Il sonno profondo svolge un ruolo chiave nell’insorgenza dell’OHS: come il paziente entra negli stadi più profondi del sonno REM o NREM, i muscoli delle vie aeree superiori tendono al rilassamento, con conseguenti occlusioni da parte dei tessuti circostanti. Si osserva, quindi, un aumento dello stimolo inspiratorio e la pressione laringea subatmosferica crea un vuoto sufficiente a superare le forze che normalmente assicurano la stabilità delle vie aeree. Ciò provoca l’occlusione delle vie aeree superiori e l’insorgenza dell’apnea, nonostante la presenza dello stimolo respiratorio.
Fattori di rischio
I fattori di rischio principali dell’OHS comprendono:
- obesità con particolare accumulo di grasso e tessuti su faccia e collo;
- macroglossia (ingrossamento della lingua);
- micrognazia (mandibola piccola);
- anomalie congenite o acquisite delle vie aeree superiori (in particolare laringe e faringe);
- malattie psichiatriche;
- asma bronchiale;
- broncopneumopatia cronico ostruttiva BPCO;
- presenza di russamento;
- ipertensione arteriosa;
- posizione supina durante il sonno;
- uso di farmaci;
- ostruzione nasale;
- infezioni delle alte vie aeree;
- ipotiroidismo;
- fumo di sigaretta;
- droghe;
- alcolici;
- famigliarità (parenti con apnea ostruttiva del sonno);
- ipertrofia delle tonsille;
- ipertrofia di qualsiasi struttura anatomica che possa diminuire o impedire il corretto flusso aereo;
- recente chirurgia alle vie aeree (ad esempio chirurgia del lembo faringeo).
L’obesità è il principale fattore contribuente dell’apnea ostruttiva durante il sonno. Soggetti con cranio corto e largo (brachicefali) hanno anche vie aeree più brevi che si ostruiscono più facilmente e sono quindi statisticamente più esposti al rischio di apnee. Alcuni pazienti soffrono l’apnea ostruttiva nel sonno solo per un breve periodo di tempo: in questi casi l’apnea può essere probabilmente la conseguenza di infezioni delle vie respiratorie superiori che provocano ostruzione nasale, insieme a gonfiore della gola e/o tonsillite: ciò diminuisce il calibro delle vie aeree e può favorire l’ostruzione notturna. Il virus di Epstein-Barr, ad esempio, può aumentare enormemente le dimensioni del tessuto linfoide durante un’infezione acuta; inoltre l’apnea ostruttiva del sonno è facilmente riscontrabile in casi acuti di grave mononucleosi. Il trattamento chirurgico della insufficienza velopalatale può causare la sindrome delle apnee ostruttive del sonno. Periodi temporanei con sindrome delle apnee ostruttive si possono verificare in individui che abbiano assunto droghe o siano sotto l’effetto di alcolici, poiché queste sostante possono rilassare eccessivamente le vie aeree, interferendo con il normale stato di allerta del sonno. Il fumo di sigaretta è un altro fattore di rischio.
Sintomi e segni
Possibili sintomi e segni di una apnea ostruttiva del sonno, sono:
- cefalea;
- risvegli con la sensazione di “aver dormito poco e male”;
- irritabilità;
- cambiamenti nell’umore o nel comportamento;
- tachicardia;
- ansietà;
- depressione;
- aumento della frequenza delle minzioni notturne;
- pirosi retrosternale (bruciore di stomaco e sensazione di reflusso acido in bocca);
- forte sudorazione notturna;
- incubi;
- difficoltà a prendere sonno durante la notte;
- insonnia;
- eccessiva sonnolenza diurna;
- mancanza di forza;
- facile affaticamento;
- perdita della memoria;
- problemi di concentrazione;
- russamento;
- colpi di sonno diurni;
- aumento o diminuzione dell’appetito;
- calo della libido;
- disfunzione erettile;
- enuresi notturna.
In alcuni casi l’OHS si sviluppa senza che il paziente si accorga di averla, tanto che la percentuale di persone che ne soffre è probabilmente molto sottostimata.
Diagnosi
L’apnea nel sonno viene riconosciuta come un problema da altri soggetti (come il partner del paziente) che testimoniano sulla condizione dell’individuo durante gli episodi, oppure viene sospettata per le varie sequele come il russare, la sonnolenza diurna, l’ipertensione arteriosa. Alcuni strumenti che possono risultare utili per la diagnosi, sono:
- anamnesi;
- esame obiettivo;
- osservazione del paziente durante il sonno;
- emocromo (esame del sangue);
- culture per individuare infezioni;
- ecografia (utile soprattutto indagare gola e tiroide);
- radiografia, TC e/o risonanza magnetica di cranio e/o torace;
- spirometria;
- polisonnografia;
- test multiplo della latenza del sonno.
La diagnosi definitiva di apnea nel sonno viene fatta grazie alla polisonnografia. Poiché le pause di breve durata si verificano normalmente durante il sonno anche in individui sani, la vera condizione clinica di sleep apnea è definita dall’arresto del respiro della durata di almeno 10 secondi e per almeno 30 episodi in periodo di sonno di 7 ore. Secondo altri criteri, per essere definita “sleep apnea”, si devono avere almeno 10 o 15 episodi per notte, oppure 5 in età pediatrica. Alcuni esperti ricorrono all’indice dell’apnea per determinare la reale esistenza e gravità di questa condizione. Questo indice rappresenta il numero di episodi apnoici/ore di sonno. Un indice 2:5 è considerato un criterio diagnostico per la presenza della sleep apnea. Esso fornisce anche una indicazione circa la gravità della condizione:
- un numero da 5 a 20 episodi/ora di sonno indica una sleep apnea lieve;
- un numero compreso tra 21 e 40 episodi/ora indica una sleep apnea moderata;
- un numero di oltre 40 episodi/ora è indice di sleep apnea grave.
Altre indicazioni della gravità della sleep apnea sono rappresentate da sintomi clinici, come l’eccessiva sonnolenza diurna e la narcolessia.
Terapia
L’approccio al trattamento del paziente con apnee notturne dipende da molti fattori, tra cui la gravità dei sintomi clinici (come l’eccessiva sonnolenza diurna), la gravità dell’ipossiemia ed ovviamente in base ai fattori di rischio che l’hanno favorita a monte, oltre ovviamente alla cura dell’obesità. Ad esempio nei pazienti con apnea ostruttiva notturna temporanea causata da infezione batterica delle alte vie aeree, in genere una terapia antibiotica risolve il problema; in presenza di una malformazione, potrebbe essere necessario un intervento chirurgico. Ad ogni modo, nei pazienti con sonnolenza molto leggera durante le ore diurne e senza ipossiemia né segni di insufficienza cardiaca, la condizione è considerata lieve e spesso il paziente viene semplicemente tenuto in osservazione, senza intervenire, solo consigliando una migliore igiene del sonno. I paziente con apnea notturna moderata spesso presentano una sonnolenza più persistente e possono addormentarsi durante le normali attività quotidiane. L’apnea durante il sonno è considerata grave quando l’ipersonnolenza diurna esita in eventi potenzialmente minacciosi per la vita (come gli incidenti stradali o gli incidenti sul lavoro se il paziente svolge professioni che includano macchinari pericolosi) oppure quando la condizione è talmente disabilitante da non consentire al paziente di svolgere adeguatamente il proprio lavoro. In questi pazienti spesso possono essere evidenziati segni di insufficienza cardiaca. Ovviamente nei pazienti con OHS moderata e grave, si deve intervenire per risolvere il problema, senza aspettare ulteriormente che esso si aggravi ulteriormente o che esisti in un incidente.
Regole generali
Per tutti i pazienti con OHS, indipendentemente dalla gravità, si applicano poche ma importanti regole generali. Per prima cosa è necessario smettere di fumare inoltre si deve evitare l’uso di alcool, di droghe e di farmaci ipnotici e sedativi, perché essi possono aggravare la condizione. In caso di insonnia, potrebbe essere preferibile l’uso di 1 o 2 mg di melatonina mezz’ora prima di andare a dormire. Per approfondire:
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Farmaci sedativo-ipnotici usati per il trattamento di ansia ed insonnia
In qualsiasi caso, è tale regola vale per tutti e non solo per i pazienti con OSA, è utile migliorare l’igiene del sonno, a tal proposito leggi: Igiene del sonno: come aumentarla per dormire bene ed evitare l’insonnia
Perdere massa grassa
Essendo l’obesità il più grande fattore eziologico dell’OHS, è logico come il calo ponderale possa risultare in una significativa riduzione della gravità della malattia, specie in caso di grave obesità (obesità di II e III grado). Dieta ipocalorica ed attività fisica adeguata possono far perdere massa grassa al paziente: ciò spesso migliora decisamente la situazione. Non è noto esattamente quale sia la riduzione minima necessaria della percentuale del grasso corporeo per osservare un certo miglioramento, tuttavia, secondo la nostra esperienza, in genere un calo ponderale del 20% (calo che ovviamente dipenda dalla diminuzione della % di bodyfat e non della massa muscolare!) è spesso sufficiente per determinare una notevole attenuazione della sintomatologia. Un’ulteriore riduzione dei sintomi diurni può essere ottenuta se il paziente dorme sul fianco piuttosto che in posizione supina. Questa variazione della posizione durante il sonno è un metodo semplice per ridurre il numero di episodi di apnea e di ipopnea durante il sonno NREM. Per la maggior parte dei pazienti con OSA lieve sarà sufficiente evitare il consumo di alcool e di farmaci sedativi e di ridurre il peso corporeo. Nei pazienti in cui non può essere ottenuto un calo ponderale, può essere iniziata una terapia con basse dosi di protriptilina (10-30 mg) al momento di andare a letto. La protriptilina è un antidepressivo triciclico senza attività sedativa che può avere effetti positivi nel paziente con OHS. Gli esperti credono che questo farmaco sopprima il sonno REM, riducendo quindi il periodo di tempo in cui gli episodi apnoici sono più gravi. Altri hanno suggerito che esso aumenta il tono muscolare delle vie aeree superiori. In alcuni casi di obesità molto grave, potrebbe essere valutata la chirurgia bariatrica.
Ventilazione polmonare continua a pressione positiva (CPAP).
Per i pazienti con OHS moderata-grave può essere effettuato un tentativo con la ventilazione polmonare continua a pressione positiva (CPAP). Lo scopo di questa tecnica è di creare uno “splint pneumatico” all’interno delle vie aeree superiori, mantenendo in tal modo la pervietà per tutto il ciclo respiratorio. Il livello pressorio necessario per prevenire l’ostruzione e l’apnea durante il sonno varia da un paziente all’altro e deve essere determinato con il monitoraggio della saturazione dell’ossigeno durante le ore notturne. La CPAP è una terapia efficace, con scarsi effetti collaterali, e può essere applicata mediante maschera nasale. Essa è diventata uno dei punti cardini del trattamento dei pazienti con apnea ostruttiva moderata o grave durante il sonno.
Chirurgia
La chirurgia viene presa in considerazione qualora l’ostruzione delle vie aeree siano gravi e non migliorino con altri sistemi. Nell’approccio chirurgico il trattamento prevede principalmente due soluzioni: il bypass dell’ostruzione o l’allargamento delle vie aeree superiori:
- la chirurgia nasale od orofaringea può essere indicata quando queste rappresentano le sedi dell’ostruzione e quando è possibile rimuovere tessuto esuberante. La chirurgia nasale include vari trattamenti, tra cui la turbinectomia (rimozione o riduzione di un turbinato nasale), ed il raddrizzamento del setto nasale. Come già prima menzionato, nel bambino con OSA, spesso risulta efficace l’intervento di adenotonsillectomia, perché determina un aumento del diametro delle vie aeree;
- il bypass dell’ostruzione si ottiene mediante tracheostomia, una terapia molto efficace ma ovviamente molto invasiva e non ben accettata dal paziente; tuttavia essa può essere una procedura salvavita in quegli individui con OHS gravissima e potenzialmente letale, in cui gli altri trattamenti sono risultati inefficaci: in questi casi, dopo aver attentamente valutato vantaggi e svantaggi, si può valutare la tracheostomia.
Per approfondire:
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Apnea ostruttiva del sonno: fisiologia, ipopnea, fasi REM e NREM
- Apnea ostruttiva del sonno: cause, fattori di rischio, fisiopatologia
- Apnea ostruttiva del sonno: sintomi e segni
- Apnea ostruttiva del sonno: diagnosi, esami, polisonnografia
- Apnea ostruttiva del sonno: terapia, chirurgia, consigli, igiene del sonno
- Apnea centrale nel sonno: cause, fattori di rischio, fisiopatologia
- Apnea centrale nel sonno: sintomi, segni, diagnosi, esami
- Apnea centrale nel sonno: cura, terapie, consigli, igiene del sonno
- Apnea mista nel sonno: cause e fattori di rischio
- Apnea mista nel sonno: fisiopatologia e conseguenze
- Apnea mista nel sonno: sintomi e segni
- Apnea mista nel sonno: diagnosi, esami, polisonnografia
- Apnea mista nel sonno: terapia, chirurgia, farmaci, consigli
- Differenza tra apnea ostruttiva, centrale e mista durante il sonno
- Differenza tra apnea ostruttiva del sonno ed apnea-ipopnea notturna
- Differenze tra fase REM e NON REM del sonno
- Orologio biologico e disordini del ritmo circadiano sonno-veglia
- Ritmo circadiano: caratteristiche, durata, luce e melatonina
- Cos’è è il sonno, a che serve e perché è così importante dormire?
- Morte improvvisa nel sonno da causa sconosciuta (sindrome di Brugada)
- Sonno, respiro e sistema cardiovascolare PRIMA PARTE
- Sonno, respiro e sistema cardiovascolare SECONDA PARTE
- Respiro patologico: le alterazioni del ritmo respiratorio normale
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Tumore del polmone: epidemiologia, cause, fattori di rischio
- Tumore del polmone: classificazione, anatomia patologica
- Tumore del polmone: fisiopatologia
- Tumore del polmone: sintomi e segni della presenza del tumore primario
- Tumore del polmone: sintomi e segni della presenza di metastasi
- Tumore del polmone: diagnosi, anamnesi, esame obiettivo, esami
- Tumore del polmone: stadiazione TNM, operabilità, resecabilità
- Tumore del polmone: terapia chirurgica, procedure, mortalità intraoperatoria
- Tumore del polmone: radioterapia, chemioterapia, radiologia interventistica
- Tumore del polmone: prognosi, mortalità, sopravvivenza
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore al polmone: quali sono i sintomi e quando andare dal medico
- Tumore al polmone operabile ed inoperabile: stadiazione
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Che differenza c’è tra tumore benigno o maligno, neoplasia, cancro?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Polmonite batterica: cause, fattori di rischio, anatomia patologica, fisiopatologia
- Polmonite batterica: sintomi, segni, diagnosi, esami
- Polmonite batterica: trattamento, prognosi, complicanze
- Polmonite batterica: prevenzione, durata, rimedi naturali, dieta, integratori
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Polmonite da ipersensibilità (alveolite allergica estrinseca): cause, sintomi, cure
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Componenti della respirazione: centri respiratori, muscoli, chemiocettori, nervi
- Complicanze respiratorie delle malattie neuromuscolari: anatomia patologica e fisiopatologia
- Complicanze respiratorie delle malattie neuromuscolari: sintomi, segni, diagnosi
- Complicanze respiratorie delle malattie neuromuscolari: trattamento, prognosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
