 I tumori maligni del polmone (“cancro del polmone” o “carcinoma polmonare”) sono oggi la più comune malattia maligna ad esito infausto, sia negli uomini che nelle donne, nei paesi industrializzati. Poiché l’incidenza mondiale dei tumori del polmone è in aumento, diventa sempre più importante la diagnosi precoce e una terapia più efficace. Il termine “maligno” denota il comportamento infausto del tessuto abnorme, che non assolve nessuna funzione e che si diffonde in maniera incontrollata a spese del tessuto normale, invadendo non solo i tessuti vicini al tumore primario, ma in alcuni casi diffondendosi a distanza (metastasi). Prevedere se il tumore determinerà in breve tempo il decesso del paziente o se quest’ultimo ha ampie possibilità di sopravvivenza è incluso nella fase che prendere il nome di “prognosi”.
I tumori maligni del polmone (“cancro del polmone” o “carcinoma polmonare”) sono oggi la più comune malattia maligna ad esito infausto, sia negli uomini che nelle donne, nei paesi industrializzati. Poiché l’incidenza mondiale dei tumori del polmone è in aumento, diventa sempre più importante la diagnosi precoce e una terapia più efficace. Il termine “maligno” denota il comportamento infausto del tessuto abnorme, che non assolve nessuna funzione e che si diffonde in maniera incontrollata a spese del tessuto normale, invadendo non solo i tessuti vicini al tumore primario, ma in alcuni casi diffondendosi a distanza (metastasi). Prevedere se il tumore determinerà in breve tempo il decesso del paziente o se quest’ultimo ha ampie possibilità di sopravvivenza è incluso nella fase che prendere il nome di “prognosi”.
Prognosi
In un paziente con tumore polmonare, la prognosi deve tener conto di numerosi fattori, tra cui:
- le condizioni generali del paziente,
- il tipo di tumore,
- l’estensione e la resecabilità o meno del tumore,
- la capacità o meno di un paziente di sopportare un intervento chirurgico invasivo e relativa anestesia.
E’ importante, in questo contesto, ricordare la differenza tra resecabilità ed operabilità:
- resecabilità: è la caratteristica di un tumore di poter essere “resecato”, cioè eliminato chirurgicamente. Un tumore polmonare è “resecabile” quando soddisfa i criteri prima elencati: un tumore è resecabile fino allo stadio IIIa, mentre lo stadio IIIb e lo stadio IV indicano un tumore non resecabile;
- operabilità: è correlata alle caratteristiche del paziente, ad esempio capacità del paziente di sopportare un intervento chirurgico invasivo con relativa anestesia general e la sua possibile qualità della vita in seguito all’operazionee.
Elementi che influenzano la resecabilità di un tumore, sono in particolare l’estensione del tumore, l’infiltrazione degli organi vicini e la presenza di metastasi (in parole semplici, la resecabilità è influenzata fortemente dalla stadiazione TNM). Strumenti utili a valutare la resecabilità, sono:
- TC (tomografia computerizzata);
- PET (tomografia ad emissione di positroni).
Elementi che invece influenzano l’operabilità, sono una serie di fattori che includono età del paziente, parametri vitali e considerazioni soggettive sul paziente. Strumenti utili a valutare l’operabilità, sono:
- esami del sangue: possono indicare la presenza di comorbidità come il diabete, l’insufficienza respiratoria o l’insufficienza renale;
- spirometria: è in grado di valutare in maniera semplice e rapida la presenza di gravi BPCO, condizione che rappresenta una notevole limitazione alla chirurgia;
- Karnofsky Performance Scale: valuta le condizioni generali del paziente;
- Eastern Cooperative Oncology Group (ECOG) o Zubrod Performance Scale: valuta le condizioni generali del paziente;
- elettrocardiogramma (ECG): valuta la presenza di aritmie o altre patologie cardiache.
E’ importante valutare sia la resecabilità che l’operabilità di un tumore. Un paziente potrebbe essere operabile, ma avere un tumore non resecabile e viceversa. Ad esempio un paziente potrebbe avere un tumore polmonare in stadio II o IIIb, ma potrebbe essere inoperabile perché ha 95 anni ed è diabetico. Al contrario un paziente giovane ed in salute potrebbe essere operabile, ma avere un tumore non resecabile perché è in stadio IV.
Condizioni generali del paziente
La maggior parte dei pazienti neoplastici si presenta già con malattia metastatica e quindi con prognosi sfavorevole. La scelta della terapia e il tasso di sopravvivenza sono correlati soprattutto al tipo istologico del tumore e allo stadio della malattia al momento della diagnosi, con particolare riferimento alla presenza o meno di metastasi (M1 o M0 della stadiazione TNM): un tumore metastizzato pone infatti da solo, a prescindere da altre caratteristiche, il paziente nello stadio IV, cioè quello con prognosi peggiore e sopravvivenza a cinque anni inferiore all’1%.
Uno degli indici più importanti della sopravvivenza a lungo termine è rappresentato dalle condizioni generali del paziente al momento della diagnosi. Un paziente in stadio II, giovane, in forma, senza altre patologie, fortemente motivato, potrebbe essere ad esempio meno grave di un paziente in stadio I (sulla carte con prognosi favorevole), ma molto anziano, debilitato, cardiopatico e che “si lascia andare”, senza considerare che le possibilità di operare o meno un tumore sono correlate non solo alla stadiazione TNM (ricordiamo che tale confine è in teoria determinato dallo stadio IIIa, operabile, e quello IIIb, non operabile), ma anche proprio alle condizioni generali del paziente e dalla sua capacità di sopportare o meno un intervento chirurgico invasivo con anestesia generale.
Le condizioni generali del paziente forniscono una valutazione obiettiva delle conseguenze del tumore sulla capacità del paziente di svolgere le sue attività quotidiane. Come già precedentemente anticipato sono due le scale di valutazione ampiamente utilizzate negli Stati Uniti per valutare tali condizioni:
- la Karnofsky Performance Scale;
- la Eastern Cooperative Oncology Group (ECOG) o Zubrod Performance Scale.
Una valutazione insufficiente con neoplasia in stadio iniziale indica che il tumore può essere in realtà più diffuso del previsto o che le condizioni fisiologiche del paziente sono tali da rendere scarsamente tollerabile la terapia. Esiste un rapporto molto forte tra l’indice di performance e la sopravvivenza.
Stadiazione TNM
La prognosi di un paziente con tumore polmonare, si basa non solo sull’operabilità (concetto analizzato nel paragrafo precedente), ma anche sulla resecabilità, che a sua volta si basa sulla classificazione TNM, acronimo che indica tre parametri essenziali per descrivere l’estensione del tumore e “stadiarlo”, cioè determinare il suo grado di gravità, le possibilità terapeutiche e la prognosi. Le tre lettere indicano caratteristiche diverse:
- T indica le dimensioni del tumore primario ed altre sue caratteristiche;
- N indica l’eventuale interessamento dei linfonodi regionali o di quelli più distanti;
- M indica l’eventuale presenza di metastasi a distanza, cioè la diffusione del tumore in siti distanti identificati alla biopsia.
Accanto a tali lettere la classificazione TNM prevede l’uso di numeri o lettere a specificare meglio ogni singolo parametro. Vediamo ora tre tabelle che indicano il significato delle varie sigle:

La classificazione TNM costituisce la base per la “stadiazione”, che stabilisce cinque stadi di gravità della malattia, dove lo stadio zero è il meno grave e con prognosi migliore; lo stadio IV (“quarto stadio”) è il più grave e con prognosi peggiore:

Il tumore negli stadi I e II è considerato resecabile e con buona prognosi. Il tumore nello stadio IIIA in genere può essere trattato chirurgicamente, ma il rischio perioperatorio è più elevato mentre è quasi trascurabile il beneficio in termini di sopravvivenza. I tumori in stadio IIIB e – soprattutto – in stadio IV, non sono resecabili e spesso sono trattati con radioterapia, con o senza chemioterapia associata.
Una particolarità è rappresentata dal fatto che carcinomi caratterizzati da parametri T4 o N3 (pur se M0, cioè privi di metastasi) sono sempre assegnati al grado IIIb (non resecabili) con sopravvivenza a cinque anni del 5% (con T4; N1-2; M0), percentuale che scende al 3% in caso di N3 (con qualsiasi T ed M0), cioè quando sono colpiti i linfonodi controlaterali od i linfonodi cervicali omolaterali.
Il fattore prognostico peggiore è l’M1, che indica la presenza di metastasi a distanza: tale fattore da solo, a prescindere dall’estensione primaria e dell’interessamento linfonodale, pone il paziente al quarto stadio di gravità, cioè quello con prognosi peggiore, con tumore non resecabile e con una sopravvivenza a cinque anni estremamente limitata, in genere al di sotto dell’1%.
In sintesi:
- sono considerati resecabili gli stadi: I, I, II, II ed alcuni IIIa (pazienti in buone condizioni di salute e senza esteso coinvolgimento linfonodale).
- sono considerati non resecabili: alcuni stadi IIIa, lo stadio IIIb e lo stadio IV. In questo caso il trattamento di elezione è rappresentato dalla chemioterapia e dalla radioterapia.
A patto che M sia zero, sono considerati resecabili i tumori:
- T1, T2, T3 (con N1 o N2);
- N1, N2 (con T1 o T2 o T3).
Sono considerati NON resecabili i tumori:
- T4 (con qualsiasi N);
- N3 (con qualsiasi T);
- M1 (con qualsiasi N e T).
Sopravvivenza
La sopravvivenza a cinque anni dalla diagnosi di un paziente con tumore polmonare si basa su svariati fattori, tuttavia l’elemento prognostico più importante è basato su estensione del tumore, interessamento linfonodale e – soprattutto – presenza di metastasi, in una parola: è basato sulla descrizione TNM del tumore.
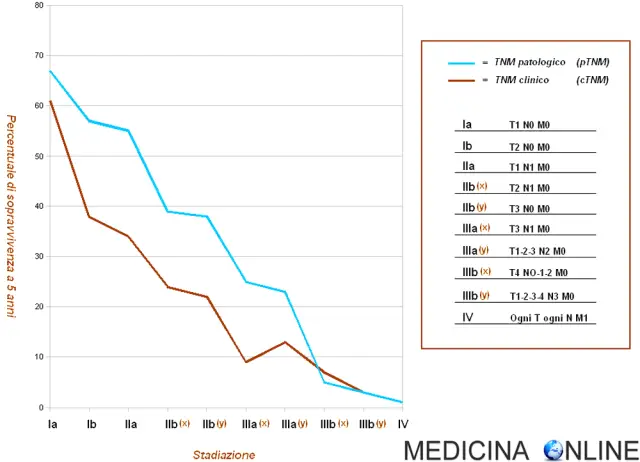
Nell’immagine in alto sono messe a confronto le curve di sopravvivenza in base a due tipi di stadiazione:
- stadiazione clinica (cTNM): basata sui reperti strumentali pre-operatori come la tomografia computerizzata, la tomografia ad emissione di positroni e la videotoracoscopia;
- stadiazione patologica (pTNM): basata sull’analisi anatomo-patologica e microscopica delle stazioni linfonodali.
Le due diverse curve di sopravvivenza forniscono dati simili, tuttavia in parte diversi:
| Stadio | Descrizione TNM | Sopravvivenza a 5 anni Stadiazione clinica (cTNM) |
Sopravvivenza a 5 anni Stadiazione patologica (pTNM) |
|---|---|---|---|
| Ia | T1 N0 M0 | 61% | 67% |
| Ib | T2 N0 M0 | 38% | 57% |
| IIa | T1 N1 M0 | 34% | 55% |
| IIb | T2 N1 M0 | 24% | 39% |
| IIb | T3 N1 M0 | 22% | 38% |
| IIIa | T3 N1 M0 | 9% | 25% |
| IIIa | T1-2-3 N2 M0 | 13% | 23% |
| IIIb | T4 NO-1-2 M0 | 7% | <5% |
| IIIb | T1-2-3-4 N3 M0 | 3% | <3% |
| IV | qualsiasi T e N M1 | 1% | <1% |
Pur se differenti, entrambe le curve confermano che i pazienti in stadio IIIb e stadio IV (tumore non resecabile) abbiano una percentuale di sopravvivenza a cinque anni estremamente ridottam che si aggira rispettivamente intorno al 3% ed all’1%.
Paziente in fase terminale
Il paziente in quarto stadio (cioè con qualsiasi grado di T ed N e con M1) ha un tumore non resecabile ed ha una possibilità di sopravvivenza a 5 anni dell’1% circa, cioè generalmente solo un paziente in stadio IV è ancora vivo a 5 anni di distanza dalla diagnosi. L’aspettativa di vita in questi pazienti è di circa otto mesi se sottoposti a chemioterapia e di circa 2 anni in caso di trattamento immunoterapico.
Elementi che peggiorano ulteriormente la prognosi
Altri elementi che possono accorciare ulteriormente l’aspettativa di vita, sono la presenza di altre patologie e condizioni, come ad esempio diabete, cardiopatie, coagulopatie, cirrosi, insufficienza renale, età avanzata, fibrosi polmonare, malattie neuromuscolari, obesità e fumo di sigaretta. Peggiora la prognosi anche la presenza di sindromi paraneoplastiche. Con “sindrome paraneoplastica” si definisce l’insieme di segni, sintomi ed alterazioni morfologico-funzionali che un tumore maligno è in grado di dare a distanza dalla sede di sviluppo primitivo o di sviluppo delle metastasi. Un carcinoma del polmone viene spesso scoperto proprio in seguito all’evidenza clinica di una sindrome paraneoplastica, che rappresenta – per il medico esperto – un notevole campanello d’allarme, specie se il paziente ha forti fattori di rischio (ad esempio è un forte fumatore). Nel carcinoma del polmone, le sindromi paraneoplastiche di maggiore rilevanza sono:
- sindrome di Lambert-Eaton: disordine autoimmune caratterizzato da affaticabilità muscolare dovuta dalla presenza di autoanticorpi diretti verso i canali per il calcio voltaggio dipendenti;
- ipercalcemia: aumento della concentrazione del calcio nel sangue, dovuta alla produzione da parte del tumore di PTHrP);
- sindrome da inappropriata secrezione di ADH: secrezione da parte del tumore di ormone anti-diuretico).
Continua la lettura con:
- Tumore del polmone: epidemiologia, cause, fattori di rischio
- Tumore del polmone: classificazione, anatomia patologica
- Tumore del polmone: fisiopatologia
- Tumore del polmone: sintomi e segni della presenza del tumore primario
- Tumore del polmone: sintomi e segni della presenza di metastasi
- Tumore del polmone: diagnosi, anamnesi, esame obiettivo, esami
- Tumore del polmone: stadiazione TNM, operabilità, resecabilità
- Tumore del polmone: terapia chirurgica, procedure, mortalità intraoperatoria
- Tumore del polmone: radioterapia, chemioterapia, radiologia interventistica
Per approfondire:
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore al polmone: quali sono i sintomi e quando andare dal medico
- Tumore al polmone operabile ed inoperabile: stadiazione
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Che differenza c’è tra tumore benigno o maligno, neoplasia, cancro?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Che significa malattia terminale?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Radioterapia: cos’è, come si fa, come funziona e durata del trattamento
- Chemioterapia: gli effetti collaterali più e meno comuni
- Radioterapia: rischi, dolore, fastidio ed effetti collaterali
- Differenza tra radioterapia e chemioterapia
- E’ più “pesante” la chemioterapia o la radioterapia?
- Quando si fa la radioterapia e quando la chemioterapia?
- Radioterapia stereotassica (Gamma Knife): cos’è e quando si usa?
- Chemio e radioterapia: i bambini possono visitare i parenti durante i trattamenti?
- Gravidanza e radioterapia di un parente: effetti su terzi e cosa fare
- La chemioterapia può provocare un secondo tumore?
- La chemioterapia uccide? Il lato oscuro della terapia antitumorale
- Chemioterapia in gravidanza: può far male al bambino?
- Radioterapia in gravidanza: può far male al bambino?
- Differenza tra remissione parziale, totale e guarigione
- Differenza tra esame istologico, biopsia, agoaspirato ed agobiopsia
- Quando si fa l’esame istologico e perché?
- Cure palliative: cosa sono ed a che servono?
Articoli sul fumo di sigaretta:
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Differenza tra sostanza psicotropa, stupefacente e droga
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Sindrome da astinenza da nicotina: cause, sintomi e cure
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Cos’è la nicotina e come determina dipendenza nel tabagista?
- Classifica LANCET della pericolosità delle droghe
- Quali sono le funzioni della Dopammina?
- Pornografia, masturbazione e dopamina: le droghe che distruggono il cervello
- I 5 comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Le 10 fasi (più una) che accomunano tutti i fumatori
- Quali sostanze nocive e cancerogene contiene il fumo di una sigaretta?
- Sostanze cancerogene e radioattive contenute nel fumo di sigaretta, pipa, sigaro
- Sostanze tossiche e irritanti contenute nel fumo di sigaretta, pipa e sigaro
- Attenzione ai mozziconi di sigaretta: contengono gas tossici e polonio radioattivo
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Nikodent, il dentrifricio naturale che ti aiuta a smettere di fumare
- La stevia ti aiuta a smettere di fumare sigarette: come assumerla
- Come eliminare la nicotina dal corpo nel minor tempo possibile
- Ho smesso di fumare e sono ingrassato: perché succede e come rimettersi in forma?
- Perché è così difficile smettere di fumare?
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Smettere di fumare: quanto e per quanto tempo ingrasserò? L’esperienza mia e dei miei pazienti
- Perché mi viene sempre voglia di fumare una sigaretta?
- Cosa fare quando viene voglia di fumare: come faccio a reprimerla?
- Quando passa la voglia di fumare?
- Dopo quanto posso dire di aver smesso di fumare?
- Smettere di fumare: primi giorni, i giorni più critici
- Smettere di fumare: sintomi, effetti collaterali, pancia gonfia
- Fumare in auto aumenta di cento volte l’esposizione alle sostanze nocive della sigaretta
- Fumare fa ingrassare o dimagrire?
- Ho smesso di fumare ma ora soffro di stitichezza: quali i rimedi?
- Quando passa la voglia di fumare?
- Differenza tra fumo attivo, passivo e terziario
- Perché viene voglia di fumare dopo aver fatto sesso?
- Perché il fumatore tossisce e starnutisce così spesso?
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Il video shock che ti farà passare definitivamente la voglia di fumare
- Per quali motivi si ingrassa dopo aver smesso di fumare?
- Perché fumi? La risposta più diffusa è anche la più sbagliata
- La vera rivoluzione è smettere di fumare
- Quali sono le sigarette che fanno più male alla salute? E quelle che fanno meno male?
- Vuoi guadagnare 150 euro al mese senza fare nulla per il resto della tua vita? Ecco come fare
- Tutte le falsità che girano su internet a proposito delle sigarette
- Il momento migliore per smettere di fumare è ADESSO: il fumatore vive 11 anni di vita in meno
- I benefici dello smettere di fumare
- Perché anche 10 anni dopo aver smesso di fumare, il rischio di tumore è più elevato rispetto a chi non ha mai fumato?
- Fumare non fa male: mio nonno fumava 50 sigarette al giorno e ha vissuto bene fino a 90 anni
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- I 10 motivi per smettere di fumare se vai in palestra o fai sport
- Tabagismo in aumento tra i giovanissimi: un 15enne su quattro fuma abitualmente
- Vi racconto perché chi fuma sigarette elettroniche per smettere, non solo è destinato a fallire, ma fumerà ancora più di prima
- Smettere di fumare ha i suoi svantaggi, anche “a letto”
- Più aumenta il consumo di sigarette e più diminuiscono le prestazioni fisiche
- Effetti a breve termine del fumo sullo sportivo
- Effetti a medio/lungo termine del fumo sullo sportivo
- Fumo di sigaretta, visita sportiva, capacità respiratoria e Sindrome Ostruttiva Cronica
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Polmonite batterica: cause, fattori di rischio, anatomia patologica, fisiopatologia
- Polmonite batterica: sintomi, segni, diagnosi, esami
- Polmonite batterica: trattamento, prognosi, complicanze
- Polmonite batterica: prevenzione, durata, rimedi naturali, dieta, integratori
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Polmonite da ipersensibilità (alveolite allergica estrinseca): cause, sintomi, cure
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Componenti della respirazione: centri respiratori, muscoli, chemiocettori, nervi
- Complicanze respiratorie delle malattie neuromuscolari: anatomia patologica e fisiopatologia
- Complicanze respiratorie delle malattie neuromuscolari: sintomi, segni, diagnosi
- Complicanze respiratorie delle malattie neuromuscolari: trattamento, prognosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
