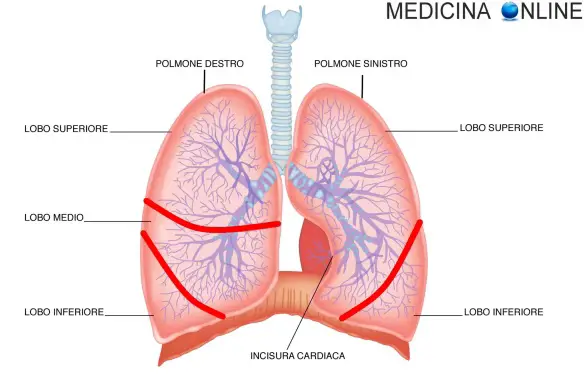
 I tumori maligni del polmone (“cancro del polmone” o “carcinoma polmonare”) sono oggi la più comune malattia maligna ad esito infausto, sia negli uomini che nelle donne, nei paesi industrializzati. Poiché l’incidenza mondiale dei tumori del polmone è in aumento, diventa sempre più importante la diagnosi precoce e una terapia più efficace. Il termine “maligno” denota il comportamento infausto del tessuto abnorme, che non assolve nessuna funzione e che si diffonde in maniera incontrollata a spese del tessuto normale, invadendo non solo i tessuti vicini al tumore primario, ma in alcuni casi diffondendosi a distanza (metastasi).
I tumori maligni del polmone (“cancro del polmone” o “carcinoma polmonare”) sono oggi la più comune malattia maligna ad esito infausto, sia negli uomini che nelle donne, nei paesi industrializzati. Poiché l’incidenza mondiale dei tumori del polmone è in aumento, diventa sempre più importante la diagnosi precoce e una terapia più efficace. Il termine “maligno” denota il comportamento infausto del tessuto abnorme, che non assolve nessuna funzione e che si diffonde in maniera incontrollata a spese del tessuto normale, invadendo non solo i tessuti vicini al tumore primario, ma in alcuni casi diffondendosi a distanza (metastasi).
Fisiopatologia
Gli elementi eziologici e favorenti (fumo di sigaretta, inquinamento ambientale, radon, amianto, infezioni, fibrosi…) portano cronicamente a mutazioni del DNA che innescano un insieme di modificazioni che hanno come risultato finale un’intensa proliferazione dell’epitelio, con più o meno gravi aberrazioni relative all’architettura del tessuto polmonare. Con il tempo e con il prolungarsi dell’esposizione dei fattori eziologici e di rischio, l’insieme di queste modificazioni costituisce il terreno sul quale origina la neoplasia, che è associata ad alterazioni microscopiche, macroscopiche e molecolari del tessuto polmonare, alterazioni che compromettono la normale anatomia e fisiologia del polmone. Tali alterazioni sono diverse in base al tipo di tumore polmonare, ricordiamo infatti che i tumori maligni del polmone possono essere distinti in:
- carcinomi polmonari non a piccole cellule (NSCLC) a loro volta distinti in:
- carcinoma polmonare a cellule squamose o “carcinoma squamoso” o “carcinoma epidermoide” o “carcinoma squamocellulare”;
- adenocarcinoma polmonare;
- carcinoma bronchioloalveolare (in alcuni casi considerato come sottotipo dell’adenocarcinoma bronchiale);
- carcinoma polmonare a grandi cellule.
- carcinoma polmonare a piccole cellule (SCLC).
Le anomalie che sono alla base di un tumore polmonare, come avviene in molti altri tipi di tumori, non si determinano in tempi brevi: occorrono infatti molti anni affinché uno o più stimoli cancerogeni, rappresentati dal contatto con uno dei fattori eziologici e di rischio, possano promuovere alterazioni tali da innescare lo sviluppo di tumore maligno. Si osserva alla progressione:
- tessuto sano colpito dai fattori eziologici e di rischio;
- iperplasia;
- metaplasia;
- displasia;
- neoplasia.
Nell’epitelio bronchiale, l’esposizione ripetitiva al fumo porta a un’intensa proliferazione (iperplasia), che tuttavia per definizione non possiede le alterazioni genetiche tipiche del tumore. Con il tempo e il perdurare dello stimolo, le cellule che costituiscono il tessuto iperplastico possono andare incontro a un processo definito metaplasia, un particolare evento caratterizzato dalla trasformazione di un tipo cellulare in un altro. Nel caso del polmone, la metaplasia è rappresentata dalla trasformazione delle cellule che compongono l’epitelio da cilindriche a fusate, assumendo un aspetto pavimentoso stratificato (metaplasia squamosa). Il passo successivo è la displasia, in cui si alterata la normale architettura tissutale: le cellule proliferano in modo non più ordinato in base alla fisiologica anatomia del tessuto polmonare, ma verranno a svilupparsi, ad esempio, in contesti di pertinenza di altri tessuti. Nel polmone questo è visibile, poiché le cellule pavimentose non si disporranno più verso il lume del bronco, ma tenderanno ad accumularsi negli strati medi e inferiori della mucosa. Differentemente dalla metaplasia, che può essere risolta eliminando lo stimolo nocivo, la displasia è un processo irreversibile e rappresenta la base dal quale si genera la neoplasia sotto forma di carcinoma in situ, definito come una lesione neoplastica che non ha ancora oltrepassato il limite imposto dalla membrana basale.
La compromissione dell’apoptosi, l’angiogenesi, l’invasione tessutale, la diffusione metastatica e tutti gli eventi legati alla presenza del tumore, interferiscono con la normale anatomo-fisiologia polmonare. I tumori del polmone possono influenzare la funzionalità respiratoria in diversi modi, a secondo delle dimensioni e della localizzazione. I segni e sintomi che si manifestano nei soggetti con carcinoma del polmone sono direttamente correlati a:
- rapidità e tipologia di crescita del tumore;
- grandezza del tumore;
- invasione o ostruzione delle strutture adiacenti;
- coinvolgimento dei linfonodi regionali;
- presenza di metastasi a distanza.
I piccoli tumori periferici possono non ostacolare la respirazione in maniera evidente mentre quelli più voluminosi possono invece invadere il parenchima e ridurre il volume polmonare proporzionalmente alle dimensioni della massa neoplastica, ostruendo le vie aeree principali e provocando il ristagno delle secrezioni con notevole compromissione degli scambi gassosi nelle regioni distalmente all’ostruzione. La regione colpita va tipicamente incontro ad atelettasia e diventa un terreno suscettibile di sviluppare un processo infettivo.
I tumori periferici possono provocare dolore a causa del possibile coinvolgimento pleurico. Per lo stesso motivo, si può sviluppare un versamento pleurico (e relativa grave dispnea) spesso di carattere essudativo e francamente emorragico. Il coinvolgimento della parete toracica può dar luogo a dispnea in seguito a insufficienza respiratoria di tipo restrittivo. Tumori che originano dalle porzioni superiori del polmone (tumore di Pancoast), possono dar origine a un quadro sindromico definito sindrome di Pancoast o sindrome del tumore del solco superiore, caratterizzato dal coinvolgimento compressivo o infiltrativo dell’ottavo nervo cervicale e del primo-secondo nervo toracico. La sindrome di manifesta con dolore alla spalla che si irradia lungo il lato ulnare dell’arto superiore corrispondente. Il quadro può essere confermato da una radiografia che dimostri l’opacità apicale e l’infiltrazione della prima o seconda costa. Riconosce invece la compressione delle strutture del sistema nervoso simpatico il quadro clinico denominato sindrome di Bernard-Horner, caratterizzato dalla triade miosi (pupilla ristretta), blefaroptosi (palpebra abbassata) ed enoftalmo (occhio infossato) nel lato colpito.
Il tumore del pomone può compromettere il normale funzionamento di vari organi ed apparati, in modo indiretto, tramite la diffusione metastatica del tumore primario. Il carcinoma polmonare metastatizza più spesso a:
- linfonodi;
- cervello;
- surreni;
- ossa;
- midollo spinale;
- fegato;
- mammella.
Meno frequentemente, le metastasi possono presentarsi anche nello stesso polmone ed al pericardio. Le metastasi al cervello possono esordire con:
- sintomi focali;
- parestesie;
- scosse cloniche;
- epilessia;
- disturbi nel comportamento (se intaccato lobo frontale);
- disturbi della sensibilità;
- disturbi del movimento.
Il surrene rappresenta un sito di metastasi specifico per il carcinoma del polmone e per altre poche forme neoplastiche, con effetti metabolici che si contestualizzano in una sindrome di Addison e possono rappresentare un’importante causa di comorbidità. Le metastasi ossee sono associate a un’intensa sintomatologia dolorosa per distensione e infiltrazione del periostio.
Il tumore polmonare spesso determina una sindrome paraneoplastica. Con “sindrome paraneoplastica” si definisce l’insieme di segni, sintomi ed alterazioni morfologico-funzionali che un tumore maligno è in grado di dare a distanza dalla sede di sviluppo primitivo o di sviluppo delle metastasi. Un carcinoma del polmone viene spesso scoperto proprio in seguito all’evidenza clinica di una sindrome paraneoplastica, che rappresenta – per il medico esperto – un notevole campanello d’allarme, specie se il paziente ha forti fattori di rischio (ad esempio è un forte fumatore). Nel carcinoma del polmone, le sindromi paraneoplastiche di maggiore rilevanza sono:
- sindrome di Lambert-Eaton: disordine autoimmune caratterizzato da affaticabilità muscolare dovuta dalla presenza di autoanticorpi diretti verso i canali per il calcio voltaggio dipendenti;
- ipercalcemia: aumento della concentrazione del calcio nel sangue, dovuta alla produzione da parte del tumore di PTHrP);
- sindrome da inappropriata secrezione di ADH: secrezione da parte del tumore di ormone anti-diuretico).
In genere la presenza di metastasi (M1 alla stadiazione TNM) pone il paziente in condizioni critiche: ricordiamo infatti che con M1, a prescindere dalle caratteristiche del tumore (T) e dell’interessamento o meno dei linfonodi (L), il paziente è in stadio IV, cioè nella maggioranza dei casi inoperabile e con una sopravvivenza a 5 anni estremamente bassa.
Continua la lettura con:
- Tumore del polmone: epidemiologia, cause, fattori di rischio
- Tumore del polmone: classificazione, anatomia patologica
- Tumore del polmone: sintomi e segni della presenza del tumore primario
- Tumore del polmone: sintomi e segni della presenza di metastasi
- Tumore del polmone: diagnosi, anamnesi, esame obiettivo, esami
- Tumore del polmone: stadiazione TNM, operabilità, resecabilità
- Tumore del polmone: terapia chirurgica, procedure, mortalità intraoperatoria
- Tumore del polmone: radioterapia, chemioterapia, radiologia interventistica
- Tumore del polmone: prognosi, mortalità, sopravvivenza
Per approfondire:
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore al polmone: quali sono i sintomi e quando andare dal medico
- Tumore al polmone operabile ed inoperabile: stadiazione
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Che differenza c’è tra tumore benigno o maligno, neoplasia, cancro?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Che significa malattia terminale?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Radioterapia: cos’è, come si fa, come funziona e durata del trattamento
- Chemioterapia: gli effetti collaterali più e meno comuni
- Radioterapia: rischi, dolore, fastidio ed effetti collaterali
- Differenza tra radioterapia e chemioterapia
- E’ più “pesante” la chemioterapia o la radioterapia?
- Quando si fa la radioterapia e quando la chemioterapia?
- Radioterapia stereotassica (Gamma Knife): cos’è e quando si usa?
- Chemio e radioterapia: i bambini possono visitare i parenti durante i trattamenti?
- Gravidanza e radioterapia di un parente: effetti su terzi e cosa fare
- La chemioterapia può provocare un secondo tumore?
- La chemioterapia uccide? Il lato oscuro della terapia antitumorale
- Chemioterapia in gravidanza: può far male al bambino?
- Radioterapia in gravidanza: può far male al bambino?
- Differenza tra remissione parziale, totale e guarigione
- Differenza tra esame istologico, biopsia, agoaspirato ed agobiopsia
- Quando si fa l’esame istologico e perché?
- Cure palliative: cosa sono ed a che servono?
Articoli sul fumo di sigaretta:
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Differenza tra sostanza psicotropa, stupefacente e droga
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Sindrome da astinenza da nicotina: cause, sintomi e cure
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Cos’è la nicotina e come determina dipendenza nel tabagista?
- Classifica LANCET della pericolosità delle droghe
- Quali sono le funzioni della Dopammina?
- Pornografia, masturbazione e dopamina: le droghe che distruggono il cervello
- I 5 comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Le 10 fasi (più una) che accomunano tutti i fumatori
- Quali sostanze nocive e cancerogene contiene il fumo di una sigaretta?
- Sostanze cancerogene e radioattive contenute nel fumo di sigaretta, pipa, sigaro
- Sostanze tossiche e irritanti contenute nel fumo di sigaretta, pipa e sigaro
- Attenzione ai mozziconi di sigaretta: contengono gas tossici e polonio radioattivo
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Nikodent, il dentrifricio naturale che ti aiuta a smettere di fumare
- La stevia ti aiuta a smettere di fumare sigarette: come assumerla
- Come eliminare la nicotina dal corpo nel minor tempo possibile
- Ho smesso di fumare e sono ingrassato: perché succede e come rimettersi in forma?
- Perché è così difficile smettere di fumare?
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Smettere di fumare: quanto e per quanto tempo ingrasserò? L’esperienza mia e dei miei pazienti
- Perché mi viene sempre voglia di fumare una sigaretta?
- Cosa fare quando viene voglia di fumare: come faccio a reprimerla?
- Quando passa la voglia di fumare?
- Dopo quanto posso dire di aver smesso di fumare?
- Smettere di fumare: primi giorni, i giorni più critici
- Smettere di fumare: sintomi, effetti collaterali, pancia gonfia
- Fumare in auto aumenta di cento volte l’esposizione alle sostanze nocive della sigaretta
- Fumare fa ingrassare o dimagrire?
- Ho smesso di fumare ma ora soffro di stitichezza: quali i rimedi?
- Quando passa la voglia di fumare?
- Differenza tra fumo attivo, passivo e terziario
- Perché viene voglia di fumare dopo aver fatto sesso?
- Perché il fumatore tossisce e starnutisce così spesso?
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Il video shock che ti farà passare definitivamente la voglia di fumare
- Per quali motivi si ingrassa dopo aver smesso di fumare?
- Perché fumi? La risposta più diffusa è anche la più sbagliata
- La vera rivoluzione è smettere di fumare
- Quali sono le sigarette che fanno più male alla salute? E quelle che fanno meno male?
- Vuoi guadagnare 150 euro al mese senza fare nulla per il resto della tua vita? Ecco come fare
- Tutte le falsità che girano su internet a proposito delle sigarette
- Il momento migliore per smettere di fumare è ADESSO: il fumatore vive 11 anni di vita in meno
- I benefici dello smettere di fumare
- Perché anche 10 anni dopo aver smesso di fumare, il rischio di tumore è più elevato rispetto a chi non ha mai fumato?
- Fumare non fa male: mio nonno fumava 50 sigarette al giorno e ha vissuto bene fino a 90 anni
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- I 10 motivi per smettere di fumare se vai in palestra o fai sport
- Tabagismo in aumento tra i giovanissimi: un 15enne su quattro fuma abitualmente
- Vi racconto perché chi fuma sigarette elettroniche per smettere, non solo è destinato a fallire, ma fumerà ancora più di prima
- Smettere di fumare ha i suoi svantaggi, anche “a letto”
- Più aumenta il consumo di sigarette e più diminuiscono le prestazioni fisiche
- Effetti a breve termine del fumo sullo sportivo
- Effetti a medio/lungo termine del fumo sullo sportivo
- Fumo di sigaretta, visita sportiva, capacità respiratoria e Sindrome Ostruttiva Cronica
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Polmonite batterica: cause, fattori di rischio, anatomia patologica, fisiopatologia
- Polmonite batterica: sintomi, segni, diagnosi, esami
- Polmonite batterica: trattamento, prognosi, complicanze
- Polmonite batterica: prevenzione, durata, rimedi naturali, dieta, integratori
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Polmonite da ipersensibilità (alveolite allergica estrinseca): cause, sintomi, cure
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Componenti della respirazione: centri respiratori, muscoli, chemiocettori, nervi
- Complicanze respiratorie delle malattie neuromuscolari: anatomia patologica e fisiopatologia
- Complicanze respiratorie delle malattie neuromuscolari: sintomi, segni, diagnosi
- Complicanze respiratorie delle malattie neuromuscolari: trattamento, prognosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
