 Con “malattia interstiziale polmonare” o “interstiziopatia polmonare” o “pneumopatia infiltrativa diffusa” o “pneumopatia interstiziale” (in inglese “interstitial lung disease” da cui l’acronimo “ILD”, o “diffuse parenchymal lung disease” da cui l’acronimo “DPLD”) in medicina si intende un gruppo di varie condizioni patologiche a diversa eziologia che determinano un quadro anatomopatologico caratterizzato da infiammazione polmonare diffusa, alterazione dell’interstizio polmonare (il tessuto di rivestimento degli alveoli polmonari) e finale fibrosi delle vie aree inferiori, la quale compromette gli scambi gassosi.
Con “malattia interstiziale polmonare” o “interstiziopatia polmonare” o “pneumopatia infiltrativa diffusa” o “pneumopatia interstiziale” (in inglese “interstitial lung disease” da cui l’acronimo “ILD”, o “diffuse parenchymal lung disease” da cui l’acronimo “DPLD”) in medicina si intende un gruppo di varie condizioni patologiche a diversa eziologia che determinano un quadro anatomopatologico caratterizzato da infiammazione polmonare diffusa, alterazione dell’interstizio polmonare (il tessuto di rivestimento degli alveoli polmonari) e finale fibrosi delle vie aree inferiori, la quale compromette gli scambi gassosi.
Queste patologie sono anche raggruppate sotto il termine di “fibrosi polmonare“, perché la reazione fibrotica parenchimale rappresenta, in ultima analisi, il risultato finale della malattia. Numerose sono le condizioni che esitano nella fibrosi polmonare, alcune delle quali ad eziologia non del tutto nota o sconosciuta, come la sarcoidosi, l’artrite reumatoide e la fibrosi polmonare idiopatica, altre da causa conosciuta, come quelle causate da inalazione di sostanze nocive che comprendono l’asbestosi, la silicosi e le polmoniti da ipersensibilità. Anche farmaci chemioterapici, l’ossigenoterapia e la radioterapia possono essere responsabili della fibrosi polmonare: le malattie polmonari indotte da farmaci sono la causa principale di morbilità e di mortalità nei pazienti neoplastici in trattamento chemioterapico.
Diagnosi
La diagnosi si serve di vari strumenti, tra cui:
- anamnesi;
- esame obiettivo;
- radiografie e tomografia computerizzata (TC) del torace;
- test di funzionalità polmonare;
- esame del sangue venoso;
- emogasanalisi arteriosa.
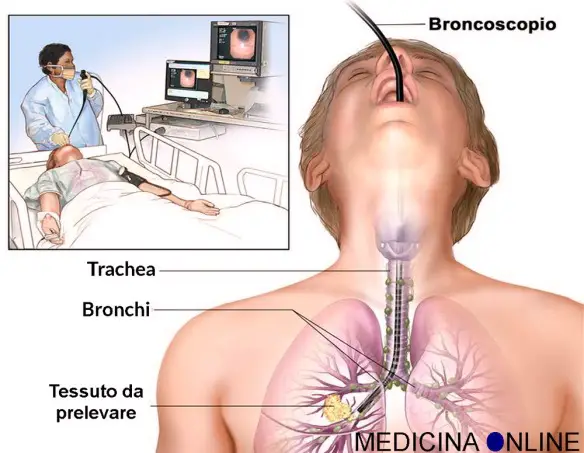
Essendo le malattie a monte di un malattia interstiziale polmonare, molto varie, possono essere eseguiti vari test diagnostici, che possono variare in base alla malattia sospettata. In casi dubbi, oltre agli strumenti prima elencati, possono essere eseguiti esami più invasivi come endoscopia e biopsia polmonare con esame del tessuto prelevato tramite broncoscopia a fibre ottiche (biopsia polmonare transbronchiale). In alcuni casi si rende necessario un prelievo di tessuto più ampio: per questo motivo può essere usato un toracoscopio (biopsia polmonare toracoscopica video-assistita).
Sintomi all’anamnesi
I sintomi dell’interessamento polmonare sono simili, indipendentemente dalla causa sottostante. Inoltre, essi sono aspecifici e potrebbero suggerire diverse eziologie, comprese la pneumopatia ostruttiva, cardiopatie o malattie vascolari polmonari. I sintomi di esordio della fibrosi polmonare sono di solito la dispnea ingravescente sotto sforzo o tosse non produttiva. Inizialmente i pazienti avvertono dispnea soltanto dopo uno sforzo intenso. Con il progredire della malattia la difficoltà respiratoria compare per sforzi sempre più leggeri. Nelle fasi molto avanzate della malattia, la dispnea compare anche a riposo. La malattia interstiziale polmonare può portare alla ipertensione polmonare e quindi all’insufficienza del cuore destro (cuore polmonare). Questa condizione è caratterizzata dalla presenza di edema principalmente a livello del fegato e degli arti inferiori. Un’attenta storia clinica deve considerare anche l’attività lavorativa e l’ambiente del paziente. Ugualmente importante è raccogliere attentamente l’anamnesi patologica remota e farmaco logica. Lo scopo di queste indagini è di determinare se il paziente è stato esposto a sostanze notoriamente responsabili di patologie interstiziali polmonari, nel qual caso può variare enormemente la valutazione e il trattamento.
Segni all’esame obiettivo
L’esame obiettivo in pazienti con malattia interstiziale polmonare è spesso estremamente aspecifico. Non si rilevano aspetti abnormi nella fase iniziale della malattia; col progredire del processo fibrosclerotico compaiono tachipnea e rantoli e crepitii inspiratori. In presenza di ipertensione polmonare, diventa preminente la componente polmonare del secondo tono cardiaco. Altri segni del cuore polmonare sono la distensione delle vene giugulari e l’edema agli arti inferiori. Un reperto frequente è l’ippocratismo digitale, particolarmente nell’asbestosi e nella fibrosi polmonare idiopatica. Se la causa della fibrosi polmonare è una patologia sistemica, l’esame obiettivo può anche rivelare anomalie specifiche associate alla malattia di base. Per esempio, l’interessamento polmonare in caso di malattia reumatica è quasi sempre accompagnato dall’artrite. I pazienti con sarcoidosi possono dimostrare rash, linfadenopatia o aritmie. Un esame obiettivo completo è indispensabile, perché oltre a stabilire una guida per la ricerca dell’eziologia della fibrosi polmonare esso può fornire un’indicazione della gravità della malattia.
Esami di laboratorio
Sia la PO2 che la PCO2 nel sangue arterioso (rilevati all’emogasanalisi arterioso) sono normali della fase iniziale della malattia. Con la progressione del processo patologico aumenta il gradiente alveolo-capillare della tensione dell’ossigeno P(A – a)O2. Un reperto frequente è l’ipossiemia, che se dapprima è associata allo sforzo nella fase avanzata della malattia può essere presente anche a riposo. Nella fase terminale della fibrosi polmonare può anche comparire ipercapnia. I volumi e le capacità polmonari sono inizialmente normali, ma entrambi diminuiscono durante il decorso della malattia (15). Nella maggior parte dei pazienti con malattia interstiziale polmonare i test di funzionalità respiratoria di solito dimostrano un difetto a carattere puramente restrittivo. Questa condizione è caratterizzata da una riduzione della capacità vitale forzata (FVC) e del volume espiratorio forzato in un secondo (FEV). La riduzione della FEV1 è proporzionale a quella della FVC, per cui il rapporto FEV1:FVC rimane normale. Di solito si osserva anche la riduzione di altri parametri dei volumi respiratori come la capacità polmonare totale (TLC) e il volume residuo (RV).
La compliance polmonare decresce con il progredire dell’interessamento d’organo. Ciò è in parte dovuto alla fibrosi del polmone e alla formazione degli spazi aerei cistici. Un parametro attendibile della capacità di diffusione polmonare (DLco) è l’area di superficie capillare alveolare funzionante. Con l’aggravamento della malattia interstiziale aumenta la distruzione del parenchima polmonare e si abbassa la DLco. Tra i test standard della funzionalità respiratoria una DLco abnorme può rappresentare il segno d’esordio della patologia interstiziale.
La desaturazione dell’ossigeno durante l’attività è un dato frequente in questi pazienti e di solito costituisce la prima alterazione respiratoria evidenziabile. La desaturazione durante lo sforzo fisico è provocata dal peggioramento del rapporto ventilazione/perfusione (corrispondenza V/Q) e dalla riduzione del tempo di transito delle emazie attraverso i capillari alveolari.
Diagnostica per immagini
La malattia interstiziale interessa diffusamente entrambi i polmoni e presenta un quadro tipico all’esame radiologico standard del torace. Il radiogramma è normale nella fase iniziale della malattia; il primo segno radiologico abnorme a comparire è frequentemente l’aspetto a “vetro smerigliato” dei campi polmonari.
Un’altra presentazione radiologica della malattia è la opacizzazione polmonare diffusa (presenza di infiltrati). Il quadro radiologico è caratterizzato dalla presenza di piccoli noduli (opacità nodulari), di linee (aspetto reticolare) o entrambi (aspetto reticolonodulare). Alcuni radiogrammi del torace dimostrano aspetti specifici, che sono
indicativi di un determinato processo patologico. Per esempio, la sarcoidosi è spesso associata a tumefazione dei linfonodi ilari (linfadenopatia ilare); la granulomatosi di Wegener è associata alla formazione di cavità e di noduli nei lobi inferiori; nell’asbestosi si incontrano spesso placche calcifiche nelle cavità pleuriche. Nella maggior parte dei casi di malattia interstiziale polmonare l’esame radiologico dimostra un aumento progressivo delle opacità, un processo che culmina con lo sviluppo del “polmone ad alveare”. Quest’immagine è creata dalla presenza delle cisti che caratterizzano l’aspetto anatomopatologico della malattia interstiziale nella fase terminale.
Nelle aeree di infiammazione si può osservare l’assorbimento del gallio-67 radioattivo. Nei pazienti con interstiziopatia, quindi, la scintigrafia polmonare frequentemente dimostra l’uptake dell’isotopo. Infatti, può essere stabilita una certa correlazione tra il processo infiammatorio e la deposizione di gallio-67 nei polmoni. La scintigrafia al gallio è stata anche impiegata per determinare l’efficacia della terapia.
Altri esami
Oltre ad una meticolosa raccolta dell’anamnesi e all’esame obiettivo, per la conferma della malattia interstiziale polmonare sono spesso necessari biopsia, endoscopia, indagini di laboratorio e documentazione radiologica. Dal punto di visto microscopico, campioni diversi dello stesso paziente possono dimostrare stadi estremamente variabili della malattia, infatti è possibile riscontrare contemporaneamente tipiche lesioni patologiche, tessuto polmonare sano e regioni fibrosclerotiche allo stadio terminale. Affinché il campione bioptico sia prelevato con certezza da aree che presentano le caratteristiche modificazioni è spesso necessario effettuare la biopsia a cielo aperto. Nella sarcoidosi, invece, le alterazioni patologiche sono così tipiche e diffuse che è sufficiente un piccolissimo campione di tessuto per stabilire la diagnosi.
Questi piccoli campioni possono essere ottenuti mediante broncoscopio, con la tecnica definita biopsia transbronchiale. Per eseguire la biopsia transbronchiale il broncoscopio viene posizionato nelle piccole vie aeree e una pinza viene fatta passare oltre il campo di visione dell’operatore nelle regioni periferiche del polmone, dove vengono raccolti piccoli frustoli di tessuto. Un’altra tecnica diagnostica è il lavaggio broncoalveolare, questo viene eseguito attraverso un broncoscopio inserito nei bronchi segmentali o nei bronchioli. Lo spazio aereo oltre il broncoscopio è sottoposto a lavaggio con soluzione salina; il liquido che viene quindi recuperato per aspirazione contiene un piccolo numero di cellule, la maggior parte delle quali di origine alveolare, rappresentative delle cellule associate al processo infiammatorio. Lo studio citologico del lavaggio broncoalveolare può fornire indicazioni sulla causa della malattia interstiziale polmonare e può anche essere utile per seguire l’evoluzione del processo infiammatorio e la risposta alla terapia.
Sullo stesso argomento:
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
Per approfondire:
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
