 Con “malattia interstiziale polmonare” o “interstiziopatia polmonare” o “pneumopatia infiltrativa diffusa” o “pneumopatia interstiziale” (in inglese “interstitial lung disease” da cui l’acronimo “ILD”, o “diffuse parenchymal lung disease” da cui l’acronimo “DPLD”) in medicina si intende un gruppo di varie condizioni patologiche a diversa eziologia che determinano un quadro anatomopatologico caratterizzato da:
Con “malattia interstiziale polmonare” o “interstiziopatia polmonare” o “pneumopatia infiltrativa diffusa” o “pneumopatia interstiziale” (in inglese “interstitial lung disease” da cui l’acronimo “ILD”, o “diffuse parenchymal lung disease” da cui l’acronimo “DPLD”) in medicina si intende un gruppo di varie condizioni patologiche a diversa eziologia che determinano un quadro anatomopatologico caratterizzato da:
- infiammazione polmonare diffusa;
- alterazione dell’interstizio polmonare ;
- fibrosi delle vie aree inferiori, che compromette gli scambi gassosi.
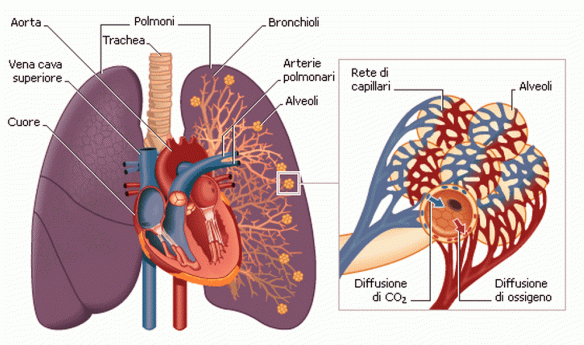
Lo “spazio interstiziale” è composto dalle pareti delle cavità aeree dei polmoni (alveoli) e dagli spazi adiacenti ai vasi sanguigni e le piccole vie aeree. Le patologie che fanno parte del gruppo delle malattie interstiziali polmonari sono anche raggruppate sotto il termine di “fibrosi polmonare“, perché la reazione fibrotica parenchimale rappresenta, in ultima analisi, il risultato finale della malattia.
L’espressione “interstiziopatia polmonare” viene usato per descrivere queste patologie indipendentemente dal fatto che il processo patologico abbia origine dall’interstizio o da altre localizzazioni nell’ambito del parenchima polmonare.
Numerose sono le condizioni che esitano nella fibrosi polmonare, alcune delle quali ad eziologia sconosciuta, come la sarcoidosi, l’artrite reumatoide e la fibrosi polmonare idiopatica. Patologie interstiziali in cui è invece noto che la causa è l’inalazione di sostanze nocive, comprendono l’asbestosi, la silicosi e le polmoniti da ipersensibilità. Anche farmaci chemioterapici, l’ossigenoterapia e la radioterapia possono essere responsabili della fibrosi polmonare.
Cenni storici
Le prime descrizioni della malattia interstiziale polmonare riguardavano operai esposti a polveri inorganiche. Già il celebre Ippocrate di Cos, quasi 2500 anni fa, si era accorto delle difficoltà respiratorie che frequentemente si verificavano nei minatori. Anatomopatologi olandesi hanno più volte osservato una consistenza sabbiosa del polmone di pazienti che avevano lavorato nelle miniere. La letteratura medica nell’Inghilterra del diciannovesimo secolo contiene molte accurate descrizioni delle patologie polmonari correlate alla inalazione di polveri (pneumoconiosi). All’inizio del nostro secolo, la pneumoconiosi nei lavoratori nelle miniere di carbone ha sollevato un enorme interesse medico-legale. La sicurezza di questi operai ha scatenato un intenso dibattito politico, che si è concluso con l’emanazione delle “Black Lung Laws” (“leggi del pomone nero”, riguardanti la tutela del paziente con antracosi). Queste leggi assegnano ai pazienti affetti da pneumoconiosi contratta in miniera un risarcimento economico. La sarcoidosi cutanea è stata descritta per la prima volta nel 1869 da due dermatologi, ma l’interessamento sarcoidosico polmonare è stato osservato solo dopo alcuni decenni. La fibrosi polmonare idiopatica è stata invece descritta per la prima volta nel 1944; una scoperta relativamente recente rispetto alle altre forme di patologia interstiziale polmonare.
Epidemiologia
Le patologie che fanno parte del gruppo delle malattie interstiziali polmonari, prese singolarmente, sono abbastanza rare, tuttavia prese in quanto gruppo rappresentano insieme la causa più frequente di malattia polmonare cronica non ostruttiva, e costituiscono, come gruppo, quasi il 20% di tutte le malattie croniche del polmone.
Eventi che portano alla malattia interstiziale polmonare
Tutte le forme di patologia interstiziale del polmone seguono una chiara catena di eventi:
- lesione al parenchima del polmone;
- infiammazione;
- riparazione disordinata del tessuto interessato;
- fibrosi polmonare;
- malattia polmonare in stadio terminale.
In un dato paziente, questi stadi possono essere presenti contemporaneamente.
In questo schema, il primum movens della malattia è una lesione parenchimale polmonare. Questa promuove una intensa reazione immunitaria ed infiammatoria che porta alla distruzione del parenchima polmonare, cui fa seguito un processo disordinato di riparazione. Questo è, a sua volta, responsabile della reazione fibrotica polmonare che eventualmente evolve verso la malattia terminale.
Cause conosciute e sconosciute
Il numero di condizioni patologiche che possono essere responsabili della malattia interstiziale polmonare è molto elevato. In genere queste sono classificate in base alla causa a monte che l’ha determinata. Poiché è possibile identificare l’agente
responsabile del danno al polmone solo in circa un terzo circa dei pazienti, è possibile distinguere le malattie interstiziali polmonari in quelle determinate da eziologia nota e quelle da eziologia ancora incerta o “idiopatiche”, cioè quelle con cause completamente sconosciute. Malattie interstiziali polmonari ad eziologia nota, sono ad esempio:
- malattie interstiziali polmonari da polveri inorganiche;
- polmoniti da ipersensibilità (tra cui la malattia da fieno);
- malattie interstiziali polmonari da farmaci;
- malattie interstiziali polmonari da tossine;
- malattie interstiziali polmonari da radiazioni;
- malattie interstiziali polmonari da agenti infettivi (virus e batteri).
Malattie interstiziali polmonari ad eziologia non completamente nota o sconosciuta, sono ad esempio:
- sarcoidosi (probabile eziologia autoimmune);
- polmoniti interstiziali idiopatiche;
- collagenopatie vascolari;
- polmonite interstiziale usuale (UIP);
- fibrosi polmonare idiopatica.
Forme rare di interstiziopatie, sono:
- polmonite eosinofila, una pneumopatia interstiziale idiopatica;
- bronchiolite respiratoria con interstiziopatia (RB-ILD), o “malattia polmonare interstiziale associata a bronchiolite”;
- polmonite interstiziale desquamativa, una interstiziopatia idiopatica dovuta ad un accumulo di macrofagi a livello alveolare;
- polmonite interstiziale linfocitaria (LIP), una polmonite interstiziale caratterizzata da un’iperplasia del tessuto linfatico;
- polmonite interstiziale acuta (AIP) (o ARDS idiopatico);
- polmonite interstiziale non specifica (NSIP), una interstiziopatia polmonare infiammatoria;
- danno alveolare diffuso (DAD);
- bronchiolite obliterante.
Le tipiche polveri inorganiche che possono provocare la malattia interstiziale polmonare comprendono l’asbesto, il silice (sabbia), il carbone e il talco. Queste sostanze provocano un danno polmonare epiteliale o endoteliale per mezzo di un effetto tossico diretto, indirettamente attraverso la produzione di metaboliti tossici o per attivazione della risposta immune. Forse la malattia più importante provocata dalla inalazione di polveri inorganiche è la pneumoconiosi dei minatori di carbone, la cui incidenza è di circa 0.4% tra gli individui che vengono a contatto regolarmente con la polvere di carbone.
L’inalazione delle polveri organiche può invece provocare una forma di malattia interstiziale polmonare nota come polmonite da ipersensibilità. Questa patologia è associata alla esposizione ripetuta ad antigeni organici. Nei pazienti suscettibili, il contatto continuo con l’antigene determina una reazione allergica abnorme, che risulta distruttiva per il parenchima polmonare. Tra i numerosi antigeni organici che possono provocare la polmonite da ipersensibilità uno dei meglio conosciuti appartiene ad un gruppo di batteri noti come Tbermopbilic actinomycetes. La temperatura ottimale per la crescita di questo micro-organismo è tra 45°C e 60°C, che è quella raggiunta durante il processo di decomposizione di sostanze vegetali. L’esposizione ripetuta a polveri contenenti il T. actinomycetes sarà la causa della precipitazione della malattia negli individui suscettibili. La denominazione di diverse forme di polmonite da ipersensibilità deriva dalla sostanza organica che contiene l’antigene di T. actinomycetes; queste comprendono:
- polmone da umidificatore (condotti del condizionatore d’aria o di umidificatori),
- polmone da bagassosi (canna da zucchero),
- polmone dei coltivatori di funghi,
- polmone del contadino (fieno),
- polmone dei lavoratori di cereali.
Il T. actinomycetes rappresenta soltanto un gruppo dei numerosi organismi che posseggono antigeni che possono provocare la polmonite da iper-sensibilità; altri sono rappresentati da miceti, actinomiceti, batteri, parassiti, insetti e mammiferi.
L’impiego a scopo terapeutico di ossigeno ad elevate pressioni e per diverse ore o giorni può indurre un danno polmonare acuto. Negli animali, alterazioni polmonari patologiche possono essere osservate dopo 12 ore di somministrazione di ossigeno puro; l’edema polmonare compare dopo 48 ore, al quale in genere fa seguito la sindrome del distress respiratorio (ARDS). Per molte delle varie forme di malattia interstiziale polmonare l’eziologia è sconosciuta. Queste comprendono la sarcoidosi, le collagenopatie vascolari e la fibrosi polmonare idiopatica. Anche se il danno iniziale che scatena il processo patologico rimane sconosciuto, tutte queste malattie sono caratterizzate da un’intensa reazione immunitaria, che esita nella distruzione del parenchima polmonare e successivi fenomeni fibrosclerotici.
Interstiziopatia polmonare da farmaci e sostanze stupefacenti
Una “fetta” importante del grande gruppo delle malattie interstiziali polmonari è senza dubbio rappresentato dalle interstiziopatie polmonari provocate da farmaci. Se il danno indotto dal farmaco viene riconosciuto precocemente, sarà possibile interrompere la somministrazione dell’agente causale, con conseguente arresto dell’estensione e possibile inversione del processo patologico. Numerosi sono i farmaci che notoriamente inducono danno polmonare, molti dei quali impiegati nella terapia antitumorale. Un elenco parziale di farmaci e sostanze associati allo sviluppo della malattia interstiziale polmonare, è la seguente:
- Chemioterapici
- Bleomicina
- Busulfano
- Ciclofosfamide
- Citosina arabinoside
- Metotrexate
- Antibiotici
- Nitrofurantoina
- Antiinfiammatori
- Sali d’oro
- Acido acetilsalicilico
- Cardiovascolari
- Amiodarone
- Sostanze stupefacenti
- Eroina
- Propossifene
Le malattie polmonari indotte da farmaci sono la causa principale di morbilità e di mortalità nei pazienti neoplastici in trattamento chemioterapico. Fino al 20% di questi pazienti che sviluppano lesioni infiltrative diffuse hanno una interstiziopatia polmonare, che in molti casi rappresenta la causa dell’exitus. Molti farmaci chemioterapici inducono una reazione polmonare entro poche settimane dall’esposizione, ma alcuni di essi possono provocare una malattia polmonare anche molti mesi dopo l’ultima dose.
L’amiodarone è un potente farmaco antiaritmico impiegato in pazienti con aritmie gravi che non rispondono ad altri regimi terapeutici. La malattia polmonare da amiodarone è dose-dipendente. I pazienti che ricevono dosi elevate di questo farmaco hanno una maggiore incidenza di tossicità rispetto a quelli che ricevono basse dosi. L’incidenza delle complicanze polmonari attribuibili a questo composto è tra l’1% e il 18%. A causa del rischio della tossicità, l’amiodarone è impiegato soltanto dopo che altri farmaci antiaritmici si sono dimostrati inefficaci. Dovesse verificarsi lo sviluppo di una pneumopatia secondaria all’amiodarone diventa difficile decidere se continuare, ridurre o sospendere del tutto la terapia, accettando il tal caso il rischio della morte improvvisa cardiaca che tale misura comporta. La nitrofurantoina è un antibiotico particolarmente efficace nel trattamento delle infezioni delle vie urinarie, ma in rare occasioni è stato tuttavia riportato lo sviluppo di una malattia interstiziale polmonare. La tossicità polmonare da nitrofurantoina è costituita da una reazione acuta che inizia alcune ore o pochi giorni dopo la prima dose, o da una reazione cronica che può comparire anche dopo mesi o anni di terapia. Sostanze stupefacenti, particolarmente i narcotici come l’eroina, possono provocare edema polmonare acuto non cardiogeno. In queste preparazioni può essere occasionalmente contenuto talco; questa sostanza è impiegata per il taglio della dose oppure è contenuta nelle compresse utilizzate per ottenere una preparazione iniettabile. La somministrazione endovenosa (EV) del talco provoca una reazione granulomatosa nei piccoli vasi sanguigni e nell’interstizio polmonare.
Sullo stesso argomento:
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
Per approfondire:
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
