 Principio attivo
Principio attivo
Con “principio attivo” (in inglese “active ingredient”) in chimica si intende una specifica sostanza dotata di una specifica attività biologica; principio attivo è quindi Continua a leggere

 Principio attivo
Principio attivoCon “principio attivo” (in inglese “active ingredient”) in chimica si intende una specifica sostanza dotata di una specifica attività biologica; principio attivo è quindi Continua a leggere
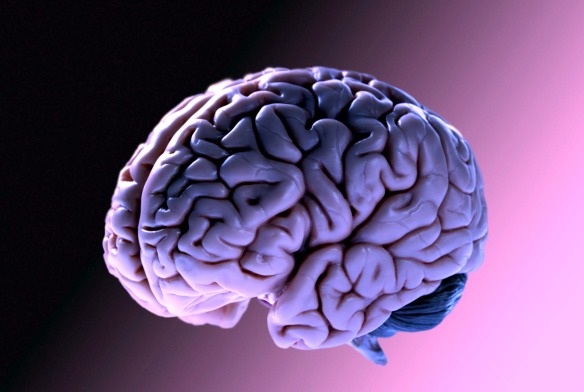
Il cervello è l’organo principale del sistema nervoso centrale, situato all’apice del nevrasse, all’interno del cranio. Il cervello si occupa, insieme al sistema endocrino, di parte della regolazione delle funzioni vitali ed è sede delle regolazioni omeostatiche e delle funzioni cerebrali superiori. Nell’uomo l’attività del cervello, studiata dalle neuroscienze, dà vita alla mente con le sue funzioni cognitive superiori e più in generale alla psiche con le sue funzioni psichiche, studiate nell’ambito della psicologia.
L’encefalo è invece quella parte del sistema nervoso centrale completamente contenuta nella scatola cranica e divisa dal midollo spinale tramite un piano convenzionale passante subito sotto la decussazione delle piramidi. L’encefalo è costituito da varie parti:
Quindi appare chiaro quale sia la differenza tra cervello ed encefalo: il cervello è semplicemente una delle parti (la più voluminosa) che compongono l’encefalo.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 CONFRONTO FRA MITOSI E MEIOSI: PRINCIPALI DIFFERENZE
CONFRONTO FRA MITOSI E MEIOSI: PRINCIPALI DIFFERENZE
|
MITOSI |
MEIOSI |
| avviene nelle cellule somatiche | avviene nelle cellule germinali (gameti maschili-spermatozoi– e femminili- cellule uovo) |
| implica una sola replicazione del DNA cromosomico (durante la fase S dell’interfase del ciclo cellulare) seguita da una singola divisione del nucleo e del citoplasma. | implica una sola replicazione del DNA cromosomico (durante la fase S dell’interfase del ciclo cellulare) seguita da due divisioni nucleari e citoplasmatiche. |
| divisione conservativa con produzione di due cellule figlie . | divisione riduzionale con produzione di quattro cellule figlie diverse. |
| le due cellule figlie sono identiche alla cellula parentale (corredo cromosomico diploide 2n). | le quattro cellule figlie hanno corredo cromosomico aploide n). La distribuzione casuale (segregazione) dei cromosomi e dei geni durante il crossing-over della profase I favorisce la ricombinazione e la variabilità genetica alla base della riproduzione sessuata e dell’evoluzione biologica. |
| * Di norma non si verifica il crossing-over e l’appaiamento dei cromosomi omologhi. | * Di norma nel corso della profase I si verificano processi di crossing-over per ogni coppia di cromosomi omologhi appaiati mediante sinapsi con tetradi -(presentano almeno 2-3 chiasmi implicanti scambi di tratti cromosomici, con i relativi geni; il numero e la posizione di tali chiasmi è casuale e variabile di volta in volta e da cromosoma a cromosoma). Ciò contribuisce ad aumentare ulteriormente la ricombinazione e la variabilità genetica. |
| * I centromeri si dividono durante la metafase determinando la migrazione dei cromatidi fratelli verso i poli della cellula. | * Nella meiosi c’è la segregazione dei cromosomi omologhi durante la I divisione senza implicare la divisione dei centromeri che avviene tardivamente nel corso della II divisione meiotica (simile alla mitosi). |
| * funzione di sviluppo e crescita degli organismi viventi, di sostituzione e ricambio cellulare e di riproduzione asessuata. | * ciclo biologico (riproduzione sessuata e fecondazione). |
Per approfondire:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
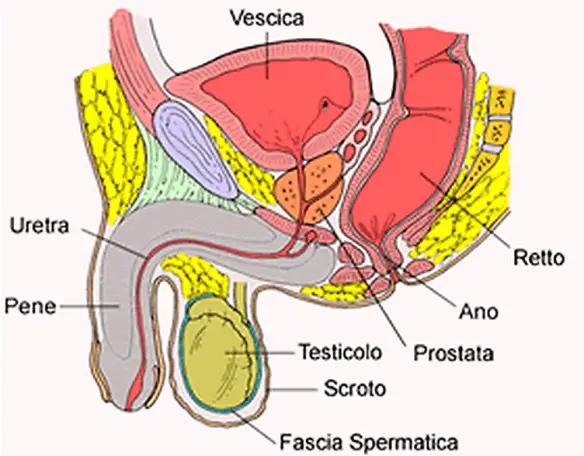 La prostata (in inglese “prostate“) o ghiandola prostatica è una ghiandola che fa parte esclusivamente dell’apparato genitale maschile. Posta al di sotto della vescica ed alla base del pene, la sua funzione principale è quella di produrre ed emettere il liquido prostatico, uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi. La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano.
La prostata (in inglese “prostate“) o ghiandola prostatica è una ghiandola che fa parte esclusivamente dell’apparato genitale maschile. Posta al di sotto della vescica ed alla base del pene, la sua funzione principale è quella di produrre ed emettere il liquido prostatico, uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi. La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano.
Pronuncia corretta
La parola prostata va pronunciata con l’accento sulla “o”: pròstata. E’ quindi sbagliata la pronuncia “prostàta”.
Dimensioni della ghiandola prostatica
La prostata ha un diametro trasversale medio di 4 cm alla base, verticalmente è lunga 3 cm e antero-posteriormente circa 2 cm per un peso di 10-20 g nei soggetti normali, che tuttavia può aumentare di svariate volte in caso di IPB (ipertrofia prostatica benigna).
Uomo e donna
Il sesso femminile è sprovvisto di tale ghiandola, tuttavia le donne possiedono delle microscopiche ghiandole periuretrali, definite ghiandole di Skene, site nell’area prevaginale in prossimità dell’uretra, ghiandole che sono considerate l’omologo della prostata e, se infiammate, possono causare una sintomatologia simile alla prostatite (infiammazione della prostata). A tale proposito leggi anche: Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
Leggi anche:
Anatomia della prostata
La prostata dell’uomo è una ghiandola fibromuscolare di forma variabile, nel soggetto normale è piramidale, simile ad una castagna, ma talvolta assume una forma a mezzaluna o in caso di ipertrofia a ciambella. Possiede una base, un apice, una faccia anteriore, una faccia posteriore e due facce infero-laterali. La base è appiattita e superiormente in rapporto con il collo della vescica, mentre l’apice è la porzione inferiore della ghiandola e segna il passaggio dalla porzione prostatica a quella membranosa dell’uretra. La faccia anteriore è convessa e collegata con la sinfisi pubica (che gli è anteriore) dai legamenti puboprostatici, ma la ghiandola ne è separata dal plesso venoso del Santorini, posto all’interno della fascia endopelvica, e da uno strato di tessuto connettivo fibroadiposo lassamente adeso alla ghiandola. Dalla faccia anteriore, antero-superiormente rispetto all’apice, e tra il terzo anteriore e quello intermedio della ghiandola, emerge l’uretra. Nella prostata la porzione anteriore è generalmente povera di tessuto ghiandolare e costituita perlopiù da tessuto fibromuscolare.
La faccia anteriore e le facce infero-laterali sono ricoperte rispettivamente dalla fascia endopelvica e dalla fascia prostatica laterale su entrambi i lati, che ne rappresenta la continuazione laterale e si continua poi posteriormente andando a costituire la fascia rettale laterale che ricopre le porzioni laterali del retto. Le facce infero-laterali sono in rapporto con il muscolo elevatore dell’ano e i muscoli laterali della pelvi, da cui sono separati da un sottile strato di tessuto connettivo.
La faccia posteriore della prostata è trasversalmente piatta o concava e convessa verticalmente ed è separata dal retto dalla fascia del Denonvilliers, anch’essa continua con le fasce prostatiche laterali, che vi aderisce nella porzione centrale mentre racchiude due fasci neurovascolari postero-lateralmente alla ghiandola. Posteriormente alla fascia del Denonvilliers la prostata è comunque separata dal retto dal tessuto adiposo prerettale contenuto nell’omonimo spazio fasciale.
Lo spazio delimitato dalla fascia del Denonvilliers ha come “soffitto” il peritoneo che ricopre la base della vescica. I due condotti eiaculatori entrano postero-medialmente alla faccia posteriore presso due depressioni e poco al di sotto di queste vi è un lieve solco mediano che originariamente divideva la prostata nei lobi laterali destro e sinistro. La prostata è composta anche da tessuto muscolare. Lo sfintere uretrale interno è costituito da fasci circolari di muscolatura liscia posti all’interno della ghiandola, presso la sua base, che si fondono con la muscolatura del collo della vescica. Davanti a questo strato del muscolo scheletrico discende e si fonde con lo sfintere uretrale esterno, posto attorno all’apice della prostata nella loggia perineale profonda.
Questa muscolatura è ancorata tramite fibre collagene agli strati fasciali attorno alla prostata che ne costituiscono la sua “capsula” e allo stesso tessuto fibromuscolare della prostata. Posteriormente alla prostata decorre il muscolo rettouretrale, che origina dalla parete del retto (strato longitudinale esterno) tramite due fasci muscolari che si uniscono per poi andarsi ad inserire nel centro tendineo del perineo. Il tessuto ghiandolare prostatico può essere diviso in tre zone cui si aggiunge, a completare l’organo, lo stroma fibromuscolare anteriore.
Leggi anche:
Arterie
La prostata è irrorata da rami delle arterie pudenda interna, vescicale inferiore e dall’arteria rettale mediale che sono rami dell’arteria iliaca interna. I rami delle arterie principali della prostata decorrono nel fascio neuromuscolare postero-laterale alla ghiandola e da lì vi si distribuiscono sulla faccia posteriore. L’arteria vescicale inferiore irrora generalmente con due rami il collo della vescica e la base della prostata, inviando anche rami anteriormente alla ghiandola. I vasi posteriori decorrono dietro la prostata emettendo rami che vi entrano perpendicolarmente.
Vene
Le vene si distribuiscono alla prostata mediante un plesso venoso anteriore (plesso del Santorini) e tramite vene che decorrono nel fascio neurovascolare postero-laterale alla ghiandola. Il plesso del Santorini è situato subito all’interno della fascia endopelvica, dietro la sinfisi pubica, e contiene le vene di maggior calibro in cui drena il sangue della prostata, mentre le vene dei fasci posteriori sono più piccole. Le vene prostatiche e vescicali anteriori drenano nel plesso vescicale che ha nella vena pudenda interna, e queste a loro volta nella vena iliaca interna.
Linfa
I vasi linfatici della prostata drenano nei linfonodi iliaci interni (vasi linfatici della faccia anteriore) ed esterni (vasi linfatici della faccia posteriore), sacrali ed otturatori.
Innervazione
La prostata è innervata dal plesso ipogastrico inferiore ed i suoi rami creano un ulteriore plesso arcuato sulla ghiandola. Buona parte dei nervi decorrono lungo i fasci neurovascolari postero-laterali accollati alla ghiandola. Lo sfintere uretrale esterno è molto innervato, così come la capsula, scarse invece le fibre nervose sulla faccia anteriore e ancora di più nella zona periferica. I nervi perforano la capsula e si distribuiscono nella tonaca muscolare, nello stroma e lungo le arterie. Lo sfintere vescicale esterno è innervato dal nervo pudendo che emette due rami che si dirigono postero-medialmente per innervare la giunzione prostatovescicale.
Funzioni della prostata
La prostata ha la principale funzione di produrre e secernere un liquido particolare, detto liquido prostatico, che al momento dell’eiaculazione si riversa nell’uretra, combinandosi ad altri secreti. L’insieme di tutte queste componenti dà origine al liquido seminale (anche chiamato sperma), che fuoriesce dal pene al culmine dell’atto sessuale (eiaculazione). La prostata produce il 70% della parte liquida dello sperma.
Gli spermatozoi, prodotti nei tubuli seminiferi dei testicoli, beneficiano del liquido prostatico, il quale serve per aumentarne sopravivenza e motilità. Lo sperma, o liquido seminale, contiene infatti numerosi componenti con funzione tampone (per neutralizzare l’ambiente acido della vagina), lubrificante e nutriente. Oltre alla prostata, partecipano alla formazione del liquido seminale altre ghiandole accessorie: le bulbo uretrali e le vescicole seminali, che producono il 30% della parte liquida dello sperma. Nel loro insieme le secrezioni prostatiche costituiscono circa il 99% del volume spermatico.
Oltre ad assicurare una maggiore vitalità ai circa 50-200 milioni di spermatozoi immessi nella vagina all’atto dell’eiaculazione, le secrezioni spermatiche proteggono l’apparato riproduttivo maschile dai patogeni. Esse contengono infatti immunoglobuline, lisozima ed altri composti con attività antibatterica.
Un particolare componente dello sperma è lo zinco; dal momento che questo minerale raggiunge concentrazioni importanti nel liquido prostatico, anche se mancano dati certi sul suo ruolo nella riproduzione, viene spesso aggiunto agli integratori dedicati alla salute dell’apparato riproduttivo maschile.
Integratori alimentari efficaci nel migliorare il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute della prostata. Ogni prodotto viene periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
La valutazione del PSA può essere effettuata anche a casa, usando un test pratico ed affidabile come quello consigliato dal nostro Staff medico: http://amzn.to/2nV1m4h
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
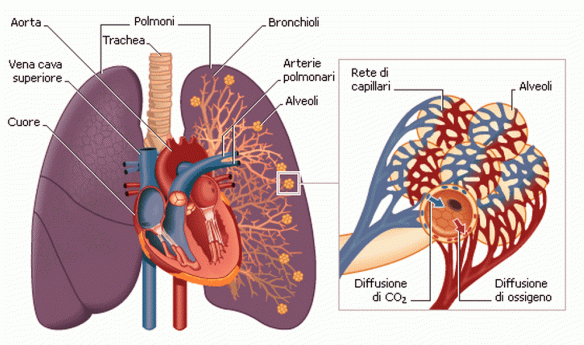 I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.
I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.
Leggi anche: Apparato respiratorio: anatomia in sintesi, struttura e funzioni
La principale (ma non esclusiva) funzione dei polmoni è quella di trasportare l’ossigeno atmosferico ai fluidi corporei come sangue o emolinfa, e di espellere anidride carbonica da essi all’atmosfera. Questo scambio di gas è compiuto in un mosaico di cellule specializzate che formano delle piccole sacche d’aria chiamate alveoli. Il 70% della respirazione è guidata dal diaframma il quale si trova in fondo al torace. La contrazione del diaframma espande verticalmente la cavità dove il polmone è semichiuso. Il rilassamento del muscolo ha l’effetto opposto. L’aria entra attraverso le cavità nasali o orali; essa passa attraverso la laringe e successivamente per la trachea, arrivando ai bronchi. I bronchi dividono i polmoni in parti sempre più piccole, chiamati bronchioli. I polmoni terminano con le sacche alveolari. Gli alveoli sono piccole sacche a contatto con il sangue capillare. Qui l’ossigeno viene diffuso nel sangue, trasportato dall’emoglobina fino al cuore attraverso le vene polmonari. Il sangue senza ossigeno dal cuore parte arrivando attraverso l’arteria polmonare fino ai polmoni per avviare il processo di ossigenazione.
Leggi anche: A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
Oltre alle funzioni di respirazione come lo scambio di gas e la regolazione dell’idrogeno, i polmoni:
Leggi anche: Differenza tra inspirazione e espirazione: l’atto respiratorio
All’ingresso nei polmoni, i bronchi principali si ramificano dando origine all’albero bronchiale. Il bronco principale destro dà origine a tre bronchi lobari, che si portano ai tre lobi del P. destro, il sinistro ne forma invece due. Il parenchima polmonare è formato dall’insieme dei lobuli polmonari. Ogni lobulo ha forma poliedrica e riceve un bronco lobulare accompagnato da un ramo dell’arteria polmonare. Il bronco lobulare emette una serie di ulteriori ramificazioni, i bronchi intralobulari che, ramificandosi ulteriormente, danno origine a 10-15 rami più piccoli, i bronchioli terminali. Ciascun bronchiolo terminale si biforca in due bronchioli respiratori la cui parete presenta, a intervalli, estroflessioni sacciformi che vengono circondate da una rete di capillari originati dai rami dell’arteria polmonare. Sono gli alveoli polmonari, sede degli scambi gassosi e strettamente contigui gli uni agli altri. L’unità elementare del parenchima polmonare è rappresentata dall’acino polmonare, definito come l’insieme delle ramificazioni, provviste di alveoli polmonari, che originano da un bronchiolo terminale. In ogni acino sono presenti da 500 a 2.000 alveoli polmonari.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
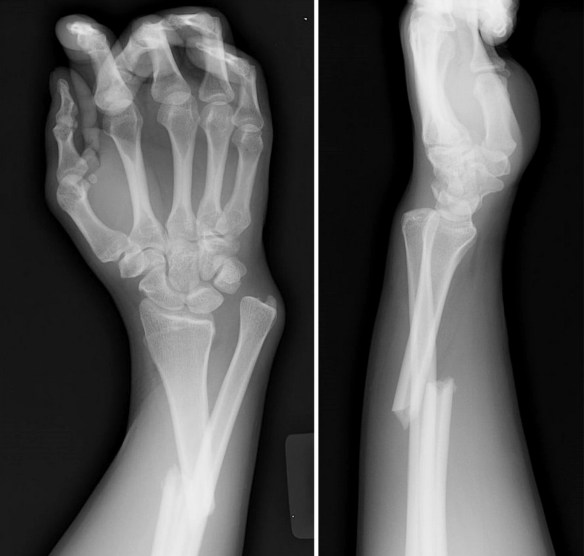 Quando un osso subisce una frattura, in condizioni fisiologiche inizia un processo biologico di riparazione che con il tempo porta alla formazione del “callo osseo”. Il callo osseo è un tessuto di riparazione che viene creato grazie al processo di callogenesi che solitamente si manifesta dopo tre settimane dall’evento traumatico che ha portato alla frattura. Il callo osseo salda i frammenti dell’osso fratturato e si modifica progressivamente modulandosi in risposta alle forze meccaniche esercitate su di esso, diventando sempre più resistente. Nelle settimane o nei mesi seguenti, il callo osseo ricostituisce l’integrità e le normali caratteristiche biomeccaniche del segmento scheletrico lesionato, tuttavia – se il processo di calcificazione subisce un condizionamento o un’interruzione tale da non consentire un consolidamento – è possibile che la frattura non guarisca correttamente. In tale evenienza si ha la formazione di un callo di tipo fibroso che comporta dolore e limitazione funzionale (pseudoartrosi) e, spesso, rende necessario intervenire chirurgicamente. In alcuni casi si può parlare di “ritardo di consolidazione” quando l’osso inizia a formare callo ma impiega più tempo del normale per ultimare la guarigione. La guarigione dell’osso può essere ostacolata da alcuni fattori di rischio preesistenti come ad esempio patologie metaboliche o fumo di sigaretta.
Quando un osso subisce una frattura, in condizioni fisiologiche inizia un processo biologico di riparazione che con il tempo porta alla formazione del “callo osseo”. Il callo osseo è un tessuto di riparazione che viene creato grazie al processo di callogenesi che solitamente si manifesta dopo tre settimane dall’evento traumatico che ha portato alla frattura. Il callo osseo salda i frammenti dell’osso fratturato e si modifica progressivamente modulandosi in risposta alle forze meccaniche esercitate su di esso, diventando sempre più resistente. Nelle settimane o nei mesi seguenti, il callo osseo ricostituisce l’integrità e le normali caratteristiche biomeccaniche del segmento scheletrico lesionato, tuttavia – se il processo di calcificazione subisce un condizionamento o un’interruzione tale da non consentire un consolidamento – è possibile che la frattura non guarisca correttamente. In tale evenienza si ha la formazione di un callo di tipo fibroso che comporta dolore e limitazione funzionale (pseudoartrosi) e, spesso, rende necessario intervenire chirurgicamente. In alcuni casi si può parlare di “ritardo di consolidazione” quando l’osso inizia a formare callo ma impiega più tempo del normale per ultimare la guarigione. La guarigione dell’osso può essere ostacolata da alcuni fattori di rischio preesistenti come ad esempio patologie metaboliche o fumo di sigaretta.
Leggi anche:
Quali fattori possono condizionare la guarigione ossea?
L’osso guarisce quando la frattura è stabile e ha una vascolarizzazione sufficiente per cui possa formarsi callo osseo. Una corretta alimentazione gioca un ruolo importante nella guarigione dell’osso.
Fasi della osteogenesi ripartiva delle fratture
In sintesi, le fasi che portano alla guarigione di una frattura, sono:
Cause di pseudoartrosi
L’osso non guarisce e va in pseudoartrosi quando manca di stabilità sufficiente o il flusso di sangue è ridotto, situazioni che a volte possono coesistere. Un trauma ad alta energia come ad esempio un incidente stradale, può causare una lesione grave che oltre a rompere l’osso determina una compromissione della vascolarizzazione a causa della lesione dei tessuti molli circostanti.
Leggi anche:
Fattori di rischio
Diversi sono i fattori di rischio che aumentano la probabilità che una frattura vada incontro a pseudoartrosi:
Compromissione della vascolarizzazione
Sintomi di pseudoartrosi
La pseudoartrosi solitamente è dolorosa e quando si verifica, insorge dopo un periodo di benessere a seguito del trattamento della frattura, quindi inizia il dolore a distanza di mesi dalla frattura e può essere persistente per mesi o anni, oppure può iniziare quando si utilizza il braccio o la gamba rotta o può essere presente anche a riposo.
Leggi anche:
Diagnosi di pseudoartrosi
Per diagnosticare una pseudoartrosi il medico ortopedico si avvale degli esami radiografici e a seconda del distretto interessato potrebbero essere richieste semplici radiografie o esami più particolari come la TAC o la RMN. Attraverso queste indagini il medico stabilisce l’avanzamento della guarigione o la presenza di una pseudoartrosi. Solitamente si parla di pseudoartosi quando dagli esami clinici e radiografici il medico ortopedico riscontra:
Nel caso in cui si diagnostichi una pseudoartrosi il medico potrà chiedere alcuni esami del sangue per scoprire se esiste una carenza vitaminica o di calcio, una patologia metabolica come diabete e ipotiroidismo o se è in atto un’infezione.
Trattamento della pseudoartrosi
Il trattamento può essere chirurgico o non chirurgico il vostro ortopedico discuterà con voi le possibilità terapeutiche che meglio si adattano al vostro caso esponendovi i rischi ed i benefici della scelta per risolvere il caso di pseudoartrosi.
1) Trattamento non chirurgico. L’utilizzo di uno stimolatore osseo come la magneto terapia o i CEMP (campi elettromagnetici pulsati) viene applicato sulla pelle nella zona di pseudoartrosi, questo piccolo dispositivo eroga onde elettromagnetiche a ultrasuoni o impulsi che stimolano la guarigione dell’osso. Il dispositivo va applicato giornalmente da 20 minuti a diverse ore in base alle disposizioni del vostro ortopedico o fisiatra.
2) Trattamento chirurgico. La chirurgia è necessaria quando i metodi tradizionali di trattamento falliscono. Potrebbe essere necessario un nuovo trattamento chirurgico se il primo trattamento non ha portato a guarigione la frattura. Le opzioni chirurgiche prevedono nuova sintesi della frattura, innesto osseo autologo o da donatore di organi (allograft) o sostituti dell’osso e sintesi interna e/o esterna.
Molto frequentemente la stabilità della frattura in pseudoartrosi non è data dagli innesti ossei ma questi vanno associati ad una stabilizzazione attraverso sintesi con fissatori interni come placche e viti o chiodi oppure fissatori esterni:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
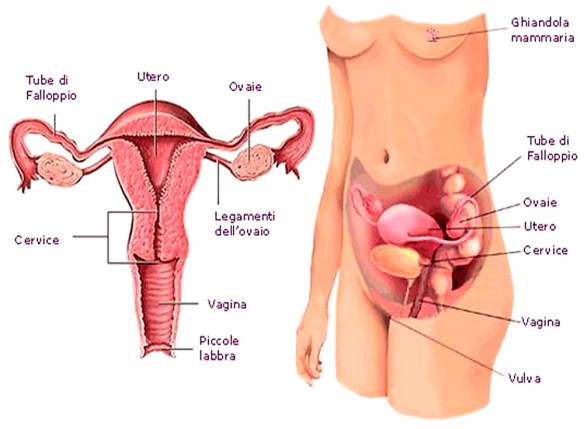
La vagina (dal latino, letteralmente “fodero” o “guaina”) è una delle parti interne dell’apparato genitale femminile ed è costituita da un canale fibromuscolare molto elastico che serve da supporto al collo dell’utero e all’uretra. Si tratta dell’organo femminile interessato nel rapporto sessuale e, come canale ultimo, nel parto. La vagina unisce l’utero con la vulva (i genitali esterni). La vagina ha una lunghezza di 8-10 centimetri e un orientamento leggermente obliquo, che dall’alto si dirige in basso e in avanti. Superiormente si inserisce nel collo dell’utero, mentre inferiormente attraversa il pavimento pelvico e si apre nel vestibolo della vulva. Anteriormente, la vagina è in rapporto con la base della vescica nel suo terzo superiore e con l’uretra nella sua parte inferiore. Posteriormente, la vagina è in rapporto con la cavità peritoneale (cavo del Douglas) nel suo terzo superiore, con il retto nella sua porzione intermedia e con il perineo nel terzo inferiore.
Il canale vaginale è molto distensibile; in condizioni normali è infatti collassato (appiattito in senso antero-posteriore), mentre si dilata:
Altra funzione della vagina è quella di permettere il passaggio dei fluidi mestruali.
Leggi anche: Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
La vagina è un canale che si estende dalla cervice uterina (porzione anatomica più profonda) alla vulva (porzione anatomica superficiale), la quale ha una lunghezza da 6 a 8 cm nella parte anteriore e di 8–9 cm nella parte posteriore, dilatandosi/espandendosi in lunghezza e larghezza durante l’eccitazione sessuale. Quando la donna mantiene la stazione eretta, il condotto vaginale traccia (rispetto alla regione pelvica) una curva geometrica di orientamento superiore-posteriore che forma un angolo leggermente minore di 45 gradi con l’utero. L’apertura vaginale si trova verso l’estremità caudale della vulva, dietro l’apertura dell’uretra. Il quarto superiore della vagina è separato dal retto per mezzo del cavo rettouterino. Sopra la vagina è situato il monte di Venere. La vagina è di colore rosa vivo tendente al rosso, particolare comune alle membrane mucose interne (in condizione fisiologica) della maggior parte dei mammiferi. I solchi prodotti dalla ripiegatura della parete nel terzo esterno della vagina sono detti pieghe vaginali. Si tratta di rughe costituite da tessuto epiteliale che hanno lo scopo di offrire alla vagina un’estesa area superficiale che ne favorisce l’estensione e l’allungamento. La dilatazione è agevolata, oltre che da dette pieghe che ne aumentano l’espandibilità, pure dalla particolare lubrificazione, che avviene tramite le ghiandole di Bartolino. La membrana della parete vaginale mantiene una determinata umidità, anche se non contiene alcuna ghiandola. Prima e durante l’ovulazione, vengono prodotte diverse varianti di muco della cervice, che fornisce un ambiente favorevole alcalino nel canale vaginale per massimizzare le possibilità di sopravvivenza per gli spermatozoi. La vagina, nella donna vergine, è (di norma, ma non immancabilmente) coperta in parte dall’imene: una membrana di tessuto connettivo che può essere infranta oltre che da un rapporto sessuale, anche da alcuni tipi di esercizi, come le passeggiate a cavallo o la ginnastica, ed altresì da un esame pelvico incauto. Per converso, non necessariamente il coito determina una lacerazione dell’imene: ne consegue che la deflorazione non è un criterio affidabile per la determinazione del primo rapporto completo (specie nell’ipotesi di cosiddetto imene compiacente).
Nelle donne vergini l’orifizio vaginale è circondato in maniera più o meno importante dall’imene; si tratta di una membrana di tessuto connettivo simile ad un anello, che varia sensibilmente da una donna all’altra per dimensioni e spessore (in alcune donne arriva ad esempio a chiudere completamente l’apertura vaginale, vedi imene imperforato). La rottura dell’imene (detta deflorazione) avviene generalmente durante il primo rapporto sessuale, ma può prodursi anche facendo sport (come l’equitazione) o a seguito di traumi locali, anche durante la masturbazione.
Leggi anche: Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
La mucosa vaginale è rivestita da un epitelio pavimentoso stratificato non cheratinizzato; tale epitelio è tipico delle regioni che devono sopportare un importante stress meccanico e che per questo sono soggette a un rapido turnover degli elementi cellulari di superficie. Oltre che nella vagina, ad esempio, ritroviamo questo epitelio nella mucosa del cavo orale e dell’esofago. Nella mucosa vaginale non sono presenti ghiandole; di conseguenza, la lubrificazione del canale vaginale è affidata al fluido che trasuda dai plessi venosi della parete vaginale; durante i rapporti sessuali, la lubrificazione è maggiore poiché i vasi venosi si dilatano in risposta all’eccitazione sessuale. A ciò si aggiunge anche l’attività lubrificante del muco cervicale, mentre per quanto riguarda la lubrificazione della vulva intervengono soprattutto le ghiandole di Bartolini. Il fluido vaginale rappresenta anche un importante difesa dai patogeni e un sostegno per l’attività degli spermatozoi.
Leggi anche: La vagina è uguale in tutte le donne?
La mucosa della vagina presenta pieghe trasversali, disposte in serie e chiamate rughe o pieghe vaginali, più numerose e sviluppate inferiormente. La loro presenza è importante per garantire all’organo la già ricordata estensibilità, che gli permette ad esempio di adattarsi alla misura del pene durante un rapporto sessuale. In seguito alla semplice eccitazione sessuale, anche senza penetrazione, la vagina si allunga rapidamente di circa 8cm e si espande anche in larghezza. Come l’utero, anche la mucosa vaginale subisce caratteristiche e cicliche modificazioni in risposta ai livelli di estrogeni e progesterone.
In condizioni normali, la vagina è popolata da diversi microrganismi, che tra loro si trovano in una condizione di equilibrio. I batteri più importanti nell’ecosistema vaginale sono i lattobacilli. Come avviene in altri distretti, sia i lattobacilli che l’organismo traggono vantaggi da questa reciproca convivenza. La flora lattobacillare si nutre infatti del glicogeno presente nelle trasudazioni vaginali e ricambia il favore sintetizzando acido lattico. Ed è proprio grazie all’acido lattico che l’ambiente vaginale viene mantenuto leggermente acido, ad un pH di circa 3,8-4,5. Tale acidità è particolarmente preziosa e importante per l’organismo, poiché ostacola la crescita di altri patogeni responsabili di infezioni vaginali.
Leggi anche: Quanto è profonda una vagina?
Le principali malattie e i più comuni disturbi che interessano la vagina sono:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
 In generale i muscoli si inseriscono sulle ossa tramite due capi: la testa (o capo di origine) e la coda (o capo terminale o capo di inserzione). La testa corrisponde all’estremità del muscolo che durante il movimento rimane perlopiù immobile, mentre la coda corrisponde al punto di attacco del muscolo sull’osso che viene spostato. La parte carnosa compresa tra i capi di origine e i capi terminali prende il nome di ventre del muscolo.
In generale i muscoli si inseriscono sulle ossa tramite due capi: la testa (o capo di origine) e la coda (o capo terminale o capo di inserzione). La testa corrisponde all’estremità del muscolo che durante il movimento rimane perlopiù immobile, mentre la coda corrisponde al punto di attacco del muscolo sull’osso che viene spostato. La parte carnosa compresa tra i capi di origine e i capi terminali prende il nome di ventre del muscolo.
I muscoli possono essere classificati in base ad alcune caratteristiche che li contraddistinguono.
In base al numero di teste si distinguono:
1. muscoli monocipiti: hanno una sola testa
2. muscoli bicipiti: hanno due teste
3. muscoli tricipiti: hanno tre teste
4. muscoli quadricipiti: hanno quattro teste
In relazione al numero di code, distinguiamo:
1. muscoli monocaudati: hanno una sola coda
2. muscoli bicaudati: hanno due code
3. muscoli tricaudati: hanno tre code
4. muscoli pluricaudati: hanno più code
Alcuni muscoli hanno uno o più capi che non si inseriscono su un osso, ma nel derma, come i muscoli pellicciai o mimici, che permettono le espressioni del viso muovendo la pelle.
Leggi anche:
In base alla forma, distinguiamo:
1. muscoli lunghi
2. muscoli larghi
3. muscoli brevi
4. muscoli circolari
I muscoli lunghi o fusiformi (i muscoli degli arti) sono molto sviluppati in lunghezza ed in genere presentano una parte carnosa (il ventre muscolare) molto voluminosa che si assottiglia alle estremità. In relazione ai capi di origine si distinguono in bicipiti, tricipiti, quadricipiti. Sono dotati di una notevole capacità di accorciamento ed allungamento, ma si affaticano facilmente; sono presenti soprattutto negli arti e consentono l’esecuzione di movimenti ampi.
I muscoli larghi (es. il diaframma) hanno un ventre largo e piatto. Sono muscoli di copertura e contenimento e si trovano nelle pareti del torace e dell’addome. Hanno una limitata capacità di allungarsi e accorciarsi e consentono sforzi prolungati.
I muscoli brevi (es. i muscoli intercostali) sono caratterizzati da lunghezza, larghezza e spessore pressoché uguali.
Nei muscoli circolari (orbicolari e sfinteri) le fibre muscolari formano un anello capace di restringersi e dilatarsi. Si trovano intorno agli orifizi del nostro corpo. Gli orbicolari si trovano intorno agli occhi e alla bocca, gli sfinteri controllano la progressione del cibo nell’apparato digerente (cardias, piloro, valvola ileocecale, ano) e la fuoriuscita di urina (sfintere uretrale).
In relazione alla presenza di tendini intermedi, che dividono il ventre, i muscoli si suddividono in:
1. muscoli monogastrici (un ventre, nessun tendine intermedio)
2. muscoli digastrici (due ventri, un solo tendine intermedio)
3. muscoli poligastrici (più ventri e più tendini intermedi)
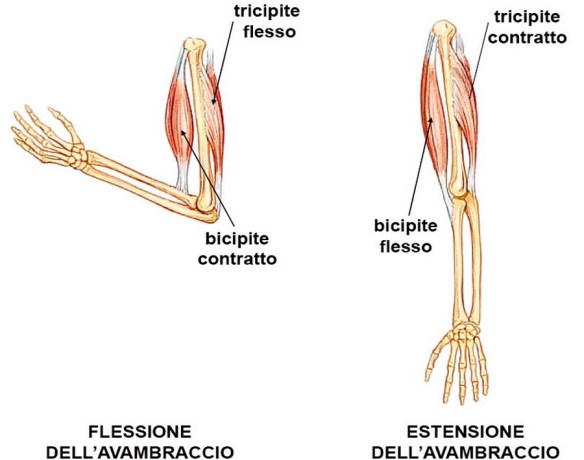
Alcuni muscoli del nostro corpo lavorano in coppia: uno consente un movimento (agonista), l’altro il movimento contrario (antagonista). Ad esempio il bicipite brachiale determina con la sua contrazione la flessione dell’avambraccio, il tricipite brachiale, con un’azione antagonista rispetto al bicipite, ne determina invece l’estensione. Affinché sia possibile il movimento, quando gli agonisti si contraggono gli antagonisti devono rilasciarsi e viceversa.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!