 La sclerosi sistemica (o sclerodermia, in inglese “scleroderma”) è una malattia del tessuto connettivo che coinvolge il sistema vascolare, la cute (il termine sclerodermia significa infatti “pelle dura”) e gli organi interni. La sclerodermia colpisce più frequentemente le donne, soprattutto fra i 30 e i 50 anni. Come tutte le malattie autoimmuni ha una genesi multifattoriale. In greco antico sclerodermia significa letteralmente “pelle dura”.
La sclerosi sistemica (o sclerodermia, in inglese “scleroderma”) è una malattia del tessuto connettivo che coinvolge il sistema vascolare, la cute (il termine sclerodermia significa infatti “pelle dura”) e gli organi interni. La sclerodermia colpisce più frequentemente le donne, soprattutto fra i 30 e i 50 anni. Come tutte le malattie autoimmuni ha una genesi multifattoriale. In greco antico sclerodermia significa letteralmente “pelle dura”.
Leggi anche:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Che cos’è la sclerosi sistemica?
La Sclerosi Sistemica è una malattia del tessuto connettivo che coinvolge il sistema vascolare, la cute (il termine sclerodermia significa infatti “pelle dura”) e gli organi interni.
La caratteristica principale della malattia è l’abnorme produzione di collagene e di matrice extra-cellulare che provoca fibrosi della cute, degli organi interni, principalmente il polmone, modificazioni a carico dei vasi e del sistema nervoso autonomo con alterazioni vasomotorie, ulcere cutanee, ipertensione polmonare e disregolazione della motilità dell’apparato digerente.
Esistono forme di sclerosi cutanea senza interessamento degli organi interni (morfea e sclerodermia lineare), definite Sclerodermia Localizzata, di principale interesse dermatologico, oltre a forme di sclerosi cutanea legate all’esposizione a sostanze tossiche e associate alla graft versus host disease.
La sclerodermia colpisce più frequentemente le donne, soprattutto fra i 30 e i 50 anni, con un rapporto femmine\maschi di 3-15:1. L’incidenza è di 0,9-19 nuovi casi/milione di abitanti/anno. Possono verificarsi casi di familiarità, ma più spesso è una malattia è sporadica.
Quali sono le cause della sclerosi sistemica?
Come tutte le malattie autoimmuni la Sclerosi Sistemica ha una genesi multifattoriale: è caratterizzata da una disregolazione di fattori che regolano la nascita di nuovi vasi e del sistema immunitario, con produzione di autoanticorpi specifici, come gli anti-Scl70 e gli anticentromero, spesso associati a diverse manifestazioni d’organo. Gli anti-Scl70 sono in genere presenti nelle forme con interessamento cutaneo diffuso e con fibrosi polmonare, gli anticentromero sono più frequenti nelle forme con interessamento cutaneo limitato e con ipertensione polmonare isolata. Le più precoci manifestazioni cliniche sono a carico del sistema microvascolare e nervoso autonomo e sono costituite dal fenomeno di Raynaud, che è una trifasica (pallore, cianosi, eritema) alterazione del colorito delle estremità di mani, piedi, e qualche volta del naso, dei padiglioni auricolari e della zona periorale, talvolta associata a parestesie e ulcere cutanee.
Leggi anche:
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
Quali sono i sintomi della sclerosi sistemica?
- Cute: ispessimento e indurimento della cute, con retrazione ad artiglio delle dita delle mani, spianamento dei solchi del volto (facies amimica), microcheilia, melanodermia, calcinosi.
- Sistema nervoso autonomo: fenomeno di Raynaud, dismotilità del tratto digerente con discinesie, reflusso gastro-esofageo, sindrome da malassorbimento, stipsi, diarrea, incontinenza fecale.
- Sistema circolatorio: ulcere, teleangectasie, ipertensione polmonare isolata o secondaria a fibrosi polmonare.
- Impegno polmonare: sindrome restrittiva da fibrosi polmonare.
Possono essere presenti inoltre: artralgie, artrite, impegno renale (va dalla lieve insufficienza renale cronica alla crisi renale sclerodermica, ovvero un’insufficienza renale rapidamente progressiva con ipertensione arteriosa maligna) e impegno cardiaco variabile dai disturbi di conduzione e del ritmo cardiaco alla miocardite.
Diagnosi
I criteri classificativi formulati dall’American College of Rheumatology nel 1980 prevedono un criterio maggiore, sclerosi cutanea prossimale alle dita delle mani, e uno tra i criteri maggiori o due criteri minori: sclerodattilia, fibrosi polmonaredocumentata alla radiografia del torace, ulcere cutanee o pitting scar.
Le red flags (letteralmente “bandierine rosse”) per la diagnosi precoce di malattia, ovvero i segni clinici particolarmente sospetti individuati dal gruppo europeo per lo studio della Sclerosi Sistemica, EUSTAR, comprendono:
- la presenza di puffy hands (mani edematose e paffute),
- il fenomeno di Raynaud,
- la presenza di anticorpi anti-Scl70 o anticentromero e lo scleroderma pattern, una tipica alterazione dei capillari pei ungueali individuata alla capillaroscopia.
I pazienti vengono classificati anche in base al coinvolgimento cutaneo in tre subset:
- forma diffusa: sclerosi cutanea che si estende prossimalmente ai gomiti o alle ginocchia o che interessa tronco o addome;
- forma limitata: sclerosi cutanea distale rispetto a gomiti e ginocchia; comprende anche la forma CREST (calcinosi cutanea, Raynaud, esofagopatia, sclerodattilia, teleangiectasie);
- forma sine scleroderma: assenza della sclerosi cutanea, ma presenza di impegno tipico degli organi interni e anticorpi specifici di malattia.
Le indagini per la diagnosi di malattia, per la ricerca e la stadiazione dell’impegno d’organo comprendono, oltre alla determinazione degli autoanticorpi ANA e anti-ENA:
- capillaroscopia per la ricerca dello scleroderma pattern (megacapillari e aree avascolari);
- spirometria, DLCO, TC torace ad alta risoluzione per lo studio dei polmoni;
- ECG Holter, ecocardiogramma con eventuale cateterismo dx, RMN cardiaca per lo studio del cuore;
- manometria esofagea e rettale, radiografia ed esofagogastroduodenoscopia per lo studio del digerente.
Trattamenti
Il trattamento del fenomeno di Raynaud e delle ulcere cutanee si basa sull’uso di farmaci calcio-antagonisti, di prostanoidi endovena e dell’inibitore non selettivo dell’endotelina, il bosentan.
Il trattamento della fibrosi polmonare prevede la somministrazione di ciclofosfamide per bocca o endovena e una terapia di mantenimento con azatioprina.
Il trattamento dell’ipertensione polmonare isolata si basa sull’uso di inibitori dell’endotelina selettivi e non, come l’ambrisentan e il bosentan, degli inibitori delle fosfodiesterasi, come il sildenafil ed il tadalafil, e di prostanoidi come l’epoprostenolo. Sono in corso di studio trattamenti sperimentali con altri immunosoppressori come il micofenolato mofetile e con farmaci biologici.
Leggi anche:
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

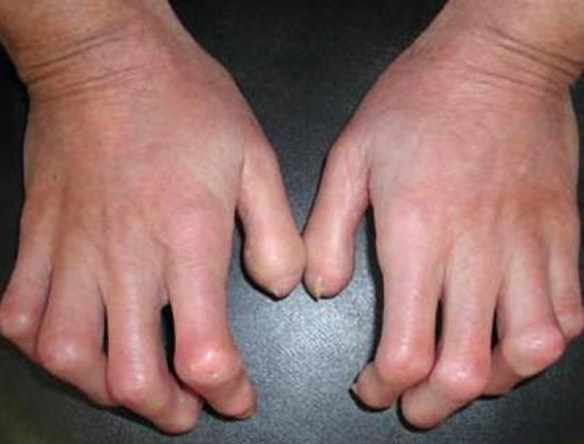
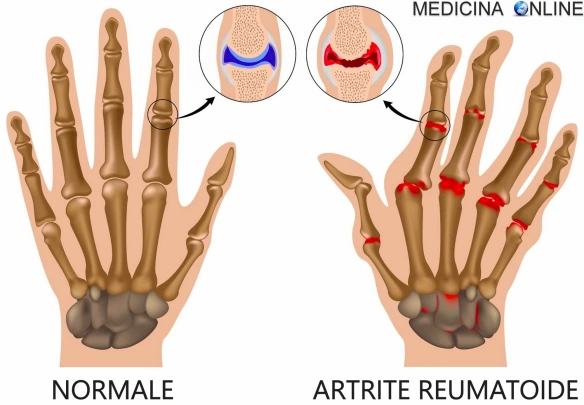 L’artrite reumatoide (abbreviato “AR”; in inglese “rheumatoid arthritis”, da cui l’acronimo “RA”) è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Le articolazioni interessate diventano dolenti, tumefatte e vanno deformandosi con il tempo. Può coinvolgere anche altri organi e apparati come il polmone, le sierose, l’occhio, la cute e i vasi. Si differenzia dall’osteoartrosi perché interessa inizialmente la membrana sinoviale e non la cartilagine, colpisce con meno frequenza e in età più giovane rispetto all’osteoartrosi; sono più colpite le donne (rapporto 3:1). Interessa l’1-2% della popolazione e il numero dei casi aumenta con l’età, infatti è colpito il 5% delle donne oltre i 55 anni. L’esordio si osserva prevalentemente al termine della adolescenza o tra 4º e 5º decennio di vita; un secondo picco si osserva tra i 60 e 70 anni. Una variante precoce dell’AR è costituita dall’artrite reumatoide dell’infanzia.
L’artrite reumatoide (abbreviato “AR”; in inglese “rheumatoid arthritis”, da cui l’acronimo “RA”) è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Le articolazioni interessate diventano dolenti, tumefatte e vanno deformandosi con il tempo. Può coinvolgere anche altri organi e apparati come il polmone, le sierose, l’occhio, la cute e i vasi. Si differenzia dall’osteoartrosi perché interessa inizialmente la membrana sinoviale e non la cartilagine, colpisce con meno frequenza e in età più giovane rispetto all’osteoartrosi; sono più colpite le donne (rapporto 3:1). Interessa l’1-2% della popolazione e il numero dei casi aumenta con l’età, infatti è colpito il 5% delle donne oltre i 55 anni. L’esordio si osserva prevalentemente al termine della adolescenza o tra 4º e 5º decennio di vita; un secondo picco si osserva tra i 60 e 70 anni. Una variante precoce dell’AR è costituita dall’artrite reumatoide dell’infanzia.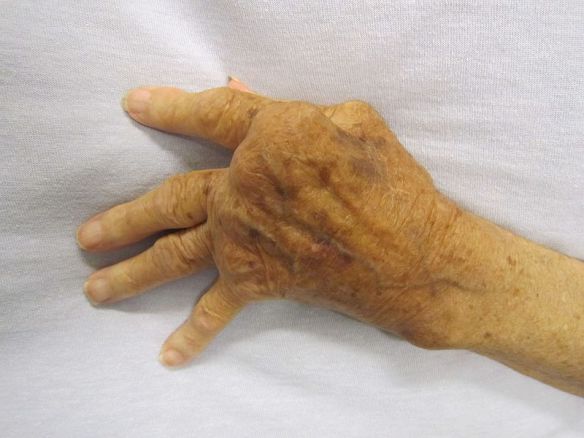
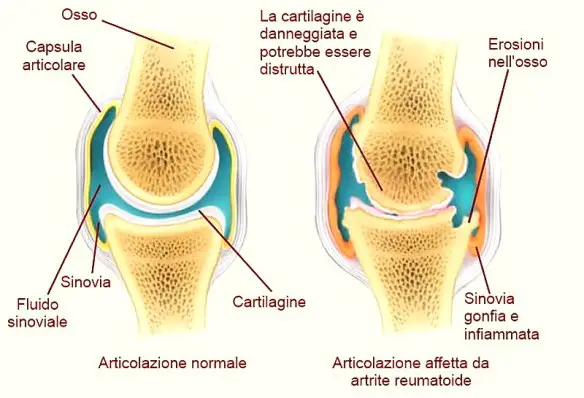 La glucosamina (anche glucosammina) è un aminopolisaccaride coinvolto nella sintesi di proteine glicosilate e lipidi. È stata identificata la prima volta nel 1876 da un chirurgo tedesco, Georg Ledderhose, ma si dovette attendere fino al 1939 perché, grazie al lavoro di Walter Norman Haworth, un chimico britannico, se ne comprendesse appieno la stereochimica. La glucosamina è una sostanza abbondantemente presente nei gusci dei crostacei ed è da questi gusci che per idrolisi viene prodotta commercialmente. La glucosamina è coinvolta nella produzione dei glicosaminoglicani, fondamentali per la cartilagine. Come molte altre sostanze, con l’invecchiamento, la quantità di glucosamina prodotta dall’organismo diminuisce e ovviamente le cartilagini si degradano. La ricerca ha dimostrato che l’integrazione con glucosamina è in grado di bloccare l’artrosi nell’85% dei casi. Nessun effetto collaterale di rilievo è stato registrato dalla somministrazione di glucosamina per via orale.
La glucosamina (anche glucosammina) è un aminopolisaccaride coinvolto nella sintesi di proteine glicosilate e lipidi. È stata identificata la prima volta nel 1876 da un chirurgo tedesco, Georg Ledderhose, ma si dovette attendere fino al 1939 perché, grazie al lavoro di Walter Norman Haworth, un chimico britannico, se ne comprendesse appieno la stereochimica. La glucosamina è una sostanza abbondantemente presente nei gusci dei crostacei ed è da questi gusci che per idrolisi viene prodotta commercialmente. La glucosamina è coinvolta nella produzione dei glicosaminoglicani, fondamentali per la cartilagine. Come molte altre sostanze, con l’invecchiamento, la quantità di glucosamina prodotta dall’organismo diminuisce e ovviamente le cartilagini si degradano. La ricerca ha dimostrato che l’integrazione con glucosamina è in grado di bloccare l’artrosi nell’85% dei casi. Nessun effetto collaterale di rilievo è stato registrato dalla somministrazione di glucosamina per via orale. Il vero dolore articolare (artralgia) non è necessariamente accompagnato da infiammazione articolare (artrite). Il sintomo più comune di infiammazione articolare è il dolore. Le articolazioni infiammate possono anche essere calde e gonfie e, più raramente, la pelle che le ricopre può essere arrossata. L’artrite può colpire solo le articolazione degli arti o anche le articolazioni della parte centrale dello scheletro, come la colonna vertebrale o il bacino. Il dolore può manifestarsi solo quando viene mossa l’articolazione, oppure può essere presente anche a riposo. Possono manifestarsi anche altri sintomi, come eruzione cutanea, febbre, dolore oculare o ulcere della bocca, a seconda della causa del dolore articolare. Ogni disturbo tende a colpire un diverso numero di articolazioni. Di conseguenza, il medico prende in considerazione cause diverse del dolore, quando questo colpisce una sola articolazione, rispetto a quando colpisce più articolazioni. Quando sono coinvolte più articolazioni, alcuni disturbi hanno più probabilità di altri di interessare la stessa articolazione su entrambi i lati del corpo (ad esempio, entrambe le ginocchia o entrambe le mani). Questa viene definita artrite simmetrica. Inoltre in alcuni disturbi un attacco di artrite rimane nelle stesse articolazioni per l’intera durata dell’attacco. In altri disturbi, l’artrite si sposta da un’articolazione all’altra (artrite migratoria). I dolori che sembrano provenire dalle articolazioni a volte possono derivare da strutture all’esterno di esse, come i legamenti, i tendini o i muscoli. Esempi di questi disturbi sono borsiti e tendiniti.
Il vero dolore articolare (artralgia) non è necessariamente accompagnato da infiammazione articolare (artrite). Il sintomo più comune di infiammazione articolare è il dolore. Le articolazioni infiammate possono anche essere calde e gonfie e, più raramente, la pelle che le ricopre può essere arrossata. L’artrite può colpire solo le articolazione degli arti o anche le articolazioni della parte centrale dello scheletro, come la colonna vertebrale o il bacino. Il dolore può manifestarsi solo quando viene mossa l’articolazione, oppure può essere presente anche a riposo. Possono manifestarsi anche altri sintomi, come eruzione cutanea, febbre, dolore oculare o ulcere della bocca, a seconda della causa del dolore articolare. Ogni disturbo tende a colpire un diverso numero di articolazioni. Di conseguenza, il medico prende in considerazione cause diverse del dolore, quando questo colpisce una sola articolazione, rispetto a quando colpisce più articolazioni. Quando sono coinvolte più articolazioni, alcuni disturbi hanno più probabilità di altri di interessare la stessa articolazione su entrambi i lati del corpo (ad esempio, entrambe le ginocchia o entrambe le mani). Questa viene definita artrite simmetrica. Inoltre in alcuni disturbi un attacco di artrite rimane nelle stesse articolazioni per l’intera durata dell’attacco. In altri disturbi, l’artrite si sposta da un’articolazione all’altra (artrite migratoria). I dolori che sembrano provenire dalle articolazioni a volte possono derivare da strutture all’esterno di esse, come i legamenti, i tendini o i muscoli. Esempi di questi disturbi sono borsiti e tendiniti.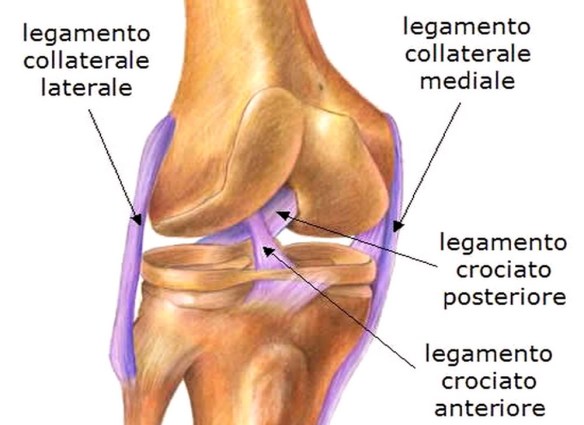 L’artrosi del ginocchio è una patologia estremamente diffusa nel mondo occidentale, seconda per numeri solo a quella che coinvolge le vertebre. Consiste nella progressiva degenerazione della cartilagine articolare e colpisce più frequentemente la popolazione femminile e coloro che hanno più di 50 anni.
L’artrosi del ginocchio è una patologia estremamente diffusa nel mondo occidentale, seconda per numeri solo a quella che coinvolge le vertebre. Consiste nella progressiva degenerazione della cartilagine articolare e colpisce più frequentemente la popolazione femminile e coloro che hanno più di 50 anni.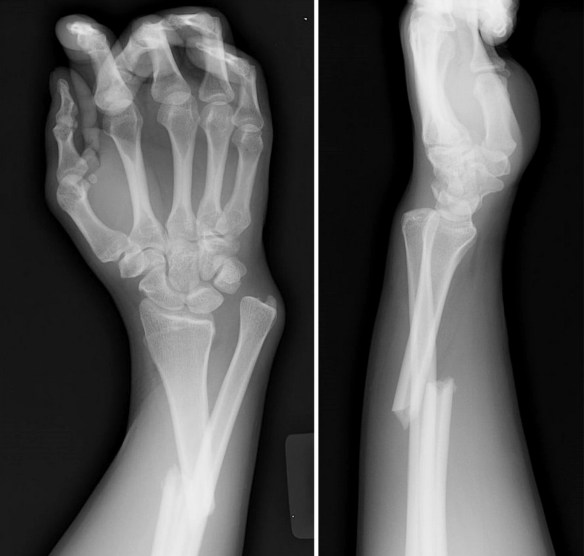 Quando un osso subisce una frattura, in condizioni fisiologiche inizia un processo biologico di riparazione che con il tempo porta alla formazione del “callo osseo”. Il callo osseo è un tessuto di riparazione che viene creato grazie al processo di callogenesi che solitamente si manifesta dopo tre settimane dall’evento traumatico che ha portato alla frattura. Il callo osseo salda i frammenti dell’osso fratturato e si modifica progressivamente modulandosi in risposta alle forze meccaniche esercitate su di esso, diventando sempre più resistente. Nelle settimane o nei mesi seguenti, il callo osseo ricostituisce l’integrità e le normali caratteristiche biomeccaniche del segmento scheletrico lesionato, tuttavia – se il processo di calcificazione subisce un condizionamento o un’interruzione tale da non consentire un consolidamento – è possibile che la frattura non guarisca correttamente. In tale evenienza si ha la formazione di un callo di tipo fibroso che comporta dolore e limitazione funzionale (pseudoartrosi) e, spesso, rende necessario intervenire chirurgicamente. In alcuni casi si può parlare di “ritardo di consolidazione” quando l’osso inizia a formare callo ma impiega più tempo del normale per ultimare la guarigione. La guarigione dell’osso può essere ostacolata da alcuni fattori di rischio preesistenti come ad esempio patologie metaboliche o fumo di sigaretta.
Quando un osso subisce una frattura, in condizioni fisiologiche inizia un processo biologico di riparazione che con il tempo porta alla formazione del “callo osseo”. Il callo osseo è un tessuto di riparazione che viene creato grazie al processo di callogenesi che solitamente si manifesta dopo tre settimane dall’evento traumatico che ha portato alla frattura. Il callo osseo salda i frammenti dell’osso fratturato e si modifica progressivamente modulandosi in risposta alle forze meccaniche esercitate su di esso, diventando sempre più resistente. Nelle settimane o nei mesi seguenti, il callo osseo ricostituisce l’integrità e le normali caratteristiche biomeccaniche del segmento scheletrico lesionato, tuttavia – se il processo di calcificazione subisce un condizionamento o un’interruzione tale da non consentire un consolidamento – è possibile che la frattura non guarisca correttamente. In tale evenienza si ha la formazione di un callo di tipo fibroso che comporta dolore e limitazione funzionale (pseudoartrosi) e, spesso, rende necessario intervenire chirurgicamente. In alcuni casi si può parlare di “ritardo di consolidazione” quando l’osso inizia a formare callo ma impiega più tempo del normale per ultimare la guarigione. La guarigione dell’osso può essere ostacolata da alcuni fattori di rischio preesistenti come ad esempio patologie metaboliche o fumo di sigaretta.