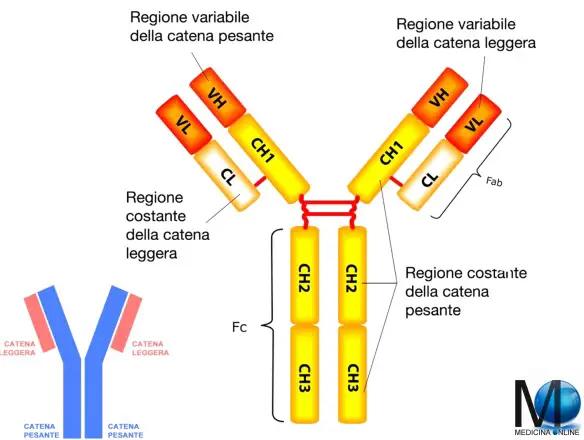
La struttura di un anticorpo
Le patologie autoimmuni sistemiche (o “patologie autoimmunitarie”) sono un gruppo di patologie capaci di interessare individui di qualsiasi età – con predilezione tuttavia per il sesso femminile – caratterizzate da sviluppo di infiammazione persistente a livello di più organi, con diversa associazione e diverso livello di danni ai tessuti di questi organi, causata da alterazione del sistema immunitario che “attacca” in modo anomala i tessuti propri dell’organismo. Nel caso la risposta alterata immunitaria riguardi un singolo organo si parla di “autoimmunità organo-specifica” (tra queste ricordiamo ad esempio il diabete giovanile insulino-privo, le tiroiditi autoimmuni, la miastenia gravis, epatiti autoimmuni, enteriti autoimmuni quali la malattia di Crohn e la colite ulcerativa).
Cause delle patologie autoimmunitarie
Alla base di una patologia autoimmune vi è lo sviluppo di una anomala attività del sistema immunitario che diventa “erroneamente” capace di attivare risposte infiammatorie di diverso grado a livello dei tessuti di uno o più organi del proprio corpo (autoimmunità). I motivi dello sviluppo di alterazione del sistema immunitario, non sono attualmente del tutto ben definiti. Il sistema immunitario di questi soggetti perde la cosiddetta “tolleranza”, ovvero la capacità di discriminare il “proprio” dal “non proprio”; viene a crearsi una anomala reattività che in questi casi non è solo rivolta (come nel soggetto sano) verso agenti estranei (virus, batteri…), ma purtroppo anche rivolta verso componenti dei tessuti di quello stesso organismo. A tale proposito leggi anche: Differenza tra anticorpo ed autoanticorpo
Sintomi e segni di malattia autoimmune
Ogni malattia autoimmune può avere sintomi e segni più o meno specifici del distretto interessato. Nel corso di una malattia autoimmune si inseriscono, imprevedibilmente, fasi di maggior acuzie che si associano a sintomi “generali” (malessere generalizzato, febbre, stanchezza, inappetenza) responsabili, talora, di condizioni anche gravi, tali da richiedere urgenti ricoveri ospedalieri. L’interessamento articolare e muscolare (tumefazioni e dolori articolari, rigidità, dolori muscolari) rappresenta uno dei sintomi più frequenti e spesso di esordio di tali malattie. Nel caso gli organi interessati siano diversi si va incontro a problematiche aventi i sintomi ed i segni di un danno a livello generale, associato a disturbi in sede di uno o più organi, in maniera diversamente associata e con diversi gradi di severità clinica (ad esempio lesioni articolari artritiche, ulcere o alterazioni circolatorie cutanee, ulcere ed arrossamenti delle mucose, polmoniti, pleuriti, difficoltà respiratorie croniche, trombosi venose od arteriose, alterazioni della funzione renale, disturbi nervosi periferici, cefalee o danni neurologici centrali e persino, aspetti di alterazione psichiatrica con turbe dell’ideazione o dell’umore). In alcune di queste dominano degli aspetti molto particolari, legati ad una maggior selettività di danno d’organo (ad esempio lo stato di particolare ridotta secrezione lacrimale e salivare nella sindrome di Sjögren o lo spiccato danno cutaneo e muscolare nella Dermato-Polimiosite).
Leggi anche: Lupus eritematoso sistemico (LES): cause, sintomi e terapie
Diagnosi
La presenza di un anomalo funzionamento del sistema immunitario viene svelata da indagini di laboratorio specifiche eseguibili a livello del sangue o a livello dei tessuti (da biopsie, ad esempio, di cute o di rene) ed è una corretta valutazione dei sintomi del paziente e del suo stato clinico che deve usualmente portare al corretto impiego di tali analisi; a tal proposito leggi anche:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Le patologie autoimmunitarie più diffuse
Tra le patologie reumatiche infiammatorie autoimmuni, la più frequente condizione è rappresentata dall’Artrite Reumatoide, con una presenza media (prevalenza) nell’ambito della popolazione di circa 1%. Di minore incidenza invece sono altre “connettiviti”, tra le quali sono ricordare il Lupus Eritematoso Sistemico, la Sindrome di Sjogren, la Sclerosi Sistemica Progressiva (Sclerodermia), la (Dermato)Polimiosite, la Connettivite Mista, la Sindrome da Anticorpi anti-Fosfolipidi e diverse altre forme di malattie infiammatorie dei vasi arteriosi e venosi che vanno sotto il nome di “Vasculiti”. In diversi casi, soprattutto all’esordio dei disturbi, i sintomi e i dati di laboratorio non sono così dirimenti da poter far inquadrare la malattia in una delle predette patologie, per cui si parla in questi casi di Connettivite Indifferenziata.
Leggi anche: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
Team di diversi medici
Gran parte di queste patologie non hanno, fortunatamente, andamento grave, ma è compito del medico valutare il paziente nel tempo, istruirlo nella sorveglianza dei sintomi, guidarlo nel corretto e tempestivo uso dei farmaci che hanno il compito di deprimere, in modo talora anche rischioso, se necessario, il livello di risposta immunitaria. Va ricordato, poi, che la collaborazione di diversi specialisti è comunque d’obbligo nella gestione del paziente con malattia autoimmune sistemica. Talune di tali situazioni possono esordire con alterazioni anche a livello delle cellule ematiche, con aspetti di anemia o riduzione evidente dei valori di globuli bianchi o piastrine circolanti.
Leggi anche: Fenomeno di Raynaud: cause, sintomi e trattamento
Trattamento
Il trattamento di una malattia autoimmunitaria prevede la somministrazione di farmaci che sopprimono il sistema immunitario (inclusi i corticosteroidi) e – in alcuni casi – plasmaferesi e somministrazione di immunoglobuline per via endovenosa
Farmaci
Per molte malattie autoimmuni possono essere usati farmaci immunosoppressori (cioè che sopprimono il sistema immunitario) per via orale come azatioprina, clorambucile, ciclofosfamide, ciclosporina, micofenolato e metotressato. Questi farmaci sopprimono non solo la reazione autoimmune, ma anche la capacità dell’organismo di difendersi dalle sostanze estranee, come virus e batteri, quindi aumentano il rischio di determinate infezioni ed anche di alcuni tipi di tumore. Si somministrano corticosteroidi, come il prednisone, che però induce cronicamente alcuni importanti effetti collaterali, quindi si tende a somministrarli solo per un periodo limitato, all’inizio della malattia o se i sintomi e segni peggiorano. Altri farmaci possono essere usati, come etanercept, infliximab e adalimumab bloccano l’azione del fattore di necrosi tumorale (TNF): questi farmaci sono efficaci nel trattare l’artrite reumatoide e alcune altre malattie autoimmuni, ma possono anche aumentare il rischio di infezione e di alcuni tipi di tumori della pelle. Alcuni farmaci sono specificamente diretti contro i globuli bianchi, tra cui abatacept e rituximab.
Plasmaferesi e immunoglobuline per via endovenosa
Per alcune malattie autoimmuni, si utilizza la plasmaferesi: il sangue viene prelevato e filtrato per eliminare gli autoanticorpi, successivamente il sangue filtrato viene reimmesso nel paziente. In alcuni casi si usano immunoglobuline ottenute da persone sane, per via endovenosa.
Leggi anche: Fibromialgia: sintomi, cause, cura e tender points
Prognosi
La prognosi varia in base alla patologia specifica, tuttavia nella maggioranza dei casi le malattie autoimmuni sono croniche e non si risolvono mai, permanendo per tutta la vita e necessitando di trattamento farmacologico senza interruzioni. Alcune malattie autoimmuni si risolvono in modo incomprensibile, così come iniziano.
Leggi anche:
- Nove cose che non sai sul tuo sistema immunitario
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Che significa malattia terminale?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Differenza tra riproduzione sessuata e asessuata
- Differenza tra vaccini vivi ed attenuati: vantaggi e svantaggi
- Differenza tra immunità specifica ed immunità aspecifica
- Differenza tra linfociti B e T
- Differenza tra immunità umorale e cellulare
- Differenza tra self non self in immunologia
- Differenza tra ciglia e flagelli con esempi
- Differenza tra ciglia e stereociglia: movimento, struttura e funzioni
- Differenza tra ciglia e microvilli: struttura, movimento e funzioni
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

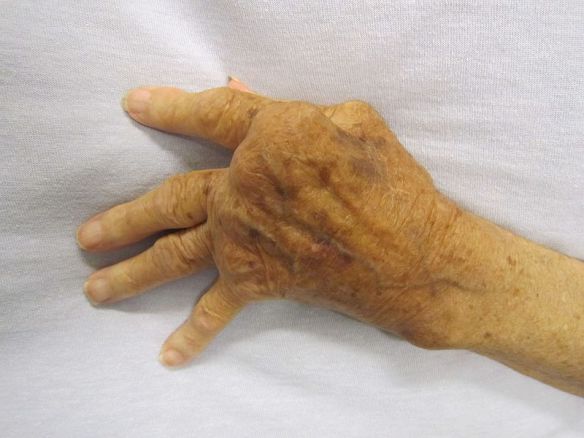 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, vi consiglio di leggere prima questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, vi consiglio di leggere prima questo articolo: 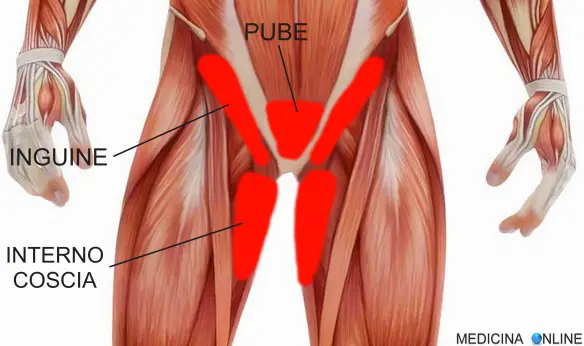
 Il dolore isolato a una sola articolazione viene chiamato “dolore monoarticolare”. Un’articolazione può essere semplicemente dolorosa (artralgia) o può anche essere infiammata (artrite). L’artrite causa solitamente calore, gonfiore e raramente arrossamento della pelle in corrispondenza dell’articolazione. Il dolore può manifestarsi solo quando viene mossa l’articolazione, oppure può essere presente anche a riposo. È possibile che all’interno dell’articolazione si formi del liquido (effusione). Il dolore che sembra derivare da un’articolazione a volte ha origine in una struttura all’esterno dell’articolazione, come un legamento, un tendine o un muscolo. Esempi di questi disturbi sono borsiti, tendiniti, distorsioni e strappi. I dolori causati da questi disturbi solitamente non sono considerati veri dolori articolari.
Il dolore isolato a una sola articolazione viene chiamato “dolore monoarticolare”. Un’articolazione può essere semplicemente dolorosa (artralgia) o può anche essere infiammata (artrite). L’artrite causa solitamente calore, gonfiore e raramente arrossamento della pelle in corrispondenza dell’articolazione. Il dolore può manifestarsi solo quando viene mossa l’articolazione, oppure può essere presente anche a riposo. È possibile che all’interno dell’articolazione si formi del liquido (effusione). Il dolore che sembra derivare da un’articolazione a volte ha origine in una struttura all’esterno dell’articolazione, come un legamento, un tendine o un muscolo. Esempi di questi disturbi sono borsiti, tendiniti, distorsioni e strappi. I dolori causati da questi disturbi solitamente non sono considerati veri dolori articolari.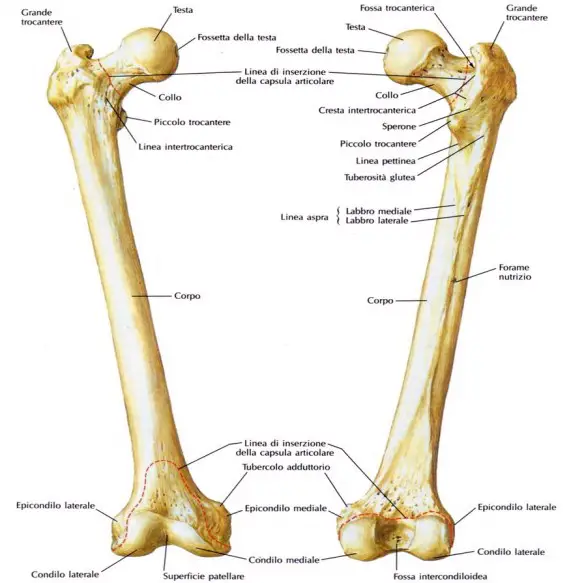 Il femore (dal latino “femur” che significa “coscia”; in inglese “femur“) è un osso dell’arto inferiore che costituisce lo scheletro della coscia ed anche parte dell’anca e del ginocchio. È l’osso più lungo, voluminoso e resistente dello scheletro umano.
Il femore (dal latino “femur” che significa “coscia”; in inglese “femur“) è un osso dell’arto inferiore che costituisce lo scheletro della coscia ed anche parte dell’anca e del ginocchio. È l’osso più lungo, voluminoso e resistente dello scheletro umano.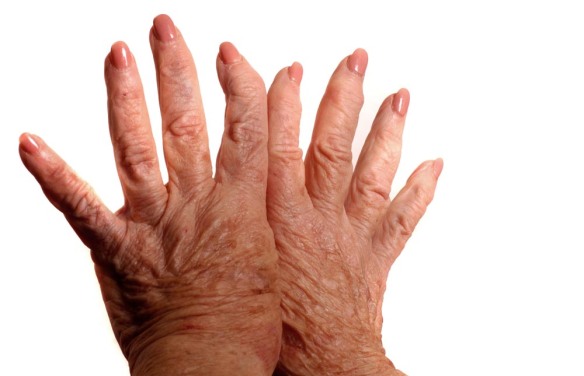 L’artrite reumatoide è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Può provocare deformazione e dolore che possono portare fino alla perdita della funzionalità articolare.
L’artrite reumatoide è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Può provocare deformazione e dolore che possono portare fino alla perdita della funzionalità articolare. Le malattie reumatiche sono patologie caratterizzate dall’infiammazione di articolazioni, legamenti, tendini, ossa o muscoli e che in alcuni casi possono coinvolgere anche altri organi. Se non diagnosticate e curate precocemente possono portare alla perdita di funzionalità delle strutture infiammate. Attualmente se ne conoscono più di cento; fra di esse sono incluse l’artrite reumatoide, il lupus eritematoso sistemico, la sclerodermia, le spondiloartropatie, la polimiosite e la dermatomiosite e la sindrome di Sjögren. Alcune sono classificate come malattie del tessuto connettivo (connettiviti), mentre altre ricadono fra le malattie infiammatorie articolari (artriti). Possono colpire a qualsiasi età, anche i bambini, e sono in genere più frequenti nelle donne.
Le malattie reumatiche sono patologie caratterizzate dall’infiammazione di articolazioni, legamenti, tendini, ossa o muscoli e che in alcuni casi possono coinvolgere anche altri organi. Se non diagnosticate e curate precocemente possono portare alla perdita di funzionalità delle strutture infiammate. Attualmente se ne conoscono più di cento; fra di esse sono incluse l’artrite reumatoide, il lupus eritematoso sistemico, la sclerodermia, le spondiloartropatie, la polimiosite e la dermatomiosite e la sindrome di Sjögren. Alcune sono classificate come malattie del tessuto connettivo (connettiviti), mentre altre ricadono fra le malattie infiammatorie articolari (artriti). Possono colpire a qualsiasi età, anche i bambini, e sono in genere più frequenti nelle donne.