 L’ MCHC è l’acronimo inglese per mean corpuscolar (o cell) hemoglobin concentration, ed indica la concentrazione media dell’emoglobina in tutti i corpuscoli (o cellule) del sangue, ovvero nei globuli rossi. MCHC, MCV e MCH sono i cosiddetti indici corpuscolari, cioè riguardano la valutazione delle singole cellule e sono usati per stabilire quale tipo di anemia sia presente in un paziente. Accanto a questi, si usano i valori di concentrazione di emoglobina e dell’ematocrito per stabilire la gravità di tale anemia. L’MCHC viene calcolato a partire da un prelievo di sangue venoso e per l’esame non serve alcuna preparazione.
L’ MCHC è l’acronimo inglese per mean corpuscolar (o cell) hemoglobin concentration, ed indica la concentrazione media dell’emoglobina in tutti i corpuscoli (o cellule) del sangue, ovvero nei globuli rossi. MCHC, MCV e MCH sono i cosiddetti indici corpuscolari, cioè riguardano la valutazione delle singole cellule e sono usati per stabilire quale tipo di anemia sia presente in un paziente. Accanto a questi, si usano i valori di concentrazione di emoglobina e dell’ematocrito per stabilire la gravità di tale anemia. L’MCHC viene calcolato a partire da un prelievo di sangue venoso e per l’esame non serve alcuna preparazione.
Il calcolo viene effettuato da un contatore elettronico ma si può anche eseguire manualmente, dividendo il valore dell’emoglobina (per ogni decilitro di sangue) per l’ ematocrito. il valore dell’ematocrito è la percentuale di globuli rossi nel sangue.
Da un prelievo di sangue a cui viene aggiunto anticoagulante e poi centrifugato, si ottiene nella provetta la separazione dei suoi componenti. La porzione più leggera e abbondante è il plasma, che forma lo strato superiore e corrisponde circa al 55% del totale. Lo strato centrale è formato da globuli bianchi e piastrine, che costituiscono meno dell’1% del totale, mentre il sedimento che sta più in basso è formato dai globuli rossi, che sono circa il 45% del totale. In questo caso, si dice che l’ ematocrito è del 45%.
MCHC: i valori normali
Il valore normale dell’MCHC è compreso fra il 32-33% e il 36%. Il parametro non cambia fra uomini e donne, mentre ci possono essere delle differenze dovute all’età.
Leggi anche:
- Indici corpuscolari MCV, MCH, MCHC, RDW: cosa sono ed a che servono
- Volume corpuscolare medio (MCV): alto, basso, valori normali e significato
- MCH alto, basso, valori normali ed interpretazione
- RDW alto, basso, valori normali ed interpretazione
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
Perché è importante il valore dell’MCHC
L’MCHC è un ottimo parametro per individuare alcuni tipi di anemie, come quelle che comportano ipocromia. Mentre l’MCH misura la quantità di emoglobina per ogni globulo rosso, dando quindi un valore assoluto che però non viene messo in relazione alla dimensione del globulo rosso, l’MCHC misura la percentuale di emoglobina all’interno del globulo rosso, facendo capire chiaramente, qualsiasi sia la dimensione del globulo rosso, se questo è ricco o povero di emoglobina. Per fare un esempio, un globulo rosso con una quantità di emoglobina normale ma una grande dimensione, risulterà più pallido: mentre con l’ MCH la quantità di emoglobina risulterà normale, l’MCHC segnalerà che invece la percentuale di emoglobina nel globulo rosso è troppo bassa.
MCHC: valori anormali e loro possibile significato
Se la percentuale di emoglobina nei globuli rossi è superiore o inferiore alla media, ciò può essere un segnale di diverse situazioni patologiche. Spesso, per ottenere una diagnosi certa si valuta non solo l’ MCHC ma anche altri parametri. Un valore troppo basso dell’MCHC sta ad indicare che il livello di emoglobina nei globuli rossi è troppo basso e ciò può essere causato da scarsa produzione di emoglobina o da una produzione di una quantità normale di emoglobina che però si associa a globuli rossi troppo grandi, in cui l’ emoglobina si “disperde”, dando globuli rossi dall’aspetto pallido (da qui il pallore di alcuni anemici). Viceversa, un livello troppo alto dell’MCHC può indicare che viene prodotta troppa emoglobina o che ne viene prodotta una quantità normale ma abbinata a globuli rossi troppo piccoli, in cui essa si concentra molto. Ecco gli esempi principali.
MCHC basso
Anemia sideropenica o anemia da carenza di ferro: è il tipo di anemia più diffuso in età pediatrica. Il fabbisogno di ferro varia durante la vita e vi sono diversi fattori che possono causare una sua carenza all’interno dell’organismo. Le donne sono più soggette ad anemia da carenza di ferro a causa del ciclo mestruale. Una causa abbastanza comune di emorragie da carenza di ferro è l’emorragia, ma per una descrizione approfondita si veda la voce “Carenza di ferro”, più avanti. Per una descrizione specifica dell’emorragia si rimanda alla voce successiva.
Emorragia: un’emorragia è una perdita di sangue. Solitamente, il sanguinamento avviene a seguito di un trauma, ad esempio quando ci si taglia: in questo caso la perdita di sangue è evidente perché col al di fuori del corpo. Altre volte l’emorragia è meno evidente perché il versamento di sangue è all’interno del corpo.
Le emorragie interne possono essere causate da traumi, come a seguito di un incidente stradale, o essere conseguenze di un intervento chirurgico o possono essere causate da una lesione interna di altra origine. Le ulcere allo stomaco possono causare sanguinamento all’interno dello stomaco stesso: in questo caso la persona colpita se ne accorge perché le feci sono nere, segno che contengono del sangue che è stato attaccato dai succhi gastrici.
Altre volte l’emorragia può avvenire nell’intestino, come nel caso del cancro al colon. In questo caso il sangue nelle feci è di colore rosso vivo. Un’emorragia interna può anche essere causata dall’assunzione di alcuni farmaci come l’aspirina o l’ibuprofene, che possono causare un sanguinamento dello stomaco.
Carenza di ferro: la carenza di ferro è la carenza alimentare più diffusa al mondo. Tale carenza, se molto grave o prolungata, può causare anemia, poiché il ferro è un componente fondamentale dell’emoglobina e in mancanza di ferro si ha una produzione scarsa di emoglobina o la produzione di un’ emoglobina che non assolve correttamente alle sue funzioni.
Un mancato introito di ferro in quantità sufficiente con l’alimentazione, porta il corpo ad esaurire le scorte del minerale e a causare anemia. Oltre ad una corretta assunzione di ferro tramite gli alimenti, per evitare la carenza è bene integrare la dieta con alimenti ricchi di vitamina C, che ne facilita l’assorbimento, vitamina B12 e folati.
Le cause della carenza di ferro, oltre ad un apporto dietetico insufficiente possono essere:
- assunzione di farmaci chelanti
- aumentato fabbisogno di ferro
- flusso mestruale abbondante
- mancata assunzione di vitamina C in quantità sufficiente
- malassorbimento nel tratto gastrointestinale
Gli effetti della carenza di ferro sono:
- spossatezza
- debolezza
- fiato corto
- sindrome da gambe senza riposo
- pallore delle mucose (visibile nelle gengive)
- mal di testa
- capogiro
- svenimento
- sonnolenza
- ingrossamento della milza
- irregolarità del battito cardiaco
- lingua ulcerata
- sensazione di freddo
Per aumentare e migliorare l’assorbimento del ferro sono utili i seguenti alimenti e sostanze:
- vitamina C
- betacarotene
- integratori di ferro
Le sostanze che invece diminuiscono l’assorbimento del ferro sono:
- il calcio e gli integratori di calcio
- i farmaci e le sostanze antiacide
- i polifenoli (presenti ad esempio nel caffè e nel cacao)
- gli ossalati (presenti in alcuni vegetali)
- le uova
Ulcere o tumori del tratto gastrointestinale: queste condizioni possono casare una continua emorragia non visibile poiché il sangue viene riversato all’interno del corpo. Si veda il paragrafo emorragia, poco sopra.
Leggi anche:
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Globuli rossi (eritrociti) alti, bassi, valori normali e interpretazione
- Globuli bianchi (leucociti) alti, bassi, valori normali ed interpretazione
- Eosinofili alti, bassi, valori normali ed interpretazione
- Neutrofili alti, bassi, valori normali ed interpretazione
MCHC basso e MCH basso
Anemie ipocromiche: in questo caso, l’ emoglobina è bassa sia in percentuale sia in valore assoluto.
Anemie macrocitiche: i sintomi di queste anemie includono mal di testa, diarrea, affaticamento, atassia, lingua gonfia, problemi con i riflessi dei tendini profondi, tachicardia, dispnea. Sono anemie la cui caratteristica è la presenza di globuli rossi di dimensioni medie più grandi del normale.
MCHC alto
Sferocitosi: è una malattia ereditaria rara. Nel Nord Europa colpisce circa una persona ogni 15 mila e causa emolisi, cioè un’aumentata distruzione delle cellule del sangue. Poiché i sintomi della sferocitosi sono particolarmente gravi nel primo anno di nascita, nella maggior parte dei casi viene diagnosticata molto precocemente. Statisticamente, è presente nel 50% dei bambini che nascono con ittero.
I sintomi sono infatti un colorito giallastro della pelle che ad esami approfonditi mostra anemia in 6/7 pazienti su 10, e splenomegalia, ovvero un ingrossamento della milza (presente anche in altri tipi di anemie).
Carenza di acido folico: sono vitamine del gruppo B e vengono indicate col nome di B9. È essenziale per la prevenzione di alcune malformazioni del feto. Le anemie da carenza di folati sono solitamente causate da uno scarso consumo di frutta e verdura o da un malassorbimento intestinale, come nel caso della celiachia e della malattia di Crohn.
Può anche presentarsi durante la gravidanza, per l’aumentato fabbisogno di folati o nel caso di malattie autoimmuni. Infine può essere la conseguenza di assunzione di alcuni farmaci o di un eccesso di bevande alcoliche.
Carenza di vitamina B12: nei casi di carenza di vitamina B12, le anemie sono molto lente nel mostrare i loro sintomi e può esserci la presenza di subittero (tipico colore giallo delle mucose, si nota a livello della sclera dell’occhio). Possono anche derivare da problemi nella digestione.
Malattie al fegato: diverse malattie che colpiscono il fegato hanno come conseguenza l’insorgenza della cosiddetta anemia aplastica.
Ustioni gravi: le ustioni possono danneggiare i globuli rossi e causare anemia.
MCHC normale
Tratto talassemico: questa condizione è la seconda causa in Italia di anemia in età pediatrica. Si tratta della situazione di portatore sano della talassemia, che non presenta sintomi chiari e che non sviluppa la malattia vera e propria, ma che può trasmettere il proprio tratto ai figli. È una caratteristica ereditaria e indica che almeno uno dei due genitori ha almeno un tratto talassemico.
Leggi anche:
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Basofili alti, bassi, valori normali ed interpretazione
- Emoglobina bassa, alta, cause e valori normali
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra anemia ed anemia mediterranea (talassemia)
- Differenza tra anemia e leucemia
- Perché la mononucleosi è chiamata anche “malattia del bacio”?
- Leucemia: sintomi, cause, cure e le diverse forme
- Leucemia mieloide acuta: cause, sintomi, diagnosi e cura
- Mieloma multiplo: cause, sintomi, diagnosi e cura
- Microcitemia (talassemia) : cause, sintomi, diagnosi e cura
- Differenza tra anemia e microcitemia
- Differenza tra anemia megaloblastica e perniciosa
- Differenza tra anemia mediterranea e falciforme
- Differenza tra emoglobina e mioglobina
- Differenza tra emoglobina fetale ed adulta
- Differenza tra emoglobina, ferro, ferritina e transferrina
- Differenza tra emoglobina e globuli rossi
- Differenza tra emocromo ed ematocrito
- Testosterone basso, alto, valori normali ed interpretazione
- Ormone follicolo stimolante (FSH) alto, basso, valori normali e significato
- Anemia da carenza di ferro: cause, sintomi e cure
- Diagnosi di laboratorio di anemia da carenza di ferro
- Aumentare il ferro in modo naturale, specie in gravidanza
- Emocromo completo con formula leucocitaria: valori, interpretazione e significato
- Differenza tra globuli rossi, bianchi e piastrine
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Colesterolo: cos’è ed a cosa serve?
- Colesterolo e uova: si o no? Tutta la verità scientifica
- Colesterolo: gli italiani non lo misurano e non fanno prevenzione
- Colesterolo e trigliceridi: valori normali, alti, bassi ed interpretazione
- Dieta per abbassare il colesterolo: cibi consigliati e da evitare
- Differenza tra colesterolo HDL “buono” e LDL “cattivo”
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Tiroide: dove si trova, com’è fatta e quali funzioni svolge?
- Patologie della tiroide: possono far veramente ingrassare?
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Beta carotene: cos’è, a cosa serve e in quali cibi lo trovo?
- Ecco come il nostro corpo ci segnala la carenza di vitamine
- Hai voglia di un cibo in particolare? E’ il tuo corpo che ti rivela le carenze nutrizionali che hai
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Plasmaferesi e donazione di sangue
- Plasma: a cosa serve e quali sono le sue funzioni?
- Differenza tra plasma liquido e secco
- Differenza tra siero e plasma
- Il plasma contiene fibrinogeno? Ed il siero?
- Come si separa il siero dal sangue?
- Qual è il volume totale del sangue (volemia) nel corpo umano?
- Da cosa viene prodotto il sangue nel corpo umano?
- Quanti litri di sangue abbiamo nel corpo?
- Quanto sangue si può donare in una sola volta?
- Ogni quanto tempo si può donare il sangue
- Quanto tempo serve per reintegrare il sangue dopo una donazione?
- Donare sangue: come fare con mestruazioni, pillola o gravidanza
- Condizioni e preparazione per donare il sangue: tutte le informazioni
- Quanto sangue possiamo perdere prima di morire dissanguati?
- Fibrinogeno: cos’è, a che serve, quali sono i suoi valori normali?
- Fibrinogeno alto o basso: valori normali ed interpretazione
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- Proteggere la pelle dal freddo e prevenirne l’invecchiamento: l’importanza degli integratori di vitamine
- Hai dolori mestruali insopportabili? ti consiglio 10 formidabili rimedi naturali per alleviarli
- Dismenorrea: quando le mestruazioni sono dolorose
- Il ciclo influenza le prestazioni in palestra: il periodo migliore per allenarsi e gli esercizi da fare durante le mestruazioni
- Come alleviare i sintomi della Sindrome pre-mestruale?
- Farmaci per curare le mestruazioni dolorose e terapia non farmacologica
- Perché viene la diarrea prima e durante il ciclo mestruale e cure
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 La microcitemia è un particolare tipo di anemia congenita (ossia l’individuo nasce già con questa malattia), dovuta ad una alterazione genetica per cui l’emoglobina (i “mattoni” con cui sono costruiti i globuli rossi) è alterata.
La microcitemia è un particolare tipo di anemia congenita (ossia l’individuo nasce già con questa malattia), dovuta ad una alterazione genetica per cui l’emoglobina (i “mattoni” con cui sono costruiti i globuli rossi) è alterata.
 Con “anemia” si intende un gruppo di patologie caratterizzate dalla carenza di emoglobina e, indirettamente, dalla diminuzione dei globuli rossi che la contengono: in questi casi diventa insufficiente il trasporto di ossigeno alle cellule dell’organismo e, di conseguenza, anche la loro produzione di energia, con danni alla funzione del cervello, del cuore e della crescita corporea. Le cause della diminuzione di emoglobina sono svariate: dall’emorragia alla carenza di ferro. Altri tipi di anemia sono causate da malattie ereditarie in cui sono alterati i geni responsabili della produzione di emoglobina. La talassemia, anche chiamata “microcitemia“, per esempio, è un’anemia ereditaria presente in Italia, soprattutto nella zona del delta del Po e in Sardegna.
Con “anemia” si intende un gruppo di patologie caratterizzate dalla carenza di emoglobina e, indirettamente, dalla diminuzione dei globuli rossi che la contengono: in questi casi diventa insufficiente il trasporto di ossigeno alle cellule dell’organismo e, di conseguenza, anche la loro produzione di energia, con danni alla funzione del cervello, del cuore e della crescita corporea. Le cause della diminuzione di emoglobina sono svariate: dall’emorragia alla carenza di ferro. Altri tipi di anemia sono causate da malattie ereditarie in cui sono alterati i geni responsabili della produzione di emoglobina. La talassemia, anche chiamata “microcitemia“, per esempio, è un’anemia ereditaria presente in Italia, soprattutto nella zona del delta del Po e in Sardegna. Le anemie sono un gruppo di patologie caratterizzate dalla diminuzione di livelli di emoglobina. Un tipo di anemia è quella emolitica, che trova la sua origine in una emolisi (distruzione di massa dei globuli rossi) che si ripete a intervalli talmente ravvicinati da non essere controbilanciata dalla produzione di nuovi globuli rossi, da parte del midollo osseo. L’attacco agli eritrociti spesso è compiuto da anticorpi, prodotti dallo stesso organismo, che pongono fine in modo precoce alla vita degli eritrociti. Oltre a malattie autoimmuni e ad alcune patologie ematologiche, le anemie emolitiche possono essere provocate da certe sostanze aggressive, come quelle contenute in determinati preparati deputati alla cura di infezioni. Tra le principali anemie emolitiche, ricordiamo l’anemia falciforme e le talassemie: in quest’ultimo gruppo trova posto l’anemia mediterranea.
Le anemie sono un gruppo di patologie caratterizzate dalla diminuzione di livelli di emoglobina. Un tipo di anemia è quella emolitica, che trova la sua origine in una emolisi (distruzione di massa dei globuli rossi) che si ripete a intervalli talmente ravvicinati da non essere controbilanciata dalla produzione di nuovi globuli rossi, da parte del midollo osseo. L’attacco agli eritrociti spesso è compiuto da anticorpi, prodotti dallo stesso organismo, che pongono fine in modo precoce alla vita degli eritrociti. Oltre a malattie autoimmuni e ad alcune patologie ematologiche, le anemie emolitiche possono essere provocate da certe sostanze aggressive, come quelle contenute in determinati preparati deputati alla cura di infezioni. Tra le principali anemie emolitiche, ricordiamo l’anemia falciforme e le talassemie: in quest’ultimo gruppo trova posto l’anemia mediterranea. L’emoglobina una proteina solubile di colore rosso che troviamo nei globuli rossi del sangue; la sua funzione è quella di trasporto dell’ossigeno in tutti i tessuti dell’organismo.
L’emoglobina una proteina solubile di colore rosso che troviamo nei globuli rossi del sangue; la sua funzione è quella di trasporto dell’ossigeno in tutti i tessuti dell’organismo.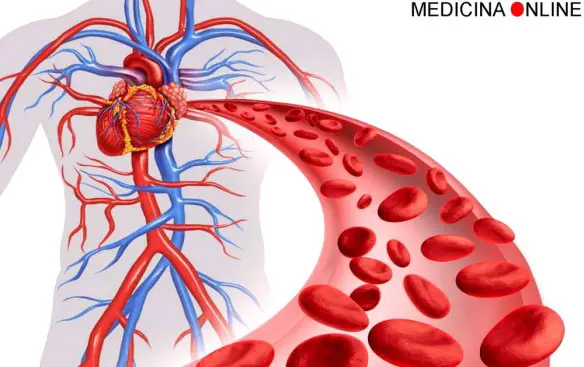 I globuli rossi (anche chiamati eritrociti) sono la popolazione di cellule costituenti il sangue più numerosa. Hanno una forma biconcava, colore rosso e nei mammiferi non presentano il nucleo.
I globuli rossi (anche chiamati eritrociti) sono la popolazione di cellule costituenti il sangue più numerosa. Hanno una forma biconcava, colore rosso e nei mammiferi non presentano il nucleo. L’anemia falciforme (anche chiamata anemia drepanocitica) è una malattia genetica ed ereditaria del sangue. Il nome si deve alla caratteristica forma a falce o mezzaluna che viene assunta dai globuli rossi che diventano anche rigidi, viscosi e facilmente aggregabili. La forma irregolare ne ostacola il movimento attraverso i vasi sanguigni, rallentando o bloccando il flusso del sangue. Normalmente i globuli rossi hanno una forma simile a due piatti sovrapposti, sono elastici, deformabili e scivolano nei vasi sanguigni facilmente. Nell’anemia falciforme un gene mutato ne determina la forma irregolare: i globuli rossi assomigliano quindi a una falce, sono viscosi e si aggregano formando degli ostacoli al normale flusso sanguigno, con il rischio che i tessuti non vengano irrorati a sufficienza e le cellule muoiano (ischemia). Le cellule falciformi sono più fragili di quelle normali e ciò determina questa grave forma di anemia.
L’anemia falciforme (anche chiamata anemia drepanocitica) è una malattia genetica ed ereditaria del sangue. Il nome si deve alla caratteristica forma a falce o mezzaluna che viene assunta dai globuli rossi che diventano anche rigidi, viscosi e facilmente aggregabili. La forma irregolare ne ostacola il movimento attraverso i vasi sanguigni, rallentando o bloccando il flusso del sangue. Normalmente i globuli rossi hanno una forma simile a due piatti sovrapposti, sono elastici, deformabili e scivolano nei vasi sanguigni facilmente. Nell’anemia falciforme un gene mutato ne determina la forma irregolare: i globuli rossi assomigliano quindi a una falce, sono viscosi e si aggregano formando degli ostacoli al normale flusso sanguigno, con il rischio che i tessuti non vengano irrorati a sufficienza e le cellule muoiano (ischemia). Le cellule falciformi sono più fragili di quelle normali e ciò determina questa grave forma di anemia.