 Per scoprire le prime quattro fasi, vi invito a leggere questo articolo: Le 10 fasi (più una) che accomunano tutti i fumatori: prima parte
Per scoprire le prime quattro fasi, vi invito a leggere questo articolo: Le 10 fasi (più una) che accomunano tutti i fumatori: prima parte
5) Fase “Sono un fumatore, lo ammetto”
In un certo momento della sua vita da fumatore, il soggetto non può più nascondersi dietro il “ne fumo poche”: ammette pubblicamente di fumare in maniera abituale. Anche se non lo ammetterà mai a se stesso ed agli altri, il suo orgoglio è ferito perché aveva detto a tutti che lui era troppo sveglio per diventare un vero fumatore, Di solito ai parenti e agli amici, preoccupati per lui, minimizza dicendo che “come ha iniziato a fumare lui può smettere quando vuole, ma non ora che la sua vita è così stressante, quindi aspetterà il momento propizio per diminuire le sigarette ed infine smettere del tutto”.
Leggi anche:
- Perché fumi? La risposta più diffusa è anche la più sbagliata
- Smettere di fumare: quanto e per quanto tempo ingrasserò? L’esperienza mia e dei miei pazienti
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- I 10 motivi per smettere di fumare se vai in palestra o fai sport
6) Fase “Mi piace fumare”
Il soggetto ormai capisce pienamente che fumare fa male alla salute propria e del proprio portafoglio, ma a lui “piace” troppo fumare. La sua vita è bella così e senza sigaretta una giornata gli appare nervosa e noiosa; anzi non gli appare proprio: non riesce a concepire come possibile una giornata senza sigarette esattamente come chiunque non concepisce come possibile una giornata senza respirare aria. Non crede che sia difficile smettere: non vuole proprio smettere! Fuma e riconosce solo i (presunti) effetti positivi del gesto. Nessuno può convincerlo che il fumo ha un brutto sapore e che in realtà è un tossico-dipendente al pari di un cocainomane. Si sente anche in forma! Non sa che se smettesse di fumare sarebbe doppiamente in forma di quanto si sente attualmente. Il lato economico poi è tragicomico. Quando andavo all’università potevo perdere dieci minuti della mia vita a scegliere se nella pausa pranzo comprarmi, il panino da 3 euro o quello da 2 euro per risparmiare qualche soldo, ma quando si trattava di tirare fuori quasi 5 euro per le Marlboro non battevo ciglio: per un fumatore qualsiasi spesa può essere messa in discussione tranne quella per le sigarette. A pensarci ora, da ex fumatore, questa fase potrei chiamarla “MI SONO COMPLETAMENTE RINCRETINITO”. Dopo quasi un anno senza fumare ho risparmiato circa 2000 euro e al bar dell’Umberto I non ho più problemi a scegliere il panino più costoso!
7) Fase “E se smettessi di fumare? Valutiamo i pro e i contro” e “Ma forse è il momento sbagliato per smettere”
Anche i fumatori più incalliti ad un certo punto si pongono il problema di smettere di fumare. Io per vari anni me lo sono ripetuto. Di solito in questa fase si valutano i pro ed i contro del fumare (senza rendersi conto che in realtà fumare non ha NESSUN PRO). Un “contro” classico è “se smetto di fumare ingrasso”. Se è questa la tua paura leggi qui. Uno dei problemi principali che si pone il fumatore che vuole smettere, è il momento propizio per smettere. Cari amici, ve lo dico con il cuore: il momento migliore per smettere di fumare è ORA, SUBITO, ADESSO! Perché il tanto fantomatico momento propizio, che secondo voi aumenterà le possibilità di smettere con successo, non arriverà mai, semplicemente perché la nostra vita è un insieme di preoccupazioni che si susseguono e di responsabilità che aumentano giorno dopo giorno. La cosa che dico sempre ai miei pazienti è che il momento migliore per smettere in realtà non è oggi: ma IERI! Un mio amico all’università di Medicina diceva che smettere col nervosismo dei nostri difficili esami universitari era impossibile, diceva che avrebbe smesso quando avrebbe finito tutti gli esami. Ma poi finiti gli esami c’era lo stress della laurea: avrebbe smesso dopo la laurea. Ma dopo la laurea c’è l’abilitazione, poi c’è il concorso per la specializzazione, poi quello per il dottorato, poi quello per entrare all’ospedale. Poi ci si sposa, non ci sono i soldi per pagare le bollette, i figli vanno male a scuola, la suocera invecchiando diventa sempre più insopportabile e quel rubinetto continua a perdere acqua anche se hai pagato cento euro all’ultimo idraulico per ripararlo: il momento rilassante sembra non arrivare mai! E quando poi arriva, magari durante una meritatissima vacanza al mare, ci si vuole “godere” il momento, quindi perché rovinarlo con lo stress di smettere? Tutto questo per dire che se siamo stressati non vogliamo smettere perché sotto stress ci appare più difficile smettere, se invece siamo rilassati non vogliamo smettere perché non vogliamo rovinarci il relax con lo stress di smettere. E’ un po’ quello che avviene con il gioco d’azzardo: quando si vince non si vuole smettere perché si sta vincendo e quando si perde si vuole continuare a giocare per riprendersi i soldi persi; il paragone è perfetto perché si tratta in entrambi i casi di una dipendenza, un circolo vizioso difficile da spezzare.
Morale della favola? Il mio collega di medicina non ha mai smesso di fumare e quando riceve i pazienti gli dice che LORO devono smettere di fumare e glielo dice mentre il SUO camice puzza come un posacenere sporco.
Leggi anche:
- Tutte le falsità che girano su internet a proposito delle sigarette
- Il momento migliore per smettere di fumare è ADESSO: prima smetti e più a lungo vivrai
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Il video shock che ti farà passare definitivamente la voglia di fumare
- La vera rivoluzione è smettere di fumare
8) Fase “Gomme, libri, diminuisco le siga, internet, elettroniche”
Il fumatore decide che è il momento di smettere, ma questa volta seriamente: non solo esamina fermamente la possibilità di non fumare ma passa all’azione, attivandosi nel ricercare un aiuto medico o psicologico, oppure decide che inizierà un periodo in cui fumerà sempre meno fino allo smettere di fumare. Di solito in questo periodo si passa parecchio tempo a cercare su internet informazioni sullo smettere (quindi se siete qui a leggere molto probabilmente siete in questa fase!). Alcuni usano i più vari rimedi: io ho provato (senza successo) con le gomme alla nicotina, alcuni usano i cerotti, altri, come il Verdone di “Compagni di scuola”, prova a smettere con una sigaretta finta per mantenere la gestualità. Un classico per smettere è comprare il libro “E’ facile smettere di fumare se sai come farlo” di Carr Allen. La nuova moda come ben sapete è quella di smettere con la sigaretta elettronica. A conti fatti non c’è un metodo giusto o sbagliato per smettere: il metodo migliore per me può essere inutile per te e viceversa, ognuno deve trovare la sua strada che però purtroppo a volte conduce al…
9) Fase “Fallimento”
Ben pochi purtroppo riescono a smettere di fumare al primo tentativo quindi purtroppo ci si ritrova sconsolati in questa fase. Io ho provato a smettere non so quante volte e fallivo sempre. L’importante, in questa fase, è non perdere la fiducia in se stessi ma cercare di imparare dai propri errori. La domanda da farsi è “dove ho sbagliato?” in modo da non rifare gli stessi errori quando si riproverà nuovamente a smettere. Se io avessi smesso di provare a farla finita con le sigarette all’ennesimo tentativo fallito, ora non sarei qui a dirvi che sono riuscito a smettere! Insomma: fiducia e RIPROVATE!
10) Fase “Ho smesso”
Dopo vari tentativi il fumatore può realmente smettere. In questa fase, a cui aspirano quasi tutti i fumatori prima o poi, inserisco i tabagisti che sono astinenti da più di sei mesi. Il fumatore si sente finalmente ex fumatore e continua a non fumare. Io ho smesso di fumare da 10 mesi e sono attualmente in questa fase. Attenzione: ho scritto “EX fumatore” invece di “NON fumatore” (che io riferisco a chi non ha MAI fumato una sigaretta). Chi ha smesso di fumare rimarrà un EX fumatore a vita (e non un “NON fumatore”), ciò significa che sarà per sempre molto più a rischio di riaccendersi una sigaretta rispetto a chi non ha mai fumato in vita sua. A questo proposito in tale periodo la parola d’ordine è “non abbassare mai la guardia“. L’errore classico è “siccome ormai ho smesso da tantissimo tempo posso fumarmi una sola sigaretta, che male c’è”. Ed invece basta solo un tiro per ritornare nel circolo vizioso. Conosco gente che ha smesso per anni per poi riprendere a fumare come e più di prima solo per essersi concesso qualche tiro quando pensava di essere ormai fuori dal tunnel e al sicuro. A tal proposito vi consiglio di leggere il libro gratuito di Joel Spitzer: Non fare piu nemmeno un tiro
Leggi anche:
- I 5 comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Quali sono le sigarette che fanno più male alla salute? E quelle che fanno meno male?
- Vuoi guadagnare 150 euro al mese senza fare nulla per il resto della tua vita? Ecco come fare
11) Fase di “ricaduta”
Una ulteriore fase, in cui il sottoscritto si impegna ogni giorno per non ritrovarsi, è la fase di ricaduta: questa fase fortunatamente non è sempre presente, anche se frequente. Il fumatore ricade nella dipendenza dal fumo e possono succedere due cose: o torna alla fase 6 e si rassegna alla falsa convinzione che gli piace troppo fumare per poter smettere, oppure torna alla fase 8 e cerca nuovi sistemi più efficaci per riprovare a smettere.
I migliori prodotti per il fumatore che vuole smettere di fumare
Qui di seguito trovate una lista di prodotti di varie marche, pensati per il fumatore che vuole smettere di fumare o che ha smesso da poco. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Integratore di stevia in gocce per smettere di fumare: http://amzn.to/2BXaqsB
- Libro “È facile smettere di fumare se sai come farlo”: http://amzn.to/2yMgBMZ
- Capsule per alleviare la sindrome d’astinenza: http://amzn.to/2jaLsxs
- Integratore vegetale per smettere di fumare: http://amzn.to/2k5mb90
- Gomme alla nicotina: http://amzn.to/2CMGH5R
- Gomme senza nicotina sostitutive del tabacco: http://amzn.to/2AKPGTW
- Sigarette finte per mantenere la gestualità: http://amzn.to/2yLNFom
- Integratore di glucomannano per dimagrire: http://amzn.to/2k5Yiy0
- Termogenico brucia-grassi: http://amzn.to/2AYWvFh
- Liquido neutro base per sigaretta elettronica: http://amzn.to/2AGIrfz
- Sigaretta elettronica di alta qualità: http://amzn.to/2CK2jQs
- Collutorio zero alcol: http://amzn.to/2ANPxD6
- Tappi nasali: http://amzn.to/2jBlBCY
- Cerotti nasali: http://amzn.to/2Bf2Bkg
- Gomma da masticare per alito fresco: http://amzn.to/2BoB4x3
- Compresse di clorofilla masticabile contro l’alito cattivo: http://amzn.to/2ALSh3J
- Collutorio alla menta per rinfrescare l’alito e combattere l’alito cattivo: http://amzn.to/2AOdeLC
- Spray per rinfrescare l’alito: http://amzn.to/2ANxDAt
- Carbone attivo in polvere per sbiancare i denti e rimuovere macchie: http://amzn.to/2j5986v
- Spray purificante per eliminare la puzza di fumo: http://amzn.to/2CJq4bl
Leggi anche:
- Dipendenza da nicotina: come smettere di fumare sigarette
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Fumare fa ingrassare o dimagrire?
- Tabagismo in aumento tra i giovanissimi: un 15enne su quattro fuma abitualmente
- I cinque comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Vi racconto perché chi fuma sigarette elettroniche per smettere, non solo è destinato a fallire, ma fumerà ancora più di prima
- Smettere di fumare fa ingrassare o dimagrire?
- Fumare marijuana fa ingrassare o dimagrire?
- Dipendenza da nicotina: come smettere di fumare sigarette
- Perché mi viene sempre voglia di fumare una sigaretta?
- Cosa fare quando viene voglia di fumare: come faccio a reprimerla?
- Quando passa la voglia di fumare?
- Dopo quanto posso dire di aver smesso di fumare?
- Smettere di fumare: primi giorni, i giorni più critici
- Smettere di fumare: sintomi, effetti collaterali, pancia gonfia
- Fumare in auto aumenta di cento volte l’esposizione alle sostanze nocive della sigaretta
- Smettere di fumare ha i suoi svantaggi, anche “a letto”
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!

 Etciù! E sono 40 mila goccioline di saliva, crudeli e sfrontate, che si lanciano a 160 km orari nell’aria, per andare chissà dove. Parola degli scienziati statunitensi della
Etciù! E sono 40 mila goccioline di saliva, crudeli e sfrontate, che si lanciano a 160 km orari nell’aria, per andare chissà dove. Parola degli scienziati statunitensi della 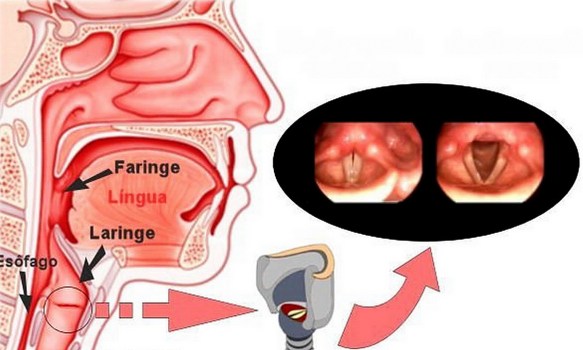 Con “laringite acuta e cronica” si fa riferimento ad un’entità clinico-patologica caratterizza da infiammazione a carico della mucosa della laringe nel suo complesso o specificatamente le sole corde vocali (cordite). Infezioni o l’inalazione di sostanze irritanti, come il fumo di sigarette, smog, sostanze chimiche possono essere responsabili di laringite. Non deve essere trascurato l’effetto irritante provocato dai gas acidi che risalgono dalla stomaco o dall’acido vero e proprio. In alcuni casi lo sforzo vocale (gridare allo stadio) può rappresentare un trauma per le corde vocali e determinarne un’irritazione. La laringe ha un impianto cartilagineo ricoperto da tessuti mucosi. L’irritazione determina la raccolta di essudato infiammatorio nella mucosa con il conseguente gonfiore e sensazione di soffocamento, oppure un’alterazione della motilità e della vibrazione delle corde vocali con conseguente alterazione del tono vocale (raucedine) o abbassamento della voce (disfonia).
Con “laringite acuta e cronica” si fa riferimento ad un’entità clinico-patologica caratterizza da infiammazione a carico della mucosa della laringe nel suo complesso o specificatamente le sole corde vocali (cordite). Infezioni o l’inalazione di sostanze irritanti, come il fumo di sigarette, smog, sostanze chimiche possono essere responsabili di laringite. Non deve essere trascurato l’effetto irritante provocato dai gas acidi che risalgono dalla stomaco o dall’acido vero e proprio. In alcuni casi lo sforzo vocale (gridare allo stadio) può rappresentare un trauma per le corde vocali e determinarne un’irritazione. La laringe ha un impianto cartilagineo ricoperto da tessuti mucosi. L’irritazione determina la raccolta di essudato infiammatorio nella mucosa con il conseguente gonfiore e sensazione di soffocamento, oppure un’alterazione della motilità e della vibrazione delle corde vocali con conseguente alterazione del tono vocale (raucedine) o abbassamento della voce (disfonia).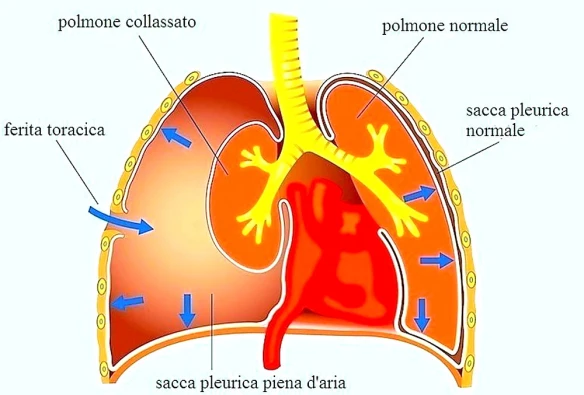 Lo pneumotorace (PNX) è una patologia ad esordio improvviso caratterizzata dalla presenza di aria nello spazio pleurico (cioè nello spazio virtuale tra i due foglietti pleurici che rivestono il polmone e la parete toracica). È causata dalla rottura di una bolla polmonare per cui l’aria si accumula nel cavo pleurico togliendo spazio al polmone con conseguente rischio di collasso polmonare. Può essere spontaneo, post-traumatico o secondario a patologie.
Lo pneumotorace (PNX) è una patologia ad esordio improvviso caratterizzata dalla presenza di aria nello spazio pleurico (cioè nello spazio virtuale tra i due foglietti pleurici che rivestono il polmone e la parete toracica). È causata dalla rottura di una bolla polmonare per cui l’aria si accumula nel cavo pleurico togliendo spazio al polmone con conseguente rischio di collasso polmonare. Può essere spontaneo, post-traumatico o secondario a patologie. Influenza e raffreddore sono spesso confusi tra loro ed usati (erroneamente) come sinonimi, anche perché in effetti alcuni sintomi e ssegni sono comuni ad entrambe. Cerchiamo oggi di capire quali sono le differenze ed i punti in comune tra le due condizioni..
Influenza e raffreddore sono spesso confusi tra loro ed usati (erroneamente) come sinonimi, anche perché in effetti alcuni sintomi e ssegni sono comuni ad entrambe. Cerchiamo oggi di capire quali sono le differenze ed i punti in comune tra le due condizioni.. L’apnea ostruttiva del sonno (anche chiamata apnea notturna di tipo ostruttivo, o OSA) è una condizione medica caratterizzata da interruzioni nella respirazione durante il sonno dovute all’ostruzione – totale o parziale – delle vie aeree superiori. Il disturbo interessa più frequentemente gli uomini delle donne e nelle donne è più frequente dopo la menopausa.
L’apnea ostruttiva del sonno (anche chiamata apnea notturna di tipo ostruttivo, o OSA) è una condizione medica caratterizzata da interruzioni nella respirazione durante il sonno dovute all’ostruzione – totale o parziale – delle vie aeree superiori. Il disturbo interessa più frequentemente gli uomini delle donne e nelle donne è più frequente dopo la menopausa. Con il termine respiro di Falstaff ci si riferisce ad una forma di respiro patologico ed estremamente difficoltoso associato alla sindrome delle apnee ostruttive nel sonno. Il respiro di Falstaff si verifica soprattutto in soggetti obesi tanto che prende il suo nome da Sir John Falstaff – raffigurato nel dipinto che vedete in alto – un personaggio inventato nel 1596 da William Shakespeare per la sua opera Enrico IV: Falstaff viene descritto come un individuo enorme, gravemente obeso che “russa come un cavallo e fa fatica a respirare”.
Con il termine respiro di Falstaff ci si riferisce ad una forma di respiro patologico ed estremamente difficoltoso associato alla sindrome delle apnee ostruttive nel sonno. Il respiro di Falstaff si verifica soprattutto in soggetti obesi tanto che prende il suo nome da Sir John Falstaff – raffigurato nel dipinto che vedete in alto – un personaggio inventato nel 1596 da William Shakespeare per la sua opera Enrico IV: Falstaff viene descritto come un individuo enorme, gravemente obeso che “russa come un cavallo e fa fatica a respirare”. Il Respiro di Kussmaul (o respiro grosso) è un tipo di respiro patologico caratterizzato da atti respiratori molto lenti, ed in particolare da una inspirazione profonda e rumorosa, a cui segue una breve apnea inspiratoria, quindi una espirazione breve e gemente, infine una pausa post-espiratoria decisamente prolungata. Questo respiro patologico deve il suo nome a Adolf Kussmaul che lo descrisse nel 1800.
Il Respiro di Kussmaul (o respiro grosso) è un tipo di respiro patologico caratterizzato da atti respiratori molto lenti, ed in particolare da una inspirazione profonda e rumorosa, a cui segue una breve apnea inspiratoria, quindi una espirazione breve e gemente, infine una pausa post-espiratoria decisamente prolungata. Questo respiro patologico deve il suo nome a Adolf Kussmaul che lo descrisse nel 1800.