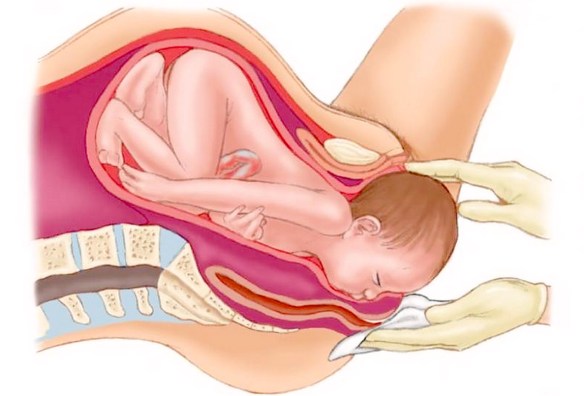
 Il parto eutocico (naturale) può essere suddiviso in 4 fasi:
Il parto eutocico (naturale) può essere suddiviso in 4 fasi:
- fase prodromica;
- fase dilatante;
- fase espulsiva;
- secondamento.
Le prime due fasi costituiscono il travaglio che comincia con forti e regolari contrazioni uterine accompagnate da modificazioni a carico della cervice (assottigliamento e dilatazione).
Fase prodromica
È caratterizzata dalla presenza di contrazioni dell’utero a carattere inizialmente irregolare ma con una certa tendenza alla regolarizzazione con il passare delle ore. Queste contrazioni sono diverse dalle contrazioni valide che identificano l’inizio del travaglio, e sono definite “contrazioni di Braxton Hicks” (dal nome del medico inglese che le descrisse). La frequenza e la durata di tali contrazioni varia a livello individuale. La donna avverte il dolore a livello della zona sovrapubica. Inoltre può verificarsi l’espulsione del cosiddetto “tappo mucoso”, assieme a piccole striature di sangue dovute alle iniziali modificazioni della cervice uterina. L’inizio del travaglio può avvenire improvvisamente o gradualmente, e viene definito come regolare attività uterina in presenza di dilatazione della cervice.
La durata di questa fase è molto variabile (anche in base a quando si stabilisce l’inizio); in genere dura circa 5-6 ore nelle nullipare, e anche meno nelle pluripare.
Leggi anche:
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
Fase dilatante
Le contrazioni diventano regolari (una ogni 3-4 minuti) e in genere aumenta la loro durata (30-40 secondi) e l’intensità. Durante una contrazione i muscoli lunghi dell’utero si contraggono, dall’alto verso il basso, fino alla fine. Quando la contrazione finisce, i muscoli si rilassano e diventano più corti di quanto erano all’inizio della contrazione stessa. Ciò alza la cervice al livello della testa del bambino. Ogni contrazione dilata la cervice fino alla sua completa dilatazione, che spesso può raggiungere 10 e più centimetri di diametro.
Questa fase termina con il raggiungimento della dilatazione completa della cervice uterina, quando spesso avviene la rottura spontanea delle membrane amniotiche (“rottura delle acque”). Tuttavia quest’ultima può presentarsi spontaneamente anche prima della dilatazione completa (rottura intempestiva delle membrane) e addirittura anche prima dell’inizio del travaglio di parto (rottura prematura delle membrane o PROM). Si parla di PROM pretermine (pPROM), se avviene prima della trentasettesima settimana completa di età gestazionale. La rottura delle membrane può inoltre essere indotta artificialmente tramite intervento chirurgico di amniotomia. Il dolore interessa maggiormente la zona lombosacrale. Questa fase dura circa 4-5 ore nelle nullipare e 2 ore nelle pluripare ma anche qui la variabilità da caso a caso può essere molto ampia.
Leggi anche:
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
Fase espulsiva
Comincia quando la dilatazione è completa. In essa si svolgono i principali fenomeni meccanici del parto ovvero tutti quei movimenti e quelle rotazioni che il feto deve compiere all’interno del canale del parto per poter nascere. Le contrazioni del miometrio sono favorite dall’ormone ossitocina, che viene prodotto dall’ipotalamo e secreto nelle strutture capillari che perfondono la neuroipofisi. La secrezione di ossitocina viene stimolata dai segnali nervosi periferici che hanno origine in seguito alla dilatazione dell’utero. La durata è di un’ora nelle nullipare e circa 20-30 minuti nelle pluripare. In questo caso il medico e l’ostetrica sono molto più fiscali nel dover rispettare il tempo massimo di 1 ora dal momento della dilatazione completa. Tuttavia non tutte le donne sono uguali quindi anche in questo caso si valuta l’intero quadro clinico piuttosto che guardare soltanto l’orologio.
Leggi anche:
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
Secondamento
Comincia subito dopo l’espulsione del feto dall’utero materno e termina con l’espulsione degli annessi fetali (placenta, cordone, membrane amniocoriali). Di solito la placenta viene espulsa entro 20-30 minuti dall’espulsione del feto. Il limite fisiologico è di un’ora, poi si interviene con la rimozione manuale della placenta eseguita in anestesia generale (secondamento manuale). In seguito al secondamento la placenta e gli altri annessi fetali possono rimanere ancora attaccati al neonato per giorni fino al suo naturale distacco in quella che viene chiamata nascita con la placenta o nascita lotus, pratica che è fortemente sconsigliata per problemi infettivi legati al fatto che la placenta, dopo il secondamento, è un tessuto morto.
Leggi anche:
- Secondamento: come e perché avviene l’espulsione della placenta
- Le aderenze patologiche della placenta in gravidanza
- Differenza placenta bassa e previa: rischi e cosa evitare
Fase post-partum
Comincia subito dopo l’espulsione degli annessi fetali e termina 2 ore dopo. Essa non appartiene alle fasi del parto ed è invece la prima fase del puerperio. Tuttavia è bene menzionarla in quest’ambito poiché le principali complicanze correlate al parto (in particolare quelle di tipo emorragico) si verificano in queste prime 2 ore. L’ostetrica controllerà la regolarità dei parametri vitali, come la pressione arteriosa e la frequenza cardiaca, assieme alla perdita ematica. Questa fase è importante anche dal punto di vista medico legale: in Italia, per legge, chi ha assistito al parto deve controllare la paziente per queste 2 ore: controllo generale, perdite di sangue, contrazione e retrazione dell’utero.
Qualora si verifichino significativi rischi medici nel continuare la gravidanza, potrebbe essere necessaria l’induzione della nascita. Dal momento che questa pratica comporta alcuni rischi, viene effettuata soltanto se il bambino o la madre sono in pericolo a causa della gravidanza prolungata. Spesso una gestazione di 42 settimane senza travaglio spontaneo viene usata come indicatore per praticare un’induzione di nascita, sebbene non siano dimostrate conseguenze effettive quando il travaglio viene indotto nelle gravidanze post-termine. Il travaglio indotto aumenta il rischio di ricorso al parto cesareo e di rottura uterina nelle madri che fossero già state sottoposte a parto cesareo.
Leggi anche:
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Parto pretermine: conseguenze sul neonato prematuro
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Differenza tra isterectomia totale (completa) e radicale
- Differenza tra isterectomia totale (completa) e subtotale (parziale)
- Differenza tra isterectomia addominale e vaginale
- Isterectomia: cosa succede dopo l’intervento e conseguenze
- Differenza tra culla termica ed incubatrice neonatale
- Travaglio: significato, sintomi e come capire se il parto è vicino
- Rottura delle acque: sintomi, colore, come riconoscerla, che fare?
- Differenza tra liquido della rottura delle acque, urina e perdite
- Gravidanza: cosa prova il bambino durante il parto?
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Differenze tra latte materno e latte artificiale
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Ho preso la salmonella in gravidanza: quali danni al feto?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Cina: bambino di due anni “incinta” del gemello parassita
- La donna che convive da 40 anni con un feto pietrificato nella panciaLa donna che convive da 40 anni con un feto pietrificato nella pancia
- Operata a Pechino la bambina cinese con un gemello parassita sulla schienaOperata a Pechino la bambina cinese con un gemello parassita sulla schiena
- Fetus in fetu: gemelli evanescenti e Sindrome del gemello parassita
- Cosa sono gli alleli ed a che servono?
- Differenze tra DNA e RNA: che sono ed a che servono
- Differenza tra allele dominante e recessivo
- Differenza tra omozigote ed eterozigote
- Differenza tra gene e allele
- Differenza tra genotipo e fenotipo
- Quanti cromosomi hanno esseri umani, scimmie, cani, gatti e topi?
- Quanti cromosomi ha chi è affetto da Sindrome di Down?
- Cos’è un cromosoma ed a che serve?
- Cos’è un gene ed a che serve?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

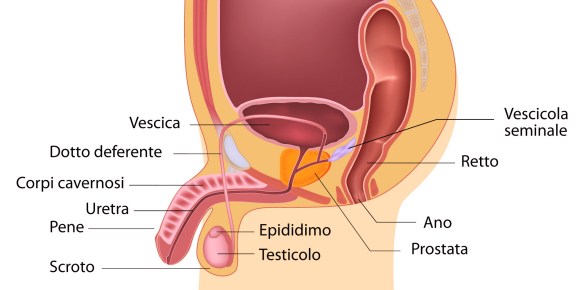 Le ghiandole bulbouretrali (o ghiandole di Cowper) sono piccole ghiandole esocrine, da 3 a 5 mm di diametro, situate alla radice del pene all’altezza dell’uretra membranosa.
Le ghiandole bulbouretrali (o ghiandole di Cowper) sono piccole ghiandole esocrine, da 3 a 5 mm di diametro, situate alla radice del pene all’altezza dell’uretra membranosa. La vasectomia è un intervento chirurgico che rende l’uomo sterile, cioè non in grado di mettere incinta una donna. Tale intervento blocca i piccoli condotti, chiamati dotti deferenti, attraverso i quali in condizioni normali passano gli spermatozoi prodotti dai testicoli, che, unendosi al plasma seminale prodotto da prostata e vescicole seminali, forma il liquido seminale (lo sperma). La vasectomia ha quindi l’effetto di rendere lo sperma virtualmente libero dagli spermatozoi.
La vasectomia è un intervento chirurgico che rende l’uomo sterile, cioè non in grado di mettere incinta una donna. Tale intervento blocca i piccoli condotti, chiamati dotti deferenti, attraverso i quali in condizioni normali passano gli spermatozoi prodotti dai testicoli, che, unendosi al plasma seminale prodotto da prostata e vescicole seminali, forma il liquido seminale (lo sperma). La vasectomia ha quindi l’effetto di rendere lo sperma virtualmente libero dagli spermatozoi. Le tube di Falloppio, chiamate anche salpingi o trombe, sono due organi tubolari pari e simmetrici che collegano l’ovaio alla cavità uterina. Oltre a dare passaggio all’ovocito hanno anche funzione riproduttiva. Hanno, infatti, il compito di captare l’ovocita e lo spermatozoo e permettere la fecondazione.
Le tube di Falloppio, chiamate anche salpingi o trombe, sono due organi tubolari pari e simmetrici che collegano l’ovaio alla cavità uterina. Oltre a dare passaggio all’ovocito hanno anche funzione riproduttiva. Hanno, infatti, il compito di captare l’ovocita e lo spermatozoo e permettere la fecondazione.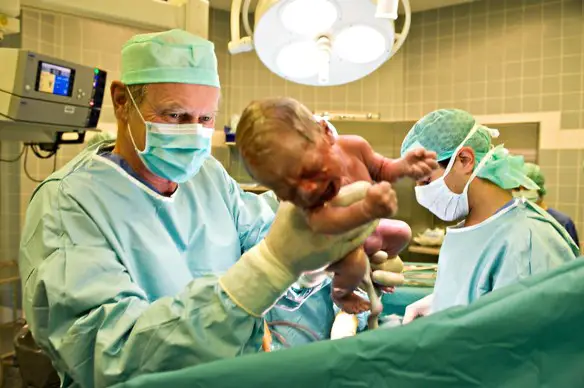 La placenta costituisce l’ elemento fondamentale per la vita intrauterina fetale e, quindi, per il corretto andamento della gravidanza. Attraverso la placenta si garantisce il continuo scambio di “informazioni” tra mamma e feto, attraverso incessanti richieste e donazioni di ormoni e sangue. La placenta è un annesso fetale ed essendo tale possono riscontrarsi delle situazioni patologiche, specialmente nelle modalità di aderenza al tessuto uterino. Difatti può accadere che i villi coriali possano tendere ad un’infiltrazione anomala all’interno della parete uterina, così da rendere la reazione deciduale inadeguata a contenere l’ inserimento dei villi.
La placenta costituisce l’ elemento fondamentale per la vita intrauterina fetale e, quindi, per il corretto andamento della gravidanza. Attraverso la placenta si garantisce il continuo scambio di “informazioni” tra mamma e feto, attraverso incessanti richieste e donazioni di ormoni e sangue. La placenta è un annesso fetale ed essendo tale possono riscontrarsi delle situazioni patologiche, specialmente nelle modalità di aderenza al tessuto uterino. Difatti può accadere che i villi coriali possano tendere ad un’infiltrazione anomala all’interno della parete uterina, così da rendere la reazione deciduale inadeguata a contenere l’ inserimento dei villi. Rapporti sessuali in gravidanza nel primo trimestre
Rapporti sessuali in gravidanza nel primo trimestre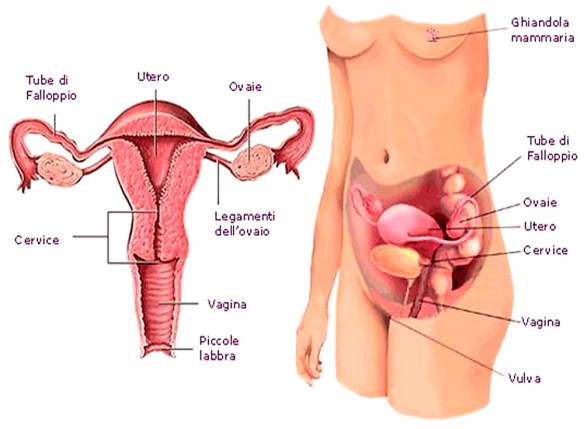 Tra le 16 e le 20 settimane di gravidanza, le ovaie di un feto di sesso femminile contengono 6-7 milioni di oociti. La maggior parte di essi vengono eliminati e, al momento della nascita, ne rimangono circa 1-2 milioni.
Tra le 16 e le 20 settimane di gravidanza, le ovaie di un feto di sesso femminile contengono 6-7 milioni di oociti. La maggior parte di essi vengono eliminati e, al momento della nascita, ne rimangono circa 1-2 milioni. I neonati non sono tutti uguali. Ognuno di loro avrà già alla nascita un temperamento diverso, ma a fare la differenza è anche il tipo di allattamento. Secondo gli studi condotti negli anni l’allattamento al seno o l’allattamento artificiale determinerebbero delle differenze sostanziali tra i neonati:
I neonati non sono tutti uguali. Ognuno di loro avrà già alla nascita un temperamento diverso, ma a fare la differenza è anche il tipo di allattamento. Secondo gli studi condotti negli anni l’allattamento al seno o l’allattamento artificiale determinerebbero delle differenze sostanziali tra i neonati: