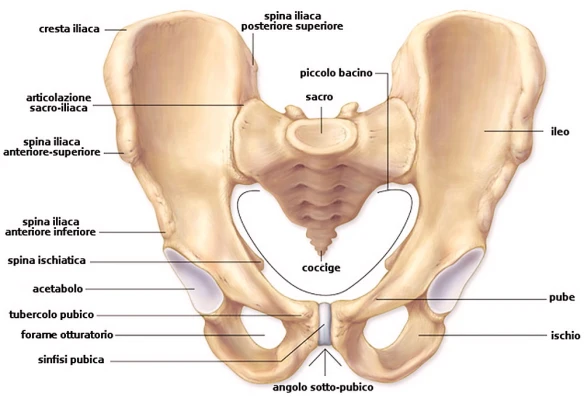
 Qual è la differenza tra pube ed osso iliaco? Semplicemente il pube è una delle tre componenti ossee dell’osso iliaco, insieme a ilio e ischio, di preciso esso rappresenta la parte bassa e anteriore dell’osso iliaco. Situato inferiormente all’ilio e anteriormente all’ischio, il pube presenta tre sezioni anatomicamente rilevanti: il corpo del pube, il ramo superiore del pube e il ramo inferiore del pube.
Qual è la differenza tra pube ed osso iliaco? Semplicemente il pube è una delle tre componenti ossee dell’osso iliaco, insieme a ilio e ischio, di preciso esso rappresenta la parte bassa e anteriore dell’osso iliaco. Situato inferiormente all’ilio e anteriormente all’ischio, il pube presenta tre sezioni anatomicamente rilevanti: il corpo del pube, il ramo superiore del pube e il ramo inferiore del pube.
Cos’è il pube?
Il pube, noto anche come osso pubico, è una delle tre porzioni ossee che compongono l’osso iliaco (le altre due porzioni dell’osso iliaco sono l’ilio e l’ischio). Il pube contribuisce alla formazione di due articolazioni: l’articolazione dell’anca (attraverso l’acetabolo) e la sinfisi pubica (con il pube dell’osso iliaco controlaterale).
Cos’è l’osso iliaco?
L’osso iliaco, noto anche come osso dell’anca, è l’osso pari e simmetrico, che, insieme all’osso sacro e al coccige, costituisce quella struttura anatomica identificata con il nome di cintura pelvica.
Posizione del pube rispetto ad ilio ed ischio
Il pube rappresenta la parte bassa e anteriore dell’osso iliaco. Esso risiede inferiormente all’ilio – che è la porzione superiore dell’osso iliaco – e davanti all’ischio – che è la porzione bassa e posteriore dell’osso iliaco. L’ilio è importante per i suoi rapporti con l’osso sacro: con quest’ultimo forma l’articolazione sacro iliaca. L’ischio, invece, è importante perché è la porzione dell’osso iliaco più forte e resistente e quella su cui grava il peso del corpo, nella posizione seduta.
Leggi anche:
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra legamento e tendine con esempi
- Legamenti: cosa sono, dove si trovano ed a che servono?
L’osso pubico fa parte delle ossa del bacino
L’osso iliaco – con le sue tre sezioni ilio, ischio e pube – e il binomio osso sacro-coccige rappresentano le cosiddette ossa del bacino. Gli anatomisti chiamano bacino, o pelvi o regione pelvica, la parte inferiore del tronco del corpo umano. Situato tra l’addome e le cosce, il bacino comprende, in aggiunta alle ossa pelviche: la cosiddetta cavità pelvica, il cosiddetto pavimento pelvico e il cosiddetto perineo.
Anatomia del pube
Gli anatomisti riconoscono nel pube tre regioni di una certa rilevanza: il corpo del pube, il ramo superiore del pube e il ramo inferiore del pube.
- Corpo del pube. Il corpo del pube è la regione larga, resistente e piatta, che risiede tra il ramo superiore del pube e il ramo inferiore del pube e che, articolandosi con il corpo del pube dell’osso iliaco controlaterale, forma la cosiddetta sinfisi pubica. La sinfisi pubica è una delle tre articolazioni principali dell’osso iliaco; le altre due sono l’articolazione dell’anca e l’articolazione sacro iliaca. Del corpo del pube meritano una breve descrizione due aree: la cosiddetta cresta pubica e la superficie interna.
- Cresta pubica: è un’area ruvida, che, in posizione laterale, presenta una prominenza nota come tubercolo pubico. Il tubercolo pubico è un elemento anatomico utile ai medici, quando questi vogliono individuare il cosiddetto anello inguinale superficiale e il cosiddetto canale femorale.
- Superficie interna (o posteriore): contribuisce alla formazione di parte della parete della piccola pelvi. Inoltre, dà origine ad alcune fibre del muscolo otturatore interno
- Ramo superiore del pube. Il ramo superiore del pube è la porzione superiore dell’osso pubico; orientato verso l’ilio e connesso a quest’ultimo, esso contribuisce alla formazione del cosiddetto foro otturatorio e alla formazione dell’acetabolo. Esattamente, il contributo del ramo superiore del pube, alla costituzione dell’acetabolo, è pari a un quinto. Del ramo superiore del pube meritano una citazione particolare la superficie esterna (o anteriore) e la superficie interna (o posteriore).
- Superficie esterna: è importante, perché dà origine ad alcune fibre di muscoli quali: il muscolo adduttore lungo, il muscolo otturatore esterno, il muscolo adduttore breve e il muscolo gracile.
- Superficie interna: è importante, perché costituisce parte della parete della piccola pelvi e funge da punto d’origine di alcune fibre del muscolo otturatore interno.
- Ramo inferiore del pube. Il ramo inferiore del pube è la porzione inferiore dell’osso pubico. Orientata verso l’ischio, forma, con il ramo inferiore di quest’ultimo, il cosiddetto ramo ischio-pubico. Il ramo ischio-pubico fornisce un contribuito determinante alla costituzione del foro otturatorio. Del ramo superiore del pube meritano un occhio di riguardo la superficie esterna (o anteriore) e la superficie interna (o posteriore).
- Superficie esterna: dà origine ad alcune fibre del muscolo gracile, del muscolo otturatore esterno, del muscolo adduttore breve e del muscolo grande adduttore.
- Superficie interna: è punto d’origine di alcune fibre del muscolo otturatore interno e del muscolo costrittore dell’uretra.
Funzioni del pube e del bacino
Le ossa del bacino, di cui il pube è di fatto una delle varie componenti, hanno almeno tre compiti degni di nota:
- sorreggere la parte superiore del corpo;
- connettere lo scheletro assiale (che comprende il cranio, la colonna vertebrale, la gabbia toracica ecc) agli arti inferiori;
- dare inserzione a muscoli, legamenti e tendini, fondamentali per la deambulazione.
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Differenza tra femore e anca
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Differenza tra osso compatto e spugnoso
- Differenza tra osso fibroso e lamellare
- I tipi di tessuto osseo: cellule, matrice, formazione e struttura
- Differenza tra osso e cartilagine: funzioni, composizione e durezza
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza ossa umane e animali
- Differenza tra ossa pari, impari e mediane con esempi
- Differenza tra midollo osseo e spinale
- A cosa serve il midollo osseo?
- Differenza tra midollo giallo e rosso
- Differenza tra midollo osseo e cellule staminali
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Differenza tra osso ed avorio: come distinguerli
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

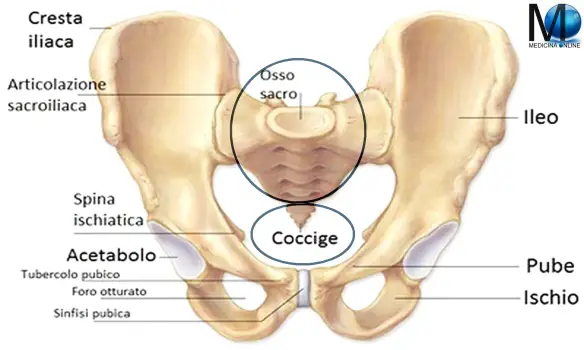 L’osso sacro, impari, quindi asimmetrico, è un unico osso formato da cinque segmenti ossei fusi tra loro. Ha forma piramidale a base quadrangolare con base superiore e apice inferiore, una faccia anteriore concava, una faccia posteriore convessa e accidentata e due facce laterali che nella porzione inferiore dell’osso, corrispondente alle ultime tre vertebre sacrali, si riducono a margini. La base del sacro presenta al centro una superficie ellittica, corrispondente alla superficie articolare superiore del corpo della prima vertebra sacrale, tramite la quale si articola con il corpo della quinta vertebra lombare.
L’osso sacro, impari, quindi asimmetrico, è un unico osso formato da cinque segmenti ossei fusi tra loro. Ha forma piramidale a base quadrangolare con base superiore e apice inferiore, una faccia anteriore concava, una faccia posteriore convessa e accidentata e due facce laterali che nella porzione inferiore dell’osso, corrispondente alle ultime tre vertebre sacrali, si riducono a margini. La base del sacro presenta al centro una superficie ellittica, corrispondente alla superficie articolare superiore del corpo della prima vertebra sacrale, tramite la quale si articola con il corpo della quinta vertebra lombare.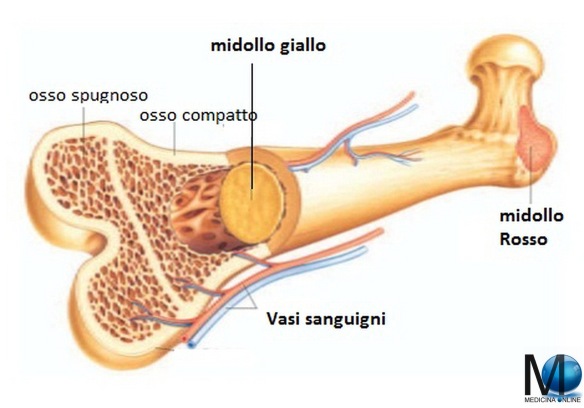 Il tessuto osseo è un particolare tipo di tessuto connettivo costituito da cellule e da matrice extracellulare (ECM), definita matrice ossea o sostanza fondamentale.
Il tessuto osseo è un particolare tipo di tessuto connettivo costituito da cellule e da matrice extracellulare (ECM), definita matrice ossea o sostanza fondamentale. Un osso (in inglese “bone”) è una componente anatomica del corpo umano ed insieme alle altre ossa costituisce lo scheletro umano.
Un osso (in inglese “bone”) è una componente anatomica del corpo umano ed insieme alle altre ossa costituisce lo scheletro umano. Le ossa sono organi a tutti gli effetti: la loro parte minerale viene costantemente rinnovata da due tipi di cellule al loro interno:
Le ossa sono organi a tutti gli effetti: la loro parte minerale viene costantemente rinnovata da due tipi di cellule al loro interno: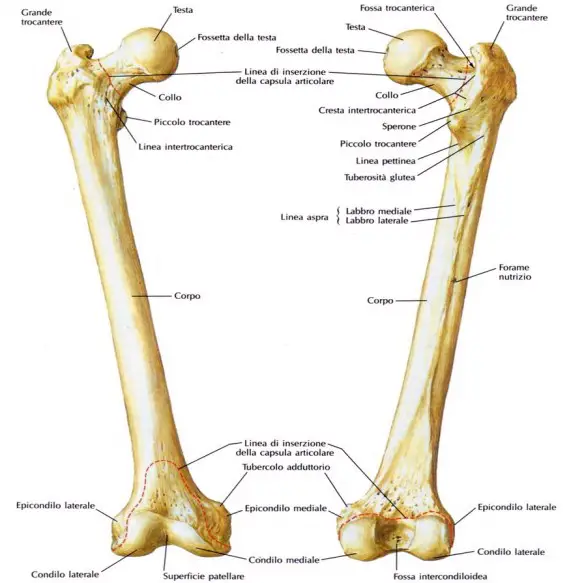 Il femore (dal latino “femur” che significa “coscia”; in inglese “femur“) è un osso dell’arto inferiore che costituisce lo scheletro della coscia ed anche parte dell’anca e del ginocchio. È l’osso più lungo, voluminoso e resistente dello scheletro umano.
Il femore (dal latino “femur” che significa “coscia”; in inglese “femur“) è un osso dell’arto inferiore che costituisce lo scheletro della coscia ed anche parte dell’anca e del ginocchio. È l’osso più lungo, voluminoso e resistente dello scheletro umano.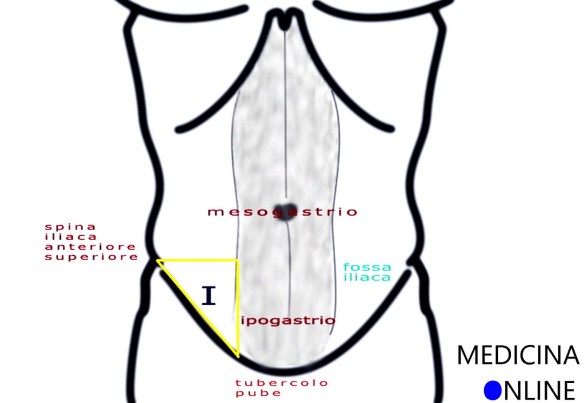 Con “inguine” (anche chiamato “regione inguinale”, in inglese “groin”) si identifica la porzione anteriore, laterale ed inferiore della parete addominale, corrispondente alla fossa iliaca (destra e sinistra), quindi stiamo parlando di una zona posta più in alto e più lateralmente rispetto al pube. L’inguine è delimitato dall’anca, identificato in superficie dalla piega che connette l’arto inferiore al tronco, pertanto è il corrispettivo caudale dell’ascella, alla quale è accomunato per la presenza del caratteristico gruppo linfonodale, nonché di caratteristiche cutanee comuni (in particolar modo, le ghiandole sudoripare apocrine).
Con “inguine” (anche chiamato “regione inguinale”, in inglese “groin”) si identifica la porzione anteriore, laterale ed inferiore della parete addominale, corrispondente alla fossa iliaca (destra e sinistra), quindi stiamo parlando di una zona posta più in alto e più lateralmente rispetto al pube. L’inguine è delimitato dall’anca, identificato in superficie dalla piega che connette l’arto inferiore al tronco, pertanto è il corrispettivo caudale dell’ascella, alla quale è accomunato per la presenza del caratteristico gruppo linfonodale, nonché di caratteristiche cutanee comuni (in particolar modo, le ghiandole sudoripare apocrine).