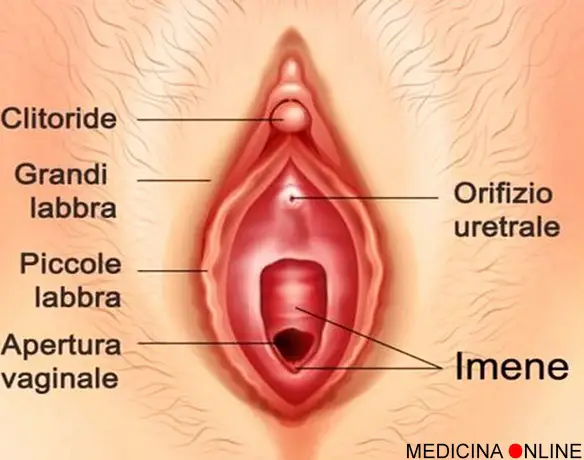
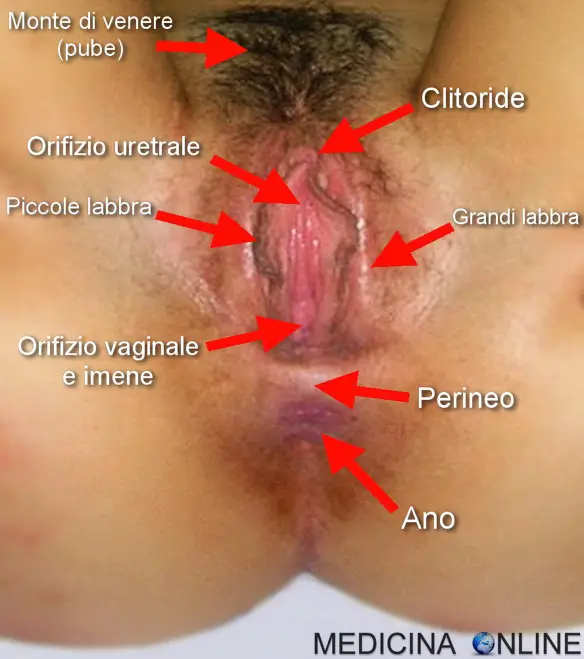
 La “vulva” è l’insieme degli organi dell’apparato genitale femminile che sono esterni e quindi visibili. Fanno parte della vulva le grandi labbra, le piccole labbra, il clitoride e il vestibolo della vagina. Molti confondono le grandi labbra con le piccole labbra, in particolare le piccole labbra sono erroneamente da molti chiamate grandi labbra.
La “vulva” è l’insieme degli organi dell’apparato genitale femminile che sono esterni e quindi visibili. Fanno parte della vulva le grandi labbra, le piccole labbra, il clitoride e il vestibolo della vagina. Molti confondono le grandi labbra con le piccole labbra, in particolare le piccole labbra sono erroneamente da molti chiamate grandi labbra.
Vediamo le differenze tra queste due strutture dell’apparato sessuale femminile:
Le grandi labbra (in inglese “labia majora”, vedere figura in alto) sono più grandi ed esterne rispetto alle piccole labbra. Sono fisse e caratterizzate da un colore più scuro, poiché lo strato cutaneo che le copre è maggiormente pigmentato rispetto alla normale colorazione cutanea; si tratta inoltre di un tessuto particolarmente ricco di ghiandole sudoripare (che rispondono ad una funzione di attrazione sessuale soprattutto nel mondo animale).
Le piccole labbra (in inglese “labia minora”, vedere figura in alto) sono più piccole e più vicine alla vagina rispetto alle grandi labbra. Sono mobili e possono ricoprire l’entrata della vagina. Sono situate anteriormente al clitoride, da cui decorrono formando il prepuzio clitorideo.
Leggi anche:
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Contrazioni vaginali durante l’orgasmo femminile [VIDEO] Attenzione: immagini sessualmente esplicite
- Differenze tra orgasmo vaginale e clitorideo
- Di cosa sono fatte le pareti della vagina?
- Di quanto si allunga la vagina durante l’atto sessuale?
- Masturbazione e sesso riducono o migliorano le prestazioni sportive?
- Dove si trova l’orifizio dell’uretra femminile rispetto alla vagina?
- Da dove esce l’urina nelle donne? Dalla vagina?
- Da dove esce il sangue mestruale nelle donne?
- Come fa ad uscire il sangue mestruale se sono vergine e l’imene è integro?
- Il sangue mestruale e l’urina escono dallo stesso condotto?
- Come si chiama l’apertura attraverso cui fuoriesce l’urina?
- Da dove fuoriesce l’urina negli uomini?
- Che cos’è e dove si trova esattamente il clitoride?
- I cambiamenti dei genitali femminili durante la vita della donna
- Liquido seminale (sperma) giallo o giallastro: cause e cure
- Liquido seminale (sperma) trasparente ed acquoso: cause e cure
- Quanto sperma viene emesso con una singola eiaculazione?
- Quanti spermatozoi vengono emessi con una singola eiaculazione?
- Perché i testicoli e le ovaie sono due?
- Quanti ovuli possiede mediamente una donna fertile?
- Perché testicoli e pene sono spesso asimmetrici?
- Perché i calci e gli urti sui testicoli fanno così male?
- Perché lo scroto che contiene i testicoli è così rugoso?
- Quanto a lungo può durare una erezione del pene?
- Sperma umano e spermatozoi vitali visti al microscopio [VIDEO]
- Incontro tra spermatozoi e cellula uovo al microscopio [VIDEO]
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Non riesco a trovare il punto G: come fare?
- Come distinguere un vero orgasmo femminile da uno “finto”
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Sintomi di eccitazione sessuale femminile e maschile
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Ecco i seni che piacciono di più agli uomini
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Masturbazione maschile: 10 cose che le donne non sanno
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Come capire se soffro di masturbazione compulsiva?
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Micropene: quanto misura, complicazioni, c’è una cura?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Perversioni sessuali: dagli insetti sulle parti intime fino ai pannolini sporchi e le mestruazioni
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Smegma: i rischi dell’accumulo di sporco sul pene
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri di un mio paziente masturbatore cronico
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Cosa accade e cosa si prova quando si frattura il pene?
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- La masturbazione fa bene o fa male?
- Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
- Come smettere di masturbarsi e di guardare porno online
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 Omofobia uguale omosessualità latente, dice la “leggenda” popolare. A testare finalmente questa ipotesi ci hanno pensato
Omofobia uguale omosessualità latente, dice la “leggenda” popolare. A testare finalmente questa ipotesi ci hanno pensato  Come si chiama in lingua inglese il punto G, cioè la famosa zona erogena femminile conosciuta anche come punto Gräfenberg (dal nome del ginecologo tedesco Ernst Gräfenberg, erroneamente ritenuto lo scopritore di questa struttura anatomica)?
Come si chiama in lingua inglese il punto G, cioè la famosa zona erogena femminile conosciuta anche come punto Gräfenberg (dal nome del ginecologo tedesco Ernst Gräfenberg, erroneamente ritenuto lo scopritore di questa struttura anatomica)?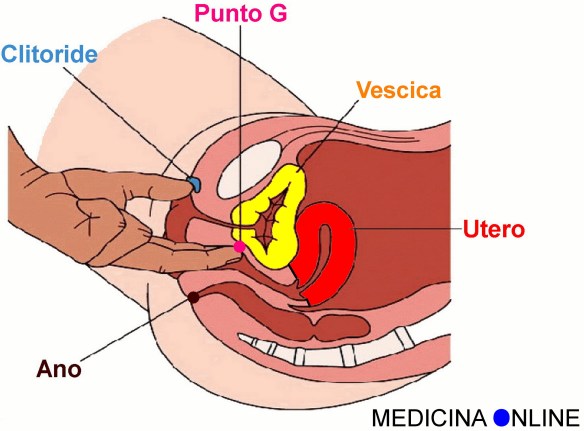 Se ne parla da 50 anni, ma ancora gli studiosi non sono concordi sull’esistenza del Punto G. Quest’anno è stato pubblicato sul Journal of Sexual Medicine il più grande studio sul Punto G, effettuato su 1800 donne gemelle. Condotto da un team di ricercatori del King’s College di Londra guidato da Andrea Burri e da Tim Spector, lo studio “dimostra abbastanza definitivamente che l’idea di un punto G è soggettiva”, afferma lo stesso Burri.
Se ne parla da 50 anni, ma ancora gli studiosi non sono concordi sull’esistenza del Punto G. Quest’anno è stato pubblicato sul Journal of Sexual Medicine il più grande studio sul Punto G, effettuato su 1800 donne gemelle. Condotto da un team di ricercatori del King’s College di Londra guidato da Andrea Burri e da Tim Spector, lo studio “dimostra abbastanza definitivamente che l’idea di un punto G è soggettiva”, afferma lo stesso Burri. In passato quando una coppia non riusciva ad avere figli, si pensava subito che il problema dipendesse dalla donna e raramente il primo ad essere messo sul “banco degli imputati” era l’uomo. Ciò rappresenta un errore, dal momento che ben un terzo di tutte le infertilità dipendono dal partner maschile. Se si sospetta che l’infertilità dipenda dall’uomo si procederà con uno spermiogramma (analisi del liquido seminale), per analizzare la qualità degli spermatozoi, la mobilità e la forma. Inoltre si può anche effettuare un dosaggio ormonale del testosterone. Il liquido seminale consta di una parte cellulata (spermatozoi) e di una parte liquida; gli spermatozoi vengono prodotti a livello testicolare mentre la parte liquida deriva principalmente dall’attività della prostata e delle vescicole seminali. Il fattore determinante ai fini della fertilità è rappresentato dalle caratteristiche degli spermatozoi: questi ultimi devono essere in numero adeguato (più di 20 milioni per ml) e soprattutto devono essere dotati di corretta motilità; devono quindi avere una buona motilità rettilinea sia rapida che lenta.
In passato quando una coppia non riusciva ad avere figli, si pensava subito che il problema dipendesse dalla donna e raramente il primo ad essere messo sul “banco degli imputati” era l’uomo. Ciò rappresenta un errore, dal momento che ben un terzo di tutte le infertilità dipendono dal partner maschile. Se si sospetta che l’infertilità dipenda dall’uomo si procederà con uno spermiogramma (analisi del liquido seminale), per analizzare la qualità degli spermatozoi, la mobilità e la forma. Inoltre si può anche effettuare un dosaggio ormonale del testosterone. Il liquido seminale consta di una parte cellulata (spermatozoi) e di una parte liquida; gli spermatozoi vengono prodotti a livello testicolare mentre la parte liquida deriva principalmente dall’attività della prostata e delle vescicole seminali. Il fattore determinante ai fini della fertilità è rappresentato dalle caratteristiche degli spermatozoi: questi ultimi devono essere in numero adeguato (più di 20 milioni per ml) e soprattutto devono essere dotati di corretta motilità; devono quindi avere una buona motilità rettilinea sia rapida che lenta. Problemi all’utero possono condurre a problemi di infertilità, dal momento che esso permette all’embrione di svilupparsi. Durante questo processo l’utero si ricopre di una mucosa (l’endometrio) che permette all’embrione di annidarsi nell’utero.
Problemi all’utero possono condurre a problemi di infertilità, dal momento che esso permette all’embrione di svilupparsi. Durante questo processo l’utero si ricopre di una mucosa (l’endometrio) che permette all’embrione di annidarsi nell’utero. Le ovaie hanno il compito di produrre ovuli che sono ovviamente – insieme agli spermatozoi maschili – di primaria importanza per il concepimento. Esistono due cause principali che possono ostacolare il loro corretto funzionamento e condurre a problemi di infertilità, esse sono:
Le ovaie hanno il compito di produrre ovuli che sono ovviamente – insieme agli spermatozoi maschili – di primaria importanza per il concepimento. Esistono due cause principali che possono ostacolare il loro corretto funzionamento e condurre a problemi di infertilità, esse sono: Alcune infezioni ginecologiche non sono facili da scovare perché non si percepiscono e possono condurre silenziosamente a problemi di infertilità. Altre hanno sintomi molto leggeri ai quali non prestiamo attenzione, quando invece dovremmo. Il batterio più difficile da individuare è probabilmente la Chlamydia: si trasmette attraverso rapporti sessuali non protetti (tra il 5 e il 20% delle donne ne sarebbe affetto) e spesso non si riscontrano sintomi. Questo germe è in grado di provocare un’infezione alle tube di Falloppio, tube che si presentano come dei canali percorsi dall’ovulo per raggiungere l’utero. Se si contrae il virus, le tube si possono ostruire e persino danneggiare, soprattutto se si tratta di un’infezione che si ha da tempo. Questo processo potrebbe impedire e ostacolare la fecondazione.
Alcune infezioni ginecologiche non sono facili da scovare perché non si percepiscono e possono condurre silenziosamente a problemi di infertilità. Altre hanno sintomi molto leggeri ai quali non prestiamo attenzione, quando invece dovremmo. Il batterio più difficile da individuare è probabilmente la Chlamydia: si trasmette attraverso rapporti sessuali non protetti (tra il 5 e il 20% delle donne ne sarebbe affetto) e spesso non si riscontrano sintomi. Questo germe è in grado di provocare un’infezione alle tube di Falloppio, tube che si presentano come dei canali percorsi dall’ovulo per raggiungere l’utero. Se si contrae il virus, le tube si possono ostruire e persino danneggiare, soprattutto se si tratta di un’infezione che si ha da tempo. Questo processo potrebbe impedire e ostacolare la fecondazione.