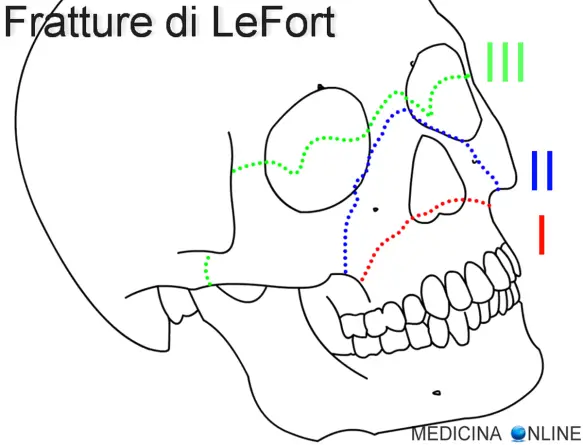
 Con “frattura di LeFort” (anche chiamata “frattura di Le Fort“) in medicina si intende un gruppo di fratture che interessano le ossa del cranio che tipicamente si verificano nei traumi facciali e sono potenzialmente molto pericolose per la sopravvivenza del paziente. Questo tipo di frattura deve il suo nome a René Le Fort, il chirurgo francese che per primo le classificò nella prima metà del ‘900. Il dottor Le Fort individuò la presenza di 3 paia di pilastri di resistenza (pari e simmetrici) che caratterizzano il terzo medio del volto. Questi sono:
Con “frattura di LeFort” (anche chiamata “frattura di Le Fort“) in medicina si intende un gruppo di fratture che interessano le ossa del cranio che tipicamente si verificano nei traumi facciali e sono potenzialmente molto pericolose per la sopravvivenza del paziente. Questo tipo di frattura deve il suo nome a René Le Fort, il chirurgo francese che per primo le classificò nella prima metà del ‘900. Il dottor Le Fort individuò la presenza di 3 paia di pilastri di resistenza (pari e simmetrici) che caratterizzano il terzo medio del volto. Questi sono:
- pilastro anteriore (naso-frontale): inizia dall’apertura piriforme e segue la cornice orbitaria mediale, circondando inferiormente la regione canina;
- pilastro laterale (zigomatico): dalla regione molare segue la parete laterale dell’orbita;
- pilastro posteriore (pterigo-mascellare): dalla tuberosità del mascellare si porta ai processi pterigoidei dell’osso sfenoide.
Le linee di frattura nei traumi facciali tendono a presentarsi alla periferia delle zone attraversate da queste traiettorie, andando a determinare i diversi tipi di frattura LeFort.
Cause e fattori di rischio delle fratture di LeFort
Le fratture di LeFort sono determinate nella maggioranza dei casi da traumi diretti al volto ed alla testa in generale, ad esempio negli incidenti stradali, spesso associate a svariati altri traumi che interessano il resto del corpo. Le fratture di LeFort possono essere anche favorite da svariati fattori, come:
- fattori locali: processi infettivi aspecifici e specifici, tumori maligni e benigni, cisti, ritenzione dentaria;
- fattori generali: osteomalacia e osteopetrosi, iperparatiroidismo, osteoporosi senile, tossicosi professionali da fosforo o da fluoro.
In questo caso si parla di fratture patologiche, cioè quelle fratture che si verificano su tessuti interessati da cedimento strutturale interno dovuto ad una patologia sottostante che può essere sistemica o locale.
Diagnosi delle fratture di LeFort
La diagnosi delle fratture di LeFort viene effettuata grazie all’esame obiettivo (in cui il palato risulta spesso innaturalmente mobile) supportato da un esame TAC della testa e del collo che nella maggioranza dei casi è capace di mostrare chiaramente il tipo di frattura. Affinché vengano classificate come LeFort, le fratture devono coinvolgere i processi pterigoidei dello sfenoide, questi sono visibili posteriormente ai seni mascellari in una TC assiale, e inferiormente al bordo orbitale in proiezione coronale.
Leggi anche:
Frattura di LeFort I (frattura bassa od orizzontale)
Frattura di LeFort I, detta anche bassa o orizzontale, può risultare da una forza diretta verso il basso sul bordo alveolare della mascella. È conosciuta anche come frattura di Guérin, o palato fluttuante, e coinvolge solitamente la porzione inferiore dell’apertura piriforme. La frattura si estende dal setto nasale ai bordi laterali dell’apertura piriforme, si dirige orizzontalmente al di sopra degli apici dentari, incrocia sotto la sutura zigomatico-mascellare e attraversa la sutura sfeno-mascellare fino ad interrompere i processi pterigoidei dello sfenoide. I sintomi di una LeFort I sono principalmente:
- leggero gonfiore del labbro superiore,
- ecchimosi presente nel fornice superiore sotto gli archi zigomatici,
- malocclusione,
- mobilità dentaria.
È presente il segno di Guérin, caratterizzato da ecchimosi nella regione dei vasi palatini maggiori. Le fratture LeFort I possono essere quasi immobili, e si può percepire il caratteristico stridore solamente applicando una pressione sui denti dell’arcata superiore. La percussione dei denti dell’arcata superiore rivela un suono detto a pentola fessa.
Alcuni sintomi possono essere presenti sia nella LeFort I che nella LeFort II, come:
- edema dei tessuti molli nel terzo medio del volto;
- ecchimosi bilaterale circumorbitale;
- emorragia bilaterale sottocongiuntivale;
- epistassi;
- rinorrea di liquido cerebrospinale;
- diplopia;
- enoftalmo.
Leggi anche:
Frattura di LeFort II (frattura media o piramidale)
Frattura di LeFort II, detta anche media o piramidale, può risultare da un trauma alla mascella media o inferiore, e di solito coinvolge il bordo inferiore dell’orbita. Tale frattura ha una forma piramidale, e si estende dalla radice del naso, al livello, o appena al di sotto, della sutura naso-frontale, attraversa i processi frontali dell’osso mascellare, si dirige quindi lateralmente e verso il basso attraverso le ossa lacrimali e il pavimento inferiore dell’orbita, riaffiora attraverso o in vicinanza del forame infraorbitario ed inferiormente attraverso la parete anteriore del seno mascellare; procede quindi al di sotto dello zigomo, attraverso la fessura pterigomascellare per terminare sui processi pterigoidei dello sfenoide. I sintomi di una LeFort II sono principalmente:
- gradino sul bordo infraorbitario;
- porzione media del volto mobile;
- anestesia o parestesia della guancia (da danno al nervo infraorbitario);
- suono a pentola fessa.
Frattura di LeFort III (frattura alta, trasversale o disgiunzione cranio-facciale)
Frattura di LeFort III, detta anche alta, trasversale o anche disgiunzione cranio-facciale, coinvolge solitamente l’arco zigomatico. Può avvenire in seguito ad impatto sulla radice del naso o sulla parte superiore dell’osso mascellare. Questa frattura inizia presso la sutura fronto-mascellaree la naso-frontale, si estende posteriormente lungo la parete mediale dell’orbita attraverso il solco nasolacrimale e l’etmoide. Lo spessore dello sfenoide posteriormente di solito previene la continuazione della frattura nel canale ottico. La frattura prosegue quindi lungo il pavimento dell’orbita, lungo la fessura orbitaria inferiore e continua superiormente e lateralmente attraverso la parete laterale dell’orbita, attraverso la sutura zigomatico-frontale e l’arco zigomatico. All’interno del naso, un ramo della frattura si estende attraverso la base della lamina perpendicolare dell’etmoide, attraverso il vomere e verso i processi pterigoidei alla base dello sfenoide. Questo tipo di frattura predispone maggiormente il paziente alla rinorrea di liquido cerebrospinale rispetto agli altri due. I sintomi di una LeFort III sono principalmente:
- morbidezza e separazione della sutura zigomatico-frontale;
- allungamento del volto;
- depressione dei livelli oculari;
- enoftalmo;
- incapacità a mantenere le palpebre aperte;
- alterazione del piano occlusale.
Terapia delle fratture di LeFort
La terapia prevede la riduzione, la contenzione o interventi chirurgici di osteosintesi o cerchiaggio.
Quale medico si occupa delle fratture di LeFort?
La cura di questo tipo di frattura è principalmente deputato al chirurgo maxillo-facciale, un medico specializzato nella terapia chirurgica di un gran numero di traumi e lesioni che interessano bocca, mascella, mandibola, viso e collo. La cura di una frattura di LeFort, visto anche l’eventuale interessamento di palato, denti, encefalo e – in ultima istanza – le problematiche estetiche nel volto che determina, implica, nelle varie fasi dell’iter terapeutico, un team che comprende un gran numero di specialisti in vari campi sanitari, come neurologi, neurochirurghi, ortopedici, dentisti, otorinolaringoiatri, chirurghi plastici, fisiatri, fisioterapisti, logopedisti e psicologi.
Leggi anche:
- Cervello maschile e femminile: quali sono le differenze?
- Differenza tra mascella e mandibola: sono sinonimi?
- Articolazione temporo mandibolare (ATM): anatomia e funzioni
- Sindrome temporo mandibolare: sintomi, diagnosi e cure
- Cervelletto: anatomia esterna ed interna
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Differenza tra neurocranio e splancnocranio
- Differenza tra scheletro assile ed appendicolare
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Differenza tra cervello e encefalo: anatomia e funzioni in sintesi
- Cervelletto: le lesioni cerebellari più comuni
- Differenza tra paraplegico e tetraplegico
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Quanto pesa un cervello umano?
- Come funziona la nostra memoria e come facciamo per aumentarla: guida per prendere trenta e lode agli esami universitari
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
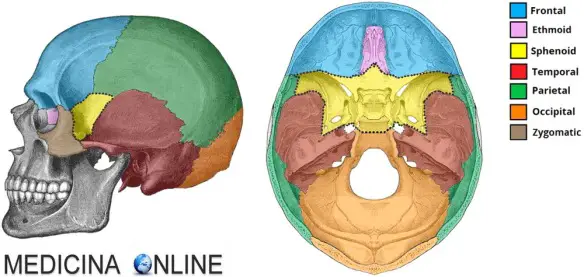

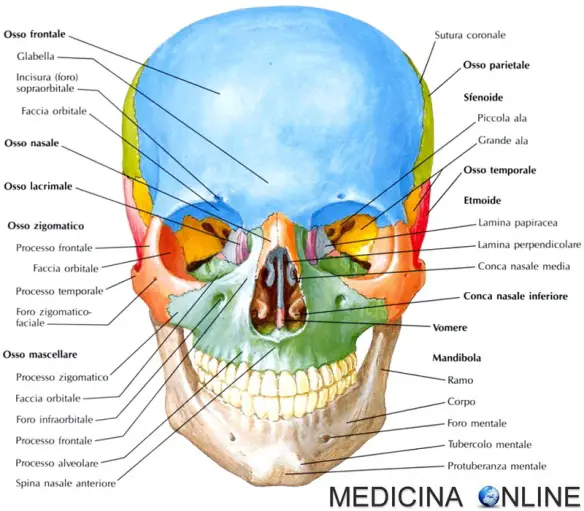 Il massiccio facciale (anche chiamato splancnocranio o viscerocranio) è un gruppo osseo facente parte del cranio. Le ossa che compongono il massiccio facciale sono:
Il massiccio facciale (anche chiamato splancnocranio o viscerocranio) è un gruppo osseo facente parte del cranio. Le ossa che compongono il massiccio facciale sono: 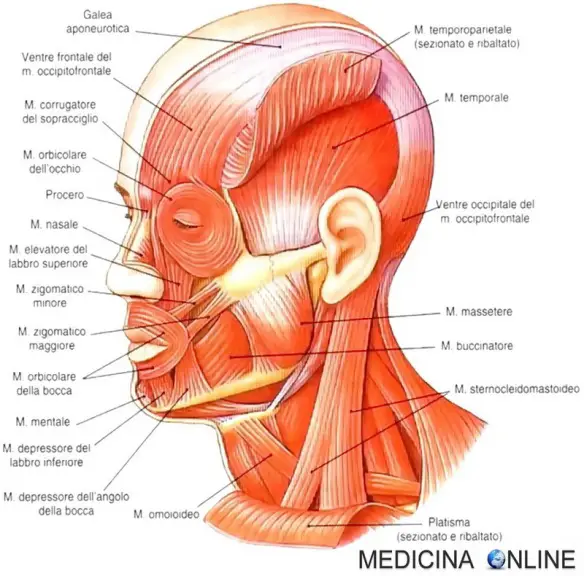 La nostra testa è ricchissima di muscoli, necessari per vari scopi: permettere la masticazione e la fonazione, proteggere le delicate strutture intracraniali e fornire all’essere umano la possibilità di una efficace
La nostra testa è ricchissima di muscoli, necessari per vari scopi: permettere la masticazione e la fonazione, proteggere le delicate strutture intracraniali e fornire all’essere umano la possibilità di una efficace 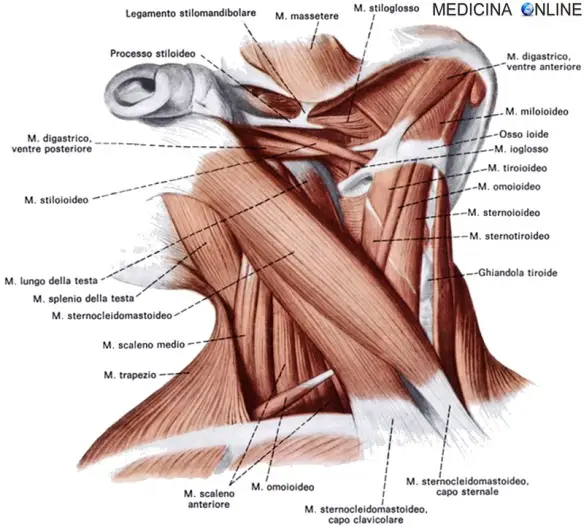 Il muscolo sternocleidomastoideo (SCM) è un grosso ed importante muscolo bipennato del collo, situato nella regione anterolaterale del collo. Pari e simmetrico, esiste uno sternocleidomastoideo destro ed uno sinistro che insieme formano un corpo carnoso
Il muscolo sternocleidomastoideo (SCM) è un grosso ed importante muscolo bipennato del collo, situato nella regione anterolaterale del collo. Pari e simmetrico, esiste uno sternocleidomastoideo destro ed uno sinistro che insieme formano un corpo carnoso  Il segno di Binda è uno dei cosiddetti “segni meningei”, cioè un gruppo di segni usati in semeiotica neurologica per individuare eventuali
Il segno di Binda è uno dei cosiddetti “segni meningei”, cioè un gruppo di segni usati in semeiotica neurologica per individuare eventuali  Con “frattura di LeFort” (anche chiamata “frattura di Le Fort“) in medicina si intende un gruppo di fratture che interessano le ossa del cranio che tipicamente si verificano nei traumi facciali e sono potenzialmente molto pericolose per la sopravvivenza del paziente. Questo tipo di frattura deve il suo nome a René Le Fort, il chirurgo francese che per primo le classificò nella prima metà del ‘900.
Con “frattura di LeFort” (anche chiamata “frattura di Le Fort“) in medicina si intende un gruppo di fratture che interessano le ossa del cranio che tipicamente si verificano nei traumi facciali e sono potenzialmente molto pericolose per la sopravvivenza del paziente. Questo tipo di frattura deve il suo nome a René Le Fort, il chirurgo francese che per primo le classificò nella prima metà del ‘900.  Le sostanze estratte da alcune piante sono efficaci contro la cefalea, è quello che emerge da una ricerca dell’Istituto per i sistemi agricoli e forestali del Mediterraneo e dell’Istituto di scienze neurologiche del CNR sui rimedi vegetali usati nella medicina popolare tra il XIX e il XX secolo. Circa l’80% presenta componenti in grado di contrastare i meccanismi alla base del mal di testa. Il 40% di queste piante era in uso già da circa 2000 anni. La ricerca è stata pubblicata sul
Le sostanze estratte da alcune piante sono efficaci contro la cefalea, è quello che emerge da una ricerca dell’Istituto per i sistemi agricoli e forestali del Mediterraneo e dell’Istituto di scienze neurologiche del CNR sui rimedi vegetali usati nella medicina popolare tra il XIX e il XX secolo. Circa l’80% presenta componenti in grado di contrastare i meccanismi alla base del mal di testa. Il 40% di queste piante era in uso già da circa 2000 anni. La ricerca è stata pubblicata sul 