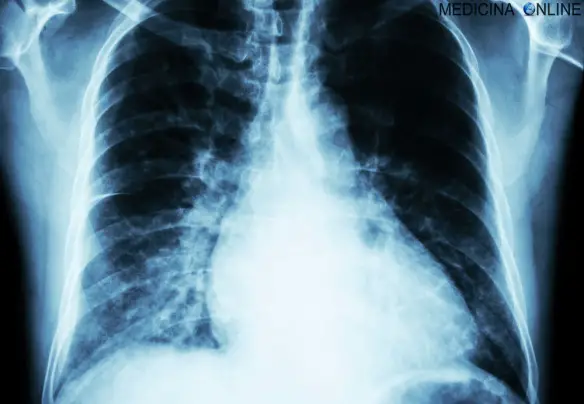
 Con “cardiomegalia” in medicina si indica l’aumento del volume o della massa del cuore dovuto ad aumento dello spessore delle sue pareti o a dilatazione abnorme delle sue cavità. E’ un termine generico, che si applica a prescindere dalla causa che lo ha determinato. Non è una patologia in sé, ma è invece la manifestazione di un’altra patologia, generalmente cronica.
Con “cardiomegalia” in medicina si indica l’aumento del volume o della massa del cuore dovuto ad aumento dello spessore delle sue pareti o a dilatazione abnorme delle sue cavità. E’ un termine generico, che si applica a prescindere dalla causa che lo ha determinato. Non è una patologia in sé, ma è invece la manifestazione di un’altra patologia, generalmente cronica.
Archivi tag: torace
Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
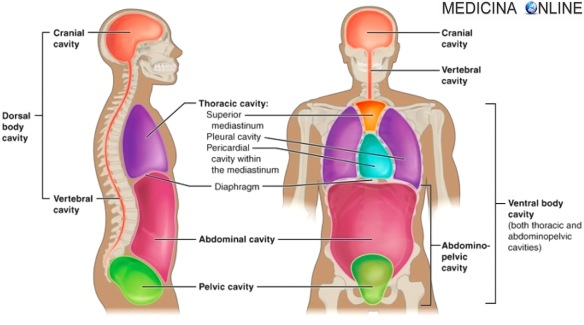
Il mediastino è evidenziato in arancione e celeste
Il mediastino (pronuncia con l’accento sulla “A”: mediàstino) è un compartimento anatomico a forma di clessidra che occupa lo spazio centrale del torace compreso tra i polmoni, in cui sono contenuti il cuore, i grandi vasi ed altre strutture. Occupa circa un quarto del volume totale toracico e comprende strutture ed organi di vari apparati: Continua a leggere
Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
 Il mediastino è un compartimento anatomico a forma di clessidra che occupa lo spazio centrale del torace compreso tra i polmoni, in cui sono contenuti il cuore, i grandi vasi ed altre strutture. Tutti gli organi e strutture in esso contenuti (cuore, esofago, trachea, grossi vasi e numerosi linfonodi) possono dare luogo a patologie che prendono il nome di “mediastiniche” e che generalmente causano la “sindrome mediastinica“, cioè un Continua a leggere
Il mediastino è un compartimento anatomico a forma di clessidra che occupa lo spazio centrale del torace compreso tra i polmoni, in cui sono contenuti il cuore, i grandi vasi ed altre strutture. Tutti gli organi e strutture in esso contenuti (cuore, esofago, trachea, grossi vasi e numerosi linfonodi) possono dare luogo a patologie che prendono il nome di “mediastiniche” e che generalmente causano la “sindrome mediastinica“, cioè un Continua a leggere
Mediastinite acuta, cronica e fulminante: diagnosi, sintomi e cura
 Con “mediastinite” in medicina si identifica una infiammazione acuta o cronica del mediastino, un compartimento anatomico a forma di clessidra che occupa lo spazio centrale del torace compreso tra i polmoni, in cui sono contenuti il cuore, i grandi vasi ed altre strutture. Le malattie infiammatorie del mediastino si distinguono in acute e croniche: i due gruppi si differenziano notevolmente tra di loro per eziologia, manifestazioni cliniche, terapia e rischio per la vita Continua a leggere
Con “mediastinite” in medicina si identifica una infiammazione acuta o cronica del mediastino, un compartimento anatomico a forma di clessidra che occupa lo spazio centrale del torace compreso tra i polmoni, in cui sono contenuti il cuore, i grandi vasi ed altre strutture. Le malattie infiammatorie del mediastino si distinguono in acute e croniche: i due gruppi si differenziano notevolmente tra di loro per eziologia, manifestazioni cliniche, terapia e rischio per la vita Continua a leggere
I polmoni fanno male: i sintomi di una malattia polmonare
 Le funzioni dei polmoni sono estremamente varie e – al contrario di quello che comunemente si pensa – non servono solo al trasporto dell’ossigeno. Oltre alla funzione respiratoria, i polmoni svolgono anche numerose funzioni non respiratorie. Continua a leggere
Le funzioni dei polmoni sono estremamente varie e – al contrario di quello che comunemente si pensa – non servono solo al trasporto dell’ossigeno. Oltre alla funzione respiratoria, i polmoni svolgono anche numerose funzioni non respiratorie. Continua a leggere
Ispezione del seno durante visita senologica [VIDEO]
 La visita senologica periodica è un importante strumento per la diagnosi precoce del tumore mammario dopo la quarta decade di vita (anche prima, se sono presenti fattori di rischio noti). L’esame clinico mira ad identificare eventuali lesioni o noduli sospetti della mammella e del cavo ascellare ed indirizza nella scelta delle indagini strumentali (ecografia e/o mammografia) per l’approfondimento diagnostico. Inoltre il senologo (generalmente un medico ginecologo o un chirurgo generale) potrà richiedere esami del sangue ed una radiografia del torace e/o una ecografia, per valutare ed indagare in maniera più efficace una situazione clinica sospetta.
La visita senologica periodica è un importante strumento per la diagnosi precoce del tumore mammario dopo la quarta decade di vita (anche prima, se sono presenti fattori di rischio noti). L’esame clinico mira ad identificare eventuali lesioni o noduli sospetti della mammella e del cavo ascellare ed indirizza nella scelta delle indagini strumentali (ecografia e/o mammografia) per l’approfondimento diagnostico. Inoltre il senologo (generalmente un medico ginecologo o un chirurgo generale) potrà richiedere esami del sangue ed una radiografia del torace e/o una ecografia, per valutare ed indagare in maniera più efficace una situazione clinica sospetta.
L’ispezione del seno e del cavo ascellare è una parte estremamente importante dell’esame obiettivo che si esegue durante una visita senologica e serve per ispezionare, cioè guardare, le zone interessate allo scopo di notare qualsiasi anomalia come secrezioni dai capezzoli, rossore, trazione della cute, cicatrici, lesioni, capezzoli retratti, tumefazioni e asimmetrie.
L’ispezione segue l’anamnesi, cioè la raccolta di tutti i dati e dei sintomi riferiti dalla paziente (oltre alla raccolta di importanti informazioni relative ai suoi parenti, ad esempio la presenza di una madre o sorella con tumore alla mammella). Dopo l’ispezione, in genere si esegue la palpazione del seno da parte del medico.
L’ispezione del seno si svolge come mostrato nel video che può essere visionato seguendo QUESTO LINK
Leggi anche:
- Visita senologica e palpazione della mammella femminile [VIDEO]
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita ginecologica completa [2° VIDEO] Attenzione: immagini sessualmente esplicite
- Visita ginecologica completa [3° VIDEO] Attenzione: immagini sessualmente esplicite
- Correzione chirurgica di seno asimmetrico [VIDEO]
- Ecografia del seno [VIDEO]
- Parto naturale: il momento della fuoriuscita del bambino [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili [VIDEO]
- Esame vaginale e rettale femminile [VIDEO]
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- A cosa serve e come si fa l’autopalpazione del seno?
- Autopalpazione della mammella: come farla nel modo giusto [VIDEO]
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Contrazioni vaginali durante l’orgasmo femminile [VIDEO] Attenzione: immagini sessualmente esplicite
- Erezione di clitoride [VIDEO] Attenzione: immagini sessualmente esplicite
- Erezione clitoride: come funziona [IMMAGINI]
- La donna con il seno più grande del mondo [VIDEO]
- Esercizi per allungamento del pene (massaggio Jelqing): funzionano? Tecnica e rischi
- Si sporge nuda dall’auto per fare un video hot, sbatte contro un lampione e muore [VIDEO]
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Pugno precordiale sul petto: significato, quando farlo, linee guida
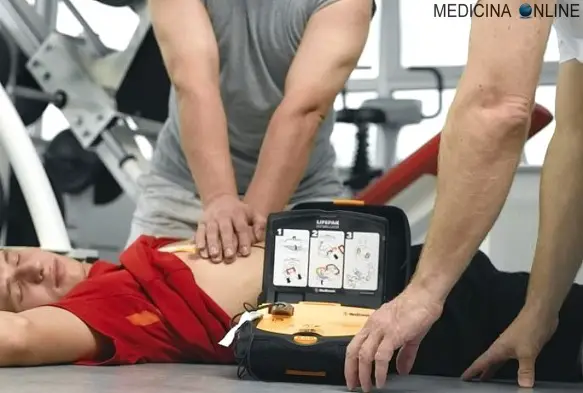 Il pugno precordiale è una tecnica di cardioversione meccanica manuale, caratterizzata dalla somministrazione di un pugno sullo sterno all’altezza del cuore, usata in condizioni di estrema emergenza ed in mancanza di defibrillatore elettrico.
Il pugno precordiale è una tecnica di cardioversione meccanica manuale, caratterizzata dalla somministrazione di un pugno sullo sterno all’altezza del cuore, usata in condizioni di estrema emergenza ed in mancanza di defibrillatore elettrico.
Con cardioversione si intende è una particolare procedura che si esegue in campo medico quando un soggetto ha una aritmia, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), al fine di ripristinarlo evitando pericolose complicazioni che possono portare anche a decesso del paziente. La cardioversione può essere:
- spontanea: quando l’aritmia si interrompe spontaneamente, entro poche ore dall’insorgenza;
- non spontanea: quando l’aritmia NON si interrompe spontaneamente, in questo caso il personale sanitario deve intervenire al più presto per ripristinare il ritmo sinusale.
La cardioversione non spontanea può essere effettuata in tre modi: la cardioversione farmacologica, elettrica (con defibrillatore esterno o interno ICD) o, appunto, meccanica tramite pugno precordiale. L’energia meccanica impressa dal pugno dovrebbe convertirsi in energia elettrica sufficiente per ripristinare il normale ritmo sinusale.
Defibrillazione con pugno precordiale: come farla?
L’operatore si dispone a lato del paziente posto su una superficie possibilmente dura e somministra il pugno precordiale sullo sterno all’altezza del cuore.
Importante:
- dopo aver dato il pugno, ritirare immediatamente la mano (non lasciandola posata sul torace del paziente): il colpo deve essere “secco”;
- il pugno deve essere dato con la parte ulnare del pugno stesso;
- il pugno deve essere impresso nella metà inferiore dello sterno;
- la forza della manovra deve essere “importante” ma non violenta, specie se l’operatore è particolarmente robusto e/o il paziente particolarmente esile o “fragile” (ad esempio bimbi ed anziani);
- la forza del pugno viene regolata e limitata facendo partire il pugno da una distanza di circa 20 centimetri dal petto;
- evitare se possibile la manovra se sul petto sono presenti ferite importanti e/o c’è il rischio di lesione della spina dorsale;
- la manovra non dovrebbe essere ripetuta.
Defibrillazione con pugno precordiale: quando farla?
Questa manovra va effettuata in caso di arresto cardiaco solo quando non sia disponibile un defibrillatore, cioè in situazioni di emergenza estrema. In rari casi ha effettivamente permesso di convertire la fibrillazione ventricolare o la tachicardia ventricolare in un ritmo cardiaco efficace, ma più frequentemente non ha alcuna efficacia o addirittura può causare una conversione opposta, provocando in ultimo un’asistolia che aggrava ulteriormente la situazione, quindi è estremamente importante usare questa tecnica sono se non ci sono altre possibilità.
Per poter essere eseguita, tale tecnica deve essere effettuata solo se:
- rientra entro i primi 10, massimo 30 secondi dal verificarsi del fenomeno aritmico, non oltre;
- si ha la certezza che non si abbia un defibrillatore immediatamente disponibile;
- sapete quello che state facendo: dovrebbe essere eseguita solo da operatori sanitari opportunamente addestrati. NON IMPROVVISATEVI MAI OPERATORI SANITARI, o potreste peggiorare irreversibilmente una situazione altrimenti risolvibile.
Leggi anche:
- Chiamare il Pronto Soccorso: quale numero e cosa fare in attesa dell’ambulanza
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenza tra cardioversione spontanea, elettrica e farmacologica
- Come, dove e quando si misura la frequenza cardiaca?
- Frequenza cardiaca normale, alta, bassa, a riposo e sotto sforzo
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Valori di temperatura corporea normali ed in caso di febbre
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Differenza tra congelamento, assideramento ed ipotermia
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Differenza tra sintomo e segno con esempi
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Cos’è un infarto e quanti tipi di infarto conosci?
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Come si muove il sangue all’interno del cuore?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
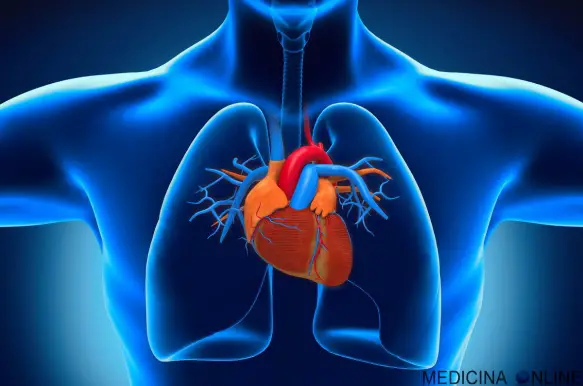
Perché il cuore si trova a sinistra e non a destra nel torace?
 Impariamo da bambini che il il cuore si trova a sinistra nel nostro petto, ma vi siete mai chiesto il perché di questa posizione? Un gruppo di ricercatori dell’Istituto di Neuroscienze di Alicante ha provato a dare una risposta a questa domanda, grazie ad una ricerca pubblicata su Nature.
Impariamo da bambini che il il cuore si trova a sinistra nel nostro petto, ma vi siete mai chiesto il perché di questa posizione? Un gruppo di ricercatori dell’Istituto di Neuroscienze di Alicante ha provato a dare una risposta a questa domanda, grazie ad una ricerca pubblicata su Nature.
Sulla ricerca si legge: “All’inizio dello sviluppo dell’embrione, tutti gli organi si trovano nella linea mediana del corpo, in alcuni invertebrati restano lì anche in seguito, quando l’individuo è adulto, mentre in altri, come l’essere umana, vengono distribuiti in luoghi diversi del corpo: il fegato a destra, ad esempio, e la milza o il cuore a sinistra” E proprio su questo spostamento si sono concentrati gli scienziati spagnoli. Ad oggi, l’opinione più diffusa era che ci fossero una serie di segnali nel lato sinistro dell’embrione che portavano a questa asimmetria, ma — come spiega al Pais Angela Nieto, a capo della ricerca — “abbiamo scoperto che esiste un ulteriore meccanismo: ci sono geni che si esprimono di più nel lato destro, e che spingono quindi il cuore verso la parte opposta. Annullando la funzione di questi geni in tutte e tre gli animali il cuore rimaneva al centro del corpo”.
Lo spostamento del cuore sul lato sinistro è quindi dovuto ad un controllo genetico della posizione dell’organo nel torace. Per approfondire, vi invitiamo a leggere l’articolo su Nature seguendo questo link.
Il cuore non è sempre posizionato a sinistra. Per approfondire, leggi questo articolo: Destrocardia, dexiocardia, cuore speculare, destroversione e destroposizione
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- Cosa si trova a sinistra e a destra del corpo umano?
- Situs solitus, situs inversus, situs viscerum specularis, situs viscerum inversus totalis e situs ambiguous
- Eterotassia (eterotaxia): etimologia, tipi, gravità, cause, sintomi, diagnosi e terapia
- Ectopia cordis: tipi, classificazione, cause, malformazioni associate, prognosi
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Non riesco a controllare la pressione arteriosa alta
- Cosa fare in caso di picco di pressione arteriosa elevato?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Qual è la differenza tra arteria e vena?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
