 Con “ipersonnia” (in inglese “hypersomnia”) in medicina si intende un gruppo di numerosi disturbi neurologici del sonno caratterizzati da eccessiva sonnolenza diurna che porta il paziente ipersonniaco a non mantenere un adeguato livello di vigilanza per tutto l’arco della giornata e ad andare incontro a situazioni di sonno improvviso ed incontrollabile che lo costringono ad addormentarsi in momenti inconsueti, ad esempio durante una conversazione, durante un pasto, mentre sta lavorando o addirittura mentre sta guidando. L’ipersonnico in genere si addormenta con estrema facilità e si sveglia con molta difficoltà. A seconda del tipo di ipersonnia, i sonnellini diurni possono essere più o meno lunghi e più o meno ristoratori: ad esempio nella narcolessia i pisolini diurni tendono ad essere brevi (alcuni minuti) e ristoratori, mentre nell’ipersonnia idiopatica sono al contrario più lunghi (anche ore) e non ristoratori.
Con “ipersonnia” (in inglese “hypersomnia”) in medicina si intende un gruppo di numerosi disturbi neurologici del sonno caratterizzati da eccessiva sonnolenza diurna che porta il paziente ipersonniaco a non mantenere un adeguato livello di vigilanza per tutto l’arco della giornata e ad andare incontro a situazioni di sonno improvviso ed incontrollabile che lo costringono ad addormentarsi in momenti inconsueti, ad esempio durante una conversazione, durante un pasto, mentre sta lavorando o addirittura mentre sta guidando. L’ipersonnico in genere si addormenta con estrema facilità e si sveglia con molta difficoltà. A seconda del tipo di ipersonnia, i sonnellini diurni possono essere più o meno lunghi e più o meno ristoratori: ad esempio nella narcolessia i pisolini diurni tendono ad essere brevi (alcuni minuti) e ristoratori, mentre nell’ipersonnia idiopatica sono al contrario più lunghi (anche ore) e non ristoratori.
Ipersonnie primarie
Con “ipersonnie primarie” si intende un tipo specifico di sindromi ipersonniche per la cui eziopatogenesi non è stata ancora individuata una causa organica, tossica o psichica, al contrario delle ipersonnie secondarie dove l’eziopatogenesi appare chiara. Le ipersonnie primarie comprendono l’ipersonnia idiopatica e la detta sindrome di Kleine-Levin (o ipersonnia ricorrente primaria) che è la forma più rappresentativa del gruppo delle ipersonnie ricorrenti; altre ipersonnie ricorrenti, da porre in diagnosi differenziale con la sindrome di Kleine-Levin, hanno invece motivazioni patogenetiche note, organiche o psichiatriche (ipersonnie ricorrenti sintomatiche). Tra le ipersonnie primarie sono inserite anche la narcolessia (caratterizzata da eccessiva sonnolenza diurna, necessità improvvisa di fare diversi brevi pisolini ristoratori durante il giorno, cataplessia, allucinazioni ipnagogiche e paralisi nel sonno) e la narcocataplessia (caratterizzata da eccessiva sonnolenza diurna, colpi di sonno improvvisi durante il giorno, cataplessia, allucinazioni ipnagogiche o ipnopompiche).
Narcolessia
La “narcolessia” (in inglese “narcolepsy“) è una malattia di origine sconosciuta appartenente al gruppo delle ipersonnie primarie, caratterizzata da eccessiva sonnolenza diurna e cataplessia; a questi sintomi fondamentali possono aggiungersi la paralisi del sonno e le allucinazioni ipnagogiche. La malattia è legata ad una disfunzione dei sistemi neurofisiologici che rendono stabili e ben definiti i confini fra gli stati di veglia, di sonno REM e di sonno NREM. Salvo rare eccezioni, i narcolettici posseggono un antigene leucocitario (HLA-DR2), il che fa pensare che si possa ereditare la predisposizione alla malattia attraverso un gene situato sul cromosoma 6.
Cenni storici
Il termine narcolessia fu introdotto nel 1880 da Gelinau per designare una sindrome caratterizzata da attacchi di sonno e perdita del tono muscolare. Casi simili erano già stati descritti nel 1862 da Caffè in Francia e successivamente da Westphal e Fischer in
Germania nel 1878. Nel 1916 Hennemberg creò il termine di cataplessia per gli attacchi atonici, e nel 1926 Alajouanine e Baruk descrissero le allucinazioni ipnagogiche. In quel periodo tuttavia la narcolessia più che una malattia era considerata un sintomo legato alle cause più svariate, quali traumi, tumori, epilessia. Solo nel 1957 Yoss e Daly, pubblicando i criteri per la diagnosi fondati sulla classica tetrade sintomatologica (sonnolenza diurna, cataplessia, allucinazioni ipnagogiche e paralisi del sonno), conferirono una dignità nosografica alla malattia. Le conoscenze sulla narcolessia migliorarono con lo sviluppo delle tecniche di registrazione polisonnografica, che permisero a Vogel di osservare, nel 1960, addormentamenti anomali direttamente in
fase REM. Infine nel 1984 Honda e collaboratori segnalarono la stretta associazione fra narcolessia e antigene leucocitario umano DR2, aprendo la strada agli studi sulle modalità di trasmissione ereditaria della malattia.
Epidemiologia
La prevalenza della narcolessia varia nelle diverse popolazioni: in Europa e negli Stati Uniti oscilla fra 4 e 7 su 10.000, rivelandosi due volte più frequente della sclerosi multipla; in Giappone sale a 15 su 10.000, mentre sembra molto rara in Israele, con un
caso ogni 500.000 abitanti. Uomini e donne ne sono ugualmente affetti. La lieve prevalenza nel sesso maschile segnalata inizialmente sembra fosse attribuibile ad errori diagnostici con la sindrome delle apnee ostruttive.
Cause e fattori di rischio
L’eziopatogenesi della malattia è attualmente sconosciuta. La stretta associazione (98-100% dei casi nella popolazione bianca) con la presenza degli antigeni HLA DR2 (col sottotipo DRW15) e DQW1 sembra indicare uno specifico substrato genetico e ne giustifica la frequente familiarità. Tuttavia il fatto che fra gemelli monozigoti DR2 positivi uno solo possa essere affetto dalla malattia induce a pensare che la predisposizione alla narcolessia possa essere ereditata, ma che fattori ambientali contribuiscano a determinare le manifestazioni cliniche. Altre malattie, come la sclerosi multipla, sono associate all’aplotipo HLA DR2, ma tutti i tentativi per dimostrare l’origine autoimmune della narcolessia sono falliti. I casi di narcolessia «sintomatica», da trauma cranico o da lesioni cerebrali diencefaliche sono estremamente rari e non sono esattamente sovrapponibili alle forme geneticamente determinate. La narcolessia è una malattia che colpisce anche gli animali: utilizzando il modello sperimentale della narcolessia canina, sono state messe in evidenza anomalie del metabolismo dell’ acetilcolina e delle monoamine. Nel cane gli anticolinergici inibiscono la cataplessia, che
viene al contrario esacerbata dagli agonisti colinergici. Negli studi sull’uomo, basse concentrazioni di dopamina e di acido omovanillico nelliquor e un aumento della densità dei recettori dopaminergici D2 nei nuclei della base hanno suggerito un disordine del rilascio di dopamina.
Sintomi e segni
La diagnosi di narcolessia si pone sulla base di almeno due sintomi fondamentali: l’eccessiva sonnolenza diurna (ESD) e la cataplessia.
Sonno improvviso
L’ESD si manifesta con attacchi di sonno improvvisi e spesso invincibili, cioè a cui il paziente non può in alcun modo resistere stando sveglio a prescindere dalla situazione, che si presentano una o più volte al giorno, spesso senza alcun sintomo premonitore e senza nessuna correlazione col momento della giornata o con l’azione che si stava svolgendo in quel momento. L’intensità della sonnolenza può variare nel corso della giornata. Gli attacchi di sonno si manifestano più facilmente in situazioni monotone o di relax e possono essere avvertiti come un problema solo quando compaiono in situazioni poco appropriate, come durante la conversazione, alla guida di un autoveicolo, durante i pasti o una riunione di lavoro: in alcuni casi il sonno improvviso può essere “semplicemente” imbarazzante, ma in altre situazioni può rappresentare un rischio per la salute del paziente stesso o per chi gli sta vicino. In alcuni casi un addormentamento improvviso può essere letale, ad esempio se si presenta mentre si guida. Gli attacchi possono durare da pochi minuti a più di un’ora e sono
seguiti da un periodo «refrattario» al sonno di qualche ora. L’attacco di sonno, soprattutto quando è breve, può anche non essere avvertito dal paziente, che riprende la conversazione o il lavoro dal punto dove l’aveva lasciato, come se nulla fosse successo, spesso con profondo imbarazzo di chi gli sta di fronte. I sonnellini sono in genere avvertiti come ristoratori.
Per approfondire: Colpo di sonno improvviso alla guida: cause, conseguenze, rimedi
Ridotta vigilanza
Il sonno notturno dei narcolettici è spesso disturbato da numerosi risvegli e da sogni dal particolare contenuto terrifico, ma la quantità di sonno nelle 24 ore è normale; l’intensità della sonnolenza è indipendente dalle ore di sonno notturno. Attacchi di sonno a parte, il narcolettico è quasi costantemente disturbato da una sensazione di ridotta vigilanza durante tutta la giornata, che gli può creare seri problemi a scuola, sul lavoro, nello sport e nei rapporti sociali. L’emergenza in veglia di fugaci episodi elettroencefalografici di sonno leggero è alla base dei cosiddetti «comportamenti automatici» (ad esempio mettere indumenti in frigorifero, andare fuori tema in una
conversazione), di cui il paziente non ha alcun ricordo e che possono talora essere confusi con crisi epilettiche parziali.
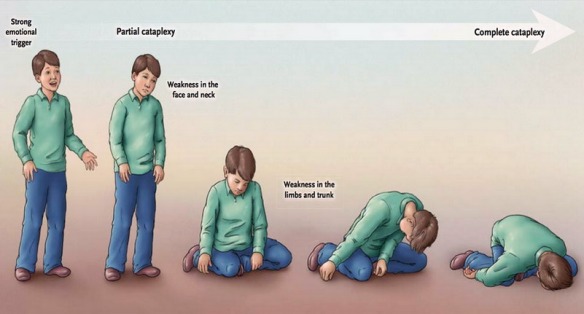
Cataplessia
La cataplessia è un’improvvisa e reversibile diminuzione o perdita del tono muscolare. L’intensità del fenomeno e l’interessamento dei gruppi muscolari sono molto variabili: l’attacco può consistere in una semplice sensazione di cedimento delle ginocchia o una lieve caduta del capo o un fugace impaccio della parola legato all’interessamento dei
muscoli laringei. Questi attacchi minori sono i più frequenti, mentre più rari sono gli episodi di atonia completa con drammatica caduta a terra e coscienza integra. I muscoli oculari non sono di solito interessati, mentre durante l’attacco la respirazione può presentare modeste irregolarità.
Gli attacchi cataplettici possono durare da pochi secondi a 30 minuti (status cataplecticus) e sono spesso provocati da stimoli emotivi, come il riso, l’ira, la sorpresa; a volte è sufficiente solo il ricordo di una situazione piacevole per scatenare l’attacco.
Per approfondire: Cataplessia: significato, cause e cura
Paralisi del sonno
La paralisi del sonno consiste in un risveglio associato alla sensazione di non poter muovere un muscolo né parlare, e spesso di non poter neanche respirare. Questa sensazione è resa angosciante dalla perfetta lucidità della coscienza e dalla frequente associazione con allucinazioni terrificanti. La sensazione di angoscia e di morte imminente si riduce con l’abitudine del paziente al ripetersi degli episodi. La durata non
supera di solito i 10 minuti e lo sblocco è improvviso, e può essere provocato dal toccamento da parte di un’altra persona. La paralisi del sonno può presentarsi occasionalmente anche in soggetti non narcolettici.
Allucinazioni ipnagogiche
Le allucinazioni ipnagogiche consistono in sensazioni uditive e visive che compaiono all’addormentamento, spesso di contenuto spiacevole. Le sensazioni possono essere semplici o complesse, come alterato senso di posizione del corpo nello spazio, levitazione o esperienze extracorporee, come vedere se stessi nel letto da un’altra prospettiva.
Oltre alla classica tetrade i pazienti narcolettici presentano spesso altri sintomi di minore importanza diagnostica, ma non per questo meno rilevanti, quali impotenza, elevata sensibilità all’alcol e soprattutto depressione e disturbi della personalità. Non va dimenticato che uno dei problemi principali dei narcolettici è quello di non essere compresi e di vedere sottovalutata la gravità dei loro sintomi. Ciò causa gravi problemi sul lavoro e nei rapporti familiari e sociali, che sono stati paragonati a quelli degli epilettici.
Per approfondire: Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
Evoluzione
La malattia inizia in genere fra i 15 e i 35 anni. Rari sono i casi insorti prima dei 10 anni e dopo i 45; nei casi tardivi le donne sembrano in prevalenza. La sonnolenza di solito precede la comparsa della cataplessia, che può comparire anche 10 anni dopo.
Solo nel 10% dei casi la cataplessia compare prima della sonnolenza.
La paralisi del sonno e le allucinazioni ipnagogiche non colpiscono tutti i soggetti e sono spesso transitorie. La narcolessia è una malattia cronica che accompagna il paziente per tutta la vita. Col tempo i sintomi tendono spontaneamente a diminuire d’intensità, o quanto meno si instaura un progressivo adattamento alla situazione.
Diagnosi
L’associazione di attacchi di sonno e di cataplessia, possibilmente con antecedenti familiari, rende abbastanza facile la diagnosi di narcolessia, a condizione di pensarvi. La diagnosi può essere confermata inviando il paziente ad un centro per lo studio del sonno
ove eseguirà una registrazione polisonnografica protratta 24-36 ore. Questa dimostrerà un sonno notturno disturbato e frequenti addormentamenti diurni direttamente in fase REM. Il test di latenze multiple del sonno permetterà di quantificare la gravità della sonnolenza. Infine la tipizzazione HLA eseguita presso un centro trasfusionale dimostrerà la presenza dell’antigene DR2.
Quadro polisonnografico
Le registrazioni polisonnografiche notturne mostrano una breve latenza del sonno e una precoce emergenza della fase REM, che compare entro i primi 20 minuti dall’addormentamento (sleep onset REM periods o SOREMPs). Il sonno notturno risulta poi disturbato da numerosi risvegli, e la fase I risulta percentualmente aumentata (vedi immagine in basso).
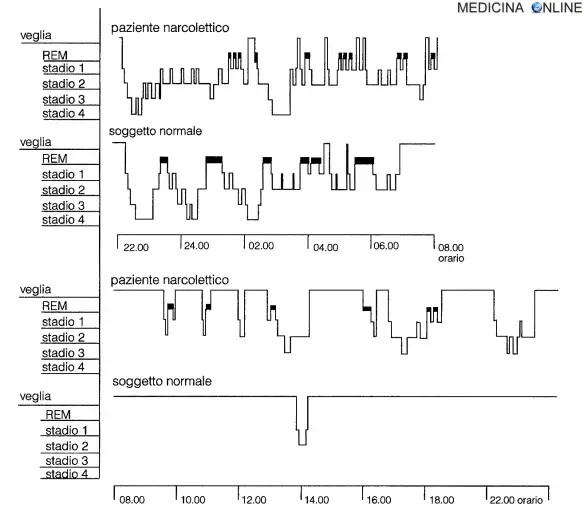
Istogramma veglia-sonno nelle 24 ore in un paziente narcolettico e in un soggetto di controllo normale. In questo caso, il sonno notturno del paziente narcolettico non
era caratterizzato da emergenza precoce della fase REM.
Il multiple sleep latency test (MSLT), che misura la propensione ad addormentarsi durante il giorno, evidenzia una latenza media di addormentamento inferiore ai 5 muniti e SOREMPs in almeno due prove di addormentamento.
Test
test usati nella diagnosi della narcolessia, sono:
- Pre-Test;
- Questionario sulla sonnolenza – Epworth Sleepiness Scale (ESS) – versione italiana (Vignatelli et al. 2002);
- Questionario di Bologna sulla cataplessia (QBC) (D’Alessandro et al. 1995);
- Questionario sul russamento – BERLIN QUESTIONNAIRE (Netzer et al. 1999).
Tramite il test Epworth Scale (Scala della sonnolenza di Epworth) si può inizialmente verificare se sia presente una sonnolenza soggettiva di grado marcato. Lo strumento principale per la caratterizzazione dell’eccessiva sonnolenza diurna ai fini dell’inquadramento diagnostico è il Multiple Sleep Latency Test (MSLT): una misurazione standardizzata della tendenza fisiologica ad addormentarsi durante le normali ore di veglia e serve a quantificare la sonnolenza (in termini di propensione al sonno), oltre che a caratterizzare il processo dell’addormentamento. Con questo test si misura la velocità con la quale l’individuo si addormenta in addormentamenti sequenziali durante il giorno. Vengono effettuate cinque registrazioni polisonnografiche eseguite in una giornata, ad intervalli regolari di due ore) e con inizio alle 9 del mattino, o comunque entro 2 ore dal risveglio dal sonno notturno, documentato tramite polisonnografia.
Esami di laboratorio
Oltre agli accertamenti polisonnografici, un esame di laboratorio significativo è la tipizzazione dell’antigene leucocitario umano (HLA). Utile anche il dosaggio del livello liquorale di ipocretina/orexina e gli esami del sangue di routine.
Diagnosi differenziale
Un elemento chiave della diagnosi è l’esclusione di altre e più comuni cause di sonnolenza: un medico esperto in medicina del sonno dovrà, attraverso un’accurata anamnesi, poter mettere in atto differenti e variegate procedure strumentali di indagine atte a rispondere a specifici quesiti. In questo contesto, sia davanti a una possibile narcolessia, sia ad altra causa di sonnolenza diurna, è di vitale importanza ricordare la intrinseca multidisciplinarità della medicina del sonno e la possibilità di avvalersi di altri specialisti (l’endocrinologo, il pediatra, lo psicologo, lo psichiatra, il neuropsichiatra infantile, lo pneumologo, etc…) per giungere ad un corretto inquadramento. Possono creare problemi di diagnosi differenziale la sindrome delle apnee ostruttive e le ipersonnie di origine metabolica, endocrina o tossica; la cataplessia non deve essere confusa con i drop attacks da ischemia vertebro-basilare o con gli attacchi isterici; i comportamenti automatici dovuti ai microsonni possono far pensare a crisi epilettiche parziali complesse; le allucinazioni ipnagogiche devono essere distinte dai fenomeni allucinatori in corso di psicosi. Tra gli strumenti a disposizione per la diagnosi differenziale, in funzione dello specifico caso clinico, si includono i monitoraggi cardiorespiratori, la polisonnografia (sia ambulatoriale che in laboratorio), la polisonnografia dinamica (almeno 24 ore di registrazione), l’actigrafia (monitoraggio dell’attività motoria per almeno 7 giorni), i diari del sonno, e numerosi questionari validati che forniscono una stima delle abitudini di sonno e dei possibili disturbi del sonno (apnee, insonnia) del soggetto. In alcuni casi è utile anche una indagine radiologica (ad esempio radiografie, TAC e risonanza magnetica) qualora si sospetti un danno nervoso.
Trattamenti
Allo stato attuale non esiste una cura risolutiva per la narcolessia. La terapia si basa su farmaci sintomatici e su norme di igiene del sonno, ma i risultati sono spesso non completamente soddisfacenti o addirittura completamente insoddisfacenti. L’obiettivo del trattamento, non potendo intervenire a monte sulla patologia, è quello di almeno controllare i sintomi e ridurli per garantire la più alta qualità di vita possibile al paziente
Terapia non farmacologica e igiene del sonno
L’igiene del sonno prevede una vita regolata, possibilmente con orari fissi di sonno. Il livello di vigilanza diurno può essere discretamente migliorato consigliando al paziente di programmare 2 o 3 pisolini nella giornata, della durata di 15-20 minuti, a distanza di 2-3 ore uno dall’altro. Con tale accorgimento, soprattutto nei soggetti giovani, si può evitare il ricorso ai farmaci.
Per approfondire: Igiene del sonno: come aumentarla per dormire bene ed evitare l’insonnia
Terapia psicoterapica
Alcuni pazienti potrebbero trarre vantaggi anche dalla psicoterapia cognitivo comportamentale.
Terapia farmacologica
Per la sonnolenza si utilizzano farmaci stimolanti il sistema nervoso centrale. Il numero delle specialità medicinali disponibili in Italia è molto ridotto. In mancanza delle amfetamine e del metilfenidato, tra l’altro portatori di seri effetti collaterali, si può
utilizzare la pemolina (Deadyn) al dosaggio medio di 10-40 mg/die, eventualmente associata alla viloxazina (Vicilan) 100-200 mg/die.
Per gli attacchi cataplettici, le allucinazioni ipnagogiche e la paralisi del sonno sono indicati gli antidepressivi triciclici: imipramina (Tofranil), clomipramina (Anafranil), desimipramina (Nortimil), al dosaggio medio di 25-75 mg/die.
Per migliorare la qualità del sonno notturno si può suggerire l’uso discontinuo (1-2 notti alla settimana) di un ipnotico ad emivita breve. È molto importante sottolineare che trattandosi di una malattia cronica il medico dovrà valutare caso per caso la necessità del trattamento farmacologico, la dose dei farmaci e la durata del trattamento stesso.
La narcolessia dura tutta la vita?
Si, la narcolessia è una malattia cronica, che dura tutta la vita. Non esistono cure definitive se non quelle sintomatiche. Non si conoscono casi di remissione spontanea dalla patologia.
Prognosi
La narcolessia non è una malattia che ha una prognosi mortale, ma sicuramente determina un grandissimo calo della qualità della vita del paziente, determinando un calo della vigilanza ed inducendo sonni improvvisi che imbarazzano e creano disagio. La narcolessia interferisce negativamente con le performance delle attività scolastiche, lavorative, sportive e sociali, inoltre può purtroppo essere pericolosa o addirittura mortale qualora gli episodi si verifichino durante la guida, l’uso di macchinari pericolosi o attività simili che, se non controllate, possono rappresentare un pericolo per sé stessi o per gli altri. Il paziente rischia gravi traumi anche perché il sonno può arrivare talmente all’improvviso che lo può far cadere sbattendo la testa. I farmaci per il trattamento sintomatico della narcolessia possono inoltre indurre vari effetti collaterali.
Leggi anche:
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Quante ore per notte devi dormire per essere riposato e stare bene?
- Per quanto tempo si può rimanere svegli senza impazzire o morire?
- Cos’è è il sonno, a che serve e perché è così importante dormire?
- Terapia non farmacologica dell’insonnia: dormire bene senza farmaci
- Farmaci sedativo-ipnotici usati per il trattamento di ansia ed insonnia
- Farmaci ipnotici per l’insonnia: quando usarli e quale scegliere
- Farmaci ipnotici: effetti indesiderati, rischi, sospensione, insonnia rebound
- Orologio biologico e disordini del ritmo circadiano sonno-veglia
- Ritmo circadiano: caratteristiche, durata, luce e melatonina
- Orologio biologico: come funziona e perché è importante
- Jet lag: cos’è, quanto dura, sintomi, rimedi e melatonina
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Disordini del ritmo circadiano: sindrome della fase di sonno ritardata
- Disordini del ritmo circadiano: sindrome della fase di sonno anticipata
- Disordini del ritmo circadiano: sindrome ipernictemerale
- Disordini del ritmo circadiano: sindrome del ritmo sonno-veglia irregolare
- Sindrome dei turnisti: l’orario di lavoro non rispetta il ritmo circadiano
- Jet lag e sindrome da salto di fusi orari: cause e terapie
- Come cambia la temperatura corporea durante la giornata?
- Come cambia la temperatura corporea in base alla sede di misurazione?
- Come cambia la temperatura basale in base al ciclo mestruale?
- Sindrome da movimenti periodici delle gambe durante il sonno (PLMS)
- Sindrome delle gambe senza riposo e insonnia: sintomi e terapie
- Sindrome da sonno insufficiente: sintomi, diagnosi, evoluzione e terapie
- Insonnia psicofisiologica, sintomi, diagnosi e trattamento
- Insonnia da errata percezione del sonno (pseudoinsonnia): sintomi, diagnosi, cure
- Insonnia idiopatica: sintomi, diagnosi, conseguenze e cure
- Insonnia da allergia alimentare: sintomi, diagnosi e trattamento
- Insonnia da altitudine: cause, sintomi, diagnosi e terapia
- Insonnia da assunzione di cibo o bevande durante la notte nell’adulto
- Disturbo del sonno da adattamento: l’insonnia causata da eventi stressanti
- Sostanze ad azione stimolante sul sistema nervoso centrale che causano insonnia
- Sostanze che causano depressione del sistema nervoso centrale e insonnia
- Sostanze che causano insonnia: alcol, farmaci, metalli pesanti, inquinanti
- I diversi tipi di insonnia causati da patologie psichiatriche
- Insonnia da disturbi d’ansia, attacchi di panico, fobie, disturbo ossessivo compulsivo, stress post traumatico
- Insonnia da depressione (insonnia depressiva): sintomi e terapie
- Insonnia nel paziente con sindrome maniacale: sintomi e cure
- Insonnia nel paziente con schizofrenia: sintomi e trattamento
- Insonnia da inadeguata igiene del sonno nell’adulto: sintomi e cure
- Insonnia familiare fatale: diagnosi, trasmissione, cause, cure
- Disturbi dell’inizio del sonno “per associazione” nei bambini
- Insonnia e disturbo del sonno “limit setting” nei bambini
- Insonnia da assunzione di cibo o bevande durante la notte nel bambino
- Insonnia da inadeguata igiene del sonno in neonato, bambino e adolescente
- Terrore notturno in adulti e bambini: cause psicologiche, epilessia, cure
- Psicoterapia, suggestione, ipnosi, meloterapia e training autogeno nell’insonnia
- Biofeedback nel trattamento non farmacologico dell’insonnia
- Cronoterapia nel trattamento non farmacologico dell’insonnia
- Fototerapia nel trattamento non farmacologico dell’insonnia
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Vi insegno le 12 regole d’oro per battere l’insonnia ed avere un sonno perfetto
- Valeriana in medicina: proprietà terapeutiche, fa male, controindicazioni
- E tu di che insonnia soffri? I cinque disturbi più frequenti sotto le coperte
- Come rilassarsi velocemente la sera subito prima di dormire in 20 passi
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Disturbo ossessivo compulsivo: il trattamento con farmaci e terapia cognitivo-comportamentale è la migliore scelta
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Le dieci cose che sicuramente non sai sui sogni
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Che cos’è un “sogno lucido”?
- Sindrome delle gambe senza riposo: cause, sintomi, diagnosi, terapia
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Ipersonnia primaria e secondaria: cause, sintomi e rimedi
- Indossi sempre lo stesso pigiama? Ecco quali sono i rischi per la tua salute
- Mal d’auto, di mare, d’aereo: cinetosi, rimedi e farmaci per bambini ed adulti
- Dimmi come dormi e ti dirò chi sei
- Dormire senza struccarsi invecchia la pelle di dieci anni
- Insonnia e apnee notturne: rischio di incidenti stradali triplicato
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- La donna deve dormire più dell’uomo: il cervello di lei lavora più di quello di lui
- Dormire poco fa ingrassare o dimagrire?
- Dormire col proprio cane fa riposare meglio
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Sono un sonnambulo: cause, sintomi, diagnosi e terapie
- Dormire dopo pranzo: la pennichella fa bene o male alla salute?
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Le 5 erezioni che ha l’uomo di notte: la tumescenza peniena notturna
- Troppo caldo per prendere sonno: i 14 trucchi per dormire bene in estate
- “Dottore, sono un sonnambulo del sesso!”
- Dormire col climatizzatore o il ventilatore fa male? Gli errori da non commettere
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Sbadigliamo per sonno o per noia? Entrambe le risposte sono sbagliate
- Tumescenza peniena notturna, ovvero: le cinque erezioni che ha l’uomo di notte mentre dorme
- Mal di testa, sonnolenza, depressione, insonnia? E’ la sindrome di astinenza da caffeina
- La dieta per dormire bene, combattere l’insonnia e svegliarsi la mattina riposati
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Chi non riesce ad alzarsi presto la mattina è più intelligente e creativo
- Usare lo smartphone a letto prima di andare a dormire potrebbe ucciderti
- Differenze tra fase REM e NON REM del sonno
- Diventare più belli? basta dormirci su, ti spiego come!
- Stress: non basta dormire nel weekend per recuperare
- Beth, la “bella addormentata” esiste davvero
- Le cinque regole d’oro per dormire bene
- Bambini: meno dormono e più mangiano
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ora solare, questa notte si cambia: a che ora e come spostare le lancette?
- Ora solare: cosa cambia nel nostro corpo (e nel nostro portafoglio)
- Male da ora solare: il drammatico primo lunedì dopo il cambio dell’orario
- Ora legale: quali sono gli effetti sul nostro corpo? Aumentano ictus e infarti, ma calano incidenti stradali
- Da ora solare a ora legale: come comportarsi coi bambini
- Nevrastenia (esaurimento nervoso): cause, diagnosi, cure
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Scuola psicoanalitica (psicodinamica): l’efficacia della psicoanalisi
- Psicoterapia adleriana (o individualpsicologica)
- Psicoterapia cognitivo-comportamentale: lo schema comportamentale diventa sintomo
- Psicoterapia sistemico-relazionale: la famiglia converge sul paziente
- Psicoterapia psicosintetica: l’allontanamento dal Sé transpersonale
- Psicoterapia ericksoniana: l’ipnoterapia
- Psicoterapia funzionale: le alterazioni dei meccanismi psicofisiologici
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Sistema nervoso: com’è fatto, a che serve e come funziona
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
