 Con versamento pleurico si intende una raccolta di liquido nel cavo pleurico superiore a quella fisiologicamente presente (10-20ml). La prevalenza di versamento pleurico negli stati industrializzati è di 320 casi ogni 100.000 abitanti, mentre l’incidenza negli USA è stimata intorno a 1.300.000 nuovi casi per anno. Le malattie che rappresentano più del 90% delle cause di versamento pleurico sono lo scompenso cardiaco, le malattie infettive polmonari, le malattie neoplastiche polmonari e l’embolia polmonare.
Con versamento pleurico si intende una raccolta di liquido nel cavo pleurico superiore a quella fisiologicamente presente (10-20ml). La prevalenza di versamento pleurico negli stati industrializzati è di 320 casi ogni 100.000 abitanti, mentre l’incidenza negli USA è stimata intorno a 1.300.000 nuovi casi per anno. Le malattie che rappresentano più del 90% delle cause di versamento pleurico sono lo scompenso cardiaco, le malattie infettive polmonari, le malattie neoplastiche polmonari e l’embolia polmonare.
Cause
Il versamento pleurico si verifica o per un’aumentata produzione di liquido o per un inadeguato smaltimento. Moltissime malattie sono in grado di interferire con questi due processi; in particolare si riconoscono 2 grandi gruppi di patologie, in base alla capacità di dare un versamento di tipo essudatizio o trasudatizio.
Profilo clinico e semeiotica
I segni e i sintomi apprezzabili in corso di versamento pleurico sono strettamente correlati alla patologia di base; in relazione all’entità del versamento, il soggetto mostrerà dispnea, dolore toracico, cianosi, anemia e febbre. I segni apprezzabili all’esame obiettivo sono (nel polmone colpito):
- Fremito vocale tattile diminuito
- Murmure vescicolare diminuito
- Soffio pleurico
Un reperto estremamente suggestivo di versamento pleurico è l’ottusità plessica che può comparire anche associata ottusità mobile e declive demarcata dalla linea di Damoiseau-Ellis valutabile con la percussione.
Profilo diagnostico e correlazioni clinico-patologiche
Nel soggetto con un quadro anamnestico ed obiettivo compatibile con il versamento pleurico, l’esame di primo livello è rappresentato dalla radiografia del torace che mostra la presenza di liquido declive e radiopaco nel polmone colpito. La TAC è invece un esame di secondo livello utilizzato nei casi in cui si voglia identificare un quadro peculiare o la patologia causale sottostante.
Analisi del liquido pleurico
Una volta raccolto il liquido pleurico attraverso la toracentesi si deve procedere all’analisi del liquido pleurico, procedura in grado di discriminare tra liquido essudatizio e trasudatizio. I reperti suggestivi per l’origine essudativa sono:
- Rapporto tra le proteine presenti nel liquido pleurico e le proteine sieriche maggiore di 0,5
- Rapporto tra LDH del liquido pleurico e LDH sierica maggiore di 0,6
- Valore LDH del liquido pleurico superiore di più dei due terzi del valore dell’LDH sierica.
Nei casi in cui sia ancora dubbia la natura del liquido può essere opportuno valutare il gradiente tra l’albumina siericae l’albumina nel liquido pleurico; se il gradiente è superiore a 1,2 mg/dl si può ragionalmente ritenere che il liquido sia di origine trasudatizia.
Versamenti pleurici trasudatizi
I versamenti pleurici trasudatizi (detti anche idrotorace) più comuni sono dovuti a
- insufficienza cardiaca congestizia;
- cirrosi epatica;
- embolia polmonare;
- sindrome nefrosica;
Versamento pleurico di origine cardiaca: questo tipo di versamento è dovuto al fatto che la parte di liquido in eccesso negli spazi polmonari interstiziali fuoriesce nel cavo pleurico e si deposita nella zone declivi. Il versamento è quasi sempre bilaterale e di pari dimensioni nei due emitoraci; la diagnosi è supportata dal quadro anamnestico che testimonia la presenza di insufficienza cardiaca. Il versamento tende a risolversi spontaneamente in seguito alla somministrazioni di diuretici.
Versamento da cirrosi epatica: tale versamento si reperta nel 5% dei pazienti con ascite. La patogenesi è innescata, oltreché dalla ipoalbuminemia, dalla comunicazione attraverso piccole lacune diaframmatiche tra peritoneo e pleura (nel qual caso il versamento si chiama idrotorace epatico). Il quadro radiologico mostra tipicamente un interessamento più intenso del emitorace destro accompagnato da una grave dispnea.
Versamento da embolia polmonare: tale versamento può essere sia essudatizio (più frequente) che trasudatizio. Reperti tipici sono la presenza di versamento monolaterale in un soggetto in cui è comparsa dispnea improvvisa e con quadro scintigrafico e radiologico compatibile.
Versamento da sindrome nefrosica: tale versamento si riscontra frequentemente nei paziente con grave edema e stato anasarcale. Riscontrare una proteinuria superiore a 3-3,5 g/l con oliguria od altri parametri che orientino verso la patologia renale, unitamente alla presenza di idropericardio e idroperitoneo, sono reperti più che sufficienti per porre diagnosi di stato anasarcale dovuto a sindrome nefrosica.
Leggi anche:
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
Versamenti pleurici essudatizi
I versamenti pleurici essudatizi più comuni sono dovuti a
- polmonite batterica (versamento parapneumonico);
- neoplasie maligne;
- infezioni virali;
- embolia polmonare.
Versamento parapneumonico: con questa dizione si fa riferimento al versamento pleurico in corso di polmonite di natura batterica, causa più frequente di versamento negli USA. Tale stretta relazione impone la ricerca di versamento pleurico ogni volta che si è verificata la presenza di polmonite, soprattutto se accompagnata a dolore toracico. Una raccolta pleurica saccata (non diffusa, limitata ad un sola sezione del cavo pleurico), un pH del liquido pleurico inferiore a 7,2 e una concentrazione di glucosio inferiore a 60 mg/dl sono dei reperti che assumono valore patognomonico se accompagnati dall’analisi microbiologica che attesti la presenza di batteri nelle colture e nei campioni isolati; nei casi in cui si ha raccolta di pus nel cavo pleurico si parla di piotorace o empiema pleurico. Un quadro particolare di infezione batterica è quella sostenuta da parte Mycobacterium tubercolosis; in tali casi si dovrebbe ricercare il bacillo nell’espettorato o rilativi antigeni nel siero del paziente.
Versamento pleurico secondario a neoplasie maligne: i tumori maligni che più comunemente danno versamento pleurico sono il tumore del polmone, il carcinoma della mammella e il linfoma. La diagnosi può essere posta ogni volta che si mostra un versamento in seguito a neoplasia toracica già precedentemente nota e all’analisi citologica liquido raccolto. Questo tipo di versamente rappresenta un fattore prognostico estremamente negativo, in quanto si associa con malattia neoplastica avanzata e non trattabile con chemioterapia. Il mesotelioma pleurico diffuso è un’altra condizione che molto frequentemente è associato a versamento pleurico.
Versamento pleurico secondario ad infezioni virali: moltissimi virus sono in grado di sostenere quadri polmonari con conseguente coinvolgimento pleurico; tra questi i più importanti sono il virus della varicella-zoster, gli Hantavirus, il Morbillivirus, i Paramyxovirus e gli Orthomyxovirus. I virus più comunemente isoltati nei versamenti pleurici e pericardici senza interessamento polmonare e cardiaco sono gli Echovirus e i Coxsackie virus. I soggetti con AIDS raramente hanno versamento pleurico; nel caso in cui si presente si deve ricercare il possibile ruolo del sarcoma di Kaposi.
Altre cause di versamento essudatizio: in corso di pancreatite è possibile rilevare un versamento pleurico con elevate concentrazioni di amilasi; tuttavia questo enzima può essere rilevabile nel liquido pleurico anche per rottura esofagea secondaria a traumi toracici.
Chilotorace
Un’entità clinico-patologica a sé stante è rappresentata dal chilotorace, spesso dovuto alla rottura del dotto toracico in seguito a tumori o traumi toracici. In questi casi la concentrazione di trigliceridi nel liquido pleurico è superiore a 110 mg/dl.
Emotorace
Si parla di emotorace quanto l’ematocrito del liquido pleurico è maggiore del 50% rispetto a quello del sangue periferico. Ogni causa in grado di ledere un vaso polmonare o un vaso pleurico può associarsi ad emotorace; frequentemente si riscontra in corso di neoplasie o traumi toracici.
Terapia
In tutti i casi di scarso versamento pleurico anamnesticamente trasudatizio, la terapia è sintomatologica, associando all’ossigenoterapia la somministrazione di un diuretico (soprattutto nei casi di insufficienza cardiaca); la terapia del versamento pleurico in corso di polmonite batterica è invece basata sull’uso di antibiotici quali le penicilline e le cefalosporine. Nei casi di batteri atipici e resistenti è necessario l’allestimento di un antibiogramma. I versamenti pleurici massivi complicati da gravi quadri sintomatologici (dispnea ingravescente) devono invece essere trattati con la toracocentesi o l’inserimento di un tubo di drenaggio. Nei soggetti con neoplasie in cui il versamento pleurico è recidivante può essere opportuno indurre la pleurodesi attraverso procedure come l’abrasione meccanica o anche talcaggio per via toracoscopica o attraverso infusione di doxiciclina.
Leggi anche:
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Differenza tra costola incrinata e rotta
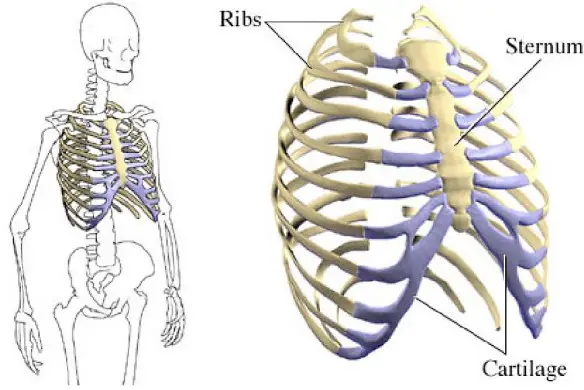
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Con il termine idrotorace ci si riferisce ad una condizione clinica caratterizzata dalla raccolta patologica di liquido sieroso (non infiammatorio) che si accumula nel cavo pleurico.
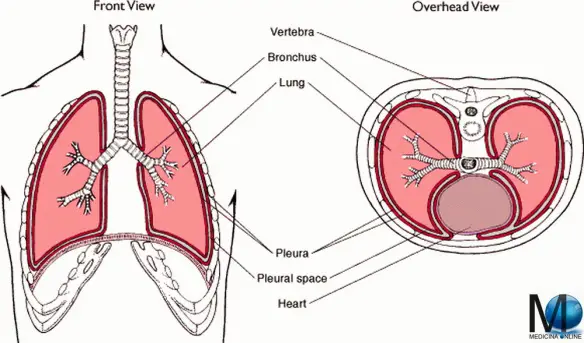
Con il termine idrotorace ci si riferisce ad una condizione clinica caratterizzata dalla raccolta patologica di liquido sieroso (non infiammatorio) che si accumula nel cavo pleurico.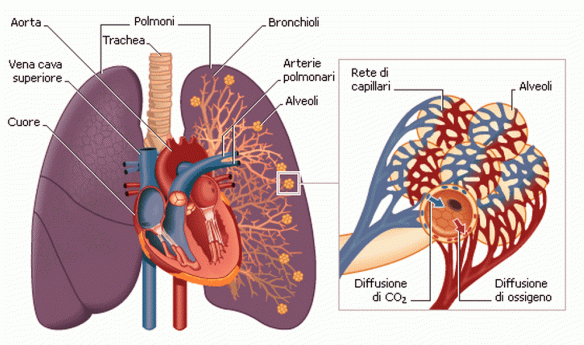 I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.
I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.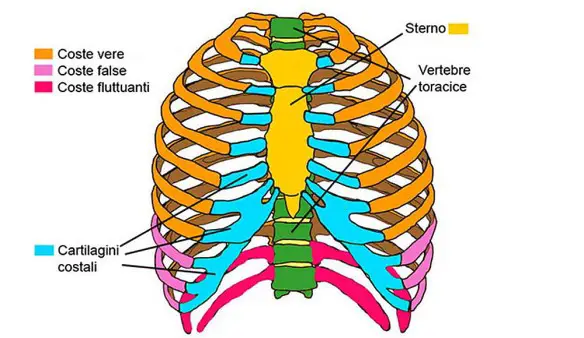
 Una costola si dice “incrinata” quando – principalmente in seguito a un trauma nella zona del torace – risulta essere indolenzita, specialmente durante gli atti di respirazione profonda. A volte l’incrinatura è anche più estesa, interessando anche i muscoli intercostali, quelli che sono frapposti fra costola e costola. Per poterla diagnosticare correttamente, oltre all’anamnesi ed all’esame obiettivo, è opportuno procedere con alcuni esami strumentali di tipo radiologico.
Una costola si dice “incrinata” quando – principalmente in seguito a un trauma nella zona del torace – risulta essere indolenzita, specialmente durante gli atti di respirazione profonda. A volte l’incrinatura è anche più estesa, interessando anche i muscoli intercostali, quelli che sono frapposti fra costola e costola. Per poterla diagnosticare correttamente, oltre all’anamnesi ed all’esame obiettivo, è opportuno procedere con alcuni esami strumentali di tipo radiologico.
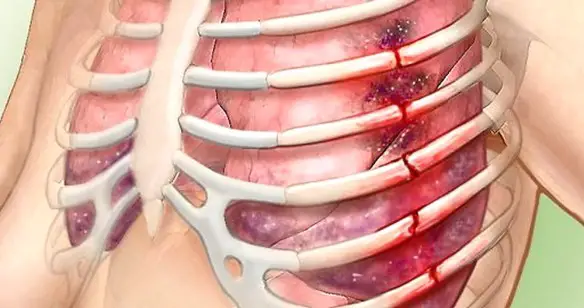 La frattura di una costola (più correttamente “costa”) è un infortunio abbastanza comune, che consiste nella
La frattura di una costola (più correttamente “costa”) è un infortunio abbastanza comune, che consiste nella 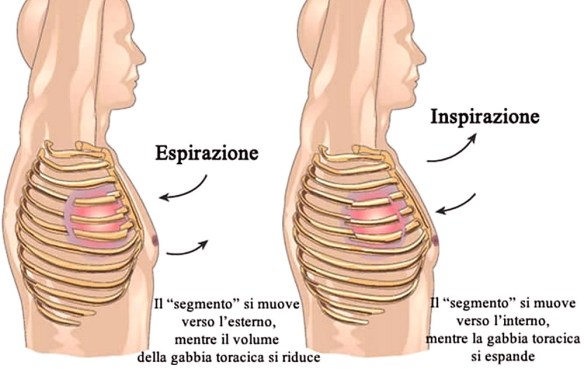 Quando una frattura costale è multipla, cioè interessa più coste, può portare all’instaurarsi di una condizione medica potenzialmente mortale, identificata con il termine “volet costale“.
Quando una frattura costale è multipla, cioè interessa più coste, può portare all’instaurarsi di una condizione medica potenzialmente mortale, identificata con il termine “volet costale“.