 Accade spesso che una mamma osservi con preoccupazione l’abitudine del proprio figlio, bambino o adolescente, nel sedersi o a camminare in maniera scomposta, con una spalla più rialzata dell’altra, con il bacino in fuori o il collo in avanti. E a volte le mamme si chiedono – spaventate – se non si tratti di un inizio di scoliosi (che è una patologia molto seria dell’apparato vertebro-scheletrico). Quello che queste madri possono aver notato è piuttosto un atteggiamento scoliotico, che non rappresenta in realtà un problema strutturale dello scheletro, com’è invece la scoliosi, e che può essere risolto spontaneamente con dei piccoli accorgimenti nella postura (seduta o in piedi) senza l’utilizzo di busti o interventi chirurgici, cosa invece che non si verifica nella scoliosi dove la cura NON è spontanea ed abbisogna di interventi specialistici mirati. Un atteggiamento scoliotico non deve però lasciarci tranquilli: il bambino deve imparare fin da piccolo quali sono le posizioni giuste da tenere seduti o durante la deambulazione, per evitare problemi posturali da adulto.
Accade spesso che una mamma osservi con preoccupazione l’abitudine del proprio figlio, bambino o adolescente, nel sedersi o a camminare in maniera scomposta, con una spalla più rialzata dell’altra, con il bacino in fuori o il collo in avanti. E a volte le mamme si chiedono – spaventate – se non si tratti di un inizio di scoliosi (che è una patologia molto seria dell’apparato vertebro-scheletrico). Quello che queste madri possono aver notato è piuttosto un atteggiamento scoliotico, che non rappresenta in realtà un problema strutturale dello scheletro, com’è invece la scoliosi, e che può essere risolto spontaneamente con dei piccoli accorgimenti nella postura (seduta o in piedi) senza l’utilizzo di busti o interventi chirurgici, cosa invece che non si verifica nella scoliosi dove la cura NON è spontanea ed abbisogna di interventi specialistici mirati. Un atteggiamento scoliotico non deve però lasciarci tranquilli: il bambino deve imparare fin da piccolo quali sono le posizioni giuste da tenere seduti o durante la deambulazione, per evitare problemi posturali da adulto.
Correzione spontanea e non spontanea
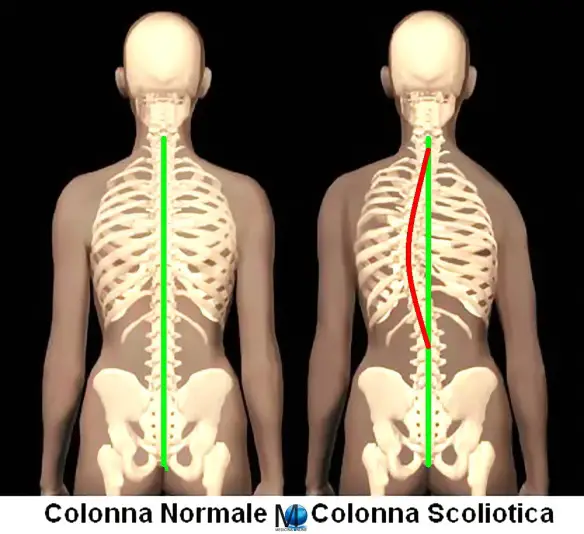
La differenza fondamentale tra scoliosi e atteggiamento scoliotico è la strutturazione vertebrale, caratterizzata nel primo caso da una rotazione, associata a rigidità e fissità non presenti in un soggetto con atteggiamento scoliotico, basti vedere l’immagine in alto: la colonna scoliotica sulla destra è profondamente diversa rispetto alla colonna di un individuo sano (a sinistra), seppur con atteggiamento scoliotico. La scoliosi è una deviazione vertebrale che si manifesta con una inflessione laterale accompagnata da una rotazione delle vertebre verso la concavità della curva. Non si corregge spontaneamente e si manifesta clinicamente con una sporgenza (gibbo) costale o lombare. Nella scoliosi, infine, la rotazione e la cuneizzazione vertebrali sono costanti e rendono rigida ed evolutiva la deformità. Se la rotazione e l’evoluzione sono state definite caratteristiche peculiari della scoliosi, risulta dunque semplice differenziare la scoliosi dall’atteggiamento scoliotico. All’esame clinico e – a prima vista – a quello radiografico, i due quadri clinici appaiono molto simili: in entrambi i casi si osserverà una sopra elevazione della spalla e, alle radiografie, una deviazione laterale del rachide. Ma l’atteggiamento scoliotico – disordine posturale non strutturale né evolutivo – non presenta alcun gibbo costale o lombare alla vista clinica, né rotazione vertebrale a un attento esame delle radiografie.
Deformazione strutturale e non strutturale
La scoliosi è una deformazione strutturale della colonna (per questo viene anche chiamata “scoliosi strutturata”), invece l’uso di posizioni scorrette (sul banco, nel letto, a tavola) o l’assunzione di pesi (zaino) producono deformazioni non strutturali (cioè non associate a rotazione) e reversibili istantaneamente alla sospensione dello stimolo. Inoltre il periodo di assunzione di tali posture scorrette è limitato nel tempo, pertanto non in grado di produrre deformità permanenti. Se realmente vi fosse una relazione di causa-effetto tra la cattiva postura e l’insorgenza di scoliosi, la quasi totalità degli scolari dovrebbe risultare affetta da questa malattia. I ripetuti screening scolastici eseguiti hanno invece costantemente mostrato incidenze oscillanti tra il 4 per mille e l’1% della popolazione, mentre molto più alta è l’incidenza dell’atteggiamento scoliotico, che è un disordine posturale non evolutivo.
Leggi anche:
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Cifosi patologica o ipercifosi dorsale: cause, terapie e conseguenze
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra scoliosi, cifosi e lordosi normale e patologica
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Differenza tra scoliosi e rotoscoliosi
- Differenza tra piano sagittale, coronale, trasversale e obliquo
- Differenza tra laterale, mediale, distale e prossimale
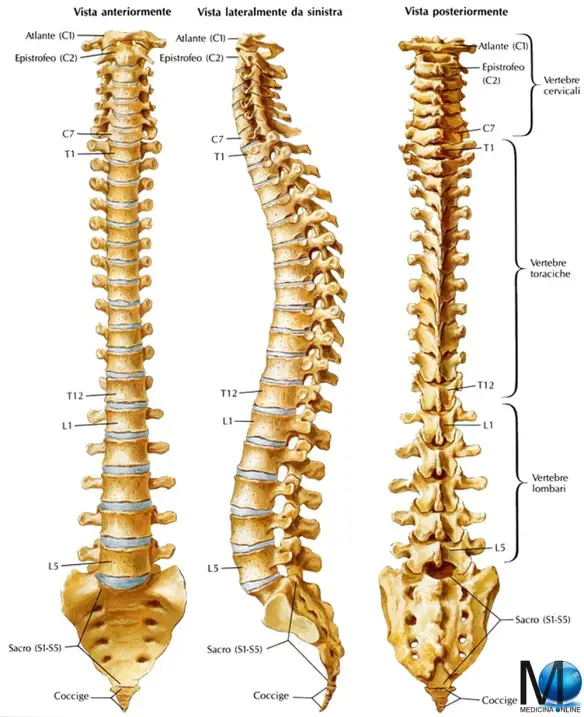
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Quante vertebre contiene la colonna vertebrale dell’uomo?
- Differenza tra colonna vertebrale e spina dorsale
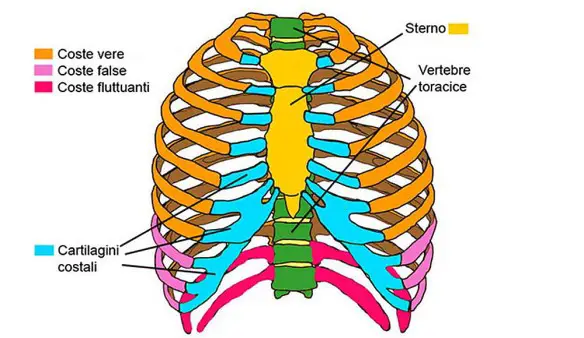
- Differenza tra costole e vertebre
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra ginocchio valgo e varo
- Piede piatto: cos’è e perché può diventare pericoloso per la salute
- Alluce valgo: sintomi iniziali, dolore, correttore, esercizi e operazione
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Ernia del disco e mal di schiena: sintomi, diagnosi e cura
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Caviglia slogata (distorsione) e gonfia: cosa fare? Fasciatura ed altri rimedi
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

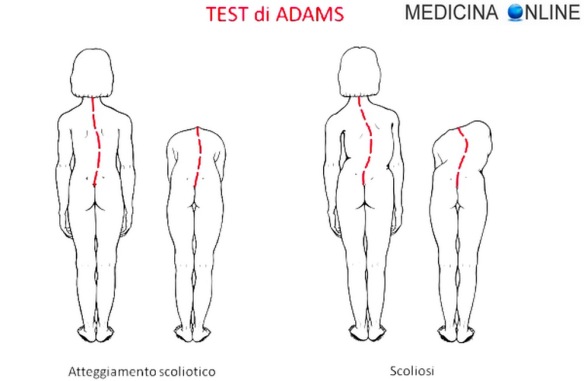 Atteggiamento scoliotico
Atteggiamento scoliotico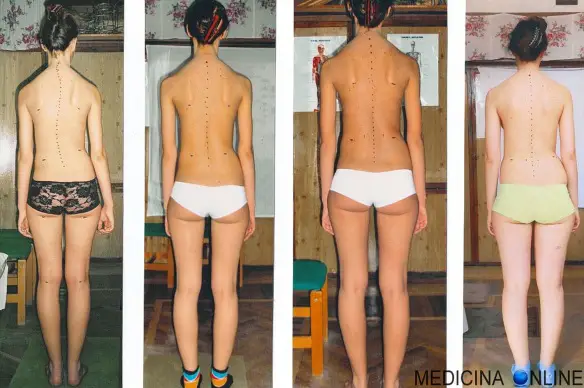
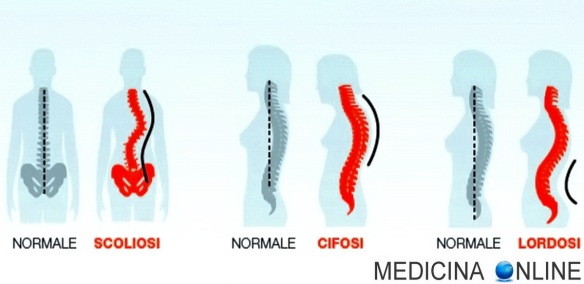 Con il termine “cifosi” (in inglese “kyphosis“) in medicina si intende la curvatura fisiologica dorsale della colonna vertebrale, in senso antero-posteriore e con concavità anteriore, che oscilla tra i 20 ed i 45°, visibile osservando il corpo lateralmente. Quando si parla semplicemente di “cifosi”, quindi, non si fa riferimento ad una patologia, bensì alla normale curvatura della parte alta della schiena, anche se talvolta viene erroneamente usato il termine “cifosi” come sinonimo di “cifosi patologia”.
Con il termine “cifosi” (in inglese “kyphosis“) in medicina si intende la curvatura fisiologica dorsale della colonna vertebrale, in senso antero-posteriore e con concavità anteriore, che oscilla tra i 20 ed i 45°, visibile osservando il corpo lateralmente. Quando si parla semplicemente di “cifosi”, quindi, non si fa riferimento ad una patologia, bensì alla normale curvatura della parte alta della schiena, anche se talvolta viene erroneamente usato il termine “cifosi” come sinonimo di “cifosi patologia”.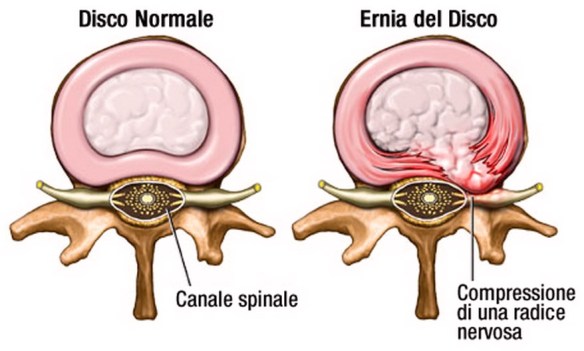 Tra le cause più comuni del mal di schiena e della sciatalgia, c’è senza dubbio l’ernia del disco (o “ernia discale”), per capire il meccanismo dietro questo disturbo bisogna prima farsi una domanda:
Tra le cause più comuni del mal di schiena e della sciatalgia, c’è senza dubbio l’ernia del disco (o “ernia discale”), per capire il meccanismo dietro questo disturbo bisogna prima farsi una domanda: Lombalgia acuta o, in inglese, low back pain: tutti sinonimi di “colpo della strega“. Tutti coloro che ne hanno sofferto almeno una volta nella vita, lo ricordano come un evento piuttosto traumatico. Chi ne è colpito tende a restare immobile nella posizione in cui avviene lo strappo, avvertendo un dolore più intenso ad ogni – seppur minimo – movimento. Da cosa viene causato il colpo della strega? Ancora non si sa con assoluta certezza, ma molto spesso il fattore eziologico va rintracciato in uno sforzo fisico troppo intenso e mal controllato, spesso legato al lavoro, soprattutto in individui che mantengono a lungo posture sbagliate. In termini di numeri, a soffrire di mal di schiena sono circa 15 milioni di italiani, di questi circa l’80 per cento accusa il colpo della strega almeno una volta nella vita.
Lombalgia acuta o, in inglese, low back pain: tutti sinonimi di “colpo della strega“. Tutti coloro che ne hanno sofferto almeno una volta nella vita, lo ricordano come un evento piuttosto traumatico. Chi ne è colpito tende a restare immobile nella posizione in cui avviene lo strappo, avvertendo un dolore più intenso ad ogni – seppur minimo – movimento. Da cosa viene causato il colpo della strega? Ancora non si sa con assoluta certezza, ma molto spesso il fattore eziologico va rintracciato in uno sforzo fisico troppo intenso e mal controllato, spesso legato al lavoro, soprattutto in individui che mantengono a lungo posture sbagliate. In termini di numeri, a soffrire di mal di schiena sono circa 15 milioni di italiani, di questi circa l’80 per cento accusa il colpo della strega almeno una volta nella vita.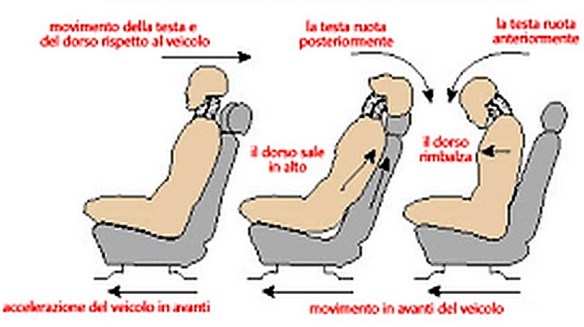 Con l’espressione “colpo di frusta” (in inglese “whiplash”) si intende un semplice movimento articolare del rachide cervicale nei tre piani dello spazio a seguito di un’accelerazione o decelerazione, tipici di un incidente stradale con tamponamento antero-posteriore tra due autovetture, ma anche di alcuni traumi sportivi.
Con l’espressione “colpo di frusta” (in inglese “whiplash”) si intende un semplice movimento articolare del rachide cervicale nei tre piani dello spazio a seguito di un’accelerazione o decelerazione, tipici di un incidente stradale con tamponamento antero-posteriore tra due autovetture, ma anche di alcuni traumi sportivi.